Rutto sellaisena kuin se ilmenee. rutto ihmisissä
Tautirutto, jota ihmiskunta kohtasi noin puolitoista tuhatta vuotta sitten, aiheutti aiemmin suuria taudinpurkauksia, jotka vaativat kymmeniä ja satoja miljoonia ihmishenkiä. Armotonta ja tuhoisampaa historiaa ei tunne, eikä lääketieteen kehityksestä huolimatta ole toistaiseksi täysin selvinnyt siitä.
Mikä on rutto?
Rutto on ihmisten sairaus, joka on luonteeltaan paikallinen tartuntatauti, joka usein päättyy kuolemaan. Tämä on erittäin tarttuva patologia, ja alttius sille on yleinen. Siirretyn ja parantuneen ruton jälkeen stabiilia immuniteettia ei muodostu, eli on olemassa uusi tartunnan riski (tauti on kuitenkin hieman helpompi toisella kerralla).
Taudin nimen tarkkaa alkuperää ei ole varmistettu, kun taas sana "rutto" tarkoittaa turkin kielellä "pyöreä, kuoppa", kreikasta - "akseli", latinasta - "isku, haava". Muinaisista ja nykyaikaisista tieteellisistä lähteistä löytyy sellainen määritelmä kuin bubonirutto. Tämä johtuu siitä, että yksi taudin tunnusmerkeistä on bubo - pyöreä turvotus tulehtuneella alueella. Tässä tapauksessa on olemassa muita infektion muotoja ilman kuplien muodostumista.

Rutto on aiheuttaja
Pitkään ei ollut selvää, mikä aiheuttaa buboniruton, taudinaiheuttaja löydettiin ja yhdistettiin tautiin vasta 1800-luvun lopulla. Se osoittautui gram-negatiiviseksi enterobakteeriperheestä - ruttobacillus (Yersinia pestis). Taudinaiheuttaja on hyvin tutkittu, sen useita alalajeja on tunnistettu ja seuraavat ominaisuudet on todettu:
- voi olla eri muotoinen - filiformisesta pallomaiseen;
- pitkäaikainen elinkelpoisuuden säilyttäminen sairaiden ihmisten kotiuttamisessa;
- hyvä sietokyky alhaisille lämpötiloille, jäätymiselle;
- korkea herkkyys desinfiointiaineille, auringonvalolle, ympäristön happamille reaktioille, kohonneille lämpötiloille;
- sisältää noin kolmekymmentä antigeenistä rakennetta, vapauttaa endo- ja eksotoksiineja.
Rutto - kuinka bakteerit pääsevät ihmiskehoon
On tärkeää tietää, miten rutto tarttuu ihmisestä toiseen sekä muista elävistä olentoista. Ruttobasilli kiertää luonnollisissa tartuntapesäkkeissä kantajaeläinten eliöissä, joita ovat luonnonvaraiset jyrsijät (maa-oravat, murmelit, myyrät), harmaat ja mustat rotat, kotihiiret, kissat, jäniseläint, kamelit. Taudinaiheuttajien kantajia (jakelijoita) ovat erityyppisiä kirppuja ja useita verta imeviä punkkeja, jotka tarttuvat taudin aiheuttajaan ruokkiessaan sairaita eläimiä, joiden veressä on ruttobasilli.
Erottele taudinaiheuttajan leviäminen kirppujen kautta eläimen kantajista ihmisiin ja ihmisestä toiseen. Luettelemme mahdollisia tapoja, joilla rutto pääsee ihmiskehoon:
- Siirrettävä- pääsy verenkiertoon tartunnan saaneen hyönteisen pureman jälkeen.
- Ottaa yhteyttä- henkilön, jolla on ihon tai limakalvojen mikrotraumat kosketuksissa tartunnan saaneiden eläinten ruumiisiin (esimerkiksi ruhojen leikkaamisessa, nahkojen käsittelyssä).
- Ruokavalio- ruoansulatuskanavan limakalvon läpi syödessään sairaiden eläinten lihaa, joille ei ole tehty riittävää lämpökäsittelyä, tai muita saastuneita tuotteita.
- Ota yhteyttä kotitalouteen- koskettaessa sairasta henkilöä, koskettaessa hänen biologisiin nesteisiinsä, käytettäessä astioita, henkilökohtaisia hygieniatarvikkeita jne.
- Aerosoli- henkilöstä toiseen hengitysteiden limakalvojen kautta yskimisen, aivastelun, läheisen keskustelun aikana.

Rutto - oireet ihmisillä
Patogeenin leviämispaikka riippuu siitä, mikä sairauden muoto kehittyy, mitkä elimet tuhoutuvat ja millä ilmenemismuodoilla. Seuraavat ihmisen ruton päämuodot erotetaan:
- kupli;
- keuhko;
- septinen;
- suoliston.
Lisäksi on olemassa sellaisia harvinaisia patologian muotoja kuin iho, nielu, aivokalvon, oireeton, abortiivinen. Ruttotaudin itämisaika on 3-6 päivää, joskus - 1-2 päivää (primaarisella keuhko- tai septisellä muodolla) tai 7-9 päivää (rokotetuilla tai jo toipuneilla potilailla). Kaikille muodoille on ominaista äkillinen puhkeaminen vakavineen oireineen ja myrkytyksen oireyhtymä, joka ilmenee seuraavasti:
- korkea kehon lämpötila;
- vilunväristykset;
- päänsärky;
- lihas- ja nivelkipu;
- pahoinvointi;
- oksentaa;
- vakava heikkous.
Sairauden kehittyessä potilaan ulkonäkö muuttuu: kasvot turvottavat, hyperemia, silmänvalkuaiset punastuvat, huulet ja kieli kuivuvat, silmien alle ilmestyy tummia silmänalusia, kasvot ilmaisevat pelkoa, kauhua ("ruttonaamio") ). Jatkossa potilaan tajunta häiriintyy, puhe muuttuu lukukelvottomaksi, liikkeiden koordinaatio häiriintyy, esiintyy deliriumia ja hallusinaatioita. Lisäksi kehittyy erityisiä vaurioita ruton muodosta riippuen.
Bubonirutto - oireet
Tilastot osoittavat, että bubonarirutto on yleisin taudin tyyppi, joka kehittyy 80 %:lla tartunnan saaneista patogeenisen bakteerin tunkeutuessa limakalvojen ja ihon läpi. Tässä tapauksessa infektio leviää imusolmukkeiden kautta aiheuttaen vaurioita nivusimusolmukkeisiin, harvoin kainaloihin tai kohdunkaulan imusolmukkeisiin. Tuloksena olevat bubot ovat yksittäisiä ja useita, niiden koko voi vaihdella 3 - 10 cm, ja niiden kehityksessä ne käyvät usein läpi useita vaiheita:

Pneumooninen rutto
Tämä muoto diagnosoidaan 5-10 prosentilla potilaista, kun taas rutto kehittyy aerogeenisen infektion jälkeen (ensisijainen) tai paisuvan muodon komplikaationa (sekundaarinen). Tämä on vaarallisin lajike, ja ruton erityiset merkit ihmisillä havaitaan tässä tapauksessa noin 2-3 päivää akuuttien myrkytysoireiden alkamisen jälkeen. Taudin aiheuttaja vaikuttaa keuhkorakkuloiden seinämiin aiheuttaen nekroottisia ilmiöitä. Tärkeimmät ominaisuudet ovat:
- nopea hengitys, hengenahdistus;
- yskä;
- ysköksen eritys - aluksi vaahtoava, läpinäkyvä, sitten - veriviiroilla;
- rintakipu;
- takykardia;
- verenpaineen lasku.
septinen ruton muoto
Ruton primaarinen septinen muoto, joka kehittyy, kun suuri annos mikrobeja pääsee verenkiertoon, on harvinainen, mutta se on erittäin vaikeaa. Myrkytysoireet ilmaantuvat salamannopeasti, kun taudinaiheuttaja leviää kaikkiin elimiin. Ihossa ja limakalvokudoksissa, sidekalvossa, suoliston ja munuaisten verenvuodoissa on lukuisia verenvuotoja, nopea kehitys. Joskus tämä muoto etenee muiden ruttolajikkeiden toissijaisena komplikaationa, joka ilmenee toissijaisten bubojen muodostumisena.
Ruton suolistomuoto
Kaikki asiantuntijat eivät erottele ruton suoliston lajikkeita erikseen, pitäen sitä yhtenä septisen muodon ilmenemismuodoista. Kun suolistorutto kehittyy, ihmisillä kirjataan seuraavat sairauden merkit yleisen myrkytyksen ja kuumeen taustalla:
- terävät kivut vatsassa;
- toistuva hematemesis;
- ripuli verisillä ulosteilla;
- tenesmus - kivulias halu tyhjentää suolet.
Rutto - Diagnoosi
Merkittävä rooli ruton diagnosoinnissa on laboratoriodiagnostiikan avulla, joka suoritetaan seuraavilla menetelmillä:
- serologinen;
- bakteriologinen;
- mikroskooppinen.
Tutkimusta varten otetaan verta, pistelyttejä, haavaumia, ysköstä, vuotoa suunnielusta ja oksentaa. Patogeenin läsnäolon tarkistamiseksi valittu materiaali voidaan kasvattaa erityisillä ravintoalustoilla. Lisäksi tehdään imusolmukkeiden ja keuhkojen röntgenkuvaukset. On tärkeää todeta hyönteisten puremat, kosketukset sairaiden eläinten tai ihmisten kanssa, vierailu alueilla, joilla rutto on endeeminen.

Rutto - hoito
Jos patologiaa epäillään tai diagnosoidaan, potilas viedään kiireellisesti infektiosairaalaan eristettyyn laatikkoon, josta suora ilman ulosvirtaus on suljettu pois. Ruton hoito ihmisillä perustuu seuraaviin toimintoihin:
- antibioottien ottaminen sairauden muodosta riippuen (tetrasykliini, streptomysiini);
- vieroitushoito (albumiini, Reopoliglyukin, Gemodez);
- lääkkeiden käyttö mikroverenkierron ja korjauksen parantamiseksi (Trental, Picamilon);
- antipyreettinen ja oireenmukainen hoito;
- ylläpitohoito (vitamiinit, sydänlääkkeet);
- - septisiä vaurioita.
Kuumejakson aikana potilaan on noudatettava vuodelepoa. Antibioottihoitoa suoritetaan 7-14 päivää, jonka jälkeen määrätään biomateriaalien kontrollitutkimukset. Potilas kotiutetaan täydellisen toipumisen jälkeen, mistä on osoituksena kolminkertainen negatiivinen tulos. Hoidon onnistuminen riippuu suurelta osin ruton oikea-aikaisesta havaitsemisesta.
Toimenpiteet ruton ehkäisemiseksi ihmiskehossa
Tartunnan leviämisen estämiseksi toteutetaan ei-spesifisiä ehkäiseviä toimenpiteitä, mukaan lukien:
- analyysi ruton esiintyvyydestä eri maissa;
- patologiaepäiltyjen ihmisten tunnistaminen, eristäminen ja hoito;
- ruton leviämiseltä epäsuotuisilta alueilta saapuvien ajoneuvojen desinfiointi.
Lisäksi työtä tehdään jatkuvasti taudin luonnollisissa pesäkkeissä: lasketaan luonnonvaraisten jyrsijöiden määrää, tutkitaan niitä ruttobakteerien havaitsemiseksi, tartunnan saaneiden yksilöiden tuhoamiseksi ja kirppujen torjumiseksi. Jos kylässä havaitaan yksikin potilas, ryhdytään seuraaviin epidemian vastaisiin toimenpiteisiin:
- karanteenin asettaminen ja ihmisten maahantulo- ja poistumiskielto useiksi päiviksi;
- ihmisten eristäminen, jotka ovat olleet kosketuksissa ruttopotilaiden kanssa;
- desinfiointi taudin pesäkkeissä.
Ruttopotilaiden kanssa kosketuksissa olleille ihmisille annetaan ruttoseerumia yhdessä antibioottien kanssa ennaltaehkäisevästi. Ihmisen ruttorokotus elävällä ruttorokotteella annetaan seuraavissa tapauksissa:
- kun oleskelee luonnollisissa infektiokeskuksissa tai lähdet epäsuotuisalle alueelle;
- työn aikana, joka liittyy mahdolliseen kosketukseen tartuntalähteiden kanssa;
- laajalle levinnyt tartunta siirtokuntien läheisyydessä olevien eläinten keskuudessa.

Rutto - ilmaantuvuustilastot
Lääketieteen kehityksen ja valtioiden välisten ehkäisevien toimenpiteiden ylläpidon ansiosta ruttoa esiintyy harvoin suuressa mittakaavassa. Muinaisina aikoina, kun tähän infektioon ei keksitty parannuskeinoa, kuolleisuus oli lähes sata prosenttia. Nyt nämä luvut eivät ylitä 5-10 prosenttia. Samalla se, kuinka monta ihmistä on kuollut ruttoon maailmassa viime aikoina, ei voi olla pelottavaa.
Rutto ihmiskunnan historiassa
Rutto on jättänyt tuhoisia jälkiä ihmiskunnan historiaan. Suurimpia epidemioita pidetään:
- "Justinian Rutto" (551-580), joka alkoi Egyptistä ja johon kuoli yli 100 miljoonaa ihmistä;
- Itä-Kiinasta tuotu "mustan kuoleman" epidemia Euroopassa (XIV vuosisata), joka vaati noin 40 miljoonaa ihmistä;
- rutto Venäjällä (1654-1655) - noin 700 tuhatta kuolemaa;
- rutto Marseillessa (1720-1722) - 100 tuhatta ihmistä kuoli;
- ruttopandemia (1800-luvun loppu) Aasiassa - yli 5 miljoonaa ihmistä kuoli.
Rutto tänään
Buboniruttoa tavataan nykyään kaikilla mantereilla paitsi Australiassa ja Etelämantereella. Vuosina 2010–2015 diagnosoitiin yli 3 tuhatta tautitapausta, kun taas kuolemaan johtanut lopputulos havaittiin 584 tartunnan saaneella. Suurin osa tapauksista rekisteröitiin Madagaskarilla (yli 2 tuhatta). Ruttopesäkkeitä on havaittu muun muassa Boliviassa, Yhdysvalloissa, Perussa, Kirgisiassa, Kazakstanissa, Venäjällä ja muissa maissa. Venäjän rutto-endeemiset alueet ovat: Altai, Itä-Uralin alue, Stavropol, Transbaikalia ja Kaspian alango.
Yli puolet Euroopan väestöstä keskiajalla (XIV vuosisadalla) tuhoutui mustana kuolemana tunnetun ruton vuoksi. Näiden epidemioiden kauhu säilyi ihmisten muistissa useiden vuosisatojen jälkeen ja jopa vangittiin taiteilijoiden kankaille. Lisäksi rutto vieraili toistuvasti Euroopassa ja vaati ihmishenkiä, vaikkakaan ei niin paljon.
Tällä hetkellä ruttotauti on edelleen olemassa. Noin 2 tuhatta ihmistä saa tartunnan vuosittain. Suurin osa heistä kuolee. Suurin osa tartuntatapauksista havaitaan Kiinan pohjoisilla alueilla ja Keski-Aasian maissa. Asiantuntijoiden mukaan mustan kuoleman esiintymiselle ei ole tänään syitä ja ehtoja.
Ruton aiheuttaja löydettiin vuonna 1894. Tutkiessaan taudin epidemioita venäläiset tutkijat kehittivät taudin kehittymisen, diagnoosin ja hoidon periaatteet ja luotiin rutto-rokote.
Ruton oireet riippuvat taudin muodosta. Kun keuhkot kärsivät, potilaat tulevat erittäin tarttuvia, koska infektio leviää ympäristöön ilmassa olevien pisaroiden välityksellä. Ruton bubonisessa muodossa potilaat ovat lievästi tarttuvia tai eivät tartu ollenkaan. Vaurioituneiden imusolmukkeiden eritteissä taudinaiheuttajia ei ole tai niitä on hyvin vähän.
Ruton hoidosta on tullut paljon tehokkaampaa nykyaikaisten antibakteeristen lääkkeiden myötä. Ruttokuolleisuus on sittemmin laskenut 70 prosenttiin.
Ruton ehkäisy sisältää useita toimenpiteitä, jotka rajoittavat tartunnan leviämistä.
Rutto on akuutti tarttuva tarttuva zoonoottinen vektorin levittämä tauti, jota IVY-maissa pidetään yhdessä sellaisten sairauksien kuten kolera, tularemia ja isorokko (AI).
Riisi. 1. Maalaus "Kuoleman voitto". Pieter Brueghel.
ruton agentti
Vuonna 1878 G. N. Minkh ja vuonna 1894 A. Yersen ja S. Kitazato, toisistaan riippumatta, löysivät ruton aiheuttajan. Myöhemmin venäläiset tutkijat tutkivat taudin kehittymismekanismia, diagnoosin ja hoidon periaatteita ja loivat rutto-rokotteen.
- Taudin aiheuttaja (Yersinia pestis) on kaksisuuntainen liikkumaton coccobacillus, jolla on herkkä kapseli ja joka ei koskaan muodosta itiöitä. Kyky muodostaa kapselia ja antifagosyyttistä limaa ei salli makrofagien ja leukosyyttien taistella aktiivisesti taudinaiheuttajaa vastaan, minkä seurauksena se lisääntyy nopeasti ihmisten ja eläinten elimissä ja kudoksissa leviäen verenkierron ja imusolmukkeiden kautta koko kehon.
- Ruton patogeenit tuottavat eksotoksiineja ja endotoksiineja. Ekso- ja endotoksiineja on bakteerien kehoissa ja kapseleissa.
- Bakteerien aggression entsyymit (hyaluronidaasi, koagulaasi, fibrinolysiini, hemolysiini) helpottavat niiden tunkeutumista kehoon. Tikku pystyy tunkeutumaan jopa ehjän ihon läpi.
- Maassa ruttobasilli ei menetä elinkelpoisuuttaan useisiin kuukausiin. Eläinten ja jyrsijöiden ruumiissa säilyy jopa kuukauden.
- Bakteerit kestävät alhaisia lämpötiloja ja jäätymistä.
- Ruton patogeenit ovat herkkiä korkeille lämpötiloille, happamille ympäristöille ja auringonvalolle, mikä tappaa ne vain 2–3 tunnissa.
- Jopa 30 päivää taudinaiheuttajat pysyvät mätässä, jopa 3 kuukautta - maidossa, jopa 50 päivää - vedessä.
- Desinfiointiaineet tuhoavat ruttobasillin muutamassa minuutissa.
- Ruton patogeenit aiheuttavat sairauksia 250 eläinlajissa. Suurin osa heistä on jyrsijöitä. Kamelit, ketut, kissat ja muut eläimet ovat alttiita taudille.

Riisi. 2. Kuvassa ruttobakteeri - ruttoa aiheuttava bakteeri - Yersinia pestis.
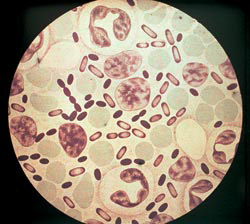
Riisi. 3. Kuvassa ruton aiheuttajat. Aniliiniväreillä värjäytymisen voimakkuus on suurin bakteerien napoissa.
php?post=4145&action=edit#

Riisi. 4. Kuvassa ruttopatogeenit - kasvu pesäkkeen tiheällä alustalla. Aluksi pesäkkeet näyttävät rikkoutuneilta lasilta. Lisäksi niiden keskiosa on tiivistetty ja reuna muistuttaa pitsiä.
Epidemiologia
Infektiovarasto
Jyrsijät (marmotit, gerbiilit, maa-oravat, rotat ja kotihiiret) ja eläimet (kamelit, kissat, ketut, jänikset, siilit jne.) ovat helposti alttiita ruttobasillille. Koe-eläimistä valkoiset hiiret, marsut, kanit ja apinat ovat alttiita infektioille.
Koirat eivät koskaan saa ruttoa, mutta ne välittävät taudinaiheuttajia verta imevien hyönteisten - kirppujen - puremien kautta. Tautiin kuollut eläin lakkaa olemasta tartuntalähde. Jos ruttobasilleilla tartunnan saaneet jyrsijät joutuvat lepotilaan, tauti saa piilevän kulun niissä, ja lepotilan jälkeen niistä tulee jälleen patogeenien levittäjiä. Yhteensä jopa 250 eläinlajia on sairaita, ja siksi ne ovat tartunnan lähde ja säiliö.

Riisi. 5. Jyrsijät ovat ruton taudinaiheuttajavarasto ja lähde.

Riisi. 6. Kuvassa jyrsijöillä on ruton merkkejä: suurentuneet imusolmukkeet ja useita ihon alla olevia verenvuotoja.

Riisi. 7. Kuvassa pieni jerboa on ruton kantaja Keski-Aasiassa.

Riisi. 8. Kuvassa musta rotta ei ole vain ruton, vaan myös leptospiroosin, leishmaniaasin, salmonelloosin, trikinoosin jne. kantaja.
Tartunnan tavat
- Patogeenien pääasiallinen tartuntareitti on kirppujen puremat (tarttuva reitti).
- Infektio voi päästä ihmiskehoon työskennellessään sairaiden eläinten kanssa: teurastuksen, nylkemisen ja leikkaamisen (kosketusreitti).
- Taudinaiheuttajat voivat päästä ihmiskehoon saastuneen ruoan mukana riittämättömän lämpökäsittelynsä seurauksena.
- Potilaalta, jolla on keuhkokuumeinen rutto, infektio leviää ilmassa olevien pisaroiden välityksellä.

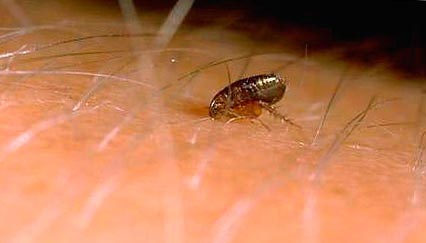
Riisi. 9. Kuvassa kirppu ihmisen iholla.

Riisi. 10. Kuvassa kirppujen pureman hetki.
Riisi. 11. Kirppun pureman hetki.
Patogeenivektorit
- Patogeenien kantajia ovat kirput (luonnossa näitä niveljalkaisia hyönteisiä on yli 100 lajia),
- Patogeenien kantajia ovat tietyntyyppiset punkit.
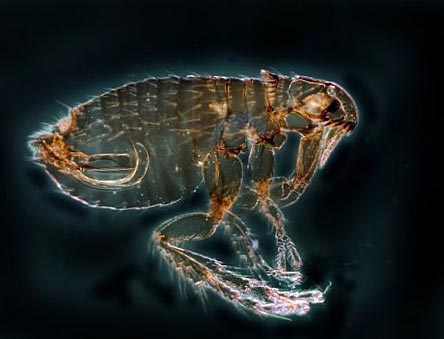
Riisi. 12. Kuvassa kirppu on pääasiallinen ruton kantaja. Luonnossa näitä hyönteisiä on yli 100 lajia.

Riisi. 13. Kuvassa gopher-kirppu on tärkein ruton kantaja.
Miten infektio tapahtuu
Infektio tapahtuu hyönteisen pureman ja sen ulosteiden ja suolen sisällön hankaamisen kautta ruuansulatuksen aikana ruokinnan aikana. Kun bakteerit lisääntyvät kirppujen suolistoputkessa koagulaasin (patogeenien erittämän entsyymin) vaikutuksesta, muodostuu "tulppa", joka estää ihmisen veren pääsyn sen kehoon. Seurauksena on, että kirppu repurgitoi hyytymän pureman iholle. Tartunnan saaneet kirput pysyvät erittäin tarttuvina 7 viikosta 1 vuoteen.

Riisi. 14. Kuvassa kirppujen purema on puliittista ärsytystä.
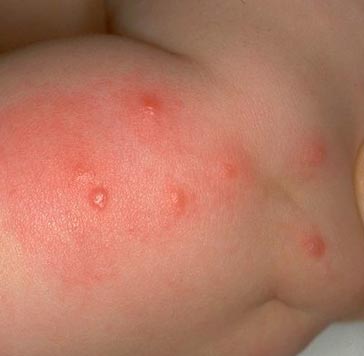
Riisi. 15. Kuvassa on tyypillinen kirppujen puremien sarja.
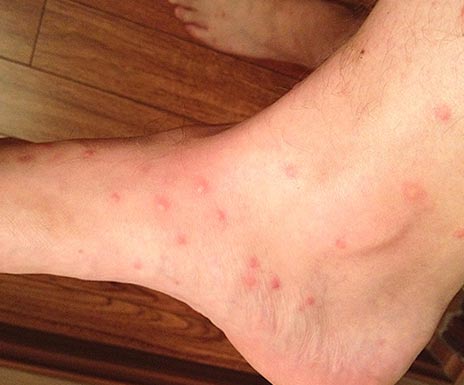
Riisi. 16. Näkymä säärestä kirppujen puremista.

Riisi. 17. Näkymä reidestä kirppujen puremista.
Ihminen tartuntalähteenä
- Kun keuhkot kärsivät, potilaista tulee erittäin tarttuvia. Tartunta leviää ympäristöön ilmassa olevien pisaroiden välityksellä.
- Ruton bubonisessa muodossa potilaat ovat lievästi tarttuvia tai eivät tartu ollenkaan. Vaurioituneiden imusolmukkeiden eritteissä taudinaiheuttajia ei ole tai niitä on hyvin vähän.
Ruton kehitysmekanismit
Ruttobasillin kyky muodostaa kapselia ja antifagosyyttistä limaa ei anna makrofagien ja leukosyyttien taistella sitä aktiivisesti, minkä seurauksena taudinaiheuttaja lisääntyy nopeasti ihmisten ja eläinten elimissä ja kudoksissa.
- Ruton aiheuttajat tunkeutuvat vaurioituneen ihon ja edelleen imusolmukkeiden kautta imusolmukkeisiin, jotka tulehtuvat ja muodostavat konglomeraatteja (buboja). Tulehdus kehittyy hyönteisen pureman kohdalle.
- Patogeenin tunkeutuminen verenkiertoon ja sen massiivinen lisääntyminen johtaa bakteerisepsiksen kehittymiseen.
- Potilaalta, jolla on keuhkokuumeinen rutto, infektio leviää ilmassa olevien pisaroiden välityksellä. Bakteerit pääsevät alveoleihin ja aiheuttavat vakavan keuhkokuumeen.
- Vasteena bakteerien massiiviselle lisääntymiselle potilaan keho tuottaa valtavan määrän tulehduksen välittäjiä. Kehittyy disseminoitu intravaskulaarinen koagulaatio-oireyhtymä(DIC), joka vaikuttaa kaikkiin sisäelimiin. Erityisen vaarallisia keholle ovat sydänlihaksen ja lisämunuaisten verenvuodot. Kehittynyt tarttuva-toksinen sokki aiheuttaa potilaan kuoleman.
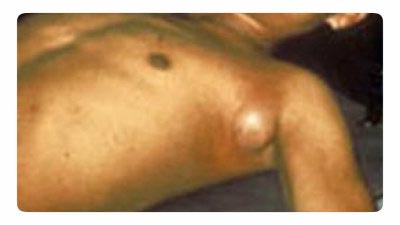
Riisi. 18. Kuvassa paisuvat rutto. Tyypillinen imusolmukkeen suureneminen kainalossa.
rutto-oireet
Sairaus ilmenee sen jälkeen, kun taudinaiheuttaja on tunkeutunut kehoon 3-6 päivän ajan (harvoin, mutta on ollut tapauksia, joissa sairaus on ilmennyt 9. päivänä). Kun infektio pääsee verenkiertoon, itämisaika on useita tunteja.
Kliininen kuva alkujaksosta
- Akuutti puhkeaminen, suuri lämpötila ja vilunväristykset.
- Myalgia (lihaskipu).
- Kivulias jano.
- Voimakas heikkouden ilmentymä.
- Psykomotorisen agitaation nopea kehitys ("hulluksi" kutsutaan tällaisia potilaita). Kasvoille ilmestyy kauhun naamio ("ruttonaamio"). Harvemmin havaitaan letargiaa ja apatiaa.
- Kasvot muuttuvat hyperemiaksi ja turvonneiksi.
- Kieli on tiiviisti päällystetty valkoisella ("liituinen kieli").
- Iholle ilmestyy useita verenvuotoja.
- Merkittävästi kohonnut syke. Rytmihäiriö ilmestyy. Verenpaine laskee.
- Hengityksestä tulee pinnallista ja nopeaa (takypnea).
- Erittyneen virtsan määrä vähenee jyrkästi. Anuria kehittyy (virtsan erityksen täydellinen puute).

Riisi. 19. Kuvassa ruttopotilaan apua tarjoavat rutontorjuntapukuihin pukeutunut lääkäri.
Ruton muodot
Sairauden paikalliset muodot
Ihon muoto
Kirppujen pureman tai tartunnan saaneen eläimen kanssa kosketuksiin joutuessaan iholle ilmestyy näppylä, joka haavautuu nopeasti. Sitten ilmestyy musta rupi ja arpi. Useimmiten ihon ilmenemismuodot ovat ensimmäisiä merkkejä ruton pelottavammista ilmenemismuodoista.
buboninen muoto
Taudin yleisin ilmentymä. Imusolmukkeiden lisääntyminen näkyy lähellä hyönteisen pureman paikkaa (nivus, kainalo, kohdunkaulan). Useammin yksi imusolmuke tulehtuu, harvemmin - useita. Useiden imusolmukkeiden tulehduksessa kerralla muodostuu kivulias bubo. Aluksi imusolmuke on kiinteä, kipeä tunnustettaessa. Vähitellen se pehmenee ja saa tahnamaisen koostumuksen. Lisäksi imusolmuke joko paranee tai haavautuu ja skleroosi. Vaurioituneesta imusolmukkeesta infektio voi päästä verenkiertoon, minkä jälkeen kehittyy bakteeriperäinen sepsis. Ruton paisuvan muodon akuutti vaihe kestää noin viikon.

Riisi. 20. Kuvassa sairaat kohdunkaulan imusolmukkeet (buboes). Useita ihon verenvuotoja.

Riisi. 21. Kuvassa ruton buboninen muoto on kohdunkaulan imusolmukkeiden vaurio. Useita verenvuotoja ihossa.

Riisi. 22. Kuvassa on ruton paisumainen muoto.
Yleiset (yleistetut) muodot
Kun taudinaiheuttaja pääsee verenkiertoon, kehittyy laajalle levinneitä (yleistettyjä) ruton muotoja.
Ensisijainen septinen muoto
Jos infektio, joka ohittaa imusolmukkeet, pääsee välittömästi verenkiertoon, taudin ensisijainen septinen muoto kehittyy. Myrkytys kehittyy salamannopeasti. Patogeenien massiivinen lisääntyminen potilaan kehossa tuottaa valtavan määrän tulehduksen välittäjiä. Tämä johtaa disseminoidun intravaskulaarisen koagulaatio-oireyhtymän (DIC) kehittymiseen, jossa kaikki sisäelimet kärsivät. Erityisen vaarallisia keholle ovat sydänlihaksen ja lisämunuaisten verenvuodot. Kehittynyt tarttuva-toksinen sokki aiheuttaa potilaan kuoleman.
Taudin sekundaarinen septinen muoto
Kun infektio leviää sairastuneiden imusolmukkeiden ulkopuolelle ja patogeenit pääsevät verenkiertoon, kehittyy tarttuva sepsis, joka ilmenee potilaan tilan jyrkänä heikkenemisenä, lisääntyneinä myrkytyksenä ja DIC:n kehittymisenä. Kehittynyt tarttuva-toksinen sokki aiheuttaa potilaan kuoleman.
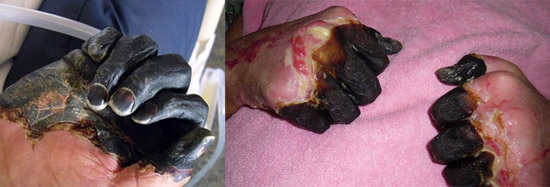
Riisi. 23. Kuvassa ruton septinen muoto on DIC:n seurauksia.
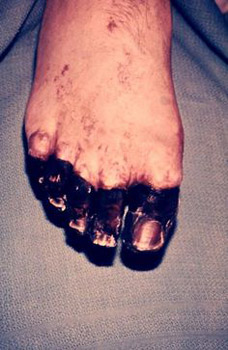
Riisi. 24. Kuvassa ruton septinen muoto on DIC:n seurauksia.
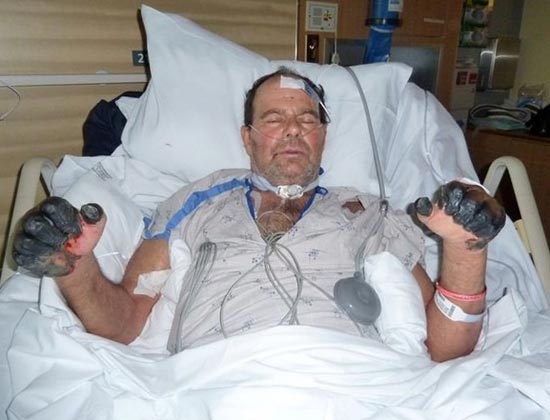
Riisi. 25. 59-vuotias Paul Gaylord (asuu Portlandissa, Oregonissa, USA:ssa). Ruttobakteerit pääsivät hänen kehoonsa kulkukissasta. Taudin kehittyneen sekundaarisen septisen muodon seurauksena hänen sormensa ja varpaansa amputoitiin.

Riisi. 26. DIC:n seuraukset.
Taudin ulkoisesti leviävät muodot
Primaarinen keuhkomuoto
Keuhkoputto on taudin vakavin ja vaarallisin muoto. Infektio pääsee keuhkorakkuloihin ilmassa olevien pisaroiden välityksellä. Keuhkokudoksen tappioon liittyy yskää ja hengenahdistusta. Kehonlämmön nousu etenee vakavilla vilunväristyksellä. Sairauden alussa oleva yskös on paksua ja läpinäkyvää (lasimaista), sitten siitä tulee nestemäistä ja vaahtoavaa, jossa on verta. Vähäiset fyysiset tutkimustiedot eivät vastaa taudin vakavuutta. DIC kehittyy. Sisäelimiin vaikuttaa. Erityisen vaarallisia keholle ovat sydänlihaksen ja lisämunuaisten verenvuodot. Potilaan kuolema johtuu tarttuva-toksisesta sokista.
Kun keuhkot kärsivät, potilaista tulee erittäin tarttuvia. Ne muodostavat ympärilleen erityisen vaarallisen tartuntataudin keskuksen.
Toissijainen keuhkomuoto
Se on erittäin vaarallinen ja vakava sairauden muoto. Patogeenit tunkeutuvat keuhkokudokseen sairastuneista imusolmukkeista tai verenkierron kautta bakteerisepsiksessä. Klinikka ja taudin lopputulos, kuten primaarisessa keuhkomuodossa.
suoliston muoto
Tämän sairauden muodon olemassaolo on kiistanalainen. Oletuksena on, että tartunta tapahtuu tartunnan saaneiden tuotteiden käytön yhteydessä. Aluksi myrkytysoireyhtymän taustalla ilmenee vatsakipua ja oksentelua. Sitten ripuli ja lukuisat halut (tenesmus) liittyvät yhteen. Uloste on runsas, limakalvon verinen.
Riisi. 27. Kuva ruttopukusta - erikoisvarusteet lääkintätyöntekijöille erityisen vaarallisen tartuntataudin pesäkkeen poistamisen aikana.
Ruton laboratoriodiagnoosi
Ruton diagnoosin perusta on ruttobasillin nopea havaitseminen. Ensin suoritetaan näytteenottojen bakterioskopia. Seuraavaksi eristetään taudinaiheuttajaviljelmä, joka saastuttaa koe-eläimet.
Tutkimuksen materiaalina on vatsan sisältö, yskös, veri, ulosteet, kuolleiden elimien kudospalat ja eläinten ruumiit.
Bakterioskopia
Ruton (Yersinia pestis) aiheuttaja on sauvamainen kaksisuuntainen coccobacillus. Analyysi ruttobacilluksen havaitsemiseksi suoralla bakterioskopialla on yksinkertaisin ja nopein tapa. Tuloksen odotusaika on enintään 2 tuntia.
Biologisen materiaalin viljelykasvit
Ruton patogeenin viljelmä eristetään erikoistuneissa laboratorioissa, jotka on suunniteltu toimimaan sen kanssa. Patogeeniviljelmän kasvuaika on kaksi päivää. Seuraavaksi suoritetaan antibioottiherkkyystesti.
Serologiset menetelmät
Serologisten menetelmien avulla voidaan määrittää vasta-aineiden esiintyminen ja kasvu potilaan veren seerumissa ruton taudinaiheuttajalle. Tuloksen saamisaika on 7 päivää.

Riisi. 28. Ruttodiagnoosi tehdään erityisissä laboratorioissa.

Riisi. 29. Kuvassa ruton aiheuttajat. Fluoresenssimikroskopia.

Riisi. 30. Kuvassa Yersinia pestis -viljelmä.
Rutto immuniteetti
Vasta-aineet ruttopatogeenin leviämiselle muodostuvat melko myöhäisessä taudin kehittymisvaiheessa. Immuniteetti sairauden jälkeen ei ole pitkä eikä jännittynyt. Tautia esiintyy toistuvasti, ja ne etenevät yhtä vaikeasti kuin ensimmäinen.
ruton hoitoon
Ennen hoidon aloittamista potilas on sairaalahoidossa erillisessä laatikossa. Potilasta palveleva lääkintähenkilöstö on pukeutunut erityiseen ruttopukuun.
Antibakteerinen hoito
Antibakteerinen hoito alkaa taudin ensimmäisistä oireista ja ilmenemismuodoista. Antibiooteista etusija annetaan aminoglykosidiryhmän (streptomysiini), tetrasykliiniryhmän (vibromysiini, morfosykliini), fluorokinoloniryhmän (siprofloksasiini), ansamysiiniryhmän (rifampisiini) antibakteerisille lääkkeille. Amfenikoliryhmän antibiootti (kortrimoksatsoli) on osoittautunut hyväksi taudin ihomuodon hoidossa. Taudin septisissä muodoissa suositellaan antibioottien yhdistelmää. Antibioottihoidon kurssi on vähintään 7-10 päivää.
Hoito on suunnattu patologisen prosessin eri kehitysvaiheisiin
Patogeneettisen hoidon tavoitteena on vähentää myrkytysoireyhtymää poistamalla myrkkyjä potilaan verestä.
- Tuoreen pakastetun plasman, proteiinivalmisteiden, reopolyglusiinin ja muiden lääkkeiden käyttöönotto yhdessä pakotetun diureesin kanssa on esitetty.
- Mikroverenkierto paranee käyttämällä trentalia yhdessä salkoseryylin tai pikamilonin kanssa.
- Verenvuotojen kehittyessä plasmafereesi suoritetaan välittömästi disseminoidun intravaskulaarisen koagulaation oireyhtymän pysäyttämiseksi.
- Kun paine laskee, dopamidia määrätään. Tämä tila viittaa sepsiksen yleistymiseen ja kehittymiseen.
Oireellinen hoito
Oireellinen hoito tähtää ruton ilmentymien (oireiden) tukahduttamiseen ja eliminointiin ja sen seurauksena potilaan kärsimysten lievittämiseen. Sen tarkoituksena on poistaa kipu, yskä, hengenahdistus, tukehtuminen, takykardia jne.
Potilas katsotaan terveeksi, jos kaikki taudin oireet ovat kadonneet ja bakteriologisesta tutkimuksesta on saatu 3 negatiivista tulosta.
Epidemian vastaiset toimenpiteet
Ruttopotilaan tunnistaminen on signaali välittömästä toiminnasta, joka sisältää:
- karanteenitoimenpiteiden toteuttaminen;
- potilaan välitön eristäminen ja hoitajien ennaltaehkäisevä antibakteerinen hoito;
- desinfiointi taudin keskipisteessä;
- potilaan kanssa kosketuksissa olevien henkilöiden rokottaminen.
Rutto-rokotteella rokotuksen jälkeen immuniteetti säilyy vuoden. Uudelleenrokotus 6 kuukauden kuluttua. henkilöt, joilla on uusi tartuntariski: paimenet, metsästäjät, maataloustyöntekijät ja rutontorjuntalaitosten työntekijät.

Riisi. 31. Kuvassa lääkintäryhmä on pukeutunut rutto-asuihin.
Sairauden ennuste
Ruton ennuste riippuu seuraavista tekijöistä:
- taudin muodot
- aloitetun hoidon oikea-aikaisuus,
- koko huume- ja ei-lääkkeiden hoitojen arsenaalin saatavuus.
Suotuisin ennuste potilailla, joilla on imusolmukkeiden vaurioita. Kuolleisuus tässä taudin muodossa saavuttaa 5%. Taudin septisessä muodossa kuolleisuus on 95%.
Rutto on, ja jopa kaikkia tarvittavia lääkkeitä ja manipulaatioita käytettäessä tauti usein päättyy potilaan kuolemaan. Ruton taudinaiheuttajat kiertävät jatkuvasti luonnossa, eikä niitä voida täysin tuhota ja hallita. Ruton oireet ovat erilaisia ja riippuvat taudin muodosta. Ruton buboninen muoto on yleisin.
Osion "Erityisen vaaralliset infektiot" artikkelitSuosituin
Bubonirutto on hyvin muinainen aasialainen tauti, joka vaikutti eri maiden ja maanosien väestöön. Hän vaati miljoonia ihmishenkiä Euroopassa, ja häntä kutsuttiin "mustaksi kuolemaksi" tai "karadzheva-ruttoksi". Ruttokuolema oli 95 %, vaikka osa sairastuneista toipui ihmeen kaupalla itsestään. Tämä vakava sairaus ei vastannut hoitoon 1800-luvun loppuun asti. Vasta ruttorokotteiden keksimisen ja tiettyjen antibioottien (streptomysiini jne.) käytännön käytön alkamisen jälkeen monet potilaat alkoivat toipua, joiden hoito aloitettiin ajoissa.
Nyt tätä tautia havaitaan ajoittain joillakin Iranin, Brasilian, Nepalin, Mauritanian jne. alueilla. Venäjällä buboniruttoa ei ole esiintynyt 1900-luvun 70-luvun jälkeen, mutta tällaisen epidemian puhkeamisen vaara on olemassa ja pelottaa monia . Sen viimeisin lähin painopiste eliminoitiin Kirgisiassa vuonna 2013: 15-vuotias teini kuoli tähän tautiin. Vuonna 2009 Kiinassa todettiin myös bubonirutto.
Siksi monet Venäjän ja IVY-maiden kansalaiset ovat kiinnostuneita tiedosta tästä vakavasta sairaudesta. Artikkelissamme kerromme taudinaiheuttajasta, lähteistä, tartuntareiteistä, oireista, diagnoosimenetelmistä, hoidosta ja bubonariruton ehkäisystä.
Rutto
Mustana kuolemana tunnettu tauti on yksi vanhimmista tunnetuista sairauksista ja sitä tavataan kaikkialla maailmassa. XIV-luvulla levisi koko Eurooppaan ja tuhosi kolmanneksen väestöstä.
Taudin aiheuttaja on Yersinia Pestis -bakteeri, ja se on ensisijaisesti jyrsijöiden, erityisesti rottien, sairaus. Ihmisruttoa voi esiintyä alueilla, joilla bakteereita esiintyy luonnonvaraisissa jyrsijöissä. Yleensä tartuntariski on suurin maaseutualueilla, mukaan lukien kodit, joissa maaoravat, maaoravat ja puurotat löytävät ruokaa ja suojaa, sekä muissa paikoissa, joissa jyrsijät voivat tavata.
Ihmiset saavat useimmiten ruttotartunnan, kun niitä purevat kirput, jotka ovat saaneet ruttobakteeritartunnan. Ihminen voi saada tartunnan myös suorasta kosketuksesta sairaan tai ruttoon kuolleen eläimen tartunnan saaneiden kudosten tai nesteiden kanssa. Lopuksi ihmiset voivat saada tartunnan pisaratartunnan kautta läheisessä kosketuksessa kissojen tai keuhkoputken kanssa.
Sairaus ilmenee kolmessa muodossa: paisuvatsa, septiseeminen rutto ja keuhkotauti.
Buboniruton taudinaiheuttaja, lähteet ja tartuntatavat
Bubonirutto kehittyy ihmisillä Yersinia pestis -bakteeritartunnan jälkeen. Nämä mikro-organismit elävät kehossa (peltohiiret, hamsterit, maa-oravat, oravat, jäniset). Heistä tulee ruttobasillin kantajia: ne purevat jyrsijää, nielevät taudinaiheuttajan veren mukana ja lisääntyvät aktiivisesti hyönteisen ruoansulatuskanavassa. Lisäksi kirppusta tulee taudin kantaja ja se levittää sitä muiden rottien kesken.
Kun tällainen kirppu puree toista eläintä tai henkilöä, Yersinia saa tartunnan ihon läpi. Lisäksi tämä tauti voi tarttua ihmisestä toiseen ilmassa olevien pisaroiden kautta tai joutuessaan kosketuksiin potilaan eritteiden ja ysköksen, tartunnan saaneen henkilön taloustavaroiden tai ruokailuvälineiden kanssa.
On olemassa tällaisia tapoja levittää buboniruton aiheuttaja:
- tarttuva (veren kautta purettuna);
- ilmassa;
- uloste-suullinen;
- kontakti-kotitalous.
Bubonirutto on erityisen vaarallinen infektio. Sille on ominaista korkea kyky levitä nopeasti ja se on erittäin tarttuvaa. Bubonirutto on tarttuvuuden suhteen tarttuvin tartuntatauti.
Oireet
Buboniruton itämisaika on useista tunnista 2-3 päivään. Joskus sitä voidaan pidentää 6-9 päivään ihmisillä, jotka ovat ottaneet streptomysiiniä, tetrasykliiniä tai immunoglobuliinia ehkäisyyn.
Taudin aiheuttaja, joka joutuu nivus- ja kainaloimusolmukkeisiin, vangitsee veren leukosyytit ja leviää koko kehoon. Bakteerit lisääntyvät aktiivisesti imusolmukkeissa, ja ne lakkaavat suorittamasta suojaavaa tehtäväänsä ja muuttuvat infektion säiliöksi.
Ensimmäiset taudin oireet ilmaantuvat yhtäkkiä. Potilaan lämpötila nousee, hän valittaa yleisestä heikkoudesta, vilunväristyksiä, päänsärkyä ja oksentelua. Joissakin tapauksissa on valituksia hallusinaatioista ja unettomuudesta.
- kupli;
- keuhko;
- septinen.
buboninen muoto
 Miehellä ja naisella, joilla on paprikatautia, ja heidän ruumiillaan on tyypillisiä buboja, keskiaikainen maalaus vuoden 1411 saksalaisesta Raamatusta Toggenburgista Sveitsistä.
Miehellä ja naisella, joilla on paprikatautia, ja heidän ruumiillaan on tyypillisiä buboja, keskiaikainen maalaus vuoden 1411 saksalaisesta Raamatusta Toggenburgista Sveitsistä. Ruton buboninen muoto havaitaan useimmiten Yersinia pestis -tartunnan jälkeen. Potilaalla se muodostuu hyönteisen pureman kohdalle. Se muuttuu nopeasti märkärakkulaksi, jonka sisältö on veristä märkivää. Märkärakkulan avaamisen jälkeen sen tilalle muodostuu haavauma.
Noin 7 päivän kuluttua kosketuksesta potilaaseen ilmenee voimakasta lämpötilan nousua, päänsärkyä, vilunväristyksiä ja heikkoutta, 1-2 tai useampia laajentuneita, kivuliaita imusolmukkeita (ns. buboes). Tämä muoto on yleensä seurausta tartunnan saaneesta kirppujen puremasta. Bakteerit lisääntyvät imusolmukkeissa, jotka ovat lähimpänä purentakohtaa. Jos potilasta ei hoideta asianmukaisilla antibiooteilla, infektio voi levitä muihin kehon osiin.
Jo toisena päivänä potilaan kainalo-, nivus- tai muut imusolmukkeet kasvavat merkittävästi (ne voivat saavuttaa sitruunan koon). Siinä alkaa tulehdusprosessi, siitä tulee tuskallista ja tiivistyy - näin muodostuu ensisijainen bubo. Seuraavina päivinä infektio leviää muihin imusolmukkeisiin, ne myös tulehtuvat, suurenevat ja muodostavat toissijaisia imusolmukkeita. Iho sairastuneiden imusolmukkeiden päällä muuttuu punaiseksi, tulehtuneeksi ja kiiltäväksi. Buboista tulee selkeästi erottuvia ja tiheitä.
4 päivän sairauden jälkeen tulehtuneet imusolmukkeet saavat pehmeämmän rakenteen, kun niitä naputetaan, ne vaihtelevat. Kymmenenteen päivään mennessä bubot avautuvat ja niiden tilalle muodostuvat fistelit.
Yersinia pestis tuottaa jatkuvasti voimakkaita myrkkyjä, ja buboniruttoon liittyy vakavan myrkytyksen oireita. Ensimmäisestä taudin päivästä lähtien potilas kokee nopeasti lisääntyviä oireita:
- vakava heikkous ja päänsärky;
- lihaskipu koko kehossa;
- hermostunut jännitys.
Potilaan kasvot turvontuvat ja tummat, silmien alle ilmestyy mustia ympyröitä, sidekalvo muuttuu kirkkaan punaiseksi. Kieli on peitetty paksulla valkoisella pinnoitteella.
Päihtymys aiheuttaa rikkomuksen sisään. Potilaan verenpaine laskee, pulssi muuttuu harvinaiseksi ja heikoksi. Taudin edetessä sydämen vajaatoiminnasta voi tulla potilaan kuolemansyy.
Bubonirutto voi pahentua. Kun potilas kokee tuskallista päänsärkyä, kouristuksia ja niskalihasten voimakasta jännitystä.
Keuhkomuoto
Kuumetta, päänsärkyä, heikkoutta, nopeasti kehittyvää keuhkokuumetta ja rintakipua, yskää ja veristä tai vetistä ysköstä havaitaan. Keuhkoputto voi tarttua ilman välityksellä tai toissijaisesti keuhkoihin leviävän paisuvan tai septiseemisen ruton seurauksena. Keuhkokuume voi aiheuttaa hengitysvajauksen ja shokin. Keuhkoputto on taudin vakavin muoto ja ainoa ruton muoto, joka voi tarttua ihmisestä toiseen (ilmateitse).
 Ensimmäinen dokumentoitu ruttopandemia liittyy Bysantin keisarin Justinianus I:n nimeen vuonna 541 jKr., 10 000 ihmistä kuoli yhdessä päivässä
Ensimmäinen dokumentoitu ruttopandemia liittyy Bysantin keisarin Justinianus I:n nimeen vuonna 541 jKr., 10 000 ihmistä kuoli yhdessä päivässä Hoitamattomana tauti leviää nopeasti koko kehoon imusolmukkeiden kautta. Mutta ruttoa hoidetaan menestyksekkäästi antibiooteilla. Potilaalle kehittyy rutto, johon liittyy yskää, vereen sekoittunutta ysköstä, hengenahdistusta ja ihon syanoosia. Tällaiset sairauden muodot voivat jopa aktiivisella hoidolla johtaa 50–60 %:n potilaiden kuolemaan.
Antibioottien puuttumisen aikakaudella ruttokuolleisuus oli noin 66 prosenttia. Antibiootit vähentävät merkittävästi kuolleisuutta, ja kokonaiskuolleisuus on nyt laskenut 11 prosenttiin. Huolimatta tehokkaiden antibioottien saatavuudesta, rutto on edelleen tappava sairaus, mutta buboniruton kuolleisuusaste on pienempi kuin septisen tai keuhkoputon.
Useimmissa tapauksissa tätä sairautta vaikeuttaa DIC, jossa potilaan veri hyytyy suonten sisällä. 10 %:ssa tapauksista bubonarirutto johtaa sormien, ihon tai jalkojen kuolioon.
septinen muoto
Oireita ovat kuume, vilunväristykset, voimakas heikkous, vatsakipu, sokki, mahdollinen ihonsisäinen verenvuoto ja verenvuoto muissa elimissä. Iho ja muut kudokset muuttuvat mustiksi ja kuolevat, erityisesti sormissa, varpaissa ja nenässä. Septiseeminen rutto voi olla primaarinen tai kehittyä hoitamattoman buboniruton seurauksena. Infektio tapahtuu tartunnan saaneiden kirppujen puremien kautta tai joutuessaan kosketuksiin tartunnan saaneen eläimen kanssa.
Septisen ruton yhteydessä potilaalle ei synny kuplia eikä keuhkoilmiöitä. Sairauden alusta lähtien hänellä on yleisiä hermoston häiriöitä, jotka ilman hoitoa päättyvät 100% tapauksista kuolemaan. Oikea-aikaisella streptomysiinihoidolla septiseeminen rutto on erittäin parannettavissa.
Diagnostiikka
Buboniruton diagnosointia varten sisältö otetaan tulehtuneesta imusolmukkeesta sen pistoksen avulla. 1 ml suolaliuosta ruiskutetaan siihen, ja 5 minuutin kuluttua sen sisältö imetään ruiskuun. Seuraavaksi suoritetaan bubo-mehun kylvö ravintoalustalle (veriagar) ja bakteriologinen tutkimus.
Potilas on välttämättä määrätty kylvämään ulosteensa. Lisäksi laboratoriossa eristetään puhdas patogeeniviljelmä ja tutkitaan huolellisesti.
Hoito
Kaikki buboniruttopotilaat ovat pakollisen sairaalahoidon alaisia tartuntatautien sairaaloiden erikoisosastoilla. Liinavaatteet, vaatteet, ruuan jäämät, ruokailuvälineet, hoitotarvikkeet ja potilaan eritteet käsitellään ja desinfioidaan erityisellä tavalla. Potilaiden hoidossa ja hoidossa osaston henkilökunta käyttää ruttopukua.
Buboniruton pääasiallinen hoito on antibioottihoito. Nämä lääkkeet annetaan lihakseen ja kuplien sisään. Tätä varten käytetään tetrasykliiniä tai streptomysiiniä.
Antibakteeristen lääkkeiden lisäksi potilaalle määrätään oireenmukaista hoitoa, jonka tarkoituksena on lievittää hänen tilaansa ja hoitaa bubonarruton komplikaatioita.
Potilaan toipumisen vahvistavat kolme negatiivista bakteriologisen viljelmän tulosta. Sen jälkeen potilas on sairaalassa lääkäreiden valvonnassa vielä kuukauden, ja vasta sen jälkeen hänet kotiutetaan. Toipuneet potilaat rekisteröidään infektiotautilääkärille vielä 3 kuukaudeksi.
Ennaltaehkäisy
 Jyrsijöiden torjunta on välttämätöntä tartunnan leviämisen estämiseksi.
Jyrsijöiden torjunta on välttämätöntä tartunnan leviämisen estämiseksi. Buboniruton ehkäisytoimilla pyritään estämään tartunnan leviäminen ja estämään sen taudinaiheuttajalähteet. Tätä varten seurataan säännöllisesti jyrsijöiden määrää luonnossa ja jatkuvaa rottien, hiirten ja kirppujen tuhoamista (etenkin laivoissa ja lentokoneissa).
Rutto
Mikä on rutto -
Rutto- akuutti, erityisen vaarallinen tarttuva zoonoottinen infektio, johon liittyy vakava myrkytys ja seroosi-hemorraginen tulehdus imusolmukkeissa, keuhkoissa ja muissa elimissä, sekä mahdollinen sepsiksen kehittyminen.
Lyhyt historiatieto
Ihmiskunnan historiassa ei ole toista sellaista tartuntatautia, joka johtaisi niin valtavaan tuhoon ja kuolleisuuteen väestön keskuudessa kuin rutto. Muinaisista ajoista lähtien on säilytetty tietoa ruttotaudista, joka esiintyi ihmisillä epidemioiden muodossa, joissa kuolee suuri määrä. On huomattava, että ruttoepidemiat kehittyivät kontaktien seurauksena sairaiden eläinten kanssa. Joskus taudin leviäminen oli pandemioiden luonteista. On kolme tunnettua ruttopandemiaa. Ensimmäinen, "Justinianuksen rutto", raivosi Egyptissä ja Itä-Rooman valtakunnassa vuosina 527-565. Toinen, nimeltään "suuri" tai "musta" kuolema, vuosina 1345-1350. pyyhkäisi Krimin, Välimeren ja Länsi-Euroopan; tämä tuhoisin pandemia vaati noin 60 miljoonaa ihmistä. Kolmas pandemia alkoi vuonna 1895 Hongkongista ja levisi sitten Intiaan, jossa kuoli yli 12 miljoonaa ihmistä. Heti alussa tehtiin tärkeitä löytöjä (patogeeni eristettiin, rottien rooli ruton epidemiologiassa todistettiin), mikä mahdollisti ennaltaehkäisyn järjestämisen tieteellisesti. Ruton aiheuttajan löysi G.N. Minkh (1878) ja hänestä riippumattomasti A. Yersen ja S. Kitazato (1894). 1300-luvulta lähtien rutto on toistuvasti vieraillut Venäjällä epidemioiden muodossa. Venäläiset tutkijat D.K. työskentelevät epidemioiden parissa estääkseen taudin leviämisen ja hoitaakseen potilaita. Zabolotny, N.N. Klodnitsky, I.I. Mechnikov, N.F. Gamaleya ym. 1900-luvulla N.N. Zhukov-Verezhnikov, E.I. Korobkova ja G.P. Rudnev kehitti ruttopotilaiden patogeneesin, diagnosoinnin ja hoidon periaatteet ja loi myös rutto-rokotteen.
Mikä provosoi / syyt ruttoon:
Taudin aiheuttaja on gramnegatiivinen liikkumaton fakultatiivinen anaerobinen bakteeri Y. pestis, joka kuuluu Enterobacteriaceae-heimon Yersinia-sukuun. Monien morfologisten ja biokemiallisten ominaisuuksiensa osalta ruttobacillus on samanlainen kuin pseudotuberkuloosin, jersinioosin, tularemian ja pastörelloosin patogeenit, jotka aiheuttavat vakavia sairauksia sekä jyrsijöille että ihmisille. Sille on ominaista selvä polymorfismi, tyypillisimpiä ovat munamaiset sauvat, jotka värjäytyvät bipolaarisesti, taudinaiheuttajassa on useita virulenssiltaan erilaisia alalajeja. Kasvaa tavanomaisilla ravintoalustalla, johon on lisätty hemolysoitua verta tai natriumsulfiittia kasvun stimuloimiseksi. Sisältää yli 30 antigeeniä, ekso- ja endotoksiinia. Kapselit suojaavat bakteereja polymorfonukleaaristen leukosyyttien imeytymiseltä, ja V- ja W-antigeenit suojaavat niitä hajoamiselta fagosyyttien sytoplasmassa, mikä varmistaa niiden solunsisäisen lisääntymisen. Ruton aiheuttaja säilyy hyvin potilaiden ulosteissa ja ympäristön esineissä (bubo pusissa se säilyy 20-30 päivää, ihmisten, kamelien, jyrsijöiden ruumiissa - jopa 60 päivää), mutta on erittäin herkkä auringonvalolle, ilmakehän happi, kohonnut lämpötila, ympäristöreaktiot (erityisesti happo), kemikaalit (mukaan lukien desinfiointiaineet). Sublimaattien vaikutuksesta laimennuksessa 1:1000 se kuolee 1-2 minuutissa. Se sietää alhaisia lämpötiloja, jäätymistä.
Sairas henkilö voi tietyin edellytyksin tulla tartuntalähteeksi: keuhkoputon kehittyessä, suorassa kosketuksessa ruttobubon märkivän sisällön kanssa ja myös ruttoseptikemiaa sairastavan potilaan kirpputartunnan seurauksena. Ruttoon kuolleiden ihmisten ruumiit ovat usein suora syy muiden tartunnan saamiseen. Potilaat, joilla on keuhkokuume, ovat erityisen vaarallisia.
Siirtomekanismi monipuoliset, useimmiten tarttuvat, mutta myös ilmassa olevat pisarat ovat mahdollisia (ruton keuhkomuodot, infektiot laboratoriossa). Taudinaiheuttajan kantajia ovat kirput (noin 100 lajia) ja tietyntyyppiset punkit, jotka tukevat epitsoottista prosessia luonnossa ja välittävät taudinaiheuttajia synantrooppisille jyrsijöille, kameleille, kissoille ja koirille, jotka voivat kuljettaa tartunnan saaneita kirppuja ihmisiin. Ihminen ei saa tartuntaa niinkään kirppujen puremasta, vaan hierottuaan sen ulostetta tai ihoon syöttämisen aikana regurgitoituneita massoja. Kirppujen suolistossa lisääntyvät bakteerit erittävät koagulaasia, joka muodostaa "tulpan" (ruttolohkon), joka estää verta pääsemästä sen kehoon. Nälkäisen hyönteisen yrityksiin veriimeä liittyy tartunnan saaneiden massojen regurgitaatio ihon pinnalle pureman kohdalla. Nämä kirput ovat nälkäisiä ja yrittävät usein imeä eläimen verta. Kirppujen tarttuvuus kestää keskimäärin noin 7 viikkoa ja joidenkin lähteiden mukaan jopa 1 vuoden.
Mahdollinen kosketus (vaurioituneen ihon ja limakalvojen kautta) ruhoja leikattaessa ja teurastettujen tartunnan saaneiden eläinten (jänikset, ketut, saigat, kamelit jne.) nahkoja käsiteltäessä sekä ruttotartuntatapoja (lihan syömisen yhteydessä).
Ihmisten luonnollinen alttius on erittäin korkea, absoluuttinen kaikissa ikäryhmissä ja kaikille tartuntareiteille. Sairauden jälkeen kehittyy suhteellinen immuniteetti, joka ei suojaa uusiutumiselta. Toistuvat sairaustapaukset eivät ole harvinaisia, eivätkä ne ole yhtä vakavia kuin ensisijaiset tapaukset.
Tärkeimmät epidemiologiset merkit. Luonnollisia ruttopesäkkeitä on 6–7 % maapallon pinta-alasta, ja niitä on havaittu kaikilla mantereilla Australiaa ja Etelämannerta lukuun ottamatta. Maailmassa kirjataan vuosittain useita satoja ruttotapauksia ihmisillä. IVY-maissa on tunnistettu 43 luonnollista ruttopesäkettä, joiden kokonaispinta-ala on yli 216 miljoonaa hehtaaria ja jotka sijaitsevat tasangoilla (arot, puoliaavikko, autiomaa) ja korkean vuoriston alueilla. Luonnollisia pesäkkeitä on kahdenlaisia: "villin" ja rotan ruttopesäkkeitä. Luonnollisissa pesäkkeissä rutto ilmenee epitsoottisena jyrsijän ja jäniseläinten keskuudessa. Talvella nukkuvien jyrsijöiden (murmellit, maa-oravat jne.) tartunta esiintyy lämpimänä vuodenaikana, kun taas talvella nukkumattomien jyrsijöiden ja jänisten (gerbiilit, myyrät, pikat jne.) tartunnalla on kaksi kausihuippua, johon liittyy lisääntymisaikojen eläinten kanssa. Miehet sairastuvat useammin kuin naiset ammatillisen toiminnan vuoksi ja pysyvät ruton luonnollisessa painopisteessä (siirtolaiskuljetus, metsästys). Antropurgisissa pesäkkeissä mustat ja harmaat rotat toimivat infektiovarastona. Ruton buboon- ja pneumonisten muotojen epidemiologiassa on merkittäviä eroja tärkeimmissä piirteissä. Bubonirutto on tyypillistä suhteellisen hidas sairauden lisääntyminen, kun taas keuhkorutto voi levitä laajalle bakteerien helpon leviämisen vuoksi lyhyessä ajassa. Potilaat, joilla on paisumainen ruttomuoto, ovat lievästi tarttuvia ja käytännössä ei-tarttuvia, koska heidän eritteensä eivät sisällä taudinaiheuttajia, ja avautuneiden bubojen materiaalissa niitä on vähän tai ei ollenkaan. Kun tauti siirtyy septiseen muotoon, samoin kuin kun paisuvaista muotoa komplisoi sekundaarinen keuhkokuume, jolloin taudinaiheuttaja voi tarttua ilmassa olevien pisaroiden välityksellä, kehittyy vakavia primaarisen keuhkoputon epidemioita, joilla on erittäin korkea tarttuvuus. Yleensä keuhkorutto seuraa paisuvaa, leviää sen mukana ja tulee nopeasti johtavaksi epidemiologiseksi ja kliiniseksi muodoksi. Viime aikoina on kehitetty intensiivisesti ajatusta siitä, että ruton taudinaiheuttaja voi olla maaperässä pitkään viljelemättömänä. Jyrsijöiden ensisijainen tartunta voi tässä tapauksessa tapahtua, kun kaivataan reikiä tartunnan saaneille maaperän alueille. Tämä hypoteesi perustuu sekä kokeellisiin tutkimuksiin että havaintoihin taudinaiheuttajan etsinnön tehottomuudesta jyrsijöistä ja niiden kirppuista epitsoottisten ajanjaksojen välillä.
Patogeneesi (mitä tapahtuu?) Ruton aikana:
Ihmisen mukautumismekanismit eivät käytännössä ole mukautettuja vastustamaan ruttobasillin kulkeutumista ja kehittymistä kehossa. Tämä johtuu siitä, että ruttobacillus lisääntyy hyvin nopeasti; bakteerit tuottavat suuria määriä läpäisevyystekijöitä (neuraminidaasi, fibrinolysiini, pestisiini), antifagiineja, jotka estävät fagosytoosia (F1, HMWP:t, V / W-Ar, PH6-Ag), mikä edistää nopeaa ja massiivista lymfogeenistä ja hematogeenista leviämistä, pääasiassa mononukleaarisiin fagosyyttinen järjestelmä sen myöhemmän aktivoitumisen kanssa. Massiivinen antigenemia, tulehdusvälittäjien, mukaan lukien sokkogeeniset sytokiinit, vapautuminen johtaa mikroverenkiertohäiriöiden (DIC) kehittymiseen, jota seuraa tarttuva toksinen shokki.
Sairauden kliininen kuva määräytyy suurelta osin ihon, keuhkojen tai ruoansulatuskanavan läpi tunkeutuvan taudinaiheuttajan leviämispaikan perusteella.
Ruton patogeneesikaavio sisältää kolme vaihetta. Ensinnäkin patogeeni leviämispaikasta lymfogeenisesti imusolmukkeisiin, joissa se viipyy lyhyen aikaa. Tässä tapauksessa ruttobubo muodostuu, kun imusolmukkeisiin kehittyy tulehduksellisia, verenvuotoisia ja nekroottisia muutoksia. Sitten bakteerit pääsevät nopeasti verenkiertoon. Bakteremian vaiheessa kehittyy vakava toksikoosi, johon liittyy muutoksia veren reologisissa ominaisuuksissa, mikroverenkiertohäiriöitä ja verenvuotoa eri elimissä. Ja lopuksi, kun patogeeni on voittanut retikulohistiosyyttisen esteen, se leviää eri elimiin ja järjestelmiin sepsiksen kehittyessä.
Mikroverenkiertohäiriöt aiheuttavat muutoksia sydänlihaksessa ja verisuonissa sekä lisämunuaisissa, mikä johtaa akuuttiin sydämen ja verisuonten vajaatoimintaan.
Aerogeenisellä tartuntareitillä alveolit vaikuttavat, niissä kehittyy tulehdusprosessi nekroosielementeillä. Myöhempään bakteremiaan liittyy voimakas toksikoosi ja septis-hemorragisten ilmenemismuotojen kehittyminen eri elimissä ja kudoksissa.
Ruton vasta-ainevaste on heikko ja muodostuu taudin myöhäisissä vaiheissa.
Ruton oireet:
Itämisaika on 3-6 päivää (epidemioiden tai septisten muotojen yhteydessä se lyhenee 1-2 päivään); itämisaika on enintään 9 päivää.
Ominaista taudin akuutti puhkeaminen, jota ilmaisee ruumiinlämmön nopea nousu suuriin lukuihin, valtavia vilunväristyksiä ja vakavan myrkytyksen kehittyminen. Tyypillisiä potilaiden valituksia ristiluu-, lihas- ja nivelkivuista, päänsärystä. On oksentelua (usein veristä), tuskallista janoa. Psykomotorinen kiihtymys kehittyy taudin ensimmäisistä tunteista lähtien. Potilaat ovat levottomia, liian aktiivisia, yrittävät paeta ("juoksee kuin hullu"), heillä on hallusinaatioita, deliriumia. Puhe on epäselvä, kävely epävakaa. Harvemmissa tapauksissa uneliaisuus, apatia ja heikkous saavuttavat sen verran, että potilas ei pysty nousemaan sängystä. Ulospäin havaitaan hyperemiaa ja kasvojen turvotusta, kovakalvon injektiota. Kasvoissa on kärsimyksen tai kauhun ilme ("ruttonaamio"). Vakavammissa tapauksissa iholle voi tulla verenvuotoinen ihottuma. Sairaudelle erittäin tyypillisiä merkkejä ovat kielen paksuuntuminen ja paksun valkoisen päällysteen ("liitumainen kieli") peittäminen. Sydän- ja verisuonijärjestelmän osalta havaitaan huomattavaa takykardiaa (alkioon asti), rytmihäiriöitä ja progressiivista verenpaineen laskua. Jopa taudin paikallisilla muodoilla kehittyy takypnea sekä oliguria tai anuria.
Tämä oireyhtymä ilmenee varsinkin alkuvaiheessa kaikissa ruton muodoissa.
G.P.:n ehdottaman ruton kliinisen luokituksen mukaan Rudnev (1970) erottaa sairauden paikalliset muodot (iho-, paisuvat, iho-buboniset), yleistyneet muodot (primaarinen septinen ja sekundaarinen septinen), ulkoisesti leviävät muodot (primaarinen keuhko-, sekundaarinen keuhko- ja suolisto).
ihon muoto. Ominaista karbunkpelin muodostuminen taudinaiheuttajan sisääntulokohdassa. Aluksi iholle ilmestyy voimakkaasti kivulias märkärakkula, jonka sisältö on tummanpunaista; se sijoittuu turvotukseen ihonalaiseen kudokseen ja sitä ympäröi infiltraatio- ja hyperemiavyöhyke. Märkärakkulan avautumisen jälkeen muodostuu haavauma, jonka pohja on kellertävä ja joka on taipuvainen kasvamaan. Tulevaisuudessa haavan pohja peitetään mustalla rupilla, jonka hylkäämisen jälkeen muodostuu arpia.
buboninen muoto. Ruton yleisin muoto. Tyypillistä on imusolmukkeiden vaurioituminen, alueellinen suhteessa taudinaiheuttajan leviämispaikkaan - nivus, harvemmin kainalo ja hyvin harvoin kohdunkaulan. Yleensä bubot ovat yksittäisiä, harvoin useita. Vakavan myrkytyksen taustalla kipua esiintyy bubon tulevan lokalisoinnin alueella. 1-2 päivän kuluttua voidaan tunnustella voimakkaasti kivuliaita imusolmukkeita, jotka ovat ensin kovia, sitten pehmeneviä ja tahnamaisia. Solmut sulautuvat yhdeksi konglomeraatiksi, joka on inaktiivinen periadeniitin esiintymisen vuoksi ja vaihtelee tunnustettaessa. Taudin huipun kesto on noin viikko, jonka jälkeen alkaa toipumisjakso. Imusolmukkeet voivat parantua itsestään tai haavautua ja skleroosi johtua seroosi-hemorragisesta tulehduksesta ja nekroosista.
Iho-buboninen muoto. Edustaa yhdistelmää ihovaurioita ja muutoksia imusolmukkeissa.
Nämä paikalliset taudin muodot voivat edetä sekundaariseen ruttosepsikseen ja sekundaariseen keuhkokuumeeseen. Niiden kliiniset ominaisuudet eivät eroa ruton primaarisesta septisesta ja primaarisesta keuhkomuodosta.
Ensisijainen septinen muoto. Se ilmaantuu lyhyen 1-2 päivän itämisajan jälkeen, ja sille on ominaista myrkytyksen salamannopea kehittyminen, verenvuotooireet (ihon ja limakalvojen verenvuoto, ruoansulatuskanavan ja munuaisten verenvuoto) ja kliinisen kuvan nopea muodostuminen. tarttuva-toksinen shokki. Ilman hoitoa 100 % tapauksista on kuolemaan johtavia.
Primaarinen keuhkomuoto. Kehittää aerogeenisen infektion kanssa. Itämisaika on lyhyt, useista tunnista 2 päivään. Sairaus alkaa akuutisti rutolle ominaisen myrkytysoireyhtymän ilmenemismuodoilla. 2-3 sairauspäivänä ilmaantuu voimakas yskä, rinnassa on teräviä kipuja, hengenahdistusta. Yskään liittyy ensin lasiaisen ja sitten nestemäisen, vaahtoisen, verisen ysköksen vapautuminen. Fyysiset tiedot keuhkoista ovat niukkoja, röntgenkuvasta löytyy merkkejä fokaali- tai lobaarikeuhkokuumeesta. Sydän- ja verisuonitautien vajaatoiminta lisääntyy, mikä ilmenee takykardiana ja asteittaisena verenpaineen laskuna, syanoosin kehittymisenä. Terminaalivaiheessa potilaat kehittävät ensin nukahtavan tilan, johon liittyy lisääntynyt hengenahdistus ja verenvuotoilmiöitä petekian tai laajojen verenvuotojen muodossa ja sitten kooma.
suoliston muoto. Myrkytyksen oireyhtymän taustalla potilaat kokevat teräviä vatsakipuja, toistuvaa oksentelua ja ripulia, joihin liittyy tenesmi ja runsaat lima-veriset ulosteet. Koska suoliston ilmenemismuotoja voidaan havaita muissa taudin muodoissa, kysymys suolistoruton olemassaolosta itsenäisenä muotona, joka ilmeisesti liittyy suolistoinfektioon, on edelleen kiistanalainen.
Erotusdiagnoosi
Ruton iho-, paisu- ja iho-buboniset muodot tulisi erottaa tularemiasta, karbunkuleista, erilaisista lymfadenopatioista, keuhko- ja septisista muodoista - keuhkojen tulehduksellisista sairauksista ja sepsiksestä, mukaan lukien meningokokki-etiologia.
Kaikissa ruton muodoissa, jo alkuvaiheessa, nopeasti kasvavat vakavan myrkytyksen merkit ovat hälyttäviä: korkea ruumiinlämpö, valtavat vilunväristykset, oksentelu, sietämätön jano, psykomotorinen kiihtymys, motorinen levottomuus, delirium ja hallusinaatiot. Potilaita tutkittaessa huomio kiinnitetään epäselvään puheeseen, tärisevään askeleeseen, turvonneisiin, hyperemistisiin kasvoihin kovakalvoinjektion kanssa, kärsimyksen tai kauhun ilmaisuun ("ruttonaamio"), "kalkkikieleen". Sydämen vajaatoiminnan merkit, takypnea kasvavat nopeasti, oliguria etenee.
Ruton iho-, paisu- ja iho-bubonisille muodoille on ominaista voimakas kipu leesiokohdassa, karbunkpelin kehittymisen vaiheet (rakkula - haava - musta rupi - arpi), voimakkaat periadeniitti-ilmiöt ruton muodostumisen aikana bubo.
Keuhko- ja septiset muodot erottuvat vakavan myrkytyksen salamannopeasta kehittymisestä, hemorragisen oireyhtymän voimakkaista ilmenemismuodoista ja tarttuva-toksisesta shokista. Kun keuhkoihin vaikuttaa, havaitaan teräviä kipuja rinnassa ja voimakasta yskää, lasiaisen irtoamista ja sitten nestemäistä, vaahtoavaa, veristä ysköstä. Vähäiset fyysiset tiedot eivät vastaa yleistä erittäin vaikeaa tilaa.
Ruton diagnoosi:
Laboratoriodiagnostiikka
Perustuu mikrobiologisten, immunoserologisten, biologisten ja geneettisten menetelmien käyttöön. Hemogrammissa havaitaan leukosytoosia, neutrofiilia, jossa on siirtymä vasemmalle, ESR:n nousu. Taudinaiheuttajan eristäminen suoritetaan erikoistuneissa laboratorioissa, jotka työskentelevät erityisen vaarallisten infektioiden patogeenien kanssa. Tutkimuksia tehdään kliinisesti havaittujen tautitapausten vahvistamiseksi sekä kuumeisten ihmisten tutkimiseksi, jotka ovat infektion keskipisteessä. Sairaiden ja kuolleiden materiaalille tehdään bakteriologinen tutkimus: punokset ja karbunkulipisteet, haavaumien erittyminen, yskös ja lima suunielusta, veri. Passointi suoritetaan koe-eläimillä (marsut, valkoiset hiiret), jotka kuolevat 5-7 päivänä tartunnan jälkeen.
Serologisista menetelmistä käytetään RNGA, RNAT, RNAG ja RTPGA, ELISA.
Positiiviset PCR-tulokset 5-6 tunnin kuluttua asettamisesta osoittavat ruttomikrobin spesifisen DNA:n läsnäolon ja vahvistavat alustavan diagnoosin. Lopullinen vahvistus taudin ruton etiologialle on patogeenin puhtaan viljelmän eristäminen ja sen tunnistaminen.
Ruton hoito:
Ruttopotilaita hoidetaan vain paikallaan olevissa olosuhteissa. Lääkkeiden valinta etiotrooppiseen hoitoon, niiden annokset ja hoito-ohjelmat määräävät taudin muodon. Etiotrooppisen hoidon kulku kaikissa taudin muodoissa on 7-10 päivää. Käytä tässä tapauksessa:
ihomuodossa - kotrimoksatsoli 4 tablettia päivässä;
bubonisessa muodossa - levomysetiini annoksella 80 mg / kg / vrk ja samanaikaisesti streptomysiini annoksella 50 mg / kg / vrk; lääkkeet annetaan suonensisäisesti; tetrasykliini on myös tehokas;
taudin keuhko- ja septisissa muodoissa kloramfenikolin ja streptomysiinin yhdistelmää täydennetään doksisykliinillä annoksella 0,3 g / päivä tai tetrasykliinillä 4-6 g / päivä suun kautta.
Samanaikaisesti suoritetaan massiivinen detoksifikaatiohoito (tuore pakastettu plasma, albumiini, reopolyglusiini, hemodez, kristalloidiliuokset suonensisäisesti, kehonulkoiset detoksifikaatiomenetelmät), määrätään lääkkeitä mikroverenkierron ja korjauksen parantamiseksi (trental yhdessä solkoseryylin, pikamilonin kanssa), pakottaminen diureesia, samoin kuin sydämen glykosideja, verisuoni- ja hengitystiehygienialääkkeitä, kuumetta alentavia ja oireenmukaisia aineita.
Hoidon onnistuminen riippuu hoidon oikea-aikaisuudesta. Etiotrooppisia lääkkeitä määrätään ensimmäisellä ruttoepäilyllä kliinisten ja epidemiologisten tietojen perusteella.
Ruton ehkäisy:
Epidemiologinen seuranta
Ennaltaehkäisevien toimenpiteiden määrä, luonne ja suunta määrittelevät ennusteen rutto- ja epidemiatilanteesta tietyissä luonnonpesäkkeissä ottaen huomioon sairastuvuuden liikkeiden seurantatiedot kaikissa maailman maissa. Kaikkien maiden on raportoitava WHO:lle ruton esiintymisestä, tautien leviämisestä, jyrsijöiden epidemioista ja toimenpiteistä tartuntojen torjumiseksi. Maassa on kehitetty ja toimiva luonnonruttopesäkkeiden sertifiointijärjestelmä, joka mahdollisti alueen epidemiologisen vyöhykejaon.
Indikaatioita väestön ennaltaehkäisevään immunisointiin ovat jyrsijöiden ruttoepidemia, ruton saaneiden kotieläinten tunnistaminen ja mahdollisuus, että sairas ihminen voi tuoda tartunnan maahan. Epidemiatilanteesta riippuen rokotukset suoritetaan tiukasti määritellyllä alueella koko väestölle (poikkeuksetta) ja valikoivasti erityisesti uhanalaisille ryhmille - henkilöille, joilla on pysyvä tai tilapäinen yhteys epitsoottian esiintymisalueisiin (karjankasvattajat, agronomit). , metsästäjät, tavarantoimittajat, geologit, arkeologit jne.). d.). Kaikilla sairaanhoitolaitoksilla tulee olla tietty lääkevarasto sekä henkilökohtaisen suojan ja ehkäisyn keinot sekä järjestelmä henkilöstön hälyttämiseksi ja tiedon välittämiseksi vertikaalisesti, jos ruttopotilas havaitaan. Toimenpiteitä ruttotartuntojen ehkäisemiseksi tarttuvilla alueilla, erityisen vaarallisten infektioiden taudinaiheuttajien kanssa työskentelevien henkilöiden sekä tartunnan leviämisen estämiseksi pesäkkeiden ulkopuolelle maan muille alueille toteuttavat rutto- ja muu terveydenhuolto. toimielimet.
Toiminta epidemian painopisteessä
Kun ruttopotilas tai epäillään tätä infektiota ilmaantuu, ryhdytään kiireellisiin toimenpiteisiin fokuksen paikallistamiseksi ja poistamiseksi. Rajoittavien toimenpiteiden (karanteeni) käyttöönoton alueen rajat määräytyvät erityisen epidemiologisen ja epidemiologisen tilanteen, mahdollisten tartuntatautien leviämisen aktiivisten tekijöiden, saniteetti- ja hygieenisten olosuhteiden, väestön muuttoliikkeen intensiteetin ja liikenneyhteyksien perusteella muihin alueisiin. Ylimääräinen epidemiantorjuntakomissio hoitaa kaiken ruton keskittymän toiminnan yleisen hallinnan. Samanaikaisesti noudatetaan tiukasti epidemian vastaista järjestelmää käyttämällä ruttopukuja. Karanteeni otetaan käyttöön ylimääräisen epidemiologisen toimikunnan päätöksellä, joka kattaa koko epidemian alueen.
Ruttopotilaat ja potilaat, jotka epäilevät tätä tautia, viedään sairaalaan erityisesti järjestettyihin sairaaloihin. Ruttopotilaan kuljetus on suoritettava voimassa olevien biologisen turvallisuuden hygieniasääntöjen mukaisesti. Buboniruttopotilaat sijoitetaan osastolla usealle henkilölle, keuhkomuotoa sairastavat vain eri osastoille. Potilaat, joilla on paisuvat ruttoa, kotiutetaan aikaisintaan 4 viikon kuluttua, keuhkosyöpä - aikaisintaan 6 viikon kuluttua kliinisestä toipumisesta ja bakteriologisen tutkimuksen negatiivisista tuloksista. Kun potilas on kotiutettu sairaalasta, hänelle asetetaan lääketieteellinen tarkkailu 3 kuukaudeksi.
Tulisijassa suoritetaan nykyinen ja loppudesinfiointi. Henkilöt, jotka ovat olleet tekemisissä ruttopotilaiden, ruumiiden, tartunnan saaneiden tavaroiden kanssa, osallistuneet sairaan eläimen pakkoteurastukseen jne., ovat eristyksen ja lääkärin valvonnan alaisia (6 päivää). Keuhkoputon yhteydessä kaikille henkilöille, jotka voivat saada tartunnan, suoritetaan yksilöllinen eristys (6 päivän sisällä) ja antibioottiprofylaksia (streptomysiini, rifampisiini jne.).
Mihin lääkäriin sinun tulee ottaa yhteyttä, jos sinulla on rutto:
Oletko huolissasi jostain? Haluatko tietää tarkempaa tietoa rutosta, sen syistä, oireista, hoito- ja ehkäisymenetelmistä, taudin kulusta ja ruokavaliosta sen jälkeen? Vai tarvitsetko tarkastuksen? Sinä pystyt varaa aika lääkärille-klinikka euroalaboratorio aina palveluksessasi! Parhaat lääkärit tutkivat sinut, tutkivat ulkoisia merkkejä ja auttavat tunnistamaan taudin oireiden perusteella, neuvovat sinua ja tarjoavat tarvittavaa apua ja tekevät diagnoosin. sinäkin voit soita lääkäriin kotiin. Klinikka euroalaboratorio avoinna ympäri vuorokauden.
Kuinka ottaa yhteyttä klinikalle:
Kiovan klinikkamme puhelin: (+38 044) 206-20-00 (monikanava). Klinikan sihteeri valitsee sinulle sopivan päivän ja tunnin, jolloin pääset lääkäriin. Koordinaattimme ja reittimme on ilmoitettu. Katso tarkemmin kaikista hänelle tarjoamista palveluista.
(+38 044) 206-20-00
Jos olet aiemmin tehnyt tutkimusta, muista viedä tulokset lääkärin vastaanotolle. Jos opintoja ei ole suoritettu loppuun, teemme kaiken tarvittavan klinikallamme tai kollegojemme kanssa muilla klinikoilla.
Sinä? Sinun on oltava erittäin varovainen yleisen terveydentilan suhteen. Ihmiset eivät kiinnitä tarpeeksi huomiota sairauden oireita eivätkä ymmärrä, että nämä sairaudet voivat olla hengenvaarallisia. On monia sairauksia, jotka eivät aluksi ilmene kehossamme, mutta lopulta käy ilmi, että valitettavasti on liian myöhäistä hoitaa niitä. Jokaisella taudilla on omat erityiset merkit, ominaiset ulkoiset ilmenemismuodot - ns sairauden oireita. Oireiden tunnistaminen on ensimmäinen askel sairauksien yleisessä diagnosoinnissa. Tätä varten sinun tarvitsee vain tehdä useita kertoja vuodessa lääkärin tutkittavaksi ei vain kauhean sairauden ehkäisemiseksi, vaan myös terveen hengen ylläpitämiseksi kehossa ja koko kehossa.
Jos haluat kysyä lääkäriltä kysymyksen, käytä verkkokonsultaatioosiota, ehkä löydät sieltä vastauksia kysymyksiisi ja lue itsehoitovinkkejä. Jos olet kiinnostunut arvioista klinikoista ja lääkäreistä, yritä löytää tarvitsemasi tiedot osiosta. Rekisteröidy myös lääketieteelliseen portaaliin euroalaboratorio pysyä jatkuvasti ajan tasalla sivuston viimeisimmistä uutisista ja tietopäivityksistä, jotka lähetetään sinulle automaattisesti postitse.
Rutto on erittäin vaarallinen, akuutti zoonoottinen tarttuva infektio, joka aiheuttaa vakavan myrkytyksen sekä seroosi-hemorragisen tulehduksen keuhkoissa, imusolmukkeissa ja muissa elimissä, ja siihen liittyy usein kehittymistä.
Lyhyt historiatieto
Koko ihmiskunnan historian aikana ei ole koskaan ollut niin armotonta tartuntatautia kuin rutto. Se tuhosi kaupunkeja aiheuttaen ennätysmäisen väestön kuolleisuuden. Aikamme on saapunut tieto, että muinaisina aikoina ruttoepidemiat vaativat valtavan määrän ihmishenkiä. Yleensä epidemiat alkoivat ihmisten kontaktien jälkeen tartunnan saaneiden eläinten kanssa. Usein tämän taudin leviäminen muuttui pandemiaksi, tällaisia tapauksia tunnetaan kolme.
Ensimmäinen pandemia, nimeltään Justinian Plague, kirjattiin Egyptissä ja Itä-Rooman valtakunnassa vuosina 527–565. Toista kutsuttiin "suureksi" ja "mustaksi" kuolemaksi, 5 vuoden ajan, vuodesta 1345 alkaen, se raivosi Välimeren maissa, Länsi-Euroopassa ja Krimillä ja vei mukanaan noin 60 miljoonaa ihmishenkeä. Kolmas pandemia alkoi Hongkongista vuonna 1895 ja levisi myöhemmin Intiaan, jossa kuoli yli 12 miljoonaa ihmistä.
Edellisen pandemian aikana tehtiin tärkeitä löytöjä, joiden ansiosta taudin ennaltaehkäisy voitiin toteuttaa tunnistetun ruton taudinaiheuttajatietojen ohjaamana. On myös todistettu, että rotat edistävät tartunnan leviämistä. Vuonna 1878 professori G. N. Minkh löysi ruton aiheuttajan, ja myös vuonna 1894 tutkijat S. Kitazato ja A. Yersen työskentelivät tämän asian parissa.
Ruttoepidemioita oli myös Venäjällä - 1300-luvulta lähtien tämä kauhea tauti julisti itsensä ajoittain. Monet venäläiset tutkijat ovat antaneet suuren panoksen tämän taudin tutkimukseen. Sellaiset tiedemiehet kuin I. I. Mechnikov, D. K. Zabolotny, N. F. Gamaleja, N. N. Klodnitsky estivät epidemian leviämisen ja hoitivat potilaita. Ja 1900-luvulla G. P. Rudnev, N. N. Zhukov-Verezhnikov ja E. I. Korobkova kehittivät ruton diagnoosin ja patogeneesin periaatteet, ja tätä infektiota vastaan luotiin rokote ja määritettiin taudin hoitokeinot.

Infektion aiheuttaja on ei-liikkuva gramnegatiivinen fakultatiivinen anaerobinen bakteeri Y. pestis, joka kuuluu Yersinia-sukuun ja Enterobacteriaceae-heimoon. Ruttobasilli muistuttaa biokemiallisiltaan ja morfologisilta ominaisuuksiltaan pseudotuberkuloosin, pastörelloosin, jersinioosin ja tularemian aiheuttajia – ihmiset ja jyrsijät ovat alttiita niille. Aiheuttajalle on ominaista polymorfismi, sillä on munanmuotoinen sauva, joka on värillinen kaksisuuntainen. Tällä taudinaiheuttajalla on useita alalajeja, jotka eroavat virulenssistaan.
Patogeenin kasvu tapahtuu ravintoaineessa; kasvun stimuloimiseksi se tarvitsee natriumsulfiittia tai hemolysoitua verta. Koostumuksesta löydettiin yli 30 antigeeniä sekä ekso- ja endotoksiineja. Polymorfonukleaaristen leukosyyttien bakteerien imeytyminen estetään kapseleilla, ja V- ja W-antigeenit suojaavat hajoamiselta fagosyyttien sytoplasmassa, minkä vuoksi ne lisääntyvät solujen sisällä.
Ruton aiheuttaja ei pysty säilymään vain tartunnan saaneissa eritteissä, vaan myös erilaiset ulkoisen ympäristön esineet sisältävät sitä. Esimerkiksi bubon mädässä se voi säilyä 30 päivää ja jyrsijöiden, kamelien ja ihmisten ruumiissa - noin kaksi kuukautta. Taudinaiheuttajan herkkyys auringonvalolle, hapelle, korkeille lämpötiloille, happamille reaktioille sekä joillekin kemikaaleille ja desinfiointiaineille on havaittu. Sublimaattiliuos (1:1000) pystyy tuhoamaan patogeenin 2 minuutissa. Mutta taudinaiheuttaja sietää hyvin alhaisia lämpötiloja ja jäätymistä.
Epidemiologia
Pääasiallinen ruttolähde ja sen säiliö ovat luonnonvaraiset jyrsijät, joita on noin 300 lajia ja ne ovat kaikkialla. Mutta kaikki eläimet eivät pysty säilyttämään taudinaiheuttajaa. Jokaisessa luonnollisessa pesässä on päälajeja, jotka varastoivat ja kantavat infektiota. Tärkeimmät luonnolliset lähteet ovat maa-oravat, murmelit, myyrät, gerbiilit, pikat ja muut. Antropurgisille ruttopesäkkeille - kaupungeille, satamille - suurin uhka on synantrooppiset rotat. Niistä voidaan erottaa harmaa rotta, jota kutsutaan myös pasyukiksi. Hän asuu yleensä suurten kaupunkien viemäriverkostossa. Ja myös musta - egyptiläinen tai aleksandrialainen rotta, joka asuu taloissa tai laivoissa.
Jos taudin akuutti muoto kehittyy jyrsijöissä, eläimet kuolevat nopeasti ja tartunnan leviäminen (epizooty) pysähtyy. Mutta jotkut jyrsijät, esimerkiksi murmelit, maa-oravat, tarbaganit, jotka joutuvat lepotilaan, kantavat taudin piilevässä muodossa, ja keväällä niistä tulee ruton lähteitä, minkä vuoksi niiden elinympäristöön ilmestyy luonnollinen tartuntakohde.
Tartunnan saaneista tulee myös ruton lähteitä. Esimerkiksi, jos henkilöllä on sairaus, kuten keuhkorutto, ja myös jos hän joutuu kosketuksiin bubo-mätän kanssa tai jos kirput ovat saaneet tartunnan potilaalta, jolla on ruttoseptikemia. Usein tartunnan leviämisen syynä ovat ruttopotilaiden ruumiit. Kaikista näistä tapauksista erityisen vaarallisiksi katsotaan ihmisiä, joilla on keuhkorutto.
Voit saada tartunnan myös kosketuksesta, esimerkiksi limakalvojen tai ihovaurioiden kautta. Tämä voi tapahtua, kun leikataan ja prosessoidaan tartunnan saaneiden eläinten (jänikset, ketut, saigit ja muut) ruhoja sekä syötäessä tätä lihaa.
Ihmiset ovat erittäin alttiita infektioille riippumatta tartuntatavasta ja ikäryhmästä, johon henkilö kuuluu. Jos henkilöllä on ollut rutto, hänellä on jonkin verran immuniteettia tätä tautia vastaan, mutta uudelleentartunnan mahdollisuus ei ole poissuljettu. Lisäksi ruttotartunta toisen kerran ei ole harvinainen tapaus, ja tauti on yhtä vakava.
Ruton tärkeimmät epidemiologiset merkit
Ruttopesäkkeitä luonnossa voi peittää noin 7 % maasta, ja niitä on raportoitu lähes kaikilla mantereilla (ainoat poikkeukset ovat Australia ja Etelämanner). Joka vuosi useita satoja ihmisiä ympäri maailmaa saa ruttotartunnan. IVY:n alueella tunnistettiin 43 luonnollista pesäkettä, joiden pinta-ala on vähintään 216 miljoonaa hehtaaria. Taudinpurkaukset sijaitsevat tasangoilla - autiomaalla, aroilla ja ylängöillä.
Luonnolliset pesäkkeet on jaettu kahteen tyyppiin: "villi" ja rotan rutto. Luonnollisissa olosuhteissa rutto on jyrsijöiden ja jäniseläinten epitsoottinen muoto. Talvella nukkuvat jyrsijät kantavat tautia lämpimällä säällä (keväällä), ja eläimet, jotka eivät lepotilassa, myötävaikuttavat kahden ruton kausihuippujen muodostumiseen, jotka esiintyvät niiden aktiivisen lisääntymisen aikana. Pääsääntöisesti miehet saavat todennäköisemmin ruttotartunnan - tämä johtuu siitä, että heidän on pakko pysyä useammin ruton luonnollisessa painopisteessä (metsästykseen, karjanhoitoon liittyvät toiminnot). Kaupungin olosuhteissa kantajien roolin ottavat rotat - harmaat ja mustat.
Jos vertaamme kahden tyypin - bubonisen ja keuhkoputken - epidemiologiaa, voimme huomata merkittäviä eroja. Ensinnäkin bubonirutto kehittyy melko hitaasti, ja keuhkokuume voi levitä erittäin laajasti mahdollisimman lyhyessä ajassa - tämä johtuu bakteerien helposta leviämisestä. Buboniruttoa sairastavat ihmiset ovat lähes tarttumattomia eivätkä tarttuvia. Niiden eritteissä ei ole taudinaiheuttajia, ja niitä on varsin vähän bubojen mädässä.
Jos tauti on siirtynyt septiseen muotoon tai paprikatautiin liittyy komplikaatioita sekundaariseen keuhkokuumeeseen, mikä mahdollistaa taudinaiheuttajan leviämisen ilmassa olevien pisaroiden välityksellä, alkavat primaarisen keuhkoputon epidemiat, joka on erittäin tarttuvaa. Useimmiten keuhkorutto ilmaantuu buboniruton jälkeen, leviää sitten sen mukana ja siirtyy erittäin nopeasti johtavaan epidemiologiseen ja kliiniseen muotoon.
On olemassa mielipide, että tartunnan aiheuttaja pystyy pysymään maaperässä, koska se on pitkään viljelemättömässä tilassa. Samaan aikaan saastuneeseen maaperään kuoppia kaivavat jyrsijät saavat primääritartunnan. Tutkijat vahvistavat tämän hypoteesin kokeellisilla tutkimuksilla sekä etsimällä ruton aiheuttajaa jyrsijöistä epitsoottisten ajanjaksojen välillä, joiden tehottomuudesta voidaan tehdä joitain johtopäätöksiä.

Tiedetään, että ruton itämisaika on 3-6 päivää, mutta epidemiassa tai septisessä muodossa se voidaan lyhentää 1 päivään. Suurin kirjattu itämisaika on 9 päivää.
Sairaus alkaa akuutisti, ja siihen liittyy nopea kehon lämpötilan nousu, voimakkaat vilunväristykset ja myrkytyksen merkit. Potilaat valittavat usein lihaskipua ja kipua ristiluussa ja päässä. Ihminen oksentaa (joskus verta), häntä kiusaa jano. Taudin ensimmäisinä tunteina havaitaan psykomotorista kiihtyneisyyttä. Potilas muuttuu levottomaksi ja liian aktiiviseksi, hän haluaa paeta (tästä juontaa juurensa sanonta "juoksee hulluna"), sitten ilmaantuvat hallusinaatiot ja delirium. Ihminen ei voi enää puhua selkeästi ja kävellä suoraan. Joskus päinvastoin, he huomaavat apatiaa ja letargiaa, ja potilaan heikkouden vuoksi hän ei pysty nousemaan sängystä.
Ulkoisista merkeistä voidaan havaita kasvojen turvotus, hyperemia ja kovakalvon injektio. Kasvojen ilme saa kärsivän ilmeen, siinä on kauhun merkki tai, kuten sanotaan, "ruton naamio". Vaikeissa tapauksissa iholle ilmaantuu verenvuotoinen ihottuma. Kielen koko kasvaa, peitetty valkoisella päällysteellä, joka muistuttaa liitua. Huomaa myös, että se pienenee vähitellen. Jopa paikallisille taudin muodoille on ominaista anurian, oligurian, takypnean kehittyminen. Nämä oireet ovat selvempiä taudin alkuvaiheessa, mutta ne liittyvät kaikkiin ruton muotoihin.
Vuonna 1970 G.P. Rudnev ehdotti seuraavaa ruton kliinistä luokittelua:
paikalliset muodot (bubonic, skin ja skin-bubonic);
yleistynyt (ensisijainen ja sekundaarinen septinen);
ulkoisesti leviävä (primaarinen ja sekundaarinen keuhko- sekä suolisto).
Ihon muoto
Tälle taudin muodolle on ominaista esiintyminen paikassa, jossa patogeeni on tunkeutunut. Ensinnäkin iholle muodostuu märkärakkula (ulkonäköön liittyy terävä kipu), jonka sisältö on tummanpunainen. Se sijaitsee ihonalaisen turvotuskudoksen päällä, sen ympärillä on hyperemia- ja infiltraatiovyöhyke. Jos märkärakkula avataan, sen tilalle ilmestyy haavauma kellertävällä pohjalla. Sitten tämä pohja peitetään mustalla rupilla, joka hylätään jättäen jälkeensä arpia.
buboninen muoto
Tämä on taudin yleisin muoto. Bubonirutto saastuttaa imusolmukkeet, jotka ovat lähimpänä taudinaiheuttajan leviämispaikkaa. Yleensä nämä ovat nivusolmukkeita, joskus - kainaloita ja harvemmin - kohdunkaulan. Useimmiten bubot ovat yksittäisiä, mutta niitä voi olla useita. Kipua esiintyy seuraavan muodostuneen bubon paikassa, johon liittyy myrkytystä.
Imusolmukkeita on mahdollista tunnustella 1-2 päivää niiden ilmestymisen jälkeen, kova koostumus muuttuu vähitellen pehmeämmäksi. Solmut yhdistetään inaktiiviseksi konglomeraatiksi, joka voi vaihdella tunnustelun aikana, koska siinä on periadeniitti. Sairaus kehittyy noin 7 päivää, jota seuraa toipumisjakso. Suurentuneet solmut voivat parantua, haavautua tai skleroosia, tätä helpottaa nekroosi ja seroosi-hemorraginen tulehdus.
Iho-buboninen muoto
Tämä muoto on muutos imusolmukkeissa ja ihovaurioissa. Sairauden paikalliset muodot voivat muuttua toissijaiseksi keuhkokuumeeksi ja toissijaiseksi ruttosepsikseksi. Näiden muotojen kliiniset ominaisuudet eivät eroa näiden samojen sairauksien primäärisistä muodoista.
Ensisijainen septinen muoto ilmenee lyhyellä (1-2 päivää) itämisajalla, ja siihen liittyy nopea myrkytyksen alkaminen sekä verenvuoto-oireet - ruoansulatuskanavan tai munuaisten verenvuoto, verenvuodot limakalvoissa ja ihossa. Lyhyimmässä mahdollisessa ajassa kehittyy tarttuva-toksinen sokki. Jos tautia ei hoideta, kuolema on väistämätön.
Primaarinen keuhkomuoto ilmaantuu aerogeenisen infektion jälkeen. Sillä on lyhyt itämisaika - se voi olla useita tunteja, enintään kaksi päivää. Sairaus kehittyy akuutisti, ensin on myrkytysoireyhtymä. Toisena tai kolmantena päivänä on yskää ja kipua rinnassa, hengenahdistusta. Kun lasimainen (alku) ja sitten nestemäinen, vaahtoava yskös veren kanssa vapautuu.
Tuloksena olevat keuhkojen fyysiset tiedot ovat äärimmäisen niukat, röntgenkuvassa näkyy lobaari- tai fokaalikeuhkokuumeen merkkejä. Sydämen vajaatoiminta lisääntyy, mikä ilmenee takykardiana ja asteittaisena verenpaineen laskuna, syanoosi kehittyy. Terminaalivaiheessa potilaat joutuvat nukahtavaan tilaan, johon liittyy hengenahdistusta, verenvuotoa (laajaa verenvuotoa), jonka jälkeen henkilö vaipuu koomaan.
Suolistomuodossa potilaat kokevat vakavan myrkytyksen ja samalla terävän vatsakivun, joka on jatkuvaa ja johon liittyy tenesmi. Ulosteessa näkyy limaisia ja verisiä eritteitä. Samankaltaiset ilmenemismuodot ovat tyypillisiä myös muille ruton muodoille (todennäköisesti suolistoinfektiosta johtuen), joten kysymys tämän taudin suolistomuodon olemassaolosta itsenäisenä on edelleen kiistanalainen.

Erotusdiagnoosi
Erilaiset ruton muodot - paisuvainen, iho- ja iho-buboninen - on erotettava sairauksista, kuten lymfadenopatiasta, ja karbunkkuluista. Ja septisellä ja keuhkomuodolla voi olla oireita, jotka muistuttavat keuhkosairautta, sepsistä ja meningokokkien aiheuttamaa etiologiaa.
Kaikille ruton muodoille on ominaista vakava myrkytys, jonka etenevät merkit ilmaantuvat heti taudin alussa. Ihmisen lämpötila nousee, vilunväristykset ilmaantuvat, hän oksentaa, häntä piinaa jano. Psykomotorinen agitaatio, ahdistus, hallusinaatiot ja delirium ovat myös hälyttäviä. Tutkimuksessa paljastuu epäselvä puhe, epävakaa kävely, kasvot turpoavat, niihin ilmestyy kärsimyksen ja kauhun ilme, kieli on valkoinen. Kehittää sydämen ja verisuonten vajaatoimintaa, oliguriaa, takypneaa.
Ruton iho- ja paisuvat muodot voidaan tunnistaa vaurioituneiden alueiden voimakkaasta kivusta, on helppo määrittää karbunkyylin kehittymisvaiheet (ensin märkärakkula, sitten haavauma, sitten musta rupi ja arpi), periadeniitti on havaittiin bubon muodostumisen aikana.
Keuhko- ja septisiin muotoihin liittyy erittäin nopea myrkytyksen kehittyminen sekä hemorragisen oireyhtymän ja tarttuva-toksisen shokin ilmenemismuodot. Keuhkojen vaurioitumiseen liittyy voimakas kipu rinnassa ja väkivaltainen yskä, jossa on lasiainen, ja sen jälkeen, kun vaahtoava yskös on verta. Fyysiset tiedot eivät usein vastaa potilaan havaittavaa vakavaa tilaa.
Laboratoriodiagnostiikka
Tämäntyyppinen diagnoosi perustuu biologisten ja mikrobiologisten, immunoserologisten ja geneettisten menetelmien käyttöön. Hemogrammi osoittaa leukosytoosia ja neutrofiilia siirtymällä vasemmalle sekä ESR:n lisääntymistä. Taudin aiheuttaja eristetään herkissä erikoislaboratorioissa, jotka on suunniteltu erityisesti työskentelemään vaarallisimpien infektioiden patogeenien kanssa. Tutkimuksia on meneillään kliinisesti ilmeisten ruttotapausten vahvistamiseksi ja ihmisiä, jotka ovat tartunnan kohteena ja joiden ruumiinlämpö on normaalia korkeampi. Materiaalille, joka on otettu ruttopotilailta tai jotka kuolivat tähän tautiin, suoritetaan bakteriologinen analyysi. Punktaattia otetaan karbunkneleista ja paisuista, myös haavaumia, ysköstä, limaa ja verta tutkitaan. He tekevät kokeita laboratorioeläimillä, jotka ruttotartunnan jälkeen voivat elää noin 7 päivää.
Serologisissa menetelmissä käytetään RNAG-, RNGA-, RNAT-, RTPGA- ja ELISA-menetelmiä. Jos se antaa positiivisen tuloksen, niin 6 tuntia testin jälkeen voimme puhua ruttomikrobin DNA:n läsnäolosta ja vahvistaa alustavan diagnoosin. Ruton etiologian olemassaolon lopullisen vahvistamiseksi eristetään ja tunnistetaan patogeenin puhdas viljelmä.

Potilaiden hoito voi tapahtua yksinomaan sairaalassa. Etiotrooppisen hoidon valmistelut, niiden annokset ja hoito-ohjelmat määräytyvät sairauden muodon mukaan. Yleensä hoitojakso on 7-10 päivää taudin muodosta riippumatta. Tässä tapauksessa käytetään seuraavia lääkkeitä:
ihomuoto - kotrimoksatsoli (4 tablettia päivässä);
buboninen muoto on levomysetiini (annos: 80 mg/kg/vrk) ja samanaikaisesti käytetään streptomysiiniä (annos: 50 mg/kg/vrk). Lääkkeet annetaan suonensisäisesti. Tetrasykliinin tehokkuus on havaittu;
keuhko- ja septiset muodot - kloramfenikolin yhdistelmä streptomysiinin + doksisykliinin kanssa (annos: 0,3 grammaa päivässä) tai tetrasykliiniä (4-6 g / päivä), otettuna suun kautta.
Tämän lisäksi suoritetaan massiivinen detoksifikaatiohoito: albumiini, tuore pakastettu plasma, reopolyglusiini, suonensisäiset kristalloidiliuokset, hemodez, kehonulkoiset detoksifikaatiomenetelmät. Määrätyt lääkkeet, jotka parantavat mikroverenkiertoa: picamilon, trental yhdessä solkoseryylin kanssa. Pakottaen diureesia, sydämen glykosideja sekä hengitys- ja verisuonilääkkeitä, oireenmukaisia ja kuumetta alentavia lääkkeitä.
Yleensä hoidon onnistuminen riippuu siitä, kuinka ajoissa hoito suoritettiin. Etiotrooppisia lääkkeitä määrätään yleensä ensimmäisellä ruttoepäilyllä kliinisten ja epidemiologisten tietojen perusteella.
Epidemiologinen seuranta
Epidemian ja eläinkulkutautitilanteen ennuste yksittäisissä luonnonpesäkkeissä määrää taudin ehkäisytoimenpiteiden luonteen, suunnan ja laajuuden. Tässä otetaan huomioon tiedot, jotka on saatu ruttotartunnan saaneiden ihmisten määrän kasvun seurannasta ympäri maailmaa. Kaikkien maiden tulee raportoida WHO:lle ruttotapauksista, tartuntojen liikkumisesta, eläinten epidemioista sekä taudin torjumiseksi toteutetuista toimenpiteistä. Yleensä maassa kehitetään passijärjestelmä, joka vahvistaa ruton luonnolliset pesäkkeet ja mahdollistaa alueen kaavoituksen epidemian laajuuden mukaisesti.
Ennaltaehkäisevät toimet

Jos jyrsijöillä havaitaan ruttoepidemia tai todetaan tautitapauksia kotieläimillä ja myös jos tartunnan on todennäköisesti tuonut tartunnan saanut henkilö, suoritetaan väestön ennaltaehkäisevä rokotus. Rokotus voidaan suorittaa poikkeuksetta tai valikoivasti - henkilöille, joilla on yhteys niihin alueisiin, joilla epidemia esiintyy (metsästäjät, agronomit, geologit, arkeologit). Kaikissa terveydenhuollon laitoksissa tulisi olla lääkevarasto sekä suoja- ja ennaltaehkäisyvälineet, ja olisi kehitettävä järjestelmä tiedotus- ja varoitushenkilöstölle. Erilaiset rutontorjunta- ja monet muut kansanterveyslaitokset toteuttavat ehkäiseviä toimenpiteitä tarttuvilla alueilla sekä henkilöille, jotka ovat kosketuksissa vaarallisten infektioiden taudinaiheuttajiin.
Toiminta epidemian painopisteessä
Jos ruttotapaus on tunnistettu tai epäillään, että henkilö on tämän tartunnan kantaja, on ryhdyttävä kiireellisiin toimenpiteisiin epidemian paikallistamiseksi ja poistamiseksi. Epidemiologisen tai epitsootologisen tilanteen perusteella määritellään sen alueen koko, jolla rajoittavat toimenpiteet - karanteeni olisi otettava käyttöön. Huomioon otetaan myös mahdolliset toimintatekijät, joiden kautta tartunta voi levitä, saniteetti- ja hygieniaolosuhteet, muuttolintujen määrä ja liikenneyhteydet lähialueisiin.
Ylimääräinen epidemiologinen toimikunta valvoo toimintaa tartuntakohdealueella. Epidemian vastaista järjestelmää on noudatettava tarkasti, komission työntekijöiden on käytettävä suojapukuja. Ylimääräinen toimikunta tekee päätöksen karanteenin käyttöönotosta koko epidemian ajan.
Erikoissairaaloita ollaan perustamassa ruttopotilaille ja epäilyttäviä oireita sairastaville. Tartunnan saaneet kuljetetaan tiukasti määritellyllä tavalla nykyisten biologisen turvallisuuden hygieniasääntöjen mukaisesti. Buboniruttotartunnan saaneet voidaan sijoittaa useille ihmisille samaan huoneeseen, ja keuhkomuotoa sairastavat potilaat on jaettava erillisiin huoneisiin. Buboniruttoa sairastaneen henkilön kotiuttaminen on sallittua vähintään 4 viikon kuluttua kliinisestä toipumisesta (bakteriologisten testien negatiivisten tulosten läsnäolo). Keuhkotautia sairastavan henkilön on oltava sairaalassa toipumisen jälkeen vähintään 6 viikkoa. Kun potilas on poistunut sairaalasta, häntä seurataan 3 kuukautta.
Infektiokohta desinfioidaan perusteellisesti (nykyinen ja lopullinen). Henkilöt, jotka ovat olleet kosketuksissa tartunnan saaneiden ihmisten, heidän omaisuutensa, ruumiidensa kanssa sekä sairaiden eläinten teurastukseen osallistuneet, eristetään 6 päiväksi ja ovat lääkärin valvonnassa. Keuhkoputon tapauksessa kaikkien tartunnan saaneiden henkilöiden yksilöllinen eristäminen kuudeksi päiväksi on välttämätöntä ja heille on annettava profylaktisia antibiootteja (rifampisiini, streptomysiini ja vastaavat).
Koulutus: vuonna 2008 hän sai tutkintotodistuksen "Yleinen lääketiede (terapeuttinen ja ennaltaehkäisevä hoito)" N. I. Pirogovin nimessä venäläisessä lääketieteellisessä tutkimusyliopistossa. Välittömästi läpäissyt harjoittelun ja saanut terapeutin tutkinnon.
