អ៊ុលត្រាសោនៃប្រហោងឆ្អឹង: លក្ខណៈពិសេសការពិពណ៌នានិងការបកស្រាយ។ បទពិសោធន៍គ្លីនិកជាមួយនឹងការប្រើការពិនិត្យអ៊ុលត្រាសោនពីរវិមាត្រនៃប្រហោងឆ្អឹង paranasal ក្នុង sinusitis ក្នុងការអនុវត្តអ្នកជំងឺក្រៅ
រោគសាស្ត្រនៃប្រហោងឆ្អឹង paranasal នៅក្នុងការអនុវត្ត ENT កាន់កាប់កន្លែងឈានមុខគេមួយទាក់ទងនឹងប្រេកង់នៃការរកឃើញ។ ប្រភេទទូទៅបំផុតនៃជំងឺ sinus គឺ sinusitis ដែលជាដំណើរការរលាក។ ប្រហែល 35-45% នៃការទៅជួបគ្រូពេទ្យឯកទេសខាង otolaryngologist ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងជំងឺនៃប្រហោងឆ្អឹងទាំងនេះដែលត្រូវបានគេហៅថា sinuses paranasal ផងដែរ។ ដោយសាររចនាសម្ព័ន្ធស្មុគស្មាញនៃរចនាសម្ព័ន្ធប្រហោងឆ្អឹង (ចំពោះមនុស្ស ប្រហោងប្រហោងឆ្អឹងចំនួនបួនត្រូវបានសម្គាល់) ការពិនិត្យដោយមើលឃើញរបស់អ្នកជំងឺជាវិធីសាស្ត្រវិនិច្ឆ័យមានប្រសិទ្ធភាពទាប។ វេជ្ជបណ្ឌិតប្រើវិធីសាស្រ្តជាក់លាក់បន្ថែមទៀតសម្រាប់ការពិនិត្យមើលប្រហោងឆ្អឹង paranasal រួមទាំងអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង។
អ៊ុលត្រាសោនៃប្រហោងឆ្អឹង paranasal: របៀបដែលវាដំណើរការនិងមូលហេតុដែលវាត្រូវបានចេញវេជ្ជបញ្ជា
បច្ចេកទេសទាំងមូលនៃវិធីសាស្រ្តពិនិត្យគឺផ្អែកលើលក្ខណៈសម្បត្តិនៃធ្នឹម ultrasonic ។ ជីវរូបវិទ្យានៃរលក ultrasonic ធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីស្រមៃមើលនិងសិក្សាបាតុភូតនិងដំណើរការដែលបានរកឃើញក្នុងអំឡុងពេលឆ្លងកាត់អ៊ុលត្រាសោតាមរយៈជាលិកាជីវសាស្រ្ត។ វេជ្ជបណ្ឌិតដែលធ្វើនីតិវិធីវិនិច្ឆ័យពិនិត្យអន្តរកម្មនៃរលក ultrasonic ជាមួយជាលិកាជីវសាស្រ្ត និងឥទ្ធិពលទៅវិញទៅមកនៃជាលិកាលើអ៊ុលត្រាសោន។ បាតុភូតនេះត្រូវបានពន្យល់ដោយឥទ្ធិពល piezoelectric ។ ប្រភេទតំណាងឱ្យដំណើរការដែលរលកអ៊ុលត្រាសោនដែលធ្វើសកម្មភាពលើផ្ទៃនៃគ្រីស្តាល់តែមួយនៃសារធាតុមួយចំនួន បង្កើតការខូចទ្រង់ទ្រាយជាក់លាក់ និងរំញ័រមេកានិចនៅក្នុងពួកវាដែលបញ្ចេញរលកអ៊ុលត្រាសោន ក្នុងពេលជាមួយគ្នានោះការចោទប្រកាន់អគ្គិសនីដែលមានសញ្ញាផ្ទុយលេចឡើងនៅលើផ្ទៃនៃ គ្រីស្តាល់។
ការពិនិត្យអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង paranasal (ឈ្មោះមួយទៀតគឺ អេកូស៊ីនសូស្កូស្កុប) អនុញ្ញាតឱ្យអ្នកប្រើលក្ខណៈសម្បត្តិនៃរលក ultrasonic ដើម្បីសិក្សាពីស្ថានភាពនៃប្រហោងឆ្អឹង កំណត់វត្តមាន ឬអវត្តមាននៃរោគសាស្ត្រ និងជំងឺ កំណត់សូចនាករសម្រាប់អន្តរាគមន៍វះកាត់ បង្កើតការព្យាបាល។ របប និងតាមដានប្រសិទ្ធភាពនៃការព្យាបាលដោយវេជ្ជសាស្រ្ដ ឬការវះកាត់ និងការព្យាបាលដោយចលនាផងដែរ។
កាយវិភាគសាស្ត្រនៃប្រហោងឆ្អឹង paranasal របស់មនុស្ស
 ប្រហោងឆ្អឹង paranasal គឺជាទម្រង់ប្រហោងដែលមានខ្យល់នៅក្នុងឆ្អឹងនៃលលាដ៍ក្បាល ដែលភ្ជាប់ទៅនឹងរន្ធច្រមុះផ្សេងៗ។
ប្រហោងឆ្អឹង paranasal គឺជាទម្រង់ប្រហោងដែលមានខ្យល់នៅក្នុងឆ្អឹងនៃលលាដ៍ក្បាល ដែលភ្ជាប់ទៅនឹងរន្ធច្រមុះផ្សេងៗ។
ការបង្កើតប្រហោងឆ្អឹងទាំងនេះកើតឡើងកំឡុងពេលការវិវឌ្ឍន៍នៃស្បូនរបស់ទារក ហើយបញ្ចប់បន្ទាប់ពីការបញ្ចប់នៃភាពពេញវ័យ។ ផ្ទៃខាងក្នុងនៃទម្រង់ប្រហោងត្រូវបានគ្របដណ្ដប់ដោយ epithelium ciliated ជាមួយនឹងកោសិកា goblet ។ គោលបំណងចម្បងរបស់ពួកគេគឺផលិតទឹករំអិល។ Mucus ផ្លាស់ទីទៅការបើកចំហនៃប្រហោងឆ្អឹងដោយសារតែចលនានៃ cilia នៃ epithelium នេះ។
មានប្រហោងឆ្អឹងចំនួនបួននៅក្នុងក្បាលមនុស្ស៖
- បន្ទប់ចំហាយទឹក maxillary ឬ maxillary;
- ប្រហោងឆ្អឹងផ្នែកខាងមុខចំហាយ;
- បន្ទះឈើផ្គូផ្គង labyrinth;
- ប្រហោងឆ្អឹង sphenoid ដែលមិនផ្គូផ្គង។
ប្រហោងឆ្អឹង maxillary ដែលជាឈ្មោះបង្កប់ន័យ មានទីតាំងនៅផ្នែកនៃថ្គាមខាងលើ។ បរិមាណនៃបែហោងធ្មែញក្នុងមនុស្សពេញវ័យអាចឈានដល់ 30 សង់ទីម៉ែត្រគូប។
បែហោងធ្មែញមានរាងមិនទៀងទាត់ដែលបង្កើតឡើងដោយជញ្ជាំងបួន:
- ផ្នែកខាងមុខ;
- កំពូល;
- បាត;
- ខាងក្នុង។
ប្រហោងឆ្អឹងផ្នែកខាងមុខ - បែហោងធ្មែញនៅក្នុងកម្រាស់នៃឆ្អឹងផ្នែកខាងមុខនៃលលាដ៍ក្បាលដែលមានទីតាំងស្ថិតនៅដែលត្រូវគ្នាទៅនឹង arches superciliary ។ រូបរាងនៃប្រហោងឆ្អឹងទាំងនេះគឺជាសាជីជ្រុងត្រីកោណដែលមានមូលដ្ឋានចង្អុលចុះក្រោម។ បរិមាណនៃបែហោងធ្មែញក្នុងមនុស្សពេញវ័យគឺប្រហែល 8 សង់ទីម៉ែត្រគូប។
ប្រហោងឆ្អឹង ethmoid មើលទៅដូចជាកោសិកាដែលត្រូវគ្នាទៅនឹងកម្រិតនៃ turbinates កណ្តាល និងល្អជាង។ ពួកវាបង្កើតបានជាផ្នែកខាងលើនៃជញ្ជាំងក្រោយនៃប្រហោងច្រមុះ។ កោសិកាទាក់ទងគ្នាទៅវិញទៅមក។
 ប្រហោងឆ្អឹងសំខាន់ត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្នុងរាងកាយនៃឆ្អឹងចម្បង។ នៅកណ្តាល បែហោងធ្មែញត្រូវបានបែងចែកដោយ septum ទៅជាផ្នែកខាងស្តាំនិងខាងឆ្វេង។ ប្រហោងឆ្អឹងបើកចូលទៅក្នុងរន្ធច្រមុះកំពូល។ នៅក្នុងមនុស្សមួយចំនួន sinus paranasal នេះគឺអវត្តមាន។
ប្រហោងឆ្អឹងសំខាន់ត្រូវបានធ្វើមូលដ្ឋានីយកម្មនៅក្នុងរាងកាយនៃឆ្អឹងចម្បង។ នៅកណ្តាល បែហោងធ្មែញត្រូវបានបែងចែកដោយ septum ទៅជាផ្នែកខាងស្តាំនិងខាងឆ្វេង។ ប្រហោងឆ្អឹងបើកចូលទៅក្នុងរន្ធច្រមុះកំពូល។ នៅក្នុងមនុស្សមួយចំនួន sinus paranasal នេះគឺអវត្តមាន។
សារៈសំខាន់មុខងារនៃប្រហោងឆ្អឹងទាំងនេះគឺថាពួកគេ:
- បង្កើនភាពធន់នៃសំលេង;
- ដើរតួនាទីរបស់ឧបករណ៍ស្រូបយកឆក់ក្នុងអំឡុងពេលសកម្មភាពមេកានិចនៅលើ cranium;
- ញែកសរសៃប្រសាទអុបទិកដែលងាយរងគ្រោះ និងឫសធ្មេញពីការប្រែប្រួលយ៉ាងខ្លាំងនៃសីតុណ្ហភាពដែលបណ្តាលមកពីការស្រូបចូល និងដង្ហើមចេញ។
- ធ្វើឱ្យសើមនិងកក់ក្តៅខ្យល់ដែលស្រូបចូល;
- ប្រតិកម្មទៅនឹងការផ្លាស់ប្តូរសម្ពាធបរិស្ថានជាអ្នកទទួលបន្ថែម;
- កាត់បន្ថយទម្ងន់នៃឆ្អឹងមុខនៃលលាដ៍ក្បាលបន្តិច ដោយផ្តល់បរិមាណដ៏ធំរបស់ពួកគេ។
ការចង្អុលបង្ហាញនិង contraindications សម្រាប់ការតែងតាំងនីតិវិធី
គ្រូពេទ្យដែលចូលរួមណែនាំអ្នកជំងឺឱ្យធ្វើការពិនិត្យអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង paranasal ប្រសិនបើមានរោគសញ្ញាបែបនេះ៖
- ហៀរសំបោរថេរនៃប្រភពដើមមិនស្គាល់;
- ការហូរឈាមច្រមុះឡើងវិញនៃ etiology មិនស្គាល់;
- ឈឺចាប់នៅក្នុងប្រហោងឆ្អឹង;
- ការហូរទឹករំអិល atypical ចេញពីច្រមុះ។
ការសង្ស័យនៃរោគសាស្ត្រនិងជំងឺនៃប្រហោងឆ្អឹង paranasal ទាមទារឱ្យមានការពិនិត្យរោគវិនិច្ឆ័យរបស់ពួកគេ។ ការចង្អុលបង្ហាញសម្រាប់អ៊ុលត្រាសោននៃការបង្កើតឆ្អឹងទាំងនេះគឺ:
- រលាកច្រមុះ;
- ព្រំដែន;
- រលាក sinusitis;
- labyrinths;
- រលាក sinusitis;
- adenoiditis ។
 ជំងឺទាំងអស់នេះអាចប៉ះពាល់ដល់ប្រហោងឆ្អឹង។ ដោយពិចារណាលើទីតាំង និងរចនាសម្ព័ន្ធស្មុគ្រស្មាញរបស់ពួកគេ ក៏ដូចជាការពិតដែលថាដំណើរការ degenerative អាចប៉ះពាល់យ៉ាងធ្ងន់ធ្ងរដល់ស្ថានភាពនៃខួរក្បាលដោយសារតែភាពជិតស្និទ្ធនៃការធ្វើមូលដ្ឋានីយកម្មរបស់វា ប្រសិនបើជំងឺមួយក្នុងចំណោមជំងឺដែលបានរាយបញ្ជីត្រូវបានសង្ស័យ គ្រូពេទ្យដែលចូលរួមនឹងបញ្ជូនអ្នកជំងឺទៅពិនិត្យអេកូស៊ីនុសស្កូប។
ជំងឺទាំងអស់នេះអាចប៉ះពាល់ដល់ប្រហោងឆ្អឹង។ ដោយពិចារណាលើទីតាំង និងរចនាសម្ព័ន្ធស្មុគ្រស្មាញរបស់ពួកគេ ក៏ដូចជាការពិតដែលថាដំណើរការ degenerative អាចប៉ះពាល់យ៉ាងធ្ងន់ធ្ងរដល់ស្ថានភាពនៃខួរក្បាលដោយសារតែភាពជិតស្និទ្ធនៃការធ្វើមូលដ្ឋានីយកម្មរបស់វា ប្រសិនបើជំងឺមួយក្នុងចំណោមជំងឺដែលបានរាយបញ្ជីត្រូវបានសង្ស័យ គ្រូពេទ្យដែលចូលរួមនឹងបញ្ជូនអ្នកជំងឺទៅពិនិត្យអេកូស៊ីនុសស្កូប។
លើសពីនេះទៀតជារឿយៗការធ្វើរោគវិនិច្ឆ័យប្រភេទនេះតម្រូវឱ្យមាន:
- ដំបៅអាឡែស៊ីដែលទាក់ទងនឹងរូបរាងនៃការហៀរសំបោរ;
- ដុំសាច់នៃធម្មជាតិណាមួយឧទាហរណ៍ polyps ឬ lipomas;
- ការខូចខាតនិងកោងនៃ septum ច្រមុះ;
- វត្តមាននៃសាកសពបរទេសនៅក្នុងប្រហោងឆ្អឹងឬច្រមុះ;
- របួសដល់ឆ្អឹងដែលត្រូវគ្នានៃលលាដ៍ក្បាល របួសដល់ច្រមុះ។
អ្នកជំងឺអាចត្រូវបានបញ្ជូនទៅនីតិវិធីឬ។ ជាការពិតណាស់ សម្រាប់នីតិវិធីធ្មេញមួយចំនួនដែលពាក់ព័ន្ធនឹងថ្គាមខាងលើ អ្នកឯកទេសខាងមាត់ធ្មេញអាចត្រូវការលទ្ធផលនៃអេកូស៊ីនណូស្កុប។
ចំពោះ contraindications គ្រូពេទ្យមិនហៅការហាមឃាត់ដាច់ខាតលើអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង paranasal ទេ។ នីតិវិធីត្រូវបានចេញវេជ្ជបញ្ជាដោយប្រុងប្រយ័ត្នចំពោះស្ត្រីមានផ្ទៃពោះ។ ទោះបីជាមានការខ្វះខាតភស្តុតាងវិទ្យាសាស្រ្តនៃគ្រោះថ្នាក់ដែលអាចកើតមានចំពោះទារកក៏ដោយ វាត្រូវបានគេជឿថាប្រសិនបើអាចធ្វើទៅបាន វាជាការល្អបំផុតសម្រាប់ស្ត្រីមានផ្ទៃពោះដើម្បីជៀសវាងការពិនិត្យពាក់ព័ន្ធនឹងប្រភេទវិទ្យុសកម្មណាមួយ យ៉ាងហោចណាស់ក្នុងអំឡុងពេលត្រីមាសទី 1 នៃការមានផ្ទៃពោះ។ ទោះជាយ៉ាងណាក៏ដោយ ការពិនិត្យអ៊ុលត្រាសោន ប្រហែលជាវិធីសាស្ត្រវិនិច្ឆ័យមិនរាតត្បាតតែមួយគត់ ដែលត្រូវបានចេញវេជ្ជបញ្ជាដល់ស្ត្រីមានផ្ទៃពោះភាគច្រើន ដោយមានករណីលើកលែងតិចតួចបំផុត។
អាយុរបស់កុមារមិនមែនជាការប្រឆាំងនឹងការតែងតាំងនីតិវិធីទេ - អ៊ុលត្រាសោននៃប្រហោងឆ្អឹងត្រូវបានអនុញ្ញាតសូម្បីតែទារកទើបនឹងកើតក៏ដោយ។
ដំណើរការនៃការរៀបចំ និងបច្ចេកទេសសម្រាប់ធ្វើអេកូស៊ីនុសស្កុប
វគ្គវិនិច្ឆ័យដោយប្រើលក្ខណៈសម្បត្តិនៃរលក ultrasonic មិនតម្រូវឱ្យមានការរៀបចំពិសេសពីអ្នកជំងឺទេ។ មុនពេលពិនិត្យអ្នកអាចញ៉ាំនិងផឹក។ ប្រសិនបើការស្កេនអ៊ុលត្រាសោនត្រូវបានធ្វើឡើងចំពោះកុមារតូច ឪពុកម្តាយប្រាប់គាត់អំពីនីតិវិធីជាមុន ហើយកំណត់គាត់ថាការធ្វើរោគវិនិច្ឆ័យគឺគ្មានការឈឺចាប់ ហើយមិនចាំបាច់ខ្លាចវានោះទេ។
មុនពេលចាប់ផ្តើមអ៊ុលត្រាសោន ប្រធានបទដកគ្រឿងអលង្ការដែកទាំងអស់ ដកការចោះ និងធ្មេញប្រសិនបើមាន។ ក្នុងអំឡុងនីតិវិធី អ្នកជំងឺអង្គុយដោយចលនានៅលើសាឡុង។ ក្នុងករណីខ្លះគ្រូពេទ្យរោគវិនិច្ឆ័យឱ្យគាត់ដេកលើខ្នងរបស់គាត់ឬនៅលើពោះរបស់គាត់។ វេជ្ជបណ្ឌិតអនុវត្តជែលពិសេសទៅតំបន់ដែលត្រូវពិនិត្យ។
 វេជ្ជបណ្ឌិតកំណត់ទីតាំងនៃបែហោងធ្មែញដែលចាប់អារម្មណ៍ចំពោះគាត់ហើយដំឡើងឧបករណ៍ចាប់សញ្ញាយោងទៅតាមសញ្ញាសម្គាល់កាយវិភាគសាស្ត្រនៅក្នុងតំបន់នៃការព្យាករណ៍របស់វា។ ក្នុងករណីនេះ ទីតាំងរបស់ឧបករណ៍ប្តូរត្រូវតែកាត់កែងយ៉ាងតឹងរឹងទៅនឹងឆ្អឹង ដើម្បីកាត់បន្ថយការជ្រៀតជ្រែកដែលបង្កើតឡើងដោយជាលិកាឆ្អឹង។
វេជ្ជបណ្ឌិតកំណត់ទីតាំងនៃបែហោងធ្មែញដែលចាប់អារម្មណ៍ចំពោះគាត់ហើយដំឡើងឧបករណ៍ចាប់សញ្ញាយោងទៅតាមសញ្ញាសម្គាល់កាយវិភាគសាស្ត្រនៅក្នុងតំបន់នៃការព្យាករណ៍របស់វា។ ក្នុងករណីនេះ ទីតាំងរបស់ឧបករណ៍ប្តូរត្រូវតែកាត់កែងយ៉ាងតឹងរឹងទៅនឹងឆ្អឹង ដើម្បីកាត់បន្ថយការជ្រៀតជ្រែកដែលបង្កើតឡើងដោយជាលិកាឆ្អឹង។
ភាពប្លែកនៃវិធីសាស្រ្តគឺថាបែហោងធ្មែញត្រូវបានគេមើលឃើញនៅលើម៉ូនីទ័រលុះត្រាតែមានមាតិកានៅក្នុងពួកវាបើមិនដូច្នេះទេសញ្ញា echogenic ត្រូវបានឆ្លុះបញ្ចាំងពីព្រំដែនឆ្អឹងខ្យល់។
សម្រាប់ហេតុផលនេះ នៅក្នុងដំណើរការនៃការធ្វើអ៊ុលត្រាសោន វេជ្ជបណ្ឌិតស្នើឱ្យប្រធានបទផ្លាស់ប្តូរទីតាំងនៃក្បាល ឧទាហរណ៍ ពត់វាទៅមុខ ឬផ្អៀងវាត្រឡប់មកវិញ ដើម្បីផ្លាស់ប្តូរព្រំដែននៃទីតាំងនៃអង្គធាតុរាវ ប្រសិនបើមាន។ .
ការពិនិត្យអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង paranasal ចំណាយពេលមិនលើសពី 10-15 នាទី ហើយមិនមានការឈឺចាប់អ្វីឡើយ។
ការបកស្រាយលទ្ធផលនៃការធ្វើរោគវិនិច្ឆ័យនៃប្រហោងឆ្អឹង paranasal
ជាលទ្ធផលនៃការមើលឃើញរូបភាពនៃបែហោងធ្មែញដែលបានពិនិត្យនោះវេជ្ជបណ្ឌិតមានឱកាសដើម្បីពិនិត្យពួកគេពីមុំផ្សេងគ្នានិងវិភាគស្ថានភាពរបស់ពួកគេ។ អ្នករោគវិនិច្ឆ័យវាយតម្លៃពីភាពក្រាស់នៃសរសៃឈាម septa លក្ខណៈនៃជាលិកាឆ្អឹងខ្ចី ស្ថានភាពនៃជាលិកា subcutaneous និងគុណភាពនៃចរន្តឈាម។ លើសពីនេះទៀតវេជ្ជបណ្ឌិតកំណត់វត្តមានឬអវត្តមាននៃ neoplasms ។
ស្ថានភាពធម្មតានៃប្រហោងឆ្អឹងមិនត្រូវបានបង្ហាញតាមមធ្យោបាយណាមួយនៅលើម៉ូនីទ័រនៃម៉ាស៊ីនអ៊ុលត្រាសោនទេ ដូច្នេះការសិក្សាបែបនេះមិនមែនជាព័ត៌មានទេ ខណៈដែលរោគសាស្ត្រ និងជំងឺអាចមើលឃើញយ៉ាងច្បាស់នៅលើរូបភាព។ ឧទាហរណ៍ ជំងឺរលាក sinusitis អាចត្រូវបានកំណត់អត្តសញ្ញាណដោយការផ្លាស់ប្តូរកម្រាស់ និងដង់ស៊ីតេនៃ mucosa ដែលបណ្តាលមកពីការហើម។ នៅខាងក្នុងប្រហោងឆ្អឹង សារធាតុរាវដែលមាន echogenicity ដូចគ្នា ឬ inhomogeneous អាចមើលឃើញ។ ដុំគីស និង polyps នៅក្នុងបែហោងធ្មែញលេចឡើងជារចនាសម្ព័ន្ធដែលមាន echogenicity ទាប។
រួមគ្នាជាមួយអ៊ុលត្រាសោនគ្រូពេទ្យដែលចូលរួមជារឿយៗចេញវេជ្ជបញ្ជាឱ្យ dopplerography ។ ដោយផ្អែកលើការរួមបញ្ចូលគ្នានៃនីតិវិធីទាំងនេះ វាកាន់តែងាយស្រួលសម្រាប់គ្រូពេទ្យដើម្បីបង្កើតការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវ។
ដោយបានសិក្សាលទ្ធផលនៃការពិនិត្យអ៊ុលត្រាសោនអ្នករោគវិនិច្ឆ័យបានធ្វើការសន្និដ្ឋានដែលរួមជាមួយរូបភាពអ៊ុលត្រាសោនត្រូវបានចេញឱ្យអ្នកជំងឺ។ ឯកសារវេជ្ជសាស្រ្ដទាំងនេះត្រូវតែផ្ទេរទៅឱ្យគ្រូពេទ្យដែលចូលរួម ដូច្នេះគាត់បង្កើតយុទ្ធសាស្ត្រនៃវិធានការព្យាបាល ឬវាយតម្លៃកម្រិតប្រសិទ្ធភាពនៃការព្យាបាលដែលបានអនុវត្តរួចហើយ។
គុណសម្បត្តិ និងគុណវិបត្តិនៃវិធីសាស្ត្រអ៊ុលត្រាសោន
ជាការពិតណាស់វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យនៃអ៊ុលត្រាសោនមានលក្ខណៈវិជ្ជមានមួយចំនួនដោយសារតែវាត្រូវបានចេញវេជ្ជបញ្ជាស្ទើរតែញឹកញាប់ជាងការពិនិត្យគ្រប់ប្រភេទ។
នីតិវិធីជាធម្មតាចំណាយពេល 10-15 នាទី ខណៈពេលដែលវិធីសាស្ត្រពិនិត្យផ្សេងទៀតអាចចំណាយពេលយូរជាងអ៊ុលត្រាសោន។ ក្នុងករណីដែលវេជ្ជបណ្ឌិតត្រូវការជាបន្ទាន់ដើម្បីទទួលបានព័ត៌មានអំពីស្ថានភាពនៃប្រហោងឆ្អឹងរបស់អ្នកជំងឺ ការពន្យារពេលណាមួយគឺមិនសមរម្យ និងអាចមានគ្រោះថ្នាក់។
វិធីសាស្រ្តស្កេនផ្សេងទៀតមិនអនុញ្ញាតឱ្យកំណត់វត្តមាននិងការធ្វើមូលដ្ឋានីយកម្មនៃសាកសពបរទេសនៅក្នុងបែហោងធ្មែញ - នេះគឺអាចធ្វើទៅបានតែដោយមានជំនួយពីអ៊ុលត្រាសោន។ ដោយពិចារណាថាបញ្ហាបែបនេះត្រូវបានរកឃើញជាញឹកញាប់ចំពោះកុមារតូចៗដែលចូលចិត្តស្វែងយល់ពីពិភពលោកក្នុងវិធីដ៏ឈឺចាប់នោះ តម្លៃនៃការពិនិត្យអ៊ុលត្រាសោនសម្រាប់ពួកគេមិនអាចត្រូវបានគេប៉ាន់ស្មានបានឡើយ។
ការស្កែនដោយប្រើឧបករណ៍ចាប់សញ្ញាអ៊ុលត្រាសោនគឺពិតជាគ្មានការឈឺចាប់ និងមិនបង្កឱ្យមានភាពមិនស្រួលដល់អ្នកជំងឺនោះទេ មិនចាំបាច់មានការរៀបចំពិសេសមុនពេលវាចាប់ផ្តើមនោះទេ។
សុវត្ថិភាពនៃការពិនិត្យអ៊ុលត្រាសោនធានាថានីតិវិធីអាចត្រូវបានអនុវត្តជាទៀងទាត់នៅពេលណាដែលវាត្រូវការ។ ការថតកាំរស្មីអ៊ិច ឬការថតកាំរស្មីអ៊ិចមិនអាចមានអំនួតពីទ្រព្យសម្បត្តិបែបនេះទេ។
ទោះយ៉ាងណាក៏ដោយ វិធីសាស្ត្រក៏មានគុណវិបត្តិផងដែរ។ Echosinusoscopy គឺជាប្រភេទអ៊ុលត្រាសោនដែលមិនអាចចូលដំណើរការបាន ហើយមិនមែនគ្រប់អ្នកវិភាគអ៊ុលត្រាសោនមានកម្រិតគ្រប់គ្រាន់សម្រាប់ការអនុវត្តរបស់វានោះទេ។ គ្រូពេទ្យខ្លះដែលមានបទពិសោធន៍រាប់ទសវត្សរ៍ មិនដែលជួបប្រទះនឹងតម្រូវការសម្រាប់អេកូស៊ីនុសស្កុបទេ។
នៅក្នុងដំណើរការនៃការបកស្រាយ និងបកស្រាយលទ្ធផល វេជ្ជបណ្ឌិតត្រូវចងចាំថា ការស្កែនអ៊ុលត្រាសោនអាចផ្តល់រូបភាពជាមួយនឹងកម្រិតជាក់លាក់នៃកំហុស ហើយក្នុងករណីខ្លះវាអាចមានបាតុភូតដូចជាការធ្វើរោគវិនិច្ឆ័យហួសហេតុ ពោលគឺស្ថានភាពដែល ឧបករណ៍ចាប់សញ្ញារកឃើញតំបន់ដែលមាន echogenicity ជាក់លាក់ ទោះបីជាមិនមានរោគសាស្ត្រនៅក្នុងកន្លែងនេះក៏ដោយ។ ជារឿយៗ លទ្ធផលអ៊ុលត្រាសោនត្រូវតែបំពេញបន្ថែមជាមួយនឹងព័ត៌មានដែលទទួលបានពីការពិនិត្យផ្សេងៗ ដែលទាមទារពេលវេលា និងការចំណាយបន្ថែម។
ការពិនិត្យអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង paranasal ដែលជាវិធីសាស្ត្រវិនិច្ឆ័យត្រូវបានវាយតម្លៃខ្ពស់ដោយគ្រូពេទ្យ។ ក្នុងចំណោមគុណសម្បត្តិរបស់វាគឺល្បឿននៃការអនុវត្តភាពអាចរកបានគ្រប់គ្រាន់លើសពីនេះទៀតអ្នកជំងឺកត់សម្គាល់ពីភាពគ្មានការឈឺចាប់ពេញលេញនៃវិធីសាស្ត្រ។ យោងតាមលទ្ធផលនៃការស្កេនអ៊ុលត្រាសោនវេជ្ជបណ្ឌិតអាចរកឃើញតែរោគសាស្ត្រឬដំណើរការបំផ្លិចបំផ្លាញនៅក្នុងរូបភាព - ក្នុងស្ថានភាពធម្មតាប្រហោងប្រហោងឆ្អឹងមិនត្រូវបានគេមើលឃើញទេ។ ទោះបីជាយ៉ាងណាក៏ដោយ នៅក្នុងវត្តមាននៃដុំសាច់ ឬដុំសាច់ រលាក sinusitis រលាក sinusitis ប្រហោងឆ្អឹង រលាក sinusitis labyrinthitis សាកសពបរទេស ការហូរឈាម អ្នករោគវិនិច្ឆ័យនឹងសម្គាល់ឃើញការផ្លាស់ប្តូរលក្ខណៈនៅក្នុងរូបភាព ហើយបន្ទាប់មកប្រសិនបើចាំបាច់ ចេញវេជ្ជបញ្ជាការពិនិត្យបន្ថែម បង្កើត ឬបញ្ជាក់។ ការធ្វើរោគវិនិច្ឆ័យ, ផ្តល់នូវរបបព្យាបាល។
បែហោងធ្មែញខ្យល់នៅក្នុងរាងកាយនៃថ្គាមខាងលើក៏ដូចជានៅផ្នែកខាងមុខ ethmoid និងឆ្អឹង sphenoid ត្រូវបានគេហៅថា sinuses paranasal ។ នៅដំណាក់កាលដំបូងនៃការអភិវឌ្ឍន៍គភ៌ ការរីកដុះដាលលេចឡើងពីភ្នាស mucous នៃច្រមុះ ដែលនៅពេលដែលវាលូតលាស់ លុកលុយឆ្អឹងដែលត្រូវគ្នា បង្កើតជាប្រហោងខ្យល់។ ប្រហោងឆ្អឹងនីមួយៗទាក់ទងជាមួយប្រហោងច្រមុះ។ ប្រហោងឆ្អឹង maxillary ជាធម្មតាត្រូវបានអភិវឌ្ឍយ៉ាងល្អនៅពេលកើត ប្រហោងឆ្អឹងខាងមុខ និង sphenoid ត្រូវបានបង្កើតឡើងក្នុងរយៈពេល 6-7 ឆ្នាំ និង ethmoid labyrinth - អំឡុងពេលពេញវ័យ។ ដូច្នេះប្រហោងឆ្អឹងត្រូវបានបង្កើតឡើងយ៉ាងពេញលេញនៅអាយុ 17-20 ឆ្នាំ។
ប្រហោងឆ្អឹង maxillary (maxillary) មានទីតាំងស្ថិតនៅក្នុងរាងកាយនៃថ្គាមខាងលើ។ ទោះបីជាប្រហោងឆ្អឹង maxillary លេចចេញជារាងចតុកោណក្នុងទិដ្ឋភាពក្រោយក៏ដោយ ពួកវាមានរាងដូចសាជីជ្រុងដែលកាត់ឱ្យខ្លីជាមួយនឹងកំពូលនៅជិតដំណើរការ zygomatic ។ ប្រហោងឆ្អឹង maxillary មានជញ្ជាំងចំនួនប្រាំ: ល្អ, ទាប, ខាងក្នុង, ក្រោយ, និងផ្នែកខាងមុខ។ ប្រហោងឆ្អឹង maxillary ទាំងពីរមានទំហំ និងរូបរាងខុសគ្នាគួរឱ្យកត់សម្គាល់ ប៉ុន្តែជាធម្មតាស៊ីមេទ្រី។ ប្រហោងឆ្អឹងអាចត្រូវបានបំបែកដោយភាគថាសមិនពេញលេញឬពេញលេញ។ ប្រហោងឆ្អឹង maxillary ទាក់ទងជាមួយច្រមុះកណ្តាល។
នៅក្នុងឆ្អឹងផ្នែកខាងមុខនៃលលាដ៍ក្បាលនៅខាងឆ្វេងនិងខាងស្តាំនៃបន្ទាត់កណ្តាលគឺជាប្រហោងឆ្អឹងខាងមុខ (ផ្នែកខាងមុខ) ។ ប្រហោងឆ្អឹងផ្នែកខាងមុខត្រូវបានកំណត់ដោយជញ្ជាំងចំនួនបួន: ផ្នែកខាងមុខ, ក្រោយ, ទាបនិងខាងក្នុង។ ប្រហោងឆ្អឹងរវាងប្រហោងឆ្អឹងជាធម្មតាបង្វែរចេញពីខ្សែកណ្តាល ដូច្នេះប្រហោងខាងមុខកម្រមានស៊ីមេទ្រីណាស់។ ពេលខ្លះពួកគេបាត់ខ្លួន។ នៅខាងក្នុងប្រហោងឆ្អឹងខាងមុខអាចមានប្រហោងឆ្អឹងនិង septa ។ ដូចជាប្រហោងឆ្អឹង maxillary sinuses ផ្នែកខាងមុខទាក់ទងជាមួយច្រមុះកណ្តាល។
ចុចលើរូបភាពដើម្បីពង្រីក។
 |
នៅលើអ៊ុលត្រាសោន ប្រហោងឆ្អឹងផ្នែកខាងមុខ និង maxillary អាចមើលឃើញយ៉ាងច្បាស់ កោសិកានៃ ethmoid labyrinth អាចមើលឃើញដោយផ្នែកតាមរយៈគ្រាប់ភ្នែក ហើយប្រហោងឆ្អឹង sphenoid គឺមិនអាចចូលដំណើរការបាន។ អ៊ុលត្រាសោនអនុញ្ញាតឱ្យអ្នកកំណត់វត្តមាននៃខ្យល់, សារធាតុរាវឬ mucosa ក្រាស់នៅក្នុងប្រហោងឆ្អឹង, ក៏ដូចជាដើម្បីតាមដានថាមវន្តនៃដំណើរការ pathological កំឡុងពេលព្យាបាល។ វេជ្ជបណ្ឌិត ENT ប្រើអ៊ុលត្រាសោនសម្រាប់ការពិនិត្យបឋមនិងការសង្កេតថាមវន្តនៃរោគវិទ្យានៃប្រហោងឆ្អឹងផ្នែកខាងមុខនិង maxillary ។
ប្រហោងឆ្អឹងនៅលើអ៊ុលត្រាសោន
សម្រាប់អ៊ុលត្រាសោននៃប្រហោងឆ្អឹងការស៊ើបអង្កេតលីនេអ៊ែរប្រេកង់ខ្ពស់នៃ 7.5-13 MHz ត្រូវបានប្រើ។ ប៉ុន្តែការសិក្សាអាចត្រូវបានអនុវត្តដោយឧបករណ៍ចាប់សញ្ញាប្រភេទណាមួយ។
| រូបថត។រូបភាពនៃប្រហោងឆ្អឹង maxillary ដែលទទួលបានដោយប្រើឧបករណ៍ចាប់សញ្ញាប្រភេទផ្សេងៗគ្នា៖ A — ឧបករណ៍ចាប់សញ្ញាប៉ោង B — ឧបករណ៍ចាប់សញ្ញាលីនេអ៊ែរ C — ឧបករណ៍ចាប់សញ្ញាបេះដូង D — ឧបករណ៍ចាប់សញ្ញាកុមារ។ |
 |
ការសិក្សាអំពីប្រហោងឆ្អឹង paranasal ត្រូវបានធ្វើបានល្អបំផុតជាមួយអ្នកជំងឺក្នុងទីតាំងអង្គុយដោយផ្អៀងក្បាលទៅមុខបន្តិច។ ទីតាំងបន្ថែមជាមួយនឹងការផ្អៀងក្បាលត្រឡប់មកវិញ ក៏ដូចជាការផ្អៀងទៅមុខ និងទៅចំហៀង នឹងជួយបែងចែកការបញ្ចេញទឹកពីស្ថានភាពរោគសាស្ត្រផ្សេងទៀត។
ការពិនិត្យនៃប្រហោងឆ្អឹង maxillary និង frontal តែងតែធ្វើឡើងនៅក្នុងយន្តហោះឆ្លងកាត់ និងបណ្តោយ។ វាមានសារៈសំខាន់ជាពិសេសក្នុងការប្រៀបធៀបលទ្ធផលនៅខាងស្តាំនិងខាងឆ្វេង។ ដើម្បីពិនិត្យមើលប្រហោងឆ្អឹង maxillary ប្រដាប់ប្តូរត្រូវបានដាក់នៅក្រោមជញ្ជាំងទាបនៃគន្លង ហើយបន្ទាប់មកស្កេនស្របទៅនឹងគែមខាងក្រោមនៃគន្លងពីកំពូលទៅបាត។ សូមចំណាំថាចម្ងាយទៅជញ្ជាំងក្រោយនៃប្រហោងឆ្អឹង maxillary មានការថយចុះនៅពេលផ្លាស់ទីពីគន្លងទៅដំណើរការ alveolar ។ បន្ទាប់មកឧបករណ៍ប្តូរត្រូវបានបង្វិល និងស្កែនដោយមេឌីអូភាគី។ ដើម្បីសិក្សាប្រហោងឆ្អឹងផ្នែកខាងមុខ ឧបករណ៍ចាប់សញ្ញាត្រូវបានដាក់នៅលើស្ពាននៃច្រមុះ។
ដោយសារតែការផ្លាស់ប្តូរ impedance រវាងជាលិកាទន់ និងឆ្អឹង ក៏ដូចជារវាងឆ្អឹង និងខ្យល់ រលក ultrasonic ត្រូវបានឆ្លុះបញ្ចាំងទាំងស្រុងនៅពីក្រោយជញ្ជាំងផ្នែកខាងមុខនៃ sinus ខ្យល់។ ដូច្នេះ នៅក្នុងការស្កេនប្រហោងឆ្អឹងដែលមានសុខភាពល្អ ស្រទាប់ទីមួយត្រូវបានតំណាងដោយស្បែក និងជាលិការក្រោមស្បែក បន្ទាប់មកជញ្ជាំងផ្នែកខាងមុខនៃប្រហោងឆ្អឹងស្តើងបន្តបន្ទាប់គ្នាត្រូវបានសម្គាល់ អមដោយបន្ទាត់អេកូប៉ារ៉ាឡែលស្តើងពីការឆ្លុះបញ្ចាំងជាច្រើននៃរលកអ៊ុលត្រាសោនត្រឡប់ទៅឧបករណ៍ប្តូរ។ វត្ថុបុរាណ Reverb មិនគួរច្រឡំជាមួយនឹងការឆ្លុះបញ្ចាំងពីជញ្ជាំងខាងក្រោយទេ។
| រូបថត។ផ្នែកឆ្លងកាត់នៃប្រហោងឆ្អឹងខ្យល់នៅលើអ៊ុលត្រាសោន៖ អេ - មានតែជញ្ជាំងខាងមុខប៉ុណ្ណោះដែលអាចមើលឃើញដោយវត្ថុបុរាណដែលមានប្រតិកម្មតិចតួច។ B, C - វត្ថុបុរាណដែលបំផុសគំនិតនៅពីក្រោយជញ្ជាំងខាងមុខកាន់តែច្បាស់; ឃ - រូបភាពកញ្ចក់ដែលមានបន្ទាត់ A តែមួយអាចត្រូវបានច្រឡំសម្រាប់ការឡើងក្រាស់នៃភ្នាសរំអិលឬជញ្ជាំងក្រោយនៃប្រហោងឆ្អឹងប៉ុន្តែបន្ទាត់ A មិនស្ថិតនៅឆ្ងាយពីជញ្ជាំងខាងមុខ (ក្នុងករណីរបស់យើងមានតែ 1.4 ប៉ុណ្ណោះ។ សង់ទីម៉ែត)។ |
 |
ជញ្ជាំងនៃប្រហោងឆ្អឹងអាចមើលឃើញតែនៅក្នុងករណីនៃលក្ខខណ្ឌ pathological ។ នៅពេលដែលប្រហោងឆ្អឹងត្រូវបានបំពេញដោយសារធាតុរាវ ឬ mucosa ក្រាស់ ឬនៅពេលដែល polyps មានទំនាក់ទំនងផ្ទាល់ជាមួយជញ្ជាំងខាងមុខ រលកអ៊ុលត្រាសោនបន្តក្នុងជម្រៅ ហើយអាចឆ្លុះបញ្ចាំងនៅលើជញ្ជាំងក្រោយ និងក្រោយ។ ជញ្ជាំងក្រោយនៅក្នុងប្រហោងឆ្អឹង maxillary ចំពោះមនុស្សពេញវ័យជាធម្មតាឈរនៅជម្រៅប្រហែល 40 មីលីម៉ែត្រហើយនៅក្នុងប្រហោងឆ្អឹងខាងមុខ - 20 ម។
រោគសាស្ត្រនៃប្រហោងឆ្អឹង maxillary និង frontal នៅលើអ៊ុលត្រាសោន
រលាក sinusitis ត្រូវបានគេហៅថាការរលាកនៃភ្នាស mucous នៃ sinuses ដោយសារតែការឆ្លងមេរោគឬស្ថិតនៅក្រោមឥទ្ធិពលនៃអាឡែរហ្សីនិងកត្តាបង្កជំងឺផ្សេងទៀត។ នៅក្នុងការរលាកស្រួចស្រាវ mucosa ហើមនិងការបញ្ចេញទឹករំអិលលេចឡើង។ នៅក្នុងដំណើរការរ៉ាំរ៉ៃ ភ្នាសរំអិលត្រូវបានក្រាស់យ៉ាងខ្លាំង ការបញ្ចេញទឹករំអិល ឬដុំពកអាចមានវត្តមាន។
វិធីបកស្រាយទិន្នន័យអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង maxillary៖
- ប្រហោងឆ្អឹងធម្មតា៖ជាលិកាទន់ (ស្បែកនិងជាលិការ subcutaneous); ជញ្ជាំងខាងមុខ hyperechoic ជាមួយនឹងវត្ថុបុរាណ reverberation (A-lines) នៅខាងក្រោយ; ជញ្ជាំងខាងក្រោយនិងចំហៀងមិនត្រូវបានកំណត់ទេ។
- "ប្រហោងឆ្អឹងមិនពេញលេញ"៖ជាលិកាទន់ (ស្បែកនិងជាលិការ subcutaneous); ជញ្ជាំងខាងមុខ hyperechoic; វណ្ឌវង្ករាងអក្សរ V ឬរាងអក្សរ U ភ្លឺនៃជញ្ជាំងក្រោយអាចមើលឃើញយ៉ាងច្បាស់។ ជញ្ជាំងចំហៀងមិនត្រូវបានកំណត់; បែហោងធ្មែញលេចឡើង hypo- ឬ anechoic ។ " sinusogram មិនពេញលេញ" ត្រូវបានកត់ត្រានៅលើអ៊ុលត្រាសោប្រសិនបើប្រហោងឆ្អឹងត្រូវបានបំពេញដោយផ្នែកខ្លះដោយការបញ្ចេញទឹកឬ mucosa ត្រូវបានប្រមូលផ្តុំយ៉ាងក្រាស់។ នៅពេលដែល mucosa ត្រូវបានក្រាស់គួរឱ្យកត់សម្គាល់ជញ្ជាំងក្រោយត្រូវបានកំណត់នៅចម្ងាយ< 3,5 см у взрослых и < 2 см у детей.
សំខាន់!!!ការបញ្ចេញទឹកដែលមិនពេញប្រហោងឆ្អឹងអាចអាចមើលឃើញនៅពេលដែលក្បាលត្រូវបានផ្អៀងទៅមុខ ហើយបាត់ទៅវិញនៅពេលដែលក្បាលត្រូវបានតម្រង់។ វាត្រូវការពេលវេលាខ្លះដើម្បីឱ្យ exudate ដូចចាហួយត្រូវបង្ហូរ។
- "ប្រហោងឆ្អឹងពេញលេញ"៖ជាលិកាទន់ (ស្បែកនិងជាលិការ subcutaneous); ជញ្ជាំងខាងមុខ hyperechoic; វណ្ឌវង្ករាងអក្សរ U ឬ V នៃជញ្ជាំងខាងក្រោយ និងជញ្ជាំងចំហៀងបង្កើតជាត្រីកោណច្បាស់លាស់។ បែហោងធ្មែញលេចឡើង hypo- ឬ anechoic ។ នៅលើអ៊ុលត្រាសោន "sinusogram ពេញលេញ" ត្រូវបានកត់ត្រាប្រសិនបើប្រហោងឆ្អឹងត្រូវបានបំពេញដោយ effusion ។ ដុំពករក្សាខុសពីប្រហោងឆ្អឹងដែលមានការហូរចេញ ដែលជញ្ជាំងក្រោយលេចឡើងរាងមូល និងចម្ងាយទៅវា< 3,5 см у взрослых и <2 см у детей
សំខាន់!!!នៅពេលវាយតម្លៃប្រហោងឆ្អឹង maxillary លទ្ធផលនៃអ៊ុលត្រាសោននិងកាំរស្មីអ៊ិចស្របគ្នាក្នុង 80% នៃករណី។ ប៉ុន្តែពេលខ្លះ ជាមួយនឹងរូបភាពអ៊ុលត្រាសោនធម្មតា ការឡើងក្រាស់កម្រិតមធ្យមនៃភ្នាសរំអិលត្រូវបានកំណត់នៅលើក្រាហ្វិច ហើយជាមួយនឹងការថតកាំរស្មីធម្មតា ស៊ីនុសមិនពេញលេញនៅលើអ៊ុលត្រាសោន។
| រូបថត។"sinusogram" ពេញលេញនៅលើអ៊ុលត្រាសោនអាចត្រូវគ្នាទៅនឹងប្រហោងឆ្អឹងដែលបំពេញទៅគែម (A) ឬ cyst រក្សា (B) ។ ចំណាំថាក្នុងករណីមានការហូរចេញ ជញ្ជាំងក្រោយរាងអក្សរ V គឺ 3.5 សង់ទីម៉ែត្រពីជញ្ជាំងខាងមុខ ហើយក្នុងករណីមានដុំពក ជញ្ជាំងក្រោយរាងមូលគឺ 1.5 សង់ទីម៉ែត្រពីជញ្ជាំងខាងមុខ។ | ||
 |
 |
|
| រូបថត។នៅលើអ៊ុលត្រាសោនផ្នែកឆ្លងកាត់នៃប្រហោងឆ្អឹង maxillary: A - ប្រហោងឆ្អឹងដែលមានសុខភាពល្អ។ B, C - ជញ្ជាំងក្រោយនៃប្រហោងឆ្អឹងគឺអាចមើលឃើញតែផ្នែកខ្លះប៉ុណ្ណោះ ដែលអាចត្រូវបានបកស្រាយថាជាបរិមាណតិចតួចនៃសារធាតុរាវ ឬការឡើងក្រាស់នៃ mucosa ។ ឃ - "ប្រហោងឆ្អឹងមិនពេញលេញ" ដែលមានជញ្ជាំងខ្នងរាងអក្សរ V ភ្លឺបង្ហាញពីកម្រិតនៃអង្គធាតុរាវ។ |
 |
| រូបថត។បុរសម្នាក់ដែលមានជំងឺរលាកសួតស្រួចស្រាវ និងជំងឺផ្លូវដង្ហើមស្រួចស្រាវ ដែលត្រូវបានគេបញ្ចុកចូលតាមបំពង់បង្ហូរចូលក្នុងរន្ធច្រមុះឆ្វេងរបស់គាត់ កើតមានគ្រុនក្តៅ និងហូរទឹករំអិលតាមច្រមុះ។ អ៊ុលត្រាសោនៃប្រហោងឆ្អឹង៖ នៅខាងស្តាំ ជញ្ជាំងប្រហោងឆ្អឹងទាំងអស់អាចមើលឃើញយ៉ាងច្បាស់ បែហោងធ្មែញ (សញ្ញាផ្កាយ) គឺស្ទើរតែមិនប្រក្រតី។ នៅខាងឆ្វេងជញ្ជាំងមិនត្រូវបានកំណត់ បែហោងធ្មែញ (សញ្ញាផ្កាយ) គឺជាអេកូហ្សែន។ សេចក្តីសន្និដ្ឋាន៖"ប្រហោងឆ្អឹងពេញលេញ" បង្ហាញថាប្រហោងឆ្អឹងខាងស្តាំត្រូវបានបំពេញដោយសារធាតុ exudate ។ ការវាយប្រហារផ្តល់នូវមាតិកាហូរឈាម។ វប្បធម៌មានភាពវិជ្ជមានចំពោះ Candida albicans និង Pseudomonas aeruginosa ។ |
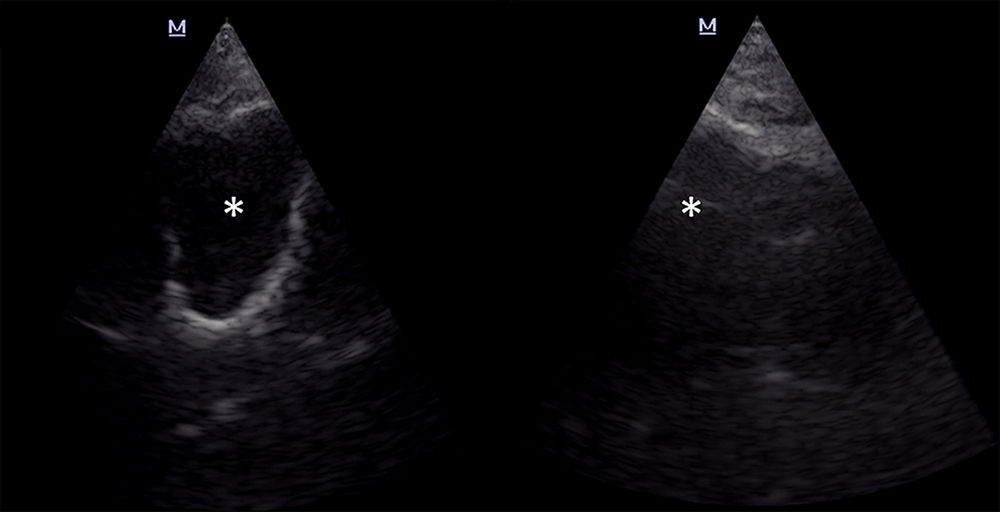 |
| រូបថត។បុរសវ័យ៣៧ឆ្នាំម្នាក់ត្អូញត្អែរពីការឈឺក្បាលនៅថ្ងាស។ ប្រហោងឆ្អឹងខាងឆ្វេងនៅលើអ៊ុលត្រាសោន៖ នៅលើផ្នែកឆ្លងកាត់ (A) ជញ្ជាំងខាងក្រោយនិងចំហៀងអាចមើលឃើញយ៉ាងច្បាស់បន្ទះអេកូ (ប្រហែលជា mucous) ត្រូវបានកំណត់តាមជញ្ជាំងចំហៀង បែហោងធ្មែញគឺ hypoechoic; នៅលើផ្នែកបណ្តោយ បន្ទះ echogenic (ប្រហែលជា mucous) នៅតាមបណ្តោយជញ្ជាំងខាងមុខ និងក្រោយអាចមើលឃើញយ៉ាងច្បាស់។ សេចក្តីសន្និដ្ឋាន៖សញ្ញាអេកូនៃ hypertrophy នៃភ្នាស mucous នៃ sinus maxillary ខាងឆ្វេង។ នៅលើ CT scan (B) mucosa នៃ sinus mandibular ខាងឆ្វេងត្រូវបានក្រាស់គួរឱ្យកត់សម្គាល់។ |
 |
| រូបថត។នៅឯការពិនិត្យដំបូងនៅលើអ៊ុលត្រាសោន "ប្រហោងឆ្អឹងពេញលេញ" នៃប្រហោងឆ្អឹង maxillary ទាំងពីរត្រូវបានកំណត់ដែលបង្ហាញពីជំងឺរលាក sinusitis ទ្វេភាគី។ នៅលើផ្ទៃខាងក្រោយនៃការព្យាបាលនៅលើអ៊ុលត្រាសោនមាននិន្នាការវិជ្ជមាន។ ទោះយ៉ាងណាក៏ដោយសូម្បីតែបន្ទាប់ពី 2 ខែក៏ដោយវណ្ឌវង្កនៃជញ្ជាំងក្រោយត្រូវបានកំណត់នៅក្នុងប្រហោងឆ្អឹងខាងស្តាំដែលអាចបកស្រាយបានថាជា mucosa ក្រាស់។ |
 |
| រូបថត។ប្រហោងឆ្អឹង Maxillary នៅលើអ៊ុលត្រាសោននិង MRI៖ "ប្រហោងឆ្អឹងមិនពេញលេញ" នៅខាងស្តាំត្រូវគ្នានឹងដុំសាច់នៅលើ MRI ហើយរូបភាពអ៊ុលត្រាសោនធម្មតានៅខាងឆ្វេងត្រូវនឹងកម្រិតសារធាតុរាវតូចមួយនៅលើ MRI ។ |
 |
វីដេអូ។ឧបករណ៍ចាប់សញ្ញាមានទីតាំងនៅចន្លោះចិញ្ចើម។ នៅលើអ៊ុលត្រាសោន ជញ្ជាំងខាងមុខក្រាស់ និងជញ្ជាំងខាងក្រោយរាងសំប៉ែតនៅជម្រៅ 1.5 សង់ទីម៉ែត្រត្រូវបានកំណត់។ សេចក្តីសន្និដ្ឋាន៖សញ្ញាអេកូនៃជំងឺរលាកផ្នែកខាងមុខ។ សំខាន់!!!អេកូជញ្ជាំងខាងក្រោយអាចច្រឡំថាជារូបភាពកញ្ចក់ដែលមានបន្ទាត់ A តែមួយ។
ថែរក្សាខ្លួនអ្នក, អ្នកវិភាគរោគវិនិច្ឆ័យរបស់អ្នក។!
មិនមែនមនុស្សគ្រប់រូបធ្លាប់បានឮអំពីការសិក្សាដ៏គួរឱ្យចាប់អារម្មណ៍បែបនេះទេ ដូចជាអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង maxillary និងប្រហោងឆ្អឹងផ្សេងទៀត។ តាមពិត នេះជាការវិភាគដែលប្រើយូរគួរសម និងសាមញ្ញ។ នៅក្នុងអត្ថបទរបស់យើងយើងនឹងនិយាយអំពីវិធីសាស្រ្តស្រាវជ្រាវនេះ។
តើអ៊ុលត្រាសោនៃប្រហោងឆ្អឹងបង្ហាញអ្វីខ្លះ?
យើងទាំងអស់គ្នាត្រូវបានគេប្រើប្រាស់ដើម្បីការពិតដែលថាអ៊ុលត្រាសោនគឺជារូបភាពនៃសរីរាង្គឬជាលិកានៅលើអេក្រង់នៃឧបករណ៍។ អ៊ុលត្រាសោននៃប្រហោងឆ្អឹងត្រូវបានគេហៅថា អេកូស៊ីនណូសស្កុប ហើយនិយាយយ៉ាងតឹងរ៉ឹង នេះមិនមែនជាអ៊ុលត្រាសោនដែលមនុស្សគ្រប់គ្នាធ្លាប់ប្រើនោះទេ។
រឿងនេះគឺថាអ៊ុលត្រាសោនមិនអាចជ្រាបចូលប្រព័ន្ធផ្សព្វផ្សាយជាក់លាក់បានទេ។ ប្រព័ន្ធផ្សព្វផ្សាយ និងជាលិកាបែបនេះរួមមាន បែហោងធ្មែញដែលមានឧស្ម័ន ឧទាហរណ៍ សួត ពោះវៀន ឬឆ្អឹង។ ចំពោះកុមារនៃឆ្នាំដំបូងនៃជីវិតការពិនិត្យអ៊ុលត្រាសោននៃខួរក្បាលអាចត្រូវបានអនុវត្តយ៉ាងងាយស្រួលដោយដាក់ឧបករណ៍ចាប់សញ្ញានៅលើការបើកធម្មជាតិនៅក្នុងលលាដ៍ក្បាល - fontanel ។
ចំពោះមនុស្សពេញវ័យ ឆ្អឹងលលាដ៍ក្បាលគឺក្រាស់ណាស់ ដូច្នេះវាមិនអាចទៅរួចទេក្នុងការទទួលបានរូបភាពនៃសរីរាង្គ និងរចនាសម្ព័ន្ធដែលលាក់នៅក្រោមពួកវា។ រចនាសម្ព័ន្ធ intraosseous ទាំងនេះរួមមាន sinuses paranasal ។ ដូច្នេះដោយការដាក់ឧបករណ៍ចាប់សញ្ញានៅលើស្បែកនៅក្នុងការព្យាករនៃប្រហោងឆ្អឹង - frontal ឬ maxillary យើងនឹងមិនទទួលបានរូបភាពដែលរំពឹងទុកយ៉ាងខ្លាំងនៅលើអេក្រង់។ ជាងនេះទៅទៀត វិធីសាស្ត្រស្រាវជ្រាវនេះមិនស័ក្តិសមសម្រាប់ការស្កែនប្រហោងឆ្អឹងកាន់តែជ្រៅនោះទេ ពោលគឺស្ពែណូអ៊ីត និងអេទីមអ៊ីត។
សំណួរកើតឡើងដោយសមហេតុផល - ហេតុអ្វីបានជាយើងត្រូវការអេកូស៊ីនុសស្កុប? ជាការពិតណាស់ រូបភាពដែលត្រឹមត្រូវជាងនេះនៃមាតិកានៃបែហោងធ្មែញអាចត្រូវបានទទួលបានជាមួយនឹងការគណនា tomography, កាំរស្មីអ៊ិចនៃលលាដ៍ក្បាលឬ។ Sinus endoscopy គឺជាវិធីសាស្ត្រដ៏ល្អមួយសម្រាប់ពិនិត្យផ្នែកខាងក្នុងនៃប្រហោងឆ្អឹង។ ទោះជាយ៉ាងណាក៏ដោយ បច្ចេកទេសទាំងអស់នេះគឺស្មុគស្មាញណាស់ ពួកវាជាច្រើនមានកម្រិត និងគ្រោះថ្នាក់ជាក់លាក់អំឡុងពេលមានផ្ទៃពោះ និងកុមារភាព។
អត្ថប្រយោជន៍នៃអ៊ុលត្រាសោន
សូម្បីតែនិយាយអំពីនីតិវិធីអេកូស្កុបដ៏សាមញ្ញបំផុត ក៏មានគុណសម្បត្តិជាក់ស្តែងមួយចំនួនដែរ៖
- សុវត្ថិភាពដាច់ខាត។ អ៊ុលត្រាសោនមិនមានឥទ្ធិពលបំផ្លាញលើរាងកាយមនុស្សទេ។ អ៊ុលត្រាសោននៃប្រហោងឆ្អឹងរបស់កុមារឬស្ត្រីមានផ្ទៃពោះអាចត្រូវបានអនុវត្តដោយសុវត្ថិភាព។
- អាចប្រើបានច្រើនដងតាមតម្រូវការ។ ពួកគេព្យាយាមប្រើបច្ចេកទេសនេះសម្រាប់ការសង្កេតថាមវន្ត ឬគ្រប់គ្រងដំណើរការព្យាបាល។
- ភាពងាយស្រួលនៃការប្រើប្រាស់។ ការពិនិត្យអ៊ុលត្រាសោនមិនត្រូវការបច្ចេកទេសពិសេសទេ។ ម៉ាស៊ីនអ៊ុលត្រាសោនសាមញ្ញនិងអ្នកឯកទេសមានសមត្ថកិច្ចគឺគ្រប់គ្រាន់ហើយ។
- ភាពថោក។ បើប្រៀបធៀបទៅនឹង tomography ដែលបានគណនា ឬការថតឆ្លុះម៉ាញេទិក អ៊ុលត្រាសោនត្រូវបានគេចាត់ទុកថាមានតម្លៃថោក និងអាចចូលប្រើបានច្រើនជាង។
- ល្បឿនស្រាវជ្រាវ។

បច្ចេកទេសអ៊ុលត្រាសោន
តើការស្រាវជ្រាវនេះត្រូវបានធ្វើយ៉ាងដូចម្តេច? អ្នកជំងឺត្រូវបាន lubricated ជាមួយជែលសូរស័ព្ទពិសេសនៅក្នុងតំបន់ព្យាករនៃប្រហោងឆ្អឹង - ខាងលើប្រហោងឆ្អឹង maxillary ឬ frontal ហើយឧបករណ៍ចាប់សញ្ញាមួយត្រូវបានភ្ជាប់ទៅពួកគេ។ តាមក្បួនឧបករណ៍គួរតែត្រូវបានកំណត់ទៅជាជម្រើសវិនិច្ឆ័យសាមញ្ញបំផុត - របៀប A ។ ក្នុងអំឡុងពេលពិនិត្យ វេជ្ជបណ្ឌិតផ្អៀងក្បាលអ្នកជំងឺក្នុងទិសដៅផ្សេងៗគ្នា។ នេះត្រូវបានធ្វើដូច្នេះថាសារធាតុរាវឬខ្ទុះប្រសិនបើមាននៅក្នុងប្រហោងឆ្អឹងត្រូវបានផ្លាស់ទីលំនៅ។ ក្នុងករណីបែបនេះផ្លូវនៃរលកឬធ្នឹមនៃកាំរស្មីអ៊ុលត្រាសោនផ្លាស់ប្តូរ។
ដូចដែលយើងបាននិយាយរួចមកហើយថាក្នុងអំឡុងពេលការពិនិត្យអេកូនៃប្រហោងឆ្អឹង paranasal យើងនឹងមិនឃើញរូបភាពពណ៌ប្រផេះ - សធម្មតានៅលើអេក្រង់ទេ។ ការឆ្លុះអេកូ ឬអ៊ុលត្រាសោននៃប្រហោងឆ្អឹង គឺជាការបង្ហាញក្រាហ្វិកក្នុងទម្រង់ជាខ្សែកោង ដែលត្រូវបានវាយតម្លៃដោយវេជ្ជបណ្ឌិត។ ខ្សែកោងបែបនេះត្រូវបានទទួលនៅក្នុងវគ្គនៃការថតវគ្គនៃធ្នឹមនៃកាំរស្មីដែលងាកចេញដោយសារតែលក្ខណៈសម្បត្តិផ្សេងគ្នានៃប្រព័ន្ធផ្សព្វផ្សាយ។ អ៊ុលត្រាសោនត្រូវបានឆ្លុះបញ្ចាំងពីប្រព័ន្ធផ្សព្វផ្សាយមួយចំនួន និងត្រូវបានស្រូបដោយអ្នកដទៃ។ នេះជារបៀបដែលក្រាហ្វត្រូវបានបង្កើតឡើង។ ប្រសិនបើមានការបង្កើតមិនធម្មតានៅក្នុងប្រហោងឆ្អឹង: សារធាតុរាវ, polyps, សាកសពបរទេសនិងផ្សេងៗទៀតនោះធ្នឹមនឹងផ្លាស់ប្តូរទិសដៅនិងល្បឿនរបស់វាហើយខ្សែកោងនឹងផ្លាស់ប្តូរ។ តាមពិតនោះគឺជាគោលការណ៍ទាំងមូលនៃអេកូស្កុប។
ជាការពិតណាស់តម្លៃនៃការសិក្សានេះគឺមិនអាចប្រៀបផ្ទឹមបានជាមួយនឹង CT, MRI ឬ X-ray ។ វាគឺជាវិធីសាស្ត្រដែលមានសុវត្ថភាពពិតប្រាកដសម្រាប់ការធ្វើរោគវិនិច្ឆ័យស្ថានភាព និងជំងឺមួយចំនួននៃប្រហោងឆ្អឹង។
តើអេកូស្កូស្កុបបង្ហាញអ្វីខ្លះ?
យើងរាយបញ្ជីប្រហាក់ប្រហែលនៃជំងឺនៃប្រហោងឆ្អឹងច្រមុះដែលការប្រើប្រាស់អ៊ុលត្រាសោនមានប្រសិទ្ធភាព៖
- ការបង្កើតបរិមាណនៃប្រហោងឆ្អឹង: polyps, cysts, សាកសពបរទេស។
- វត្តមាននៃសារធាតុរាវរលាកឬ។
- ការគ្រប់គ្រងថាមវន្តនៃជំងឺនិងការព្យាបាល: ការផ្លាស់ប្តូរកម្រិតនៃសារធាតុរាវនិងការបង្កើតបរិមាណ។
ជាទូទៅ ការសិក្សានេះត្រូវបានប្រើដោយប្រភេទ "បញ្ហា" នៃអ្នកជំងឺ៖ កុមារ និងស្ត្រីមានផ្ទៃពោះជាចំណុចចាប់ផ្តើមក្នុងការធ្វើរោគវិនិច្ឆ័យ។ ជាការពិតណាស់ ប្រសិនបើដំណើរការធ្ងន់ធ្ងរណាមួយត្រូវបានសង្ស័យ អ្នកជំងឺនឹងត្រូវបានណែនាំអោយធ្វើការសិក្សាច្បាស់លាស់ - កាំរស្មីអ៊ិច ការគណនា ឬរូបភាពម៉ាញេទិក។
ការសិក្សានៃប្រហោងឆ្អឹងដោយប្រើរលកអ៊ុលត្រាសោន - អេកូស៊ីនសូស្កូស្កុប - ត្រូវបានអនុវត្តដើម្បីធ្វើរោគវិនិច្ឆ័យជំងឺឆ្លងនិងរលាកនៃប្រហោងឆ្អឹងផ្នែកខាងមុខនិង maxillary ។ អ៊ុលត្រាសោនបង្ហាញពីវត្តមាននៃសារធាតុរាវនៅក្នុងពួកគេ neoplasms polyps ការបង្កើត cystic និងភាពមិនប្រក្រតីនៅក្នុងភ្នាស mucous ចាប់តាំងពីនៅក្នុងស្ថានភាពដែលមានសុខភាពល្អពួកគេត្រូវបានបំពេញដោយខ្យល់។
ការចង្អុលបង្ហាញសម្រាប់អ៊ុលត្រាសោន
គុណសម្បត្តិចម្បងនៃការធ្វើរោគវិនិច្ឆ័យអ៊ុលត្រាសោនគឺលទ្ធផលលឿននិងសុវត្ថិភាពដាច់ខាតនៃនីតិវិធីសម្រាប់អ្នកជំងឺ។ ការសិក្សាបែបនេះជារឿយៗត្រូវបានចាត់ចែងដល់កុមារ ហើយវាក៏ត្រូវបានអនុញ្ញាតិឱ្យធ្វើក្នុងអំឡុងពេលមានផ្ទៃពោះផងដែរ។
ដោយសារកុមារជារឿយៗវិវត្តទៅជាជំងឺ ENT សុវត្ថិភាពនៃនីតិវិធីនេះគឺមានសារៈសំខាន់ជាពិសេស។ លើសពីនេះទៀតអ៊ុលត្រាសោនមិនមានផលប៉ះពាល់ទេហើយមិនមានអារម្មណ៍ឈឺចាប់ទេ។ លក្ខណៈពិសេសប្លែកនៃប្រភេទអ៊ុលត្រាសោននេះគឺអវត្តមាននៃតម្រូវការសម្រាប់ការរៀបចំពិសេសមុនពេលធ្វើ។ វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យស្រដៀងគ្នានេះត្រូវបានប្រើយ៉ាងសកម្មនៅក្នុង otolaryngology សម្រាប់ទាំងអ្នកជំងឺពេញវ័យ និងកុមារ។
អ៊ុលត្រាសោនៃប្រហោងឆ្អឹង paranasal មានវិសាលភាពធំទូលាយនៃការចង្អុលបង្ហាញ។ ទាំងនេះរួមបញ្ចូលទាំង:
- ជំងឺនៃសរីរាង្គ ENT នៅដំណាក់កាលរ៉ាំរ៉ៃ;
- ការរលាកនៃប្រហោងឆ្អឹង maxillary - sinusitis;
- ការរលាកនៃប្រហោងឆ្អឹងផ្នែកខាងមុខ - រលាក sinusitis ផ្នែកខាងមុខ;
- Rhinitis អាឡែស៊ី;
- ហូរឈាមដោយគ្មានមូលហេតុ;
- ការរលាកនៃត្រចៀកខាងក្នុង;
- ការបង្កើត polyps នៅក្នុងច្រមុះ;
- ជំងឺ purulent-necrotic នៃឫសសក់ - furunculosis;
- កោងនៃ septum ច្រមុះ;
- ការបញ្ចូលសាកសពបរទេសចូលទៅក្នុងច្រមុះ;
- ការច្នៃប្រឌិតផ្សេងៗ។

 អ៊ុលត្រាសោនៃប្រហោងឆ្អឹងជួយកំណត់អត្តសញ្ញាណជំងឺរលាក sinusitis
អ៊ុលត្រាសោនៃប្រហោងឆ្អឹងជួយកំណត់អត្តសញ្ញាណជំងឺរលាក sinusitis អត្ថប្រយោជន៍នៃវិធីសាស្ត្រអ៊ុលត្រាសោនគឺអវត្ដមាននៃវិទ្យុសកម្មដែលបង្កគ្រោះថ្នាក់ ដូច្នេះហើយវាអាចត្រូវបានធ្វើម្តងទៀតច្រើនដងតាមដែលចាំបាច់ដើម្បីធ្វើការវិភាគ។ ជារឿយៗអ៊ុលត្រាសោនត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីតាមដានការព្យាបាលជាបន្តបន្ទាប់នៃជំងឺផ្សេងៗនៃ otolaryngology ។ ដោយផ្អែកលើទិន្នន័យនៃការពិនិត្យអ៊ុលត្រាសោននៃច្រមុះ វេជ្ជបណ្ឌិតអាចកែតម្រូវការព្យាបាល វាយតម្លៃភាពមិនគ្រប់គ្រាន់របស់វា ឬសម្រេចចិត្តលើការបញ្ចប់ដោយជោគជ័យរបស់វា។
តើនីតិវិធីអ៊ុលត្រាសោនត្រូវបានអនុវត្តយ៉ាងដូចម្តេច?
សកម្មភាពនៃអ៊ុលត្រាសោនគឺផ្អែកលើការពិតដែលថាតាមរយៈការពិនិត្យអ៊ុលត្រាសោនការឆ្លុះបញ្ចាំងនៃជាលិកានៃសរីរាង្គមួយត្រូវបានកត់ត្រា។ នៅលើម៉ូនីទ័រនៃឧបករណ៍នេះត្រូវបានបង្ហាញនៅក្នុងទម្រង់នៃក្រុមតន្រ្តីដែលត្រូវគ្នាទៅនឹងចំនួននៃស្រទាប់ echogenic ។ ឧបករណ៍កំណត់ជម្រៅ និងខ្លឹមសារនៃពួកវានីមួយៗ។
ដើម្បីទទួលបានរូបភាព ប្រដាប់បំប្លែងរបស់ឧបករណ៍អ៊ុលត្រាសោនត្រូវបានអនុវត្តទៅលើស្បែកនៅក្នុងតំបន់ដែលកំពុងពិនិត្យ។ ចំហាយជែលត្រូវបានអនុវត្តទៅកន្លែងដែលឧបករណ៍ចាប់សញ្ញាត្រូវបានដំឡើង។ ឧបករណ៍បញ្ជូនតចាប់យកកាំរស្មីអ៊ុលត្រាសោនពីមុំផ្សេងៗគ្នាសម្រាប់ការពិនិត្យលម្អិតនៃប្រហោងឆ្អឹង។ ជាលទ្ធផលនៃការធ្វើរោគវិនិច្ឆ័យ, កម្រាស់នៃជញ្ជាំងរបស់ពួកគេ, ទំហំនៃការបង្កើតដែលបានរកឃើញនៅក្នុងបែហោងធ្មែញច្រមុះត្រូវបានប៉ាន់ប្រមាណ។
ប្រសិនបើក្នុងអំឡុងពេលសិក្សាវាចាំបាច់ត្រូវកំណត់វត្តមាននៃសារធាតុរាវនៅក្នុងប្រហោងឆ្អឹងនោះការសិក្សាត្រូវបានអនុវត្តជាពីរមុខតំណែង - នៅក្នុងទីតាំងរបស់អ្នកជំងឺដេកលើខ្នងរបស់គាត់និងក្នុងទីតាំងងាយ។ នៅពេលពិនិត្យនៅក្នុងទីតាំងដេក វាអាចរកឃើញវត្តមាននៃសារធាតុរាវនៅក្នុងតំបន់ដែលកំពុងសិក្សា ទោះបីជាបរិមាណរបស់វាតិចតួចក៏ដោយ។ ប្រសិនបើការសិក្សាត្រូវបានធ្វើឡើងចំពោះកុមារ នោះឪពុកម្តាយប្រហែលជាមិនព្រួយបារម្ភថា វាអាចបណ្តាលឱ្យមានការមិនស្រួលនៅក្នុងកុមារនោះទេ។
នៅក្នុងពេលវេលានីតិវិធីនេះត្រូវចំណាយពេលប្រហែល 10 - 15 នាទី។
អ៊ុលត្រាសោនបែបនេះមិនអាចជំនួសតំរូវការនៃការពិនិត្យកាំរស្មីអ៊ិចបានទេ ប៉ុន្តែអាចផ្តល់ព័ត៌មានលម្អិតដែលបញ្ជាក់ ឬបដិសេធចំពោះវត្តមានសារធាតុរាវ ឬខ្ទុះនៅក្នុងតំបន់ដែលកំពុងពិនិត្យ។ លើសពីនេះទៀតនៅលើមូលដ្ឋាននៃទិន្នន័យអ៊ុលត្រាសោ, ការធ្វើរោគវិនិច្ឆ័យត្រឹមត្រូវអាចត្រូវបានធ្វើឡើង, នេះនឹងស្ថិតនៅក្នុងសមត្ថកិច្ចនៃ otolaryngologist នេះ។
បន្ទាប់ពីការបញ្ចប់នៃការធ្វើរោគវិនិច្ឆ័យអ្នកជំងឺត្រូវបានផ្តល់ការសន្និដ្ឋានដែលយោងទៅតាមអ្នកជំនាញខាង otolaryngologist នឹងជ្រើសរើសការព្យាបាលឱ្យបានគ្រប់គ្រាន់ប្រសិនបើចាំបាច់។
អ៊ុលត្រាសោនច្រមុះ - តើទិន្នន័យត្រឹមត្រូវអាចទទួលបានយ៉ាងដូចម្តេច?
ការពិនិត្យសុខភាពណាមួយអាចមានទាំងគុណសម្បត្តិ និងគុណវិបត្តិ។ ដូច្នេះ ការពិនិត្យអ៊ុលត្រាសោននៃច្រមុះ (ឬអេកូស័រស្កុប) គឺមិនអាចចូលដំណើរការបានទេ ហើយមិនមែនអ្នកឯកទេសទាំងអស់ក្នុងការវិនិច្ឆ័យអ៊ុលត្រាសោនដឹងពីវិធីសាស្រ្តសម្រាប់ការអនុវត្តរបស់វានោះទេ។ លើសពីនេះ ជួនកាល ដើម្បីបញ្ជាក់ពីរោគវិនិច្ឆ័យ វាចាំបាច់ដើម្បីធ្វើការសិក្សាបន្ថែម។

 ការរៀបចំឧបករណ៍សម្រាប់អ៊ុលត្រាសោននៃប្រហោងឆ្អឹង
ការរៀបចំឧបករណ៍សម្រាប់អ៊ុលត្រាសោននៃប្រហោងឆ្អឹង វាកើតឡើងថាទិន្នន័យដែលទទួលបានតាមរយៈការប្រើប្រាស់អ៊ុលត្រាសោននិងទិន្នន័យដែលទទួលបានជាលទ្ធផលនៃកាំរស្មីអ៊ិចអាចខុសគ្នាយ៉ាងខ្លាំងនៅក្នុងការពេញចិត្តនៃក្រោយ។ ជាទូទៅការអនុវត្តផ្នែកវេជ្ជសាស្រ្តណែនាំថាការពិនិត្យអ៊ុលត្រាសោនត្រូវបានកំណត់លក្ខណៈក្នុងកម្រិតជាក់លាក់មួយដោយការធ្វើរោគវិនិច្ឆ័យហួសហេតុ ពោលគឺឧ។ ទិន្នន័យអាចបង្ហាញពីជំងឺ ដែលតាមពិតប្រហែលជាមិនមែនទេ។ ក្នុងករណីនេះអ្នកជំងឺត្រូវបានចេញវេជ្ជបញ្ជាការព្យាបាលដែលតាមការពិតមិនត្រូវបានទាមទារទេ។ ដូច្នេះមុនពេលធ្វើការសម្រេចចិត្តឯករាជ្យលើតម្រូវការសម្រាប់ការពិនិត្យអ៊ុលត្រាសោនវាត្រូវបានណែនាំឱ្យទាក់ទងវេជ្ជបណ្ឌិត ENT ដែលបន្ទាប់ពីការពិនិត្យនឹងសម្រេចចិត្តលើវិធានការពិនិត្យបន្ថែម។ នេះមានសារៈសំខាន់ជាពិសេសប្រសិនបើអ្នកជំងឺជាកុមារ។
ថ្វីបើមានឧបករណ៍ទំនើបៗដែលការពិនិត្យអ៊ុលត្រាសោនត្រូវបានអនុវត្តក៏ដោយ ក៏ចាំបាច់ត្រូវឱ្យអ្នកឯកទេសខាងរោគវិនិច្ឆ័យអ៊ុលត្រាសោនមានបទពិសោធន៍សមស្រប និងស្គាល់វិធីសាស្រ្តសម្រាប់ធ្វើការពិនិត្យបែបនេះ។ វានឹងរារាំងទិន្នន័យស្ទង់មតិមិនត្រឹមត្រូវពីការទទួលបាន។ ដូច្នេះ ការសិក្សារោគវិនិច្ឆ័យបែបនេះអាចត្រូវបានអនុវត្តចំពោះមនុស្សពេញវ័យ និងកុមារ ប៉ុន្តែជាដំបូង ចាំបាច់ត្រូវកំណត់កម្រិតនៃភាពចាំបាច់ និងភាពចាំបាច់របស់វា ដោយពិគ្រោះជាមួយគ្រូពេទ្យឯកទេសខាង otolaryngologist អំពីបញ្ហានេះ។
