Чумата како што се манифестира. чума кај луѓето
Чумата на болеста, со која човештвото се соочи пред околу илјада и пол години, претходно предизвика големи епидемии на болеста, одземајќи десетици и стотици милиони животи. Повеќе безмилосна и погубна историја не знае, а досега, и покрај развојот на медицината, не е целосно успеано да се справи со тоа.
Што е чума?
Чумата е болест кај луѓето, која е од природна фокална инфективна природа, која во многу случаи завршува со смрт. Ова е многу заразна патологија, а подложноста кон неа е универзална. По пренесената и излечена чума, не се формира стабилен имунитет, односно постои ризик од повторна инфекција (сепак, болеста по втор пат е нешто полесна).
Точното потекло на името на болеста не е утврдено, додека зборот „чума“ на турски значи „круг, удар“, од грчки - „шахта“, од латински - „удар, рана“. Во античките и современите научни извори, може да се најде таква дефиниција како болест на бубонска чума. Ова се должи на фактот дека еден од белезите на болеста е бубо - заоблен оток во воспалената област. Во овој случај, постојат и други форми на инфекција, без формирање на бубои.

Чумата е предизвикувачкиот агенс
Долго време не беше јасно што предизвикува бубонска чума; патогенот беше откриен и поврзан со болеста дури на крајот на 19 век. Се покажа дека е грам-негативна бактерија од семејството на ентеробактерии - бацил од чума (Yersinia pestis). Патогенот е добро проучен, идентификувани се неговите неколку подвидови и утврдени се следните карактеристики:
- може да има различна форма - од филиформна до сферична;
- долгорочно зачувување на одржливост при отпуштање на болни луѓе;
- добра толеранција на ниски температури, замрзнување;
- висока чувствителност на средства за дезинфекција, сончева светлина, кисела реакција на околината, покачени температури;
- содржи околу триесет антигенски структури, ослободува ендо- и егзотоксини.
Чума - како бактериите влегуваат во човечкото тело
Важно е да се знае како чумата се пренесува од човек на човек, како и од други живи суштества. Бацилот на чумата циркулира во природните инфективни фокуси во организмите на животните-преносители, кои вклучуваат диви глодари (земјани верверички, мрмоти, волчиња), сиви и црни стаорци, домашни глувци, мачки, зајаци, камили. Носители (дистрибутери) на патогени се болви од различни видови и неколку видови крлежи што цицаат крв, кои се инфицираат со предизвикувачкиот агенс на болеста кога се хранат со болни животни кои го содржат бацилот од чума во крвта.
Да се направи разлика помеѓу преносот на патогенот преку болви од животински носители на луѓе и од човек на човек. Ги наведуваме можните начини на кои чумата влегува во човечкото тело:
- Пренослив- влегување во крвотокот по каснување на заразен инсект.
- Контакт- при контакт на лице кое има микротрауми на кожата или мукозните мембрани со телата на заразени животни (на пример, при сечење трупови, обработка на кожи).
- Прехранбени- преку мукозната мембрана на гастроинтестиналниот тракт кога се јаде месо од болни животни кои не биле подложени на доволно термичка обработка или други контаминирани производи.
- Контактирајте со домаќинството- при допирање на болно лице, контакт со неговите биолошки течности, користење садови, средства за лична хигиена итн.
- Аеросол- од човек на човек преку мукозните мембрани на респираторниот тракт при кашлање, кивање, близок разговор.

Чума - симптоми кај луѓето
Местото на воведување на патогенот зависи од тоа каква форма на болеста ќе се развие, со пораз на кои органи, со какви манифестации. Се разликуваат следниве главни форми на човечка чума:
- бубонски;
- пулмонална;
- септички;
- цревни.
Покрај тоа, постојат такви ретки форми на патологија како кожа, фарингеална, менингеална, асимптоматска, абортирана. Чумата има период на инкубација од 3 до 6 дена, понекогаш - 1-2 дена (со примарна белодробна или септичка форма) или 7-9 дена (кај вакцинирани или веќе оздравени пациенти). Сите форми се карактеризираат со ненадеен почеток со тешки симптоми и синдром на интоксикација, кој се манифестира на следниов начин:
- висока телесна температура;
- морници;
- главоболка;
- болки во мускулите и зглобовите;
- гадење;
- повраќање;
- тешка слабост.
Како што се развива болеста, изгледот на пациентот се менува: лицето станува подуено, хиперемично, белките на очите стануваат црвени, усните и јазикот стануваат суви, темни кругови се појавуваат под очите, лицето изразува страв, ужас („чума маска“). Во иднина се нарушува свеста на пациентот, говорот станува нечитлив, се нарушува координацијата на движењата, се појавува делириум и халуцинации. Покрај тоа, се развиваат специфични лезии, во зависност од формата на чумата.
Бубонска чума - симптоми
Статистиката покажува дека бубонската чума е најчестиот вид на болеста, која се развива кај 80% од заразените кога патогената бактерија продира низ мукозните мембрани и кожата. Во овој случај, инфекцијата се шири низ лимфниот систем, предизвикувајќи оштетување на ингвиналните лимфни јазли, во ретки случаи, аксиларните или цервикалните. Добиените бубои се единечни и повеќекратни, нивната големина може да варира од 3 до 10 см, а во нивниот развој тие често поминуваат низ неколку фази:

Пневмонична чума
Оваа форма се дијагностицира кај 5-10% од пациентите, додека чумата се развива по аерогена инфекција (примарна) или како компликација на бубонската форма (секундарна). Ова е најопасната сорта, а специфичните знаци на чума кај луѓето во овој случај се забележуваат приближно 2-3 дена по почетокот на симптомите на акутна интоксикација. Предизвикувачкиот агенс влијае на ѕидовите на пулмоналните алвеоли, предизвикувајќи некротични феномени. Истакнатите карактеристики се:
- брзо дишење, отежнато дишење;
- кашлица;
- секреција на спутум - на почетокот пенлив, транспарентен, а потоа - со ленти од крв;
- болка во градите;
- тахикардија;
- пад на крвниот притисок.
септичка форма на чума
Примарната септичка форма на чума, која се развива кога голема доза на микроби влегува во крвотокот, е ретка, но е многу тешка. Симптомите на интоксикација се јавуваат со молскавична брзина, бидејќи патогенот се шири на сите органи. Има бројни хеморагии во кожата и мукозните ткива, конјунктивата, цревните и бубрежното крварење, брз развој. Понекогаш оваа форма продолжува како секундарна компликација на други сорти на чума, што се манифестира со формирање на секундарни бубои.
Цревна форма на чума
Не сите експерти ја разликуваат цревната разновидност на чума одделно, сметајќи ја како една од манифестациите на септичката форма. Кога се развива цревна чума, се евидентираат следните знаци на болест кај луѓето наспроти позадината на општа интоксикација и треска:
- остри болки во стомакот;
- повторена хематемеза;
- дијареа со крвава столица;
- тенезми - болен нагон за празнење на цревата.
Чума - Дијагноза
Значајна улога се игра во дијагнозата на чума со лабораториска дијагностика, спроведена со следниве методи:
- серолошки;
- бактериолошки;
- микроскопски.
За истражување, се зема крв, точки од бубои, испуштање на чиреви, спутум, исцедок од орофаринксот и повраќање. За да се провери присуството на патогенот, избраниот материјал може да се одгледува на специјални хранливи медиуми. Дополнително, се вршат рендгенски снимки на лимфните јазли и белите дробови. Важно е да се утврди фактот на каснување од инсекти, контакт со болни животни или луѓе, посета на области ендемични за чума.

Чума - третман
Ако постои сомневање или дијагностицирање на патологија, пациентот е итно хоспитализиран во болница за заразни болести во изолирана кутија, од која е исклучен директен одлив на воздух. Третманот на чума кај луѓето се заснова на следниве активности:
- земање антибиотици, во зависност од формата на болеста (тетрациклин, стрептомицин);
- терапија за детоксикација (Албумин, Реополигликин, Гемодез);
- употреба на лекови за подобрување на микроциркулацијата и репарација (Trental, Picamilon);
- антипиретик и симптоматска терапија;
- терапија за одржување (витамини, лекови за срце);
- - со септички лезии.
За време на периодот на треска, пациентот мора да се усогласи со одмор во кревет. Антибиотската терапија се спроведува 7-14 дена, по што се пропишуваат контролни студии на биоматеријали. Пациентот е отпуштен по целосно закрепнување, што е потврдено со добивањето на троен негативен резултат. Успехот на третманот во голема мера зависи од навременото откривање на чумата.
Мерки за спречување на чума во човечкото тело
За да се спречи ширењето на инфекцијата, се преземаат неспецифични превентивни мерки, вклучувајќи:
- анализа на информации за инциденцата на чума во различни земји;
- идентификација, изолација и третман на лица со сомнителна патологија;
- дезинфекција на возилата кои пристигнуваат од региони неповолни за чума.
Покрај тоа, постојано се работи во природните фокуси на болеста: броење на бројот на диви глодари, нивно испитување за откривање на бактерии од чума, уништување на заразени лица и борба против болви. Доколку се открие и еден пациент во селото, се преземаат следниве антиепидемиски мерки:
- воведување карантин со неколкудневна забрана за влез и излез на луѓе;
- изолација на луѓе кои биле во контакт со болни од чума;
- дезинфекција во фокусите на болеста.
На луѓето кои биле во контакт со болни од чума им се дава серум против чума во комбинација со антибиотици за профилактички цели. Вакцинацијата против чума кај луѓето со жива вакцина против чума се дава во такви случаи:
- кога престојувате во природни фокуси на инфекција или претстојното заминување во обесправена област;
- за време на работа поврзана со можен контакт со извори на инфекција;
- со раширена инфекција меѓу животните во околината на населените места.

Чума - статистика за инциденца
Благодарение на развојот на медицината и одржувањето на меѓудржавните превентивни мерки, чумата ретко се јавува во големи размери. Во античко време, кога не биле измислени лекови за оваа инфекција, стапката на смртност била речиси сто проценти. Сега овие бројки не надминуваат 5-10%. Во исто време, колку луѓе починаа од чума во светот во последно време, не може да не биде алармантна.
Чума во историјата на човештвото
Чумата остави разорни траги во човечката историја. Најголемите епидемии се сметаат за:
- „Јустинијан чума“ (551-580), која започна во Египет, од која загинаа повеќе од 100 милиони луѓе;
- епидемијата на „црната смрт“ (XIV век) во Европа, донесена од Источна Кина, која однесе околу 40 милиони животи;
- чума во Русија (1654-1655) - околу 700 илјади смртни случаи;
- чума во Марсеј (1720-1722) - умреле 100 илјади луѓе;
- пандемија на чума (крајот на 19 век) во Азија - починаа повеќе од 5 милиони луѓе.
Чума денес
Бубонската чума сега се наоѓа на сите континенти освен Австралија и Антарктикот. Во периодот од 2010 до 2015 година се дијагностицирани повеќе од 3 илјади случаи на заболување, додека смртен исход е забележан кај 584 заболени. Најмногу случаи се регистрирани во Мадагаскар (повеќе од 2 илјади). Фокуси на чума се забележани во земји како Боливија, САД, Перу, Киргистан, Казахстан, Русија и други. Ендемски региони на Русија се: Алтај, Источен Урал, Ставропол, Трансбајкалија и Касписката низина.
Повеќе од половина од населението на Европа во средниот век (XIV век) било избришано од чума позната како црна смрт. Ужасот на овие епидемии остана во сеќавањето на луѓето по неколку векови, па дури и беше фатен во платната на уметниците. Понатаму, чумата постојано ја посетуваше Европа и однесе човечки животи, иако не во такви количини.
Во моментов, болеста чума останува. Годишно се заразуваат околу 2 илјади луѓе. Повеќето од нив умираат. Повеќето случаи на инфекција се забележани во северните региони на Кина и земјите од Централна Азија. Според експертите, денеска нема причини и услови за појава на црна смрт.
Агентот за чума бил откриен во 1894 година. Проучувајќи ги епидемиите на болеста, руските научници ги развија принципите на развојот на болеста, нејзината дијагноза и третман, а беше создадена и вакцина против чума.
Симптомите на чума зависат од формата на болеста. Кога белите дробови се погодени, пациентите стануваат многу заразни, бидејќи инфекцијата се шири во околината со капки во воздухот. Во бубонската форма на чума, пациентите се малку заразни или воопшто не се заразни. Во секретите на погодените лимфни јазли, патогени се отсутни или има многу малку од нив.
Третманот на чума стана многу поефикасен со појавата на современи антибактериски лекови. Смртноста од чума оттогаш падна на 70%.
Превенцијата на чума вклучува голем број мерки кои го ограничуваат ширењето на инфекцијата.
Чумата е акутна инфективна зоонотична болест која се пренесува преку вектор, која во земјите на ЗНД, заедно со болестите како колера, туларемија и сипаници, се смета (АИ).
Ориз. 1. Сликата „Триумфот на смртта“. Питер Бројгел.
агент за чума
Во 1878 година Г. Н. Минх и во 1894 година А. Јерсен и С. Китазато, независно еден од друг, го откриле предизвикувачкиот агенс на чумата. Потоа, руските научници го проучувале механизмот на развој на болеста, принципите на дијагноза и третман и создале вакцина против чума.
- Предизвикувачкиот агенс (Yersinia pestis) е биполарен неподвижен кокобацил кој има деликатна капсула и никогаш не формира спора. Способноста да се формира капсула и антифагоцитна слуз не им дозволува на макрофагите и леукоцитите активно да се борат со патогенот, како резултат на што тој брзо се размножува во органите и ткивата на луѓето и животните, ширејќи се низ крвотокот и низ лимфниот тракт низ тело.
- Патогените на чумата произведуваат егзотоксини и ендотоксини. Егзо- и ендотоксините се содржани во телата и капсулите на бактериите.
- Ензимите на бактериска агресија (хијалуронидаза, коагулаза, фибринолизин, хемолизин) го олеснуваат нивното навлегување во телото. Стапчето може да навлезе дури и низ недопрена кожа.
- Во земјата, бацилот од чума не ја губи својата одржливост до неколку месеци. Во трупови на животни и глодари преживува до еден месец.
- Бактериите се отпорни на ниски температури и замрзнување.
- Патогените на чумата се чувствителни на високи температури, кисела средина и сончева светлина, кои ги убиваат за само 2 до 3 часа.
- До 30 дена, патогените микроорганизми остануваат во гној, до 3 месеци - во млеко, до 50 дена - во вода.
- Средствата за дезинфекција го уништуваат бацилот од чума за неколку минути.
- Патогени на чума предизвикуваат болести кај 250 животински видови. Повеќето од нив се глодари. Камили, лисици, мачки и други животни се подложни на болеста.

Ориз. 2. На фотографијата бактерија од чума - бактерија која предизвикува чума - Yersinia pestis.
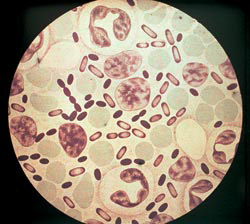
Ориз. 3. На фотографијата, предизвикувачките агенси на чумата. Интензитетот на боење со анилински бои е најголем на половите на бактериите.
php?post=4145&action=edit#

Ориз. 4. На фотографијата, патогени на чума - раст на густ медиум на колонија. На почетокот, колониите изгледаат како скршено стакло. Понатаму, нивниот централен дел е набиен, а периферијата наликува на чипка.
Епидемиологија
Резервоар на инфекција
Глодарите (тарбагани, мрмоти, гербили, мелени верверички, стаорци и домашни глувци) и животните (камили, мачки, лисици, зајаци, ежови итн.) се лесно подложни на бацилот од чума. Од лабораториските животни, бели глувци, заморчиња, зајаци и мајмуни се подложни на инфекција.
Кучињата никогаш не добиваат чума, но го пренесуваат патогенот преку каснувања на инсекти кои цицаат крв - болви. Животното што умрело од болест престанува да биде извор на инфекција. Ако глодарите заразени со бацили од чума паднат во хибернација, тогаш болеста во нив добива латентен тек, а по хибернацијата тие повторно стануваат дистрибутери на патогени. Вкупно има до 250 видови животни кои се болни, па затоа се извор и резервоар на инфекција.

Ориз. 5. Глодарите се резервоар и извор на патогенот на чумата.

Ориз. 6. Фотографијата покажува знаци на чума кај глодарите: зголемени лимфни јазли и повеќекратни крварења под кожата.

Ориз. 7. На фотографијата, мала џербоа е носител на чума во Централна Азија.

Ориз. 8. На фотографијата, црниот стаорец е носител не само на чума, туку и на лептоспироза, лајшманиоза, салмонелоза, трихиноза итн.
Начини на инфекција
- Главниот пат на пренос на патогени е преку каснување од болви (пренослив пат).
- Инфекцијата може да влезе во човечкото тело при работа со болни животни: колење, дерење и сечење (контактен пат).
- Патогени може да навлезат во човечкото тело со контаминирана храна, како резултат на нивната недоволна термичка обработка.
- Од пациент со пневмонична форма на чума, инфекцијата се шири со капки во воздухот.

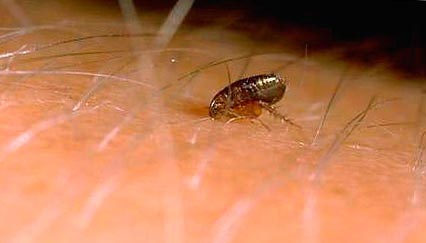
Ориз. 9. На фотографијата се гледа болва на човечка кожа.

Ориз. 10. На фотографијата моментот на каснување од болва.
Ориз. 11. Моментот на каснување од болва.
Патогени вектори
- Носители на патогени се болви (во природата има повеќе од 100 видови на овие членконоги инсекти),
- Носители на патогени се некои видови крлежи.
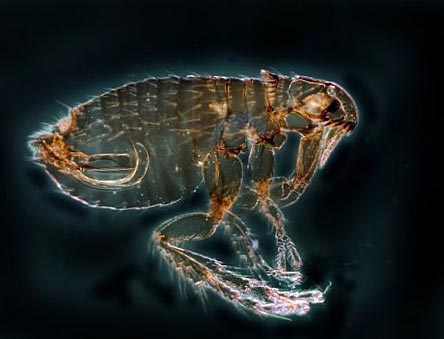
Ориз. 12. На фотографијата болвата е главен носител на чумата. Во природата, постојат повеќе од 100 видови на овие инсекти.

Ориз. 13. На фотографијата гоферската болва е главен носител на чумата.
Како настанува инфекција
Инфекцијата се јавува преку каснување од инсект и триење на неговиот измет и цревната содржина за време на регургитација за време на хранењето. Кога бактериите се размножуваат во цревната цевка на болвата, под влијание на коагулаза (ензим што се лачи од патогени), се формира „приклучок“ што спречува човечка крв да влезе во нејзиното тело. Како резултат на тоа, болвата регургитира згрутчување на кожата на каснатиот. Инфицираните болви остануваат многу заразни 7 недели до 1 година.

Ориз. 14. На фотографијата каснување од болви е пулитично иритација.
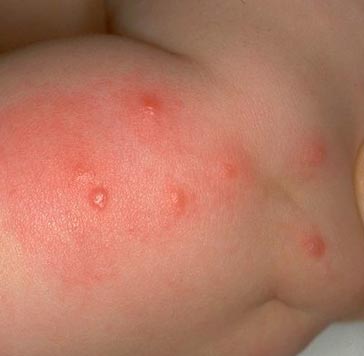
Ориз. 15. На фотографијата се гледа карактеристична серија каснувања од болви.
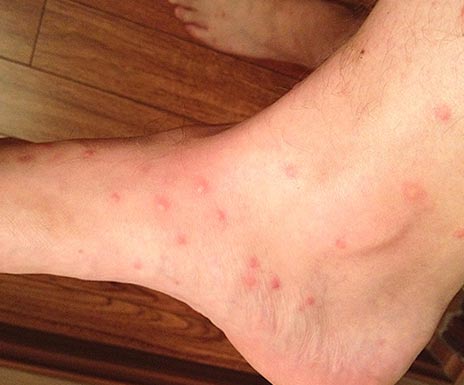
Ориз. 16. Поглед на потколеницата со каснувања од болви.

Ориз. 17. Поглед на бутот со каснувања од болви.
Човекот како извор на инфекција
- Кога белите дробови се погодени, пациентите стануваат многу заразни. Инфекцијата се шири во околината со капки во воздухот.
- Во бубонската форма на чума, пациентите се малку заразни или воопшто не се заразни. Во секретите на погодените лимфни јазли, патогени се отсутни или има многу малку од нив.
Механизми за развој на чума
Способноста на бацилот од чума да формира капсула и антифагоцитна слуз не дозволува макрофагите и леукоцитите активно да се борат со него, како резултат на што патогенот брзо се размножува во органите и ткивата на луѓето и животните.
- Предизвикувачките агенси на чумата преку оштетената кожа и понатаму по лимфниот тракт продираат во лимфните јазли, кои стануваат воспалени и формираат конгломерати (бубои). Воспалението се развива на местото на каснување од инсект.
- Навлегувањето на патогенот во крвотокот и неговата масивна репродукција доведува до развој на бактериска сепса.
- Од пациент со пневмонична форма на чума, инфекцијата се шири со капки во воздухот. Бактериите влегуваат во алвеолите и предизвикуваат тешка пневмонија.
- Како одговор на масовното размножување на бактериите, телото на пациентот произведува огромен број воспалителни медијатори. Развивање синдром на дисеминирана интраваскуларна коагулација(DIC), во која се засегнати сите внатрешни органи. Од особена опасност за телото се хеморагиите во срцевиот мускул и надбубрежните жлезди. Развиениот инфективно-токсичен шок предизвикува смрт на пациентот.
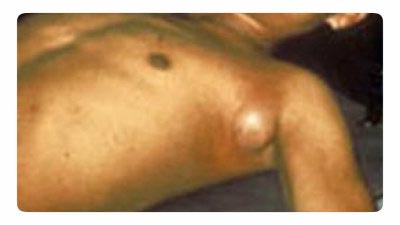
Ориз. 18. На фотографијата е прикажана бубонска чума. Типично зголемување на лимфниот јазол во пазувите.
симптоми на чума
Болеста се манифестира по навлегувањето на патогенот во телото 3-6 дена (ретко, но има случаи на манифестација на болеста на 9-ти ден). Кога инфекцијата влегува во крвотокот, периодот на инкубација е неколку часа.
Клиничка слика на почетниот период
- Акутен почеток, голем број температури и треска.
- Мијалгија (мускулна болка).
- Болна жед.
- Силна манифестација на слабост.
- Брзиот развој на психомоторна агитација („луди“ се нарекуваат такви пациенти). На лицето се појавува маска на ужас („маска од чума“). Поретко, се забележува летаргија и апатија.
- Лицето станува хиперемично и подуено.
- Јазикот е густо обложен со бело („кредав јазик“).
- На кожата се појавуваат повеќекратни хеморагии.
- Значително зголемен пулс. Се појавува аритмија. Крвниот притисок опаѓа.
- Дишењето станува плитко и забрзано (тахипнеа).
- Количината на излачена урина е нагло намалена. Се развива анурија (целосен недостаток на урина).

Ориз. 19. На фотографијата помош на болен од чума даваат лекари облечени во одела против чума.
Форми на чума
Локалните форми на болеста
Форма на кожа
На местото на каснување од болва или контакт со заразено животно, на кожата се појавува папула, која брзо улцерира. Потоа се појавува црна краста и лузна. Најчесто, кожните манифестации се првите знаци на пострашни манифестации на чума.
бубонска форма
Најчеста манифестација на болеста. Зголемување на лимфните јазли се појавува во близина на местото на каснување од инсект (ингвинални, аксиларни, цервикални). Почесто еден лимфен јазол станува воспален, поретко - неколку. Со воспаление на неколку лимфни јазли одеднаш, се формира болен бубо. Првично, лимфниот јазол е со цврста конзистентност, болен при палпација. Постепено, омекнува, добивајќи тестена конзистентност. Понатаму, лимфните јазли или се разрешуваат или улцерираат и склероза. Од засегнатиот лимфен јазол, инфекцијата може да влезе во крвотокот, со последователен развој на бактериска сепса. Акутната фаза на бубонската форма на чума трае околу една недела.

Ориз. 20. На фотографијата, зафатените цервикални лимфни јазли (бубои). Повеќекратни хеморагии на кожата.

Ориз. 21. На фотографијата, бубонската форма на чумата е лезија на цервикалните лимфни јазли. Повеќекратни хеморагии во кожата.

Ориз. 22. На фотографијата е прикажана бубонската форма на чумата.
Заеднички (генерализирани) форми
Кога патогенот влегува во крвотокот, се развиваат широко распространети (генерализирани) форми на чума.
Примарна септичка форма
Ако инфекцијата, заобиколувајќи ги лимфните јазли, веднаш влезе во крвотокот, тогаш се развива примарната септичка форма на болеста. Интоксикацијата се развива со молскавична брзина. Со масовната репродукција на патогени во телото на пациентот, се произведуваат огромен број воспалителни медијатори. Ова доведува до развој на синдром на дисеминирана интраваскуларна коагулација (ДИК), во кој се засегнати сите внатрешни органи. Од особена опасност за телото се хеморагиите во срцевиот мускул и надбубрежните жлезди. Развиениот инфективно-токсичен шок предизвикува смрт на пациентот.
Секундарна септичка форма на болеста
Кога инфекцијата се шири надвор од погодените лимфни јазли и патогените микроорганизми влегуваат во крвотокот, се развива заразна сепса, што се манифестира со нагло влошување на состојбата на пациентот, зголемени симптоми на интоксикација и развој на ДИК. Развиениот инфективно-токсичен шок предизвикува смрт на пациентот.
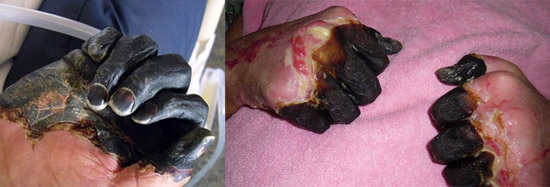
Ориз. 23. На фотографијата, септичката форма на чума се последиците од ДИЦ.
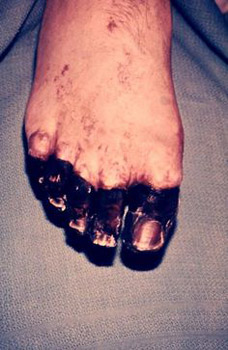
Ориз. 24. На фотографијата, септичката форма на чума се последиците од ДИЦ.
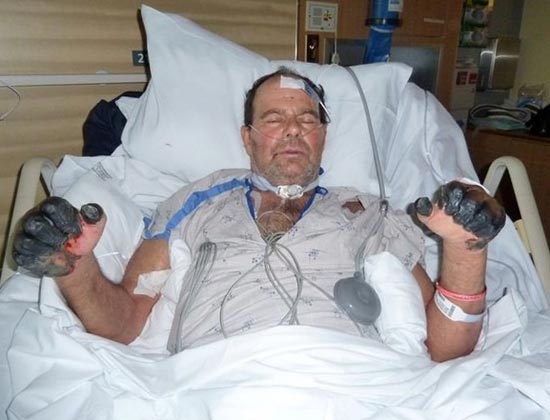
Ориз. 25. 59-годишниот Пол Гејлорд (жител на Портланд, Орегон, САД). Бактериите од чума влегле во неговото тело од мачка скитник. Како резултат на развиената секундарна септичка форма на болеста, му биле ампутирани прстите на рацете и нозете.

Ориз. 26. Последици од DIC.
Однадвор дисеминирани форми на болеста
Примарна пулмонална форма
Пневмонична чума е најтешката и најопасната форма на болеста. Инфекцијата навлегува во алвеолите со капки во воздухот. Поразот на ткивото на белите дробови е придружен со кашлица и отежнато дишење. Зголемувањето на телесната температура продолжува со силни треска. Спутумот на почетокот на болеста е густ и проѕирен (стаклен), потоа станува течен и пенлив, со примеси на крв. Скудните податоци за физички преглед не одговараат на тежината на болеста. DIC се развива. Внатрешните органи се засегнати. Од особена опасност за телото се хеморагиите во срцевиот мускул и надбубрежните жлезди. Смртта на пациентот доаѓа од инфективно-токсичен шок.
Кога белите дробови се погодени, пациентите стануваат многу заразни. Тие формираат околу себе фокус на особено опасна заразна болест.
Секундарна пулмонална форма
Тоа е исклучително опасна и тешка форма на болеста. Патогените микроорганизми продираат во ткивото на белите дробови од погодените лимфни јазли или преку крвотокот при бактериска сепса. Клиниката и исходот на болеста, како во примарната пулмонална форма.
цревна форма
Постоењето на оваа форма на болеста е контроверзно. Се претпоставува дека инфекцијата се јавува со употреба на заразени производи. Првично, на позадината на синдромот на интоксикација, се појавуваат болки во стомакот и повраќање. Потоа се придружуваат дијареата и бројните нагони (тенезми). Столицата е обилна, мукозно-крвава.
Ориз. 27. Фотографија од костум против чума - специјална опрема за медицински работници за време на елиминација на фокусот на особено опасна заразна болест.
Лабораториска дијагноза на чума
Основа за дијагноза на чума е брзото откривање на бацилот на чумата. Прво се врши бактериоскопија на размаски. Следно, се изолира култура на патогенот, кој ги инфицира експерименталните животни.
Материјалот за студијата е содржината на бубо, спутум, крв, измет, парчиња ткиво од органи на мртви и трупови на животни.
Бактериоскопија
Предизвикувачкиот агенс на чумата (Yersinia pestis) е биполарен кокобацил во облик на прачка. Анализата за откривање на бацил од чума со директна бактериоскопија е наједноставниот и најбрзиот начин. Времето на чекање за резултатот не е повеќе од 2 часа.
Култури од биолошки материјал
Културата на патогенот на чумата е изолирана во специјализирани режимски лаборатории дизајнирани да работат. Времето на раст на културата на патогенот е два дена. Следно, се врши тест за чувствителност на антибиотици.
Серолошки методи
Употребата на серолошки методи овозможува да се утврди присуството и растот на антителата во крвниот серум на пациентот на патогенот на чума. Времето за добивање на резултатот е 7 дена.

Ориз. 28. Дијагнозата на чума се спроведува во лаборатории со посебен режим.

Ориз. 29. На фотографијата, предизвикувачките агенси на чумата. Флуоресцентна микроскопија.

Ориз. 30. На фотографијата културата на Yersinia pestis.
Имунитет од чума
Антителата за воведување на патогенот на чумата се формираат во прилично доцна фаза од развојот на болеста. Имунитетот по болест не е долг и не е напнат. Има повторени случаи на болеста, кои продолжуваат тешко како и првиот.
третман на чума
Пред почетокот на третманот, пациентот е хоспитализиран во посебна кутија. Медицинскиот персонал кој го опслужува пациентот е облечен во специјално одело против чума.
Антибактериски третман
Антибактерискиот третман започнува со првите знаци и манифестации на болеста. Од антибиотиците, предност се дава на антибактериски лекови од групата аминогликозиди (стрептомицин), тетрациклинската група (вибромицин, морфоциклин), групата флуорокинолони (ципрофлоксацин), групата ансамицин (рифампицин). Антибиотикот од групата амфеникол (кортримоксазол) се докажа во третманот на кожниот облик на болеста. Кај септичките форми на болеста се препорачува комбинација на антибиотици. Текот на антибиотската терапија е најмалку 7-10 дена.
Третман насочен кон различни фази од развојот на патолошкиот процес
Целта на патогенетската терапија е да се намали синдромот на интоксикација со отстранување на токсините од крвта на пациентот.
- Прикажано е воведување на свежо замрзната плазма, протеински препарати, реополиглуцин и други лекови во комбинација со форсирана диуреза.
- Подобрувањето на микроциркулацијата се постигнува со употреба на трентал во комбинација со салкосерил или пикамилон.
- Со развојот на хеморагии, веднаш се врши плазмафереза со цел да се запре синдромот на дисеминирана интраваскуларна коагулација.
- Кога притисокот паѓа, се препишува допамид. Оваа состојба укажува на генерализација и развој на сепса.
Симптоматски третман
Симптоматскиот третман е насочен кон сузбивање и елиминирање на манифестациите (симптомите) на чумата и, како резултат на тоа, ублажување на страдањата на пациентот. Таа е насочена кон елиминирање на болка, кашлање, отежнато дишење, задушување, тахикардија итн.
Пациентот се смета за здрав ако исчезнале сите симптоми на болеста и се добиени 3 негативни резултати од бактериолошки преглед.
Мерки против епидемијата
Идентификацијата на пациент од чума е сигнал за итно однесување, кое вклучува:
- спроведување на карантински мерки;
- итна изолација на пациентот и превентивен антибактериски третман на придружниците;
- дезинфекција во фокусот на болеста;
- вакцинација на лица во контакт со пациентот.
По вакцинирањето со вакцината против чума, имунитетот опстојува една година. Повторно вакцинирани по 6 месеци. лица со ризик од повторна инфекција: овчари, ловци, земјоделски работници и вработени во институции за борба против чума.

Ориз. 31. На фотографијата лекарски тим е облечен во одела против чума.
Прогноза на болеста
Прогнозата за чума зависи од следниве фактори:
- форми на болеста
- навременоста на започнатиот третман,
- достапност на целиот арсенал на третмани со лекови и без лекови.
Најповолна прогноза кај пациенти со лезии на лимфните јазли. Смртноста во оваа форма на болеста достигнува 5%. Во септичката форма на болеста, стапката на смртност достигнува 95%.
Чумата е, па дури и со употреба на сите потребни лекови и манипулации, болеста често завршува со смрт на пациентот. Патогени чума постојано циркулираат во природата и не можат целосно да се уништат и контролираат. Симптомите на чума се различни и зависат од формата на болеста. Бубонската форма на чума е најчеста.
Статии од делот „Особено опасни инфекции“Најпопуларни
Бубонската чума е многу древна азиска болест која влијаела на населението од различни земји и континенти. Таа однесе милиони човечки животи во Европа и беше наречена „црна смрт“ или „караџева чума“. Смртта од чума достигна 95%, иако некои од оние кои се разболеа на чудесен начин се опоравија сами. До крајот на 19 век, оваа тешка болест не реагирала на лекување. Дури по пронаоѓањето на вакцините против чума и почетокот на употребата во практиката на одредени антибиотици (стрептомицин и сл.) почнале да закрепнуваат многу пациенти, чие лекување започнало навреме.
Сега оваа болест повремено се забележува во некои региони на Иран, Бразил, Непал, Мавританија итн. Во Русија, бубонската чума не се појавила уште од седумдесеттите години на дваесеттиот век, но опасноста од појава на таква епидемија постои и плаши многумина . Нејзиниот последен најблизок фокус беше елиминиран во Киргистан во 2013 година: 15-годишен тинејџер почина поради оваа болест. Имаше и случај на бубонска чума во 2009 година во Кина.
Затоа многу граѓани на Русија и земјите од ЗНД се заинтересирани за информации за оваа сериозна болест. Во нашата статија ќе ви кажеме за патогенот, изворите, патиштата на пренесување, симптомите, методите на дијагноза, третман и превенција на бубонската чума.
Чума
Позната како Црна смрт, оваа болест е една од најстарите познати болести и се среќава низ целиот свет. Во XIV век, ширејќи се низ Европа, уништи една третина од населението.
Предизвикувачкиот агенс на болеста е бактеријата Yersinia Pestis, а тоа е пред се болест на глодарите, особено на стаорците. Човечката чума може да се појави во области каде што бактериите се присутни кај дивите глодари. Општо земено, ризикот од инфекција е најголем во руралните области, вклучително и домовите каде што земјените верверички, вервериците и дрвените стаорци наоѓаат храна и засолниште, како и други места каде што може да се сретнат глодари.
Луѓето најчесто се заразуваат со чума кога ги каснува болви кои се заразени со бактерии од чума. Луѓето можат да се заразат и преку директен контакт со заразени ткива или течности од животно кое е болно или умрело од чума. Конечно, луѓето можат да се заразат преку капки преку близок контакт со мачки или лице со пневмонична чума.
Болеста се манифестира во три форми: бубонска чума, септикемична чума и пневмонска чума.
Патоген, извори и начини на пренесување на бубонската чума
Бубонската чума се развива кај луѓето по инфекцијата со бактеријата Yersinia pestis. Овие микроорганизми живеат на телото (полски глувци, хрчаци, мелени верверички, верверички, зајаци). Тие стануваат носители на бацилот на чумата: каснат глодар, го голтаат патогенот заедно со неговата крв и тој активно се размножува во дигестивниот тракт на инсектот. Понатаму, болвата станува носител на болеста и ја шири меѓу другите стаорци.
Кога таквата болва каснува друго животно или личност, Јерсинија се инфицира преку кожата. Понатаму, оваа болест може да се пренесе од човек на човек со капки во воздухот или со контакт со секрет и спутум на пациентот, предмети за домаќинството или прибор на заразеното лице.
Постојат такви начини на пренесување на предизвикувачкиот агенс на бубонската чума:
- пренослив (кога се каснува преку крв);
- воздушен;
- фекално-орален;
- контакт-домаќинство.
Бубонската чума е особено опасна инфекција. Се карактеризира со висока способност за брзо ширење и е многу заразна. Бубонската чума е најзаразната заразна болест во однос на нејзината заразност.
Симптоми
Периодот на инкубација за инфекција со бубонска чума е од неколку часа до 2-3 дена. Понекогаш може да се продолжи до 6-9 дена кај луѓе кои земале стрептомицин, тетрациклин или имуноглобулин за превенција.
Предизвикувачкиот агенс на болеста, влегувајќи во ингвиналните и аксиларните лимфни јазли, е заробен од крвните леукоцити и се шири низ телото. Бактериите активно се размножуваат во лимфните јазли и тие престануваат да ја вршат својата заштитна функција, претворајќи се во резервоар за инфекција.
Првите симптоми на болеста се појавуваат одеднаш. Температурата на пациентот се зголемува, се жали на општа слабост, треска, главоболки и напади на повраќање. Во некои случаи, постојат поплаки за халуцинации и несоница.
- бубонски;
- пулмонална;
- септички.
бубонска форма
 Маж и жена со бубонска чума со карактеристични бубои на нивните тела, средновековна слика од германска Библија од 1411 година од Тогенбург во Швајцарија.
Маж и жена со бубонска чума со карактеристични бубои на нивните тела, средновековна слика од германска Библија од 1411 година од Тогенбург во Швајцарија. Бубонската форма на чума најчесто се забележува по инфекцијата со Yersinia pestis. Кај пациент, на местото на каснување од инсект, се формира. Брзо се претвора во пустула со крваво-гнојна содржина. По отворањето на пустулата, на негово место се формира чир.
Приближно 7 дена по контакт со пациентот, се појавува нагло зголемување на температурата, главоболка, треска и слабост, се појавуваат 1-2 или повеќе зголемени, болни лимфни јазли (т.н. бубои). Оваа форма обично е резултат на инфициран каснување од болви. Бактериите се размножуваат во лимфните јазли кои се најблиску до местото на каснување. Ако пациентот не се лекува со соодветни антибиотици, инфекцијата може да се прошири на други делови од телото.
Веќе на вториот ден, аксиларните, ингвиналните или другите лимфни јазли на пациентот значително се зголемуваат (тие можат да достигнат големина на лимон). Во него започнува воспалителен процес, станува болен и набиен - вака се формира примарниот бубо. Во следните денови, инфекцијата се шири на други лимфни јазли, тие исто така се воспалуваат, се зголемуваат и формираат секундарни бубои. Кожата над погодените лимфни јазли станува црвена, воспалена и сјајна. Бубоите стануваат јасно дефинирани и густи.
По 4 дена од болеста, воспалените лимфни јазли добиваат помека текстура, кога се тапкаат, тие флуктуираат. До 10-тиот ден, бубоите се отвораат и на нивно место се формираат фистули.
Yersinia pestis постојано произведува моќни токсини, а бубонската чума е придружена со симптоми на тешка интоксикација. Од првиот ден на болеста, пациентот доживува брзо зголемување на симптомите:
- силна слабост и главоболка;
- болка во мускулите низ телото;
- нервозна возбуда.
Лицето на пациентот станува подуено и темно, се појавуваат црни кругови под очите, конјунктивата станува светло црвена. Јазикот е покриен со густа обвивка од бела боја.
Интоксикацијата предизвикува повреда кај. Крвниот притисок на пациентот се намалува, пулсот станува редок и слаб. Со прогресијата на болеста, срцевата слабост може да стане причина за смрт на пациентот.
Бубонската чума може да се влоши. Кога пациентот доживува мачни главоболки, конвулзии и силна напнатост на окципиталните мускули.
Белодробна форма
Се забележува треска, главоболка, слабост, пневмонија со брзо развивање со болка во градите, кашлица со крвав или воден спутум. Пневмонична чума може да се зарази преку воздухот или секундарно на бубонска или септикемична чума што се шири во белите дробови. Пневмонијата може да предизвика респираторна инсуфициенција и шок. Пневмонична чума е најсериозната форма на болеста и единствената форма на чума што може да се пренесе од човек на човек (воздух).
 Првата документирана пандемија на чума е поврзана со името на византискиот император Јустинијан I во 541 година, 10.000 луѓе починале во еден ден
Првата документирана пандемија на чума е поврзана со името на византискиот император Јустинијан I во 541 година, 10.000 луѓе починале во еден ден Ако не се лекува, болеста брзо се шири низ телото преку лимфниот систем. Но, чумата успешно се лекува со антибиотици. Пациентот развива чума, која е придружена со кашлица, спутум помешан со крв, отежнато дишење и цијаноза на кожата. Ваквите форми на болеста, дури и со активен третман, може да резултираат со смрт на 50-60% од пациентите.
Во ерата на отсуство на антибиотици, стапката на смртност од чума беше околу 66%. Антибиотиците значително ја намалуваат смртноста, а вкупната стапка на смртност сега е намалена на 11%. И покрај достапноста на ефективни антибиотици, чумата сè уште е смртоносна болест, но бубонската чума има помала стапка на смртност од септичната или пневмоничната чума.
Во повеќето случаи, оваа болест е комплицирана од DIC, во која крвта на пациентот се коагулира во садовите. Во 10% од случаите, бубонската чума доведува до гангрена на прстите, кожата или стапалата.
септичка форма
Симптомите вклучуваат треска, треска, силна слабост, абдоминална болка, шок, можно интрадермално крварење и хеморагија во други органи. Кожата и другите ткива поцрнуваат и умираат, особено на прстите на рацете, нозете и носот. Септикемична чума може да биде примарна или да се развие како последица на нетретирана бубонска чума. Инфекцијата се јавува преку каснувања на заразени болви или преку контакт со заразено животно.
Со септичка чума, пациентот не развива бубои и белодробни феномени. Од самиот почеток на болеста има општи нервни нарушувања, кои без лекување во 100% од случаите завршуваат со смрт. Со навремено лекување со стрептомицин, септикемична чума е многу излечива.
Дијагностика
За дијагноза на бубонска чума се зема содржината од воспалениот лимфен јазол со помош на негова пункција. Во него се вбризгува 1 ml физиолошки раствор, а по 5 минути неговата содржина се вшмукува во шприцот. Потоа се врши сеење на сок од бубо на хранлив медиум (крвен агар) и бактериолошко испитување.
Пациентот е нужно доделен да изврши сеење на неговата столица. Понатаму, во лабораторија, чиста култура на патогенот е изолирана и внимателно проучена.
Третман
Сите пациенти со бубонска чума се предмет на задолжителна хоспитализација во специјализирани одделенија на болниците за заразни болести. Постелнината, облеката, остатоците од храна, приборот, предметите за нега и екскретите на пациентот се подложени на посебен третман и дезинфекција. Во текот на лекувањето и грижата за пациентите, персоналот на одделот користи одела против чума.
Главниот третман за бубонска чума е антибиотска терапија. Овие лекови се администрираат интрамускулно и внатре во бубоусите. За ова се користи тетрациклин или стрептомицин.
Покрај антибактериските лекови, на пациентот му се препишува симптоматска терапија, која е насочена кон ублажување на неговата состојба и лекување на компликациите од бубонската чума.
Закрепнувањето на пациентот е потврдено со три негативни резултати од бактериолошките култури. После тоа, пациентот е во болница под надзор на лекари уште еден месец, па дури потоа е отпуштен. Оздравените пациенти задолжително се евидентираат кај инфективен лекар уште 3 месеци.
Превенција
 Контролата на глодари е од суштинско значење за да се спречи ширењето на инфекцијата.
Контролата на глодари е од суштинско значење за да се спречи ширењето на инфекцијата. Мерките за спречување на бубонската чума се насочени кон спречување на ширењето на инфекцијата и блокирање на изворите на нејзиниот патоген. За да го направите ова, се врши редовно следење на бројот на глодари во природата и постојано уништување на стаорци, глувци и болви (особено на бродови и авиони).
Чума
Што е чума -
Чума- акутна, особено опасна зоонозна пренослива инфекција со тешка интоксикација и серозно-хеморагично воспаление во лимфните јазли, белите дробови и другите органи, како и можен развој на сепса.
Кратки историски информации
Во историјата на човештвото не постои друга таква заразна болест што би довела до толку колосално уништување и смртност меѓу населението како чумата. Од античко време, зачувани се информации за болеста на чума, која се јавува кај луѓето во форма на епидемии со голем број смртни случаи. Забележано е дека епидемиите на чума се развиле како резултат на контакти со болни животни. На моменти, ширењето на болеста имаше карактер на пандемии. Постојат три познати пандемии на чума. Првата, позната како „Чума на Јустинијан“, беснеела во Египет и во Источното Римско Царство во 527-565 година. Втората, наречена „голема“ или „црна“ смрт, во 1345-1350 година. го зафати Крим, Медитеранот и Западна Европа; оваа најразорна пандемија однесе околу 60 милиони животи. Третата пандемија започна во 1895 година во Хонг Конг, а потоа се прошири во Индија, каде што починаа повеќе од 12 милиони луѓе. На самиот почеток беа направени важни откритија (патогенот беше изолиран, беше докажана улогата на стаорците во епидемиологијата на чума), што овозможи да се организира превенција на научна основа. Предизвикувачкиот агенс на чумата го открил Г.Н. Минх (1878) и, независно од него, А. Јерсен и С. Китазато (1894). Од 14 век, чумата постојано ја посетува Русија во форма на епидемии. Работејќи на епидемии за да се спречи ширењето на болеста и да се лекуваат пациентите, руските научници Д.К. Заболотни, Н.Н. Клодницки, И.И. Мечников, Н.Ф. Гамалеја и други.Во 20 век, Н.Н. Жуков-Вережников, Е.И. Коробкова и Г.П. Руднев ги разви принципите на патогенезата, дијагнозата и третманот на пациентите со чума, а создаде и вакцина против чума.
Што провоцира / Причини за чума:
Предизвикувачкиот агенс е грам-негативна неподвижна факултативна анаеробна бактерија Y. pestis од родот Yersinia од семејството Enterobacteriaceae. Во многу морфолошки и биохемиски карактеристики, бацилот на чумата е сличен на патогените на псевдотуберкулоза, јерсиниоза, туларемија и пастерелоза, кои предизвикуваат тешки болести и кај глодарите и кај луѓето. Се одликува со изразен полиморфизам, најтипични се јајцевидните шипки кои се обојуваат биполарно.Постојат неколку подвидови на патогенот, различни по вирулентност. Расте на конвенционални хранливи материи дополнети со хемолизирана крв или натриум сулфит за да го стимулира растот. Содржи повеќе од 30 антигени, егзо- и ендотоксини. Капсулите ги штитат бактериите од апсорпција од полиморфонуклеарни леукоцити, а V- и W-антигените ги штитат од лиза во цитоплазмата на фагоцитите, што обезбедува нивна интрацелуларна репродукција. Предизвикувачкиот агенс на чума е добро зачуван во изметот на пациентите и предметите од околината (во бубо гној опстојува 20-30 дена, кај трупови на луѓе, камили, глодари - до 60 дена), но е многу чувствителен на сончева светлина, атмосферски кислород, покачена температура, реакции на животната средина (особено киселина), хемикалии (вклучувајќи средства за дезинфекција). Под дејство на сублимат во разредување 1:1000, умира за 1-2 минути. Тоа толерира ниски температури, замрзнување.
Болно лице може, под одредени услови, да стане извор на инфекција: со развој на пневмонична чума, директен контакт со гнојната содржина на бубо од чума, а исто така и како резултат на инфекција со болви кај пациент со чума септикемија. Труповите на луѓето кои починале од чума често се директна причина за инфекција на другите. Особено опасни се пациентите со пневмонична чума.
Механизам за преносразновидни, најчесто преносливи, но можни се и капки во воздухот (со белодробни форми на чума, инфекција во лабораторија). Носители на патогенот се болви (околу 100 видови) и некои видови грини кои го поддржуваат епизоотскиот процес во природата и го пренесуваат патогенот на синантропски глодари, камили, мачки и кучиња, кои можат да ги пренесат заразените болви во човечкото живеење. Човекот се инфицира не толку со каснување од болви, туку откако ќе ги трие неговите измет или масите што се регургитираат за време на хранењето во кожата. Бактериите кои се размножуваат во цревата на болвата лачат коагулаза, која формира „приклучок“ (блок од чума) што спречува крвта да влезе во нејзиното тело. Обидите на гладен инсект да цица крв се придружени со регургитација на заразени маси на површината на кожата на местото на каснувањето. Овие болви се гладни и често се обидуваат да ја цицаат крвта на животното. Заразноста од болви трае во просек околу 7 недели, а според некои извори - до 1 година.
Можен контакт (преку оштетена кожа и мукозни мембрани) при сечење трупови и обработка на кожи на заклани заразени животни (зајаци, лисици, саиги, камили итн.) и прехранбени (кога се јаде нивното месо) начини на инфекција со чума.
Природната подложност на луѓето е многу висока, апсолутна во сите возрасни групи и за секој пат на инфекција. По болеста се развива релативен имунитет, кој не штити од повторна инфекција. Повторените случаи на болеста не се невообичаени и не се помалку тешки од примарните.
Главните епидемиолошки знаци.Природните фокуси на чума заземаат 6-7% од земјината површина и се забележани на сите континенти, со исклучок на Австралија и Антарктикот. Секоја година во светот се евидентираат неколку стотици случаи на чума кај луѓето. Во земјите на ЗНД, идентификувани се 43 природни фокуси на чума со вкупна површина од повеќе од 216 милиони хектари, лоцирани во рамнини (степски, полупустински, пустини) и високопланински региони. Постојат два вида природни фокуси: фокуси на „диви“ и фокуси на чума на стаорци. Во природните фокуси, чумата се манифестира како епизоотија меѓу глодари и лагоморфи. Инфекцијата од глодари кои спијат во зима (мрмоти, земјени верверички итн.) се јавува во топлата сезона, додека од глодари и зајаци (гербили, волови, пикаси и сл.) кои не спијат во зима, инфекцијата има два сезонски врвови, што е поврзано со периоди на размножување животни. Мажите се разболуваат почесто од жените поради професионални активности и остануваат во природниот фокус на чумата (трансумација, лов). Во антропургичните фокуси, црните и сивите стаорци ја играат улогата на резервоар на инфекција. Епидемиологијата на бубонските и пневмоничните форми на чума има значителни разлики во најважните карактеристики. Бубонската чума се карактеризира со релативно бавно зголемување на болеста, додека пневмоничната чума, поради лесното пренесување на бактериите, може да стане широко распространета за кратко време. Пациентите со бубонска форма на чума се малку заразни и практично незаразни, бидејќи нивните секрети не содржат патогени, а ги има малку или воопшто ги нема во материјалот од отворените бубои. Кога болеста преминува во септичка форма, како и кога бубонската форма е комплицирана со секундарна пневмонија, кога патогенот може да се пренесе со капки во воздухот, се развиваат тешки епидемии на примарна пулмонална чума со многу висока заразност. Обично пневмонската чума ја следи бубонската, се шири заедно со неа и брзо станува водечка епидемиолошка и клиничка форма. Неодамна интензивно се развива идејата дека патогенот на чумата може долго време да биде во почвата во необработена состојба. Примарна инфекција на глодари во овој случај може да се случи при копање дупки во заразените области на почвата. Оваа хипотеза се заснова и на експериментални студии и на набљудувања за неефикасноста на потрагата по патогенот кај глодарите и нивните болви во интер-епизоотски периоди.
Патогенеза (што се случува?) за време на чумата:
Човечките адаптивни механизми практично не се приспособени да се спротивстават на воведувањето и развојот на бацилот од чума во телото. Ова се должи на фактот дека бацилот на чумата се размножува многу брзо; бактериите во големи количини произведуваат фактори на пропустливост (невраминидаза, фибринолизин, пестицин), антифагини кои ја потиснуваат фагоцитозата (F1, HMWPs, V/W-Ar, PH6-Ag), што придонесува за брза и масивна лимфогена и хематогена дисеминација, првенствено до мононуклеарно фагоцитен систем со негово последователно активирање. Масивната антигенемија, ослободувањето на воспалителни медијатори, вклучително и шокогени цитокини, доведува до развој на микроциркулаторни нарушувања, DIC, проследени со заразен токсичен шок.
Клиничката слика на болеста во голема мера е одредена од местото на воведување на патогенот кој продира низ кожата, белите дробови или гастроинтестиналниот тракт.
Шемата на патогенезата на чумата вклучува три фази. Прво, патогенот од местото на воведување лимфогено се шири до лимфните јазли, каде што се задржува кратко време. Во овој случај, бубо од чума се формира со развој на воспалителни, хеморагични и некротични промени во лимфните јазли. Тогаш бактериите брзо влегуваат во крвотокот. Во фаза на бактериемија, се развива тешка токсикоза со промени во реолошките својства на крвта, нарушувања на микроциркулацијата и хеморагични манифестации во различни органи. И, конечно, откако патогенот ќе ја надмине ретикулохистиоцитната бариера, тој се шири во различни органи и системи со развојот на сепса.
Нарушувањата на микроциркулацијата предизвикуваат промени во срцевиот мускул и крвните садови, како и во надбубрежните жлезди, што доведува до акутна кардиоваскуларна инсуфициенција.
Со аерогениот пат на инфекција, алвеолите се засегнати, во нив се развива воспалителен процес со елементи на некроза. Последователната бактериемија е придружена со интензивна токсикоза и развој на септичко-хеморагични манифестации во различни органи и ткива.
Одговорот на антителата кај чумата е слаб и се формира во доцните фази на болеста.
Симптоми на чума:
Периодот на инкубација е 3-6 дена (со епидемии или септички форми се намалува на 1-2 дена); максималниот период на инкубација е 9 дена.
Карактеризира со акутен почеток на болеста, изразен со брзо зголемување на телесната температура до високи бројки со огромни морници и развој на тешка интоксикација. Типични поплаки на пациенти за болка во сакрумот, мускулите и зглобовите, главоболка. Постои повраќање (често крваво), измачувачка жед. Од првите часови на болеста се развива психомоторна агитација. Пациентите се немирни, премногу активни, се обидуваат да избегаат („трча како лудо“), имаат халуцинации, делириум. Говорот станува нејасен, одењето нестабилно. Во поретки случаи, летаргијата, апатијата и слабоста достигнуваат толкава мера што пациентот не може да стане од кревет. Однадвор, се забележува хиперемија и подпухналост на лицето, инјектирање на склерата. На лицето е израз на страдање или ужас („маска од чума“). Во потешки случаи, можен е хеморагичен осип на кожата. Многу карактеристични знаци на болеста се задебелување и опремување на јазикот со густа бела обвивка („кредав јазик“). На дел од кардиоваскуларниот систем се забележува изразена тахикардија (до ембриокардија), аритмија и прогресивен пад на крвниот притисок. Дури и со локални форми на болеста, се развива тахипнеа, како и олигурија или анурија.
Оваа симптоматологија се манифестира, особено во почетниот период, кај сите форми на чума.
Според клиничката класификација на чума предложена од Г.П. Руднев (1970), разликуваат локални форми на болеста (кожа, бубона, кожно-бубонска), генерализирани форми (примарна септична и секундарна септична), надворешно дисеминирани форми (примарна пулмонална, секундарна пулмонална и интестинална).
форма на кожа.Се карактеризира со формирање на карбункул на местото на воведување на патогенот. Првично, на кожата се појавува остро болна пустула со темноцрвена содржина; локализиран е на едематозното поткожно ткиво и е опкружен со зона на инфилтрација и хиперемија. По отворањето на пустулата, се формира чир со жолтеникаво дно, склон кон зголемување на големината. Во иднина, дното на чирот е покриено со црна краста, по чие отфрлање се формираат лузни.
бубонска форма.Најчеста форма на чума. Карактеристично е поразот на лимфните јазли, регионален во однос на местото на воведување на патогенот - ингвинален, поретко аксиларни и многу ретко цервикални. Обично бубоите се единечни, ретко повеќекратни. Наспроти позадината на тешка интоксикација, болката се јавува во областа на идната локализација на бубо. По 1-2 дена, може да се палпираат остро болни лимфни јазли, прво со тврда конзистентност, а потоа да омекнат и да станат тестени. Јазлите се спојуваат во еден конгломерат, неактивен поради присуството на периаденитис, флуктуирачки при палпација. Времетраењето на врвот на болеста е околу една недела, по што започнува период на реконвалесценција. Лимфните јазли можат спонтано да се решат или улцерираат и склероза поради серозно-хеморагично воспаление и некроза.
Кожа-бубонска форма.Претставува комбинација на кожни лезии и промени во лимфните јазли.
Овие локални форми на болеста може да напредуваат до секундарна сепса од чума и секундарна пневмонија. Нивните клинички карактеристики не се разликуваат од примарните септички и примарни пулмонални форми на чума, соодветно.
Примарна септичка форма.Се јавува по краток период на инкубација од 1-2 дена и се карактеризира со молскавично брз развој на интоксикација, хеморагични манифестации (хеморагии во кожата и мукозните мембрани, гастроинтестинално и бубрежно крварење) и брзо формирање на клиничка слика на заразно-токсичен шок. Без третман, 100% од случаите се фатални.
Примарна пулмонална форма. Се развива со аерогена инфекција. Периодот на инкубација е краток, од неколку часа до 2 дена. Болеста започнува акутно со манифестации на синдромот на интоксикација карактеристичен за чумата. На 2-3-ти ден од болеста се појавува силна кашлица, има остри болки во градите, отежнато дишење. Кашлицата е придружена со ослободување на прво стаклестото тело, а потоа течен, пенлив, крвав спутум. Физичките податоци од белите дробови се ретки, знаци на фокална или лобарна пневмонија се наоѓаат на радиографијата. Кардиоваскуларната инсуфициенција се зголемува, изразена во тахикардија и прогресивен пад на крвниот притисок, развој на цијаноза. Во терминалниот стадиум, пациентите прво развиваат сопорозна состојба, придружена со зголемена диспнеа и хеморагични манифестации во форма на петехии или екстензивни хеморагии, а потоа и кома.
цревна форма.Наспроти позадината на синдромот на интоксикација, пациентите доживуваат остри болки во стомакот, повторено повраќање и дијареа со тенезми и обилна слуз-крвава столица. Бидејќи цревните манифестации може да се забележат и кај други форми на болеста, до неодамна прашањето за постоењето на цревната чума како независна форма, очигледно поврзана со ентерична инфекција, останува контроверзно.
Диференцијална дијагноза
Кожата, бубонските и кожно-бубонските форми на чума треба да се разликуваат од туларемија, карбункули, разни лимфаденопатија, пулмонални и септички форми - од инфламаторни заболувања на белите дробови и сепса, вклучително и менингококна етиологија.
Кај сите форми на чума, веќе во почетниот период, брзо растечките знаци на тешка интоксикација се алармантни: висока телесна температура, огромни морници, повраќање, неподнослива жед, психомоторна агитација, моторен немир, делириум и халуцинации. При испитувањето на пациентите, вниманието се привлекува кон нејасен говор, растреперено одење, надуено хиперемично лице со инјектирање на склерата, израз на страдање или ужас („маска од чума“), „варлив јазик“. Знаците на кардиоваскуларна инсуфициенција, тахипнеа брзо растат, олигуријата напредува.
Кожата, бубонските и кожно-бубонските форми на чума се карактеризираат со силна болка на местото на лезијата, стадиум во развојот на карбункулот (пустула - чир - црна краста - лузна), изразени појави на периаденитис за време на формирањето на чумата. бубо.
Белодробните и септичките форми се одликуваат со молскавично брз развој на тешка интоксикација, изразени манифестации на хеморагичен синдром и инфективно-токсичен шок. Кога се зафатени белите дробови, се забележуваат остри болки во градите и силна кашлица, одвојување на стаклестото тело, а потоа течен, пенлив, крвав спутум. Сиромашните физички податоци не одговараат на општата исклучително тешка состојба.
Дијагноза на чума:
Лабораториска дијагностика
Врз основа на употреба на микробиолошки, имуносеролошки, биолошки и генетски методи. Во хемограмот се забележува леукоцитоза, неутрофилија со поместување налево, зголемување на ESR. Изолацијата на патогенот се врши во специјализирани режимски лаборатории за работа со патогени на особено опасни инфекции. Се спроведуваат студии за да се потврдат клинички изразените случаи на болеста, како и да се испитаат лица со треска кои се во фокусот на инфекцијата. Материјалот од болните и мртвите е подложен на бактериолошки преглед: точки од бубои и карбункули, испуштање на чирови, спутум и слуз од орофаринксот, крв. Преминот се врши на лабораториски животни (заморчиња, бели глувци) кои умираат на 5-7-от ден по инфекцијата.
Од серолошки методи се користат RNGA, RNAT, RNAG и RTPGA, ELISA.
Позитивните резултати од PCR 5-6 часа по неговото поставување укажуваат на присуство на специфична ДНК на микробот на чумата и ја потврдуваат прелиминарната дијагноза. Конечната потврда за етиологијата на чумата на болеста е изолација на чиста култура на патогенот и негова идентификација.
Третман на чума:
Пациентите со чума се лекуваат само во стационарни услови. Изборот на лекови за етотропна терапија, нивните дози и режими ја одредуваат формата на болеста. Текот на етотропната терапија за сите форми на болеста е 7-10 дена. Во овој случај, примени:
во форма на кожа - котримоксазол 4 таблети на ден;
во бубонска форма - левомицетин во доза од 80 mg / kg / ден и во исто време стрептомицин во доза од 50 mg / kg / ден; лековите се администрираат интравенски; тетрациклин е исто така ефикасен;
во белодробни и септички форми на болеста, комбинацијата на хлорамфеникол со стрептомицин се надополнува со назначување на доксициклин во доза од 0,3 g / ден или тетрациклин 4-6 g / ден орално.
Во исто време, се спроведува масивна терапија за детоксикација (свежо замрзната плазма, албумин, реополиглуцин, хемодез, интравенски кристалоидни раствори, методи на екстракорпорална детоксикација), се препишуваат лекови за подобрување на микроциркулацијата и репарација (трентал во комбинација со солкосерил, пикамилон), диуреза, како и срцеви гликозиди, васкуларни и респираторни аналептици, антипиретици и симптоматски агенси.
Успехот на третманот зависи од навременоста на терапијата. Етиотропните лекови се препишуваат при првото сомневање за чума, врз основа на клинички и епидемиолошки податоци.
Превенција од чума:
Епидемиолошки надзор
Обемот, природата и насоката на превентивните мерки ја одредуваат прогнозата на епизоотската и епидемиската состојба за чума во специфични природни фокуси, земајќи ги предвид податоците за следење на движењето на морбидитетот во сите земји во светот. Сите земји се обврзани да пријават до СЗО за појава на чума, движење на болести, епизоотии кај глодарите и мерки за борба против инфекции. Во земјата е развиен и функционира системот за сертификација на природните фокуси на чума, што овозможи да се изврши епидемиолошко зонирање на територијата.
Индикации за превентивна имунизација на населението се епизоотијата на чума кај глодарите, идентификацијата на домашните животни погодени од чума и можноста за увоз на инфекција од болно лице. Во зависност од епидемиската ситуација, вакцинацијата се врши на строго дефинирано подрачје за целото население (без исклучок) и селективно особено загрозени контингенти - лица кои имаат постојана или привремена врска со териториите каде што е забележана епизоотија (сточари, агрономи , ловци, снабдувачи, геолози, археолози итн.) г.). Сите медицински установи треба да имаат одредена залиха на лекови и средства за лична заштита и превенција, како и шема за алармирање на персоналот и вертикално пренесување на информации, во случај да се открие заболен од чума. Мерки за спречување на инфекција на луѓе со чума во ензоотични области, лица кои работат со патогени на особено опасни инфекции, како и спречување на ширење на инфекцијата надвор од фокусите во други региони на земјата, се спроведуваат со анти-чума и други здравствени установи за згрижување.
Активности во фокусот на епидемијата
Кога ќе се појави пациент од чума или сомнителен за оваа инфекција, се преземаат итни мерки за локализирање и отстранување на фокусот. Границите на територијата на која се воведуваат одредени рестриктивни мерки (карантин) се утврдуваат врз основа на специфичната епидемиолошка и епизоотолошка состојба, можните активни фактори на пренос на инфекција, санитарно-хигиенските услови, интензитетот на миграција на населението и транспортните врски со други територии. Генералното управување со сите активности во фокусот на чумата го врши Вонредната антиепидемиска комисија. Во исто време, строго се почитува антиепидемискиот режим со употреба на одела против чума. Карантин е воведен со одлука на Вонредната антиепидемиолошка комисија која ја опфаќа целата територија на епидемијата.
Болните од чума и пациентите со сомнеж за оваа болест се хоспитализирани во специјално организирани болници. Транспортот на болни од чума мора да се врши во согласност со важечките санитарни правила за биолошка безбедност. Пациентите со бубонска чума се сместени неколку лица на одделение, пациентите со белодробна форма се сместени само во посебни одделенија. Отпуштање на пациенти со бубонска чума не порано од 4 недели, со белодробна - не порано од 6 недели од денот на клиничкото закрепнување и негативни резултати од бактериолошки преглед. Откако пациентот ќе биде отпуштен од болницата, му се воспоставува медицинска опсервација 3 месеци.
Во огништето се врши тековна и финална дезинфекција. Лицата кои стапиле во контакт со болни од чума, трупови, заразени работи, учествувале во принудно колење на болно животно и слично, подлежат на изолација и медицински надзор (6 дена). Со пневмонична чума се спроведува индивидуална изолација (во рок од 6 дена) и антибиотска профилакса (стрептомицин, рифампицин итн.) за сите лица кои би можеле да се заразат.
Кои лекари треба да ги контактирате ако имате чума:
Дали сте загрижени за нешто? Дали сакате да знаете подетални информации за чумата, нејзините причинители, симптоми, методи на лекување и превенција, текот на болеста и исхрана по неа? Или ви треба инспекција? Ти можеш закажете преглед со лекар– клиника евралабораторијасекогаш на ваша услуга! Најдобрите лекари ќе ве прегледаат, ќе ги проучат надворешните знаци и ќе помогнат да се идентификува болеста по симптоми, ќе ве советуваат и ќе ја пружат потребната помош и ќе направат дијагноза. можеш и ти јавете се на лекар дома. Клиника евралабораторијаотворена за вас деноноќно.
Како да контактирате со клиниката:
Телефон на нашата клиника во Киев: (+38 044) 206-20-00 (повеќеканален). Секретарот на клиниката ќе избере погоден ден и час за да го посетите лекарот. Нашите координати и насоки се наведени. Погледнете подетално за сите услуги на клиниката на неа.
(+38 044) 206-20-00
Доколку претходно сте извршиле некое истражување, не заборавајте да ги однесете нивните резултати на консултација со лекар.Доколку студиите не се завршени, ќе направиме се што е потребно во нашата клиника или со нашите колеги во другите клиники.
Ти? Треба да бидете многу внимателни за целокупното здравје. Луѓето не посветуваат доволно внимание симптоми на болестаи не сфаќајте дека овие болести можат да бидат опасни по живот. Постојат многу болести кои на почетокот не се манифестираат во нашиот организам, но на крајот излегува дека, за жал, е предоцна да се лекуваат. Секоја болест има свои специфични знаци, карактеристични надворешни манифестации - т.н симптоми на болеста. Идентификувањето на симптомите е првиот чекор во дијагностицирањето на болестите воопшто. За да го направите ова, треба само неколку пати годишно да бидат прегледани од лекарне само за да се спречи страшна болест, туку и да се одржи здрав дух во телото и телото во целина.
Ако сакате да поставите прашање на лекар, користете го делот за онлајн консултации, можеби таму ќе најдете одговори на вашите прашања и ќе прочитате совети за грижа за себе. Ако сте заинтересирани за прегледи за клиниките и лекарите, обидете се да ги најдете информациите што ви се потребни во делот. Регистрирајте се и на медицинскиот портал евралабораторијапостојано да бидете во тек со најновите новости и информации на страницата, кои автоматски ќе ви бидат испратени по пошта.
Чумата е исклучително опасна, акутна зоонозна пренослива инфекција која предизвикува тешка интоксикација, како и серозно-хеморагично воспаление во белите дробови, лимфните јазли и другите органи, а често е придружена со развој.
Кратки историски информации
Во целата историја на човештвото, никогаш немало толку немилосрдна заразна болест како чумата. Ги опустоши градовите, предизвикувајќи рекордна стапка на смртност кај населението. Во наше време стигнаа информации дека во античко време епидемиите на чума однеле огромен број човечки животи. Како по правило, епидемиите започнаа по контакти на луѓе со заразени животни. Честопати ширењето на оваа болест се претвораше во пандемија, познати се три такви случаи.
Првата пандемија наречена Јустинијанова чума е забележана во Египет и Источното Римско Царство во периодот од 527 до 565 година. Втората беше наречена „голема“ и „црна“ смрт, цели 5 години, почнувајќи од 1345 година, беснееше во земјите од Медитеранот, Западна Европа и на Крим, земајќи со себе околу 60 милиони човечки животи. Третата пандемија започна во Хонг Конг во 1895 година, а подоцна се прошири во Индија, каде што починаа повеќе од 12 милиони луѓе.
За време на последната пандемија, беа направени важни откритија, благодарение на кои стана можно да се спроведе превенција на болеста, водени од податоците за идентификуваниот патоген на чума. Исто така, докажано е дека стаорците придонесуваат за ширење на инфекцијата. Во 1878 година, професорот Г. Н. Минх го открил предизвикувачкиот агенс на чумата; исто така, во 1894 година, научниците С. Китазато и А. Јерсен работеле на ова прашање.
И во Русија имаше епидемии на чума - почнувајќи од 14 век, оваа страшна болест периодично се прогласуваше. Многу руски научници дадоа голем придонес во проучувањето на оваа болест. Научниците како И.И. И во 20 век, Г.

Предизвикувачкиот агенс на инфекцијата е немобилна грам-негативна факултативна анаеробна бактерија Y. pestis, која припаѓа на родот Yersinia и фамилијата Enterobacteriaceae. Бацилот од чума, по своите биохемиски и морфолошки карактеристики, наликува на предизвикувачките агенси на болести како што се псевдотуберкулоза, пастерелоза, јерсиниоза и туларемија - луѓето и глодарите се подложни на нив. Предизвикувачкиот агенс се карактеризира со полиморфизам, има изглед на јајцевидна шипка, која е биполарна боја. Постојат неколку подвидови на овој патоген, кои се разликуваат по вирулентност.
Растот на патогенот се јавува во хранлив медиум; за да се стимулира растот, потребен е натриум сулфит или хемолизирана крв. Во составот беа пронајдени повеќе од 30 антигени, како и егзо- и ендотоксини. Апсорпцијата на бактериите од полиморфонуклеарните леукоцити се спречува со капсули, а V- и W-антигените штитат од лиза во цитоплазмата на фагоцитите, поради што тие се размножуваат внатре во клетките.
Предизвикувачкиот агенс на чумата е способен да опстојува не само во заразените екскрети, туку и разни предмети од надворешното опкружување го содржат. На пример, во гној на бубо, може да опстојува 30 дена, а во трупови на глодари, камили и луѓе - околу два месеци. Забележана е чувствителноста на патогенот на сончева светлина, кислород, високи температури, кисели реакции, како и некои хемикалии и средства за дезинфекција. Растворот на сублимат (1:1000) може да го уништи патогенот за 2 минути. Но, патогенот добро толерира ниски температури и замрзнување.
Епидемиологија
Главниот извор на чума, како и нејзиниот резервоар, се дивите глодари, од кои има околу 300 видови, а тие се сеприсутни. Но, не сите животни се способни да го задржат патогенот. Во секој природен фокус, постојат главни видови кои ја складираат и носат инфекцијата. Главни природни извори се мелените верверички, мрмотите, волчињата, гербилите, пиките и други. За антропургичните фокуси на чума - градови, пристаништа, главната закана се синантропските стаорци. Меѓу нив, може да се разликува сив стаорец, кој исто така се нарекува пасјук. Таа обично живее во канализациониот систем на големите градови. И, исто така, црн - египетски или александриски стаорец, кој живее во куќи или на бродови.
Ако се развие акутна форма на болеста кај глодари, тогаш животните брзо умираат, а ширењето на инфекцијата (епизоотијата) престанува. Но, некои глодари, на пример, мрмоти, мелени верверички, тарбагани, кои паѓаат во хибернација, ја носат болеста во латентна форма, а во пролетта стануваат извори на чума, поради што во нивното живеалиште се појавува природен фокус на инфекција.
Заразените луѓе исто така стануваат извор на чума. На пример, ако некое лице има болест како што е пневмонична чума, а исто така и ако дојде до контакт со бубо гној, или ако болви се заразени од пациент со септикемија од чума. Често причина за ширење на инфекцијата се трупови на болни од чума. Од сите овие случаи, луѓето заразени со пневмонска чума се сметаат за особено опасни.
Може да се заразите и со контакт, на пример, преку мукозната мембрана или лезии на кожата. Ова може да се случи при сечење и преработка на трупови на заразени животни (зајаци, лисици, саиги и други), како и при јадење на ова месо.
Луѓето се многу подложни на инфекција, без оглед на начинот на инфекција и возрасната група на која припаѓа лицето. Ако некое лице имало чума, тој има одреден имунитет на оваа болест, но не е исклучена можноста за повторна инфекција. Згора на тоа, да се биде заразен со чума по втор пат не е редок случај, а болеста е исто толку тешка.
Главните епидемиолошки знаци на чума
Фокусите на чума во природата можат да заземат околу 7% од копното и се забележани на речиси сите континенти (единствените исклучоци се Австралија и Антарктикот). Секоја година неколку стотици луѓе ширум светот се заразуваат со чума. На територијата на ЗНД беа идентификувани 43 природни фокуси, чија површина е најмалку 216 милиони хектари. Епидемиите се лоцирани на рамнините - пустина, степски и во висорамнините.
Природните фокуси се поделени на два вида: „диви“ и чума на стаорци. Под природни услови, чумата има форма на епизоотија на глодари и лагоморфи. Глодарите кои спијат во зима ја носат болеста на топло време (пролет), а животните кои не хибернираат придонесуваат за формирање на два сезонски врвови на чумата, кои се јавуваат во моментот на нивното активно размножување. По правило, мажите се со поголема веројатност да се заразат со чума - тоа се должи на фактот што тие се принудени почесто да останат во природниот фокус на чумата (активности поврзани со лов, сточарство). Во услови на градот, улогата на носители ја преземаат стаорци - сиви и црни.
Ако ја споредиме епидемиологијата на два вида чума - бубонска и пневмонична, можеме да забележиме значителни разлики. Како прво, бубонската чума се развива прилично бавно, а пневмоничната форма може да се шири многу широко во најкус можен рок - ова се должи на лесното пренесување на бактериите. Луѓето кои страдаат од бубонска чума се речиси незаразни и не се заразни. Нема патогени во нивните секрети, а има доста од нив во гнојот на бубоите.
Ако болеста преминала во септичка форма или бубонската чума има компликации со секундарна пневмонија, што овозможува пренесување на патогенот со капки во воздухот, започнуваат епидемии од примарен тип пневмонска чума, која се карактеризира со висок степен на заразност. Најчесто пневмоничната чума се појавува по бубонската чума, потоа се шири заедно со неа и многу брзо преминува во водечка епидемиолошка и клиничка форма.
Постои мислење дека предизвикувачкиот агенс на инфекција е во состојба да остане во почвата, долго време во необработена состојба. Во исто време, глодарите кои копаат дупки во контаминирани почви добиваат примарна инфекција. Научниците ја потврдуваат оваа хипотеза со експериментални студии, како и со потрагата по предизвикувачкиот агенс на чума кај глодарите во интер-епизоотските периоди, чија неефикасност ни овозможува да извлечеме некои заклучоци.

Познато е дека периодот на инкубација на чумата е од 3 до 6 дена, но во епидемиска или септична форма може да се намали на 1 ден. Максималниот период на инкубација што е забележан е 9 дена.
Болеста започнува акутно, придружена со брзо зголемување на телесната температура, силни треска и знаци на интоксикација. Пациентите често се жалат на мускулна болка и болка во сакрумот и во главата. Човек повраќа (понекогаш со крв), го мачи жед. Во првите часови од болеста се забележува психомоторна агитација. Пациентот станува немирен и премногу активен, се појавува желба за бегство (оттука влече корени изреката „трча како лудо“), потоа се појавуваат халуцинации и делириум. Едно лице повеќе не може да зборува јасно и да оди право. Понекогаш, напротив, забележуваат апатија и летаргија, а поради слабоста на пациентот не може да стане од кревет.
Од надворешните знаци може да се забележи отекување на лицето, хиперемија и инјектирање на склерата. Изразот на лицето добива страдален изглед, носи белег на ужас или, како што велат, „маска на чумата“. Во тешки случаи, на кожата се појавува хеморагичен осип. Јазикот се зголемува во големина, покриен со бел слој што личи на креда. Исто така, забележете дека постепено се намалува. Дури и локалните форми на болеста се карактеризираат со развој на анурија, олигурија, тахипнеа. Овие симптоми се поизразени во почетната фаза на болеста, но ги придружуваат сите форми на чума.
Во 1970 година, Г.П. Руднев ја предложи следнава клиничка класификација на чумата:
локални форми (бубонски, кожни и кожно-бубонски);
генерализирана (примарна и секундарна септична);
надворешно дисеминирана (примарна и секундарна пулмонална, како и цревна).
Форма на кожа
Оваа форма на болеста се карактеризира со појава на местото каде што патогенот нападнал. Прво, на кожата се формира пустула (појавата е придружена со остра болка) со темноцрвена содржина. Се наоѓа на поткожното едематозно ткиво, околу него е зона на хиперемија и инфилтрација. Ако пустулата се отвори, на негово место се појавува чир со жолтеникаво дно. Тогаш ова дно е покриено со црна краста, која се отфрла, оставајќи зад себе лузни.
бубонска форма
Ова е најчеста форма на болеста. Бубонската чума ги инфицира лимфните јазли кои се најблиску до местото на воведување на патогенот. Обично тоа се ингвинални јазли, понекогаш - аксиларни, а поретко - цервикални. Најчесто бубоите се единечни, но можат да бидат повеќекратни. Болката се јавува на местото на следниот формиран бубо, ова е придружено со интоксикација.
Можно е да се палпираат лимфните јазли 1-2 дена по нивното појавување, тврдата конзистентност постепено се менува во помека. Јазлите се комбинираат во неактивен конгломерат, кој може да флуктуира за време на палпацијата поради присуството на периаденитис во него. Болеста се развива околу 7 дена, по што следи период на реконвалесценција. Зголемените јазли можат да се решат, улцерираат или склероза, ова е олеснето со некроза и серозно-хеморагично воспаление.
Кожа-бубонска форма
Оваа форма е промена во лимфните јазли и лезии на кожата. Локалните форми на болеста може да се претворат во секундарна пневмонија и секундарна сепса од чума. Клиничките карактеристики на овие форми не се разликуваат од примарните форми на истите овие болести.
Примарната септичка форма се појавува со краток (1-2 дена) период на инкубација и е придружена со брз почеток на интоксикација, како и хеморагични манифестации - гастроинтестинално или бубрежно крварење, хеморагии во мукозните мембрани и кожата. Во најкус можен рок се развива инфективно-токсичен шок. Ако болеста не се лекува, тогаш смртта е неизбежна.
Примарната пулмонална форма се појавува по аерогена инфекција. Има краток период на инкубација - може да биде неколку часа, максимум два дена. Болеста се развива акутно, прво постои синдром на интоксикација. Вториот или третиот ден се јавува кашлица и болка во градите, отежнато дишење. Кога стаклестото тело (на почетокот), а потоа течно, се ослободува пенлив спутум со крв.
Добиените физички податоци на белите дробови се исклучително ретки, знаците на лобарна или фокална пневмонија се видливи на рентгенографијата. Се зголемува кардиоваскуларната инсуфициенција, што се изразува во тахикардија и постепено намалување на крвниот притисок, се развива цијаноза. Во терминалната фаза, пациентите влегуваат во сопорозна состојба, која е придружена со отежнато дишење, хеморагични манифестации (обемни хеморагии), по што лицето паѓа во кома.
Во цревната форма, пациентите доживуваат тешка интоксикација, а во исто време, остра болка во стомакот, постојана и придружена со тенезми. Во столицата се видливи мукозни и крвави секрети. Слични манифестации се карактеристични и за другите форми на чума (најверојатно поради ентерична инфекција), така што прашањето за постоењето на цревната форма на оваа болест како независна останува контроверзно.

Диференцијална дијагноза
Различни форми на чума - бубонска, кожна и кожно-бубонска мора да се разликуваат од болести како што се лимфаденопатија и од карбункули. И септичките и пулмоналните форми може да имаат симптоми кои личат на белодробна болест, сепса и менингококна етиологија.
Сите форми на чума се карактеризираат со тешка интоксикација, чии прогресивни знаци се појавуваат на самиот почеток на болеста. Температурата на човекот се зголемува, се појавуваат морници, повраќа, го мачи жед. Алармантни се и психомоторна агитација, анксиозност, халуцинации и делириум. На преглед, се открива нејасен говор, нестабилно одење, лицето станува подуено, на него се појавува израз на страдање и ужас, јазикот е бел. Развива кардиоваскуларна инсуфициенција, олигурија, тахипнеа.
Кожата и бубонските форми на чумата може да се идентификуваат со остра болка во погодените области, лесно е да се одредат фазите на развој на карбункул (прво пустула, потоа чир, потоа црна краста и лузна), периаденитис е забележани за време на формирањето на бубо.
Белодробните и септичките форми се придружени со исклучително брз развој на интоксикација, како и манифестации на хеморагичен синдром и инфективно-токсичен шок. Оштетувањето на белите дробови е придружено со остра болка во градите и силна кашлица со стаклестото тело, а по пенлив спутум со крв. Физичките податоци често не одговараат на забележливата сериозна состојба на пациентот.
Лабораториска дијагностика
Овој тип на дијагноза се заснова на употреба на биолошки и микробиолошки, имуносеролошки и генетски методи. Хемограмот покажува леукоцитоза и неутрофилија со поместување налево, како и зголемување на ESR. Предизвикувачкиот агенс е изолиран во безбедни специјализирани лаборатории дизајнирани специјално да работат со патогени од најопасните инфекции. Во тек се истраги за потврдување на клинички очигледни случаи на чума и преглед на лица кои се во фокусот на инфекцијата, а нивната телесна температура е над нормалната. Материјалот земен од пациенти со чума или починати од оваа болест е подложен на бактериолошка анализа. Се земаат точки од карбункули и бубои, се испитуваат и чиреви, спутум, слуз и крв. Тие спроведуваат експерименти со лабораториски животни, кои откако ќе бидат заразени со чума, можат да живеат околу 7 дена.
Што се однесува до серолошките методи, се користат RNAG, RNGA, RNAT, RTPGA, ELISA. Ако даде позитивен резултат, тогаш 6 часа по тестот, можеме да зборуваме за присуство на ДНК на микробот на чумата и да ја потврдиме прелиминарната дијагноза. Со цел конечно да се потврди присуството на етиологијата на чумата, се изолира и идентификува чиста култура на патогенот.

Третманот на пациентите може да се одвива исклучиво во болница. Подготовките за етотропна терапија, нивните дози и режими на третман се одредуваат во зависност од формата на болеста. Обично текот на терапијата е од 7 до 10 дена, без оглед на формата на болеста. Во овој случај, се користат следниве лекови:
форма на кожа - котримоксазол (4 таблети на ден);
бубонската форма е левомицетин (доза: 80 mg/kg на ден) и истовремено се користи стрептомицин (доза: 50 mg/kg на ден). Лековите се администрираат интравенозно. Ефективноста на тетрациклин е забележана;
пулмонални и септички форми - комбинација на левомицетин со стрептомицин + доксициклин (доза: 0,3 грама на ден) или тетрациклин (4-6 g / ден), земени орално.
Заедно со ова, се спроведува масивна терапија за детоксикација: албумин, свежо замрзната плазма, реополиглуцин, интравенски кристалоидни раствори, хемодез, методи на екстракорпорална детоксикација. Препишани лекови кои ја подобруваат микроциркулацијата: пикамилон, трентал во комбинација со солкосерил. Форсирачка диуреза, срцеви гликозиди, како и респираторни и васкуларни аналептици, симптоматски и антипиретици.
Успехот на третманот, по правило, зависи од тоа колку навремено е спроведена терапијата. Етиотропните лекови обично се препишуваат при првото сомневање за чума, врз основа на клинички и епидемиолошки податоци.
Епидемиолошки надзор
Прогнозата на епидемиската и епизоотската состојба во поединечни природни фокуси ја одредува природата, насоката и обемот на мерките за спречување на болеста. Ова ги зема предвид податоците добиени од следењето на зголемувањето на бројот на заразени од чума ширум светот. Сите земји треба да пријават до СЗО за случаи на чума, движење на инфекции, епизоотии кај животните, како и мерки преземени за борба против болеста. Вообичаено, во земјата се развива систем на пасоризација, кој ги фиксира природните фокуси на чумата и овозможува зонирање на територијата во согласност со обемот на епидемијата.
Превентивни дејства

Доколку се забележи епизоотија на чума кај глодари или се откријат случаи на заболување кај домашните животни, а исто така и ако инфекцијата најверојатно е увезена од заразено лице, се врши превентивна имунизација на населението. Вакцинацијата може да се изврши без исклучок или селективно - на поединци кои имаат врска со оние територии каде што постои епизоотијата (ловци, агрономи, геолози, археолози). Сите здравствени установи треба да имаат залиха на лекови, како и заштитна и превентивна опрема, а треба да се развие и шема за соопштување на информации и алармирање на персоналот. Превентивни мерки во ензоотиските области, како и за лицата кои се во контакт со патогени на опасни инфекции, спроведуваат разни анти-чума и многу други јавни здравствени установи.
Активности во фокусот на епидемијата
Доколку е идентификуван случај на чума или постои сомневање дека некое лице е носител на оваа инфекција, мора да се преземат итни мерки за локализирање и елиминирање на епидемијата. Врз основа на епидемиолошката или епизоотолошката состојба, се утврдува големината на територијата на која треба да се воведат рестриктивни мерки - карантин. Исто така, земени се предвид можните оперативни фактори преку кои може да се пренесе инфекцијата, санитарните и хигиенските услови, бројот на мигрирани луѓе и транспортните врски со блиските територии.
Вонредната антиепидемиолошка комисија ги надгледува активностите во областа на фокусот на инфекцијата. Мора строго да се почитува антиепидемискиот режим, вработените во комисијата да користат заштитни одела. Вонредната комисија носи одлука за воведување карантин во текот на целата епидемија.
Се формираат специјализирани болници за болни од чума и за оние со сомнителни симптоми. Заразените лица се транспортираат на строго дефиниран начин, согласно важечките санитарни правила за биолошка безбедност. Заразените со бубонска чума може да се сместат во неколку лица во една просторија, а пациентите со белодробна форма мора да бидат распределени во посебни простории. Дозволено е отпуштање на лице кое имало бубонска чума најмалку 4 недели по моментот на клиничко опоравување (присуство на негативни резултати од бактериолошки тестови). Со пневмонична чума, едно лице мора да биде во болница по закрепнување најмалку 6 недели. Откако пациентот ќе ја напушти болницата, тој се следи 3 месеци.
Фокусот на инфекцијата е предмет на темелна дезинфекција (тековна и конечна). Оние лица кои стапиле во контакт со заразени лица, нивните работи, трупови, како и учесници во колење на болни животни, се изолирани 6 дена и подлежат на лекарски надзор. Во случај на пневмонична чума, неопходна е индивидуална изолација во 6 дена на сите лица кои би можеле да се заразат и да им се обезбедат профилактички антибиотици (рифампицин, стрептомицин и слично).
Образование:во 2008 година добива диплома за специјалност „Општа медицина (терапевтска и превентивна нега)“ на Рускиот истражувачки медицински универзитет именуван по Н.И. Пирогов. Веднаш ја помина праксата и доби диплома за терапија.
