ravimite allergia. Allergia ravimitele: põhjused, sümptomid ja ravi Mida teha, kui olete ravimite suhtes allergiline
Ravimiallergia on patoloogiline reaktsioon farmakoloogilistele ravimitele, mida võetakse tavapärases soovitatavas annuses. Seda haigust võivad põhjustada mitte ainult ravimis sisalduv toimeaine, vaid ka nn abiained (laktoos, säilitusained jne).
Kuidas reaktsioon areneb? Pärast esimest süsti (suukaudne, enteraalne või intravenoosne) immuunsüsteem "mäletab" allergeeni ja hakkab selle vastu antikehi looma. Sümptomid ise arenevad pärast seda, kui ravim on juba veres kogunenud (see võib juhtuda pärast teist, kolmandat või kümnendat annust - kõik sõltub keha tundlikkuse astmest).
Ravimiallergia on tõsine probleem. Praegu on turul tuhandeid ravimeid, mida saab ilma retseptita osta mitte ainult apteekides, vaid ka poes, kioskis või tanklas. Lihtne juurdepääs ravimitele ja nende kasutamise sagedus on toonud kaasa selle, et umbes 6-10 protsenti elanikkonnast kannatab seda tüüpi allergiate all.
Loomulikult peaks ravi algama agressiivse aine täieliku kaotamisega. Järgmisena peate võtma ravimeid, mis blokeerivad histamiini tootmist. Parem on, kui need on looduslikud ravimid - siis olete kindlasti kindel, et keha tajub neid hästi ja haigus ei süvene. Lõpetage enda mürgitamine keemiaga, sest improviseeritud meetodite ja tervisliku eluviisiga saab kõrvaldada peaaegu kõik vaevused!
 Ravimi sensibiliseerimise põhjused on endiselt halvasti mõistetavad. Siiski on teada, et seda mõjutavad mitmed tegurid:
Ravimi sensibiliseerimise põhjused on endiselt halvasti mõistetavad. Siiski on teada, et seda mõjutavad mitmed tegurid:
- patsiendi geneetiline vastuvõtlikkus;
- sagedane ja pikaajaline farmakoteraapia (mida sagedamini ravimit manustatakse, seda suurem on allergia tõenäosus);
- kroonilised ja immuunhaigused;
- sugu ja vanus (tavaliselt haigestuvad täiskasvanud naispatsiendid);
- praegune tervislik seisund (allergia esineb sageli ägedate nakkushaiguste korral).
Ravimiallergiat tuleks eristada ülitundlikkusest ravimi suhtes, mis ei mõjuta immuunsüsteemi. Ülitundlikkusnähud võivad ilmneda juba pärast esimest ravimiannust, kuid allergia tekib vähemalt kaks korda tarvitatud ravimi suhtes.
Millised ravimid põhjustavad allergiat?
Kõige sagedamini tekib allergia valguravimite, näiteks antiseerumite, hormoonide ja antibiootikumide suhtes. Süstides manustatav penitsilliin võib allergilisel inimesel samuti tõsiseid tüsistusi põhjustada. Sulfoonamiidid, salitsülaadid, joodiühendid, valuvaigistid ja ravimid, mida manustatakse nahale salvide või kreemide kujul, suurendavad sensibiliseerimist.
Allergiaga inimesed on vastuvõtlikumad allergilistele reaktsioonidele ravimitele. Tasub teada, et mõned ravimid (nt tetratsükliin, sulfoonamiidid, tiasiidid ja isegi naistepuna) suurendavad naha tundlikkust päikesevalguse suhtes, põhjustades kehal tugevat pigmentatsiooni, lööbeid või ville.
Allergia ravimitele avaldub süsteemsete reaktsioonidena (anafülaksia, seerumtõbi, palavik) või ühe organi reaktsioonidena (südame ja veresoonte allergiline põletik, bronhiaalastma atakk, allergiline kopsupõletik, allergiline riniit, maksa-, neeru- ja maksapõletik). nahk). Allergia sümptomid võivad mõjutada ka hematopoeetilist süsteemi, nagu hemolüütiline aneemia (punaste vereliblede liigne hävimine), trombotsütopeenia ja granulotsütopeenia.

Ravimiallergia kõige levinumad sümptomid on nahamuutused:
- nõgeslööve - avaldub sügelevate villide ja tursetena (kui hingamiselundid on haaratud, võib see põhjustada õhupuudust või isegi lämbumist). Selline allergia areneb kõige sagedamini aspiriini ja ampitsilliini suhtes (aga süüdlane võib olla mõni muu ravim);
- lööve - tekib pärast ampitsilliini ja sulfoonamiidide võtmist;
- erüteem (naha punetus) on haiguse üks levinumaid ilminguid. Punased lööbed on tervest nahast hästi piiritletud, võivad olla erineva kujuga, paikneda üla- ja alajäsemetel, samuti näol. Süüdlased on penitsilliin või sulfoonamiidid;
- kontaktdermatiit - seda iseloomustab papulide, akne ja punetuse esinemine;
- sääre ekseem – areneb eakatel, sageli kaasnevad jalahaavandid. Sensibiliseerivad ravimid: neomütsiin, Peruu palsam, eeterlikud õlid, taruvaik, etakridiinlaktaat, lanoliin, bensokaiin, detreomütsiin.
Lisaks tekivad sageli sellised sümptomid nagu kõhulahtisus, iiveldus, lihasvalu ja lümfisõlmede turse.
Allergia mis tahes ravimi suhtes kaob, kui te lõpetate agressiivse ravimi võtmise. Kuid rasketel juhtudel võivad sümptomid püsida pikka aega. Oma seisundi leevendamiseks kasutage tõestatud rahvapäraseid abinõusid. Sõltuvalt raviomadustest jagasime need mitmeks rühmaks.
Vahendid nahasümptomite leevendamiseks
Nagu me eespool ütlesime, põhjustavad ravimiallergiad tavaliselt naha sümptomeid. Neid saab kodus kiiresti kõrvaldada. Pidage meeles, et kui teie kehale ilmuvad mullid (urtikaaria), ei tohi neid kunagi ära rebida, lõhkeda ega muul mehaanilisel viisil tegutseda.
Kompressid sügeluse, lööbe ja ekseemi vastu
 Naha taastamiseks peate kahjustatud piirkondadele kompresse tegema. Selleks sega 6 spl kaerahelbeid 3 spl maisijahuga. Sega kõik see 1 liitris soojas vees, immuta saadud vedelikuga marli ja kanna nahale. Soojad kompressid tuleks teha mitu korda päevas.
Naha taastamiseks peate kahjustatud piirkondadele kompresse tegema. Selleks sega 6 spl kaerahelbeid 3 spl maisijahuga. Sega kõik see 1 liitris soojas vees, immuta saadud vedelikuga marli ja kanna nahale. Soojad kompressid tuleks teha mitu korda päevas.
Tervendavad õlid
Ebameeldivate sümptomite leevendamiseks ravige argaania-, astelpaju- või mandliõliga. Lihtsalt määrige nahka valitud tootega ja see naaseb kiiresti oma tervislikku seisundisse.
Saate seda teha: segage supilusikatäis valitud õli teelusikatäie aaloemahlaga ja loksutage korralikult. Määri haiget nahka selle kõnelejaga ja jäta kuivama.
Teepuuõli pakub teile kohest leevendust, kui teil on lööve ja keha sügelus. Kandke nahale kaks tilka lahjendamata eeterlikku õli ja hõõruge sügelev piirkond. Seda ravi tuleb korrata 2 korda päevas.
Tamme koore kompress
Nahasügelemist leevendavad hästi tammekoore kompressid. Keeda 2 spl peenestatud toorainet 10 minutit liitris vees, seejärel kurna ja lase jahtuda. Leota marli saadud keedusega ja pane õigesse kohta (hoia kompressi 15 minutit). Seda protseduuri tuleks teha hommikul ja õhtul kuni täieliku taastumiseni. Kui kogu keha sügeleb, võib vanni lisada ka tammekoore keedust. Lisaks kasutage ravi teiste rahvapäraste ravimitega.
Loodusmeditsiin soovitab seda vaevust ravida värskete kapsalehtedega. Need tuleb valada sooja veega, seejärel noaga veidi lõigata ja kätes püreestada, et mahl taimest välja paistaks. Kinnitage kapsas kahjustatud kohale, mässige marli ja hoidke vähemalt pool tundi (ja eelistatavalt kauem). Ebameeldiv sügelus ja muud nahasümptomid mööduvad kohe.
granaatõuna koor
 Proovige ka granaatõuna koorega töötlemist. See taim mitte ainult ei rahusta allergilisi nahailminguid, vaid normaliseerib ka epidermise pH taset, ravib haavu, hävitab baktereid.
Proovige ka granaatõuna koorega töötlemist. See taim mitte ainult ei rahusta allergilisi nahailminguid, vaid normaliseerib ka epidermise pH taset, ravib haavu, hävitab baktereid.
Keeda ühe keskmise granaatõuna koor väikeses koguses vees (100-150 ml), et saada kontsentreeritud ravim. Küllatage sellega vatitükk ja määrige haigeid kohti mitu korda päevas (mida sagedamini, seda parem). Peate seda tegema, kuni olete täielikult paranenud.
Turse, lihasvalu ja üldise nõrkuse ravimid
Allergia valguravimile põhjustab kogu keha turset ja valu. Mida sel juhul teha? Muidugi kasutage meie retsepte.
Grass lespedeza capitate
See ravimtaim eemaldab liigse vedeliku, leevendab kiiresti turset ja aitab allergilise nefriidi korral. Parim on võtta lespedeza alkoholitinktuura (25 tilka hommikul ja õhtul), kuid kui teil pole valmistoodet, peate tegema külma ekstrakti. Selleks seisab peotäis ürte üleöö liitris külmas vees ja järgmisel päeval joob neid 100 ml 4-5 korda päevas.
Kui turse tekib kiiresti, pole vaja oodata – sega teelusikatäis kuivatatud lehti teelusikatäie meega ja söö tühja kõhuga.
Mustköömne siirup
See vahend aitab ravida üldist nõrkust, lihasvalu, turset ja palavikku, mis on levinud probleemid, mis kaasnevad ravimiallergiaga. Selle valmistamiseks segatakse teelusikatäis köömneid teelusikatäie mee ja hakitud küüslauguküünega. Võtke ravimit 2 korda päevas, 1 tl.
Muide, mustköömned blokeerivad histamiini tootmist, nii et saate seda kasutada igasuguste allergiate korral.
Violetne kolmevärviline tee
 Nahapõletike, lööbe, turse ja halva enesetunde ravi toimub kolmevärvilise kannikese tee abil. Võtke 1,5 tl ürte, visake klaasi keeva veega, katke kaanega. 10 minuti pärast saab infusiooni filtreerida. Seda juuakse 3 korda päevas klaasis kuumutatud kujul.
Nahapõletike, lööbe, turse ja halva enesetunde ravi toimub kolmevärvilise kannikese tee abil. Võtke 1,5 tl ürte, visake klaasi keeva veega, katke kaanega. 10 minuti pärast saab infusiooni filtreerida. Seda juuakse 3 korda päevas klaasis kuumutatud kujul.
musta lepa lehed
Must lepp on võimas vahend uimasti- ja muude allergiate vastu, seetõttu tuleks sellel põhinevaid ravimeid võtta ainult üks kord päevas. Vaja läheb teelusikatäit purustatud koort või supilusikatäit taime lehti. Keeda need tassi keeva veega (200 ml) ja joo hommikul tee asemel. Jätkake ravi kuni täieliku taastumiseni.
ravimtaimede kollektsioon
Kõige parem on keha tugevdada ravimtaimede kogumise abil. Soovitame järgmist retsepti:
- Punase ristiku lilled - 100 g;
- Kummeli lilled - 100 g;
- Rohu ortosifooni staminaat - 50 g;
- Marigold lilled - 50 g;
- Köömne seemned - 25 g.
Ravimi päevase normi ettevalmistamiseks vajate selle kollektsiooni supilusikatäit. Keeda ürte liitris vees (keeda 3 minutit) ja joo päeva jooksul, kui tunned janu. Jätkake ravi vähemalt kuu aega, et organismi märgatavalt tugevdada ja immuunsüsteemi tundlikkust vähendada.
Ravimid seedeprobleemide korral
Allergikud kurdavad sageli probleeme seedetraktiga. Selle süsteemi taastamiseks on vaja spetsiaalseid ravimtaimi ja tooteid.
Kassipuu
 See taim aitab ravida mitte ainult seedesüsteemi, vaid ka närvisüsteemi (ja stress on tavaline allergia põhjus). Keeda 4-5 lehte tassi keeva veega ja joo tee asemel, lisades sinna vaarika- või aprikoosimoosi. Mesi saab magustada ainult siis, kui te pole selle vastu allergiline.
See taim aitab ravida mitte ainult seedesüsteemi, vaid ka närvisüsteemi (ja stress on tavaline allergia põhjus). Keeda 4-5 lehte tassi keeva veega ja joo tee asemel, lisades sinna vaarika- või aprikoosimoosi. Mesi saab magustada ainult siis, kui te pole selle vastu allergiline.
Allergiline kõhulahtisus, kõhupuhitus, iiveldus või oksendamine peatavad värsked mustikad. Jahvatage see suhkruga ja sööge teelusikatäis mitu korda päevas.
Kaerahelbed hoolitsevad ka mao eest, seega tuleks see kindlasti hommikusöögi hulka lisada.
Tilli seemned
Tilli tee toob leevendust 1-2 tunni jooksul pärast võtmist. Sega teelusikatäis seemneid klaasi veega, lase keema (või peaaegu keema) ja keera kuumus kohe maha. Tilli vett juua soojalt, kurnamata. Kui kogemata paar seemnet alla neelata, pole midagi, see ainult kiirendab ravi.
piimhappetooted
Piimatooted sisaldavad probiootikume, mis tihendavad soolestikku, vähendades selle läbilaskvust allergeenide suhtes. Samuti aitavad need taastada mikrofloora ja immuunsuse õiget tasakaalu. Sellise efekti tagamiseks soovitame iga päev juua 2 tassi naturaalset jogurtit ja süüa 200 g looduslikku kohupiima.
Taimsed preparaadid
Mao ja soolte ebameeldivate sümptomite kõrvaldamiseks on palju taimseid preparaate. Jagame neist kõige tõhusamaid:
- Calendula lilled - 50 g;
- Ravim rohu aur - 50 g;
- Madderi juur - 25 g;
- tilli või apteegitilli seemned - 25 g;
- Linaseemned - 25 g.
Kollektsiooni supilusikatäit hoitakse termoses liitri keeva veega (hoia vähemalt 3 tundi, aga võid hoida terve öö). Ravimit juuakse enne sööki korrapäraste ajavahemike järel (näiteks iga kolme tunni järel).
Selliste ürtide kollektsioon aitab hästi:
- Jeruusalemma artišoki lehed - 20 g;
- Marigold lilled - 20 g;
- Kummeli lilled - 20 g.
Supilusikatäiest kollektsioonist saate valmistada 500 ml külma infusiooni. Leotage ravimit kogu öö ja järgmisel päeval jooge 100 ml 5 annusena.
Võite ka purustatud kapslijuure segada sama koguse lagritsajuurega ja valmistada teed (pruulida teelusikatäis kogust tassi keeva veega). Ära unusta seda mee või moosiga maiustamast!
Ravimiallergia on allergiline reaktsioon, mis on põhjustatud individuaalsest talumatusest saadud ravimi mis tahes komponendi suhtes, mitte selle farmakoloogilisest toimest.
- võib areneda igas vanuses, kuid üle 30-aastased on vastuvõtlikumad;
- meestel on see 2 korda vähem levinud kui naistel;
- esineb sageli inimestel, kellel on geneetiline eelsoodumus allergiate tekkeks, seen- ja allergiliste haigustega patsientidel;
- areneb haiguse raviperioodil, aitab kaasa selle raskemale kulgemisele. Allergilised haigused on sel juhul eriti rasked. Isegi patsiendi surm või puue pole välistatud;
- võib esineda tervetel inimestel, kellel on pidev tööalane kokkupuude ravimitega (ravimite tootmisel ja tervishoiutöötajate seas).
Allergiliste reaktsioonide iseloomulikud tunnused:
- ei sarnane ravimi farmakoloogilise toimega;
- ei arene esimesel kokkupuutel ravimiga;
- nõuavad keha eelnevat sensibiliseerimist (ülitundlikkuse tekkimine ravimi suhtes);
- nende esinemiseks piisab minimaalsest ravimikogusest;
- ilmnevad uuesti iga järgneva kokkupuute korral ravimiga.
Enamasti on ravimid keemilised ühendid, millel on lihtsam struktuur kui valkudel.
Immuunsüsteemi jaoks ei ole sellised ravimid antigeenid (organismi jaoks võõrad ained, mis võivad põhjustada antikehade teket).
Mittetäielikud antigeenid (hapteenid) võivad olla:
- ravim muutumatul kujul;
- lisandid (lisaained);
- ravimi laguproduktid organismis.
Ravim võib toimida antigeenina, põhjustada allergilist reaktsiooni ainult pärast teatud muutusi:
- valkudega seondumisvõimelise vormi moodustumine;
- seos antud organismi valkudega;
- immuunsüsteemi reaktsioon - antikehade moodustumine.
LA aluseks on organismi ülitundlikkuse tekkimine tekkiva antigeeni suhtes organismi muutunud immuunreaktiivsuse tõttu.
Reaktsioon areneb peamiselt pärast ravimi (või selle komponendi) korduvat organismi sattumist.
Spetsiaalsed (immuunkompetentsed) rakud tunnevad selle ära võõrainena, tekivad antigeeni-antikeha kompleksid, mis “vallandavad” allergiate tekke.
Vähesed ravimid on täisväärtuslikud antigeenid, mis võivad põhjustada immuunvastuse ilma transformatsioonideta:
Ülitundlikkust soodustavad tegurid:
- ravimi enda omadused;
- ravimi manustamise meetod;
- sama ravimi pikaajaline kasutamine;
- ravimite kombineeritud kasutamine;
- allergiliste haiguste esinemine;
- endokriinsed patoloogiad;
- kroonilised infektsioonid.
Sensibiliseerimise areng on eriti vastuvõtlik patsientidele, kellel on ensüümide aktiivsuse muutused, maksapatoloogia koos selle funktsiooni rikkumisega, metaboolsete protsesside rikkumine.
See seletab juhtumeid, kui ravimile tekkis reaktsioon, mis oli pikka aega hästi talutav.
Kehasse sattunud ravimi annus ei mõjuta LA arengut: see võib mõnel juhul avalduda pärast ravimi aurude sissehingamist või selle mikroskoopilise koguse allaneelamist.
Ravimit on ohutum võtta seespidiselt.
Paiksel manustamisel tekib kõige tugevam sensibiliseerimine.
Kõige raskemad reaktsioonid tekivad ravimite intravenoossel manustamisel.
Pseudovorm
Esineb ka pseudoallergilisi reaktsioone, mis kliiniliste ilmingute järgi võivad meenutada tõelist allergiat (anafülaktiline šokk).
Pseudovormi iseloomulikud tunnused:
- võib tekkida juba esimesel kokkupuutel ravimiga, ilma sensibiliseerimise perioodita;
- immunoloogilised antigeen-antikeha kompleksid ei moodustu;
- pseudoallergia esinemine on seotud suure koguse histamiini bioloogiliselt aktiivse aine vabanemisega saadud ravimi toimel;
- reaktsiooni arengut soodustab ravimi kiire manustamine;
- ravimi esialgsed allergiatestid on negatiivsed.
Pseudovormi kaudne kinnitus on allergiate puudumine minevikus (toit, ravim jne).
Selle esinemisele kaasaaitamiseks saate:
- neeru- ja maksahaigused;
- ainevahetushäired;
- kroonilised infektsioonid;
- ravimite ülemäärane põhjendamatu kättesaamine.
Kliinilised ilmingud jagunevad 3 rühma:
- ägedat tüüpi reaktsioonid: ilmnevad kohe või 1 tunni jooksul pärast ravimi sisenemist kehasse; nende hulka kuuluvad äge urtikaaria, angioödeem, anafülaktiline šokk, äge hemolüütiline aneemia, bronhiaalastma atakk;
- alaägedat tüüpi reaktsioonid: areneda 1 päeva jooksul pärast ravimi saamist; mida iseloomustavad patoloogilised muutused veres;
- pikaleveninud reaktsioonid: areneb paar päeva pärast ravimi kasutamist; avalduvad seerumihaiguse, liigeste, siseorganite, lümfisõlmede allergiliste kahjustuste kujul.
LA eristavaks tunnuseks on konkreetsele ravimile iseloomulike spetsiifiliste ilmingute puudumine: sama sümptom võib ilmneda ülitundlikkuse korral erinevate ravimite suhtes ja sama ravim võib põhjustada erinevaid kliinilisi ilminguid.
Pikaajaline motiveerimata palavik on allergilise reaktsiooni ainus ilming.
Naha ilminguid eristab polümorfism: lööbed on väga erinevad (laigud, sõlmed, villid, vesiikulid, ulatuslik nahapunetus).
Need võivad sarnaneda ekseemi, roosa sambliku, eksudatiivse diateesi ilmingutega.
Nõgestõbi
See väljendub villide ilmnemises, mis meenutavad nõgesepõletust või putukahammustust.
Lööbeelemendi ümber võib olla punane halo.
Villid võivad ühineda, muuta dislokatsiooni.
Pärast lööbe kadumist ei jäta jälgi.
Võib korduda ka ilma ravimi korduva kasutamiseta: selle põhjuseks võib olla antibiootikumide sisaldus toiduainetes (näiteks lihas).

Quincke ödeem
Äkiline valutu nahaturse koos nahaaluse koe või limaskestadega.
Sügelust ei kaasne. See tekib sageli näole, kuid see võib ilmneda ka muudel kehaosadel.
Eriti ohtlikud on kõriturse (võib põhjustada lämbumist) ja ajuturse (kaasnevad peavalu, krambid, deliirium).

Anafülaktiline šokk
Kõige raskem äge reaktsioon korduvale ravimimanustamisele.
See areneb esimesel või teisel minutil pärast ravimi sisenemist kehasse (mõnikord avaldub see 15-30 minuti pärast).
- järsk rõhu langus;
- suurenenud ja ebaregulaarsed südamelöögid;
- peavalu, pearinglus;
- valu rinnus;
- nägemispuue;
- tugev nõrkus;
- kõhuvalu;
- teadvuse häired (kuni kooma);
- naha ilmingud (urtikaaria, nahaturse jne);
- külm niiske higi;
- bronhospasm koos hingamispuudulikkusega;
- tahtmatu urineerimine ja roojamine.
Kiire erakorralise abi puudumisel võib see lõppeda patsiendi surmaga. 
Äge hemolüütiline aneemia
Või punaste vereliblede hävimisest põhjustatud "aneemia".
- nõrkus, pearinglus;
- sklera ja naha kollasus;
- maksa ja põrna suurenemine;
- valu mõlemas hüpohondrias;
- suurenenud südame löögisagedus.
Toksidermia
Sellel on palju erinevaid nahakahjustuste ilminguid:
- laigud;
- sõlmed;
- mullid;
- villid;
- petehhiaalsed hemorraagiad;
- ulatuslikud nahapunetuspiirkonnad;
- koorimine jne.
Üks reaktsioonivõimalustest on erüteem 9. päeval (laigulise või laiaulatusliku nahapunetuse ilmnemine, mis ilmneb ravimi 9. päeval).
Lyelli sündroom
Naha ja limaskestade allergiliste kahjustuste kõige raskem vorm.
See seisneb nekroosis (nekroosis) ja suurte alade tagasilükkamises koos järsult valuliku erodeeritud pinna moodustumisega.
Võib tekkida mitu tundi (või nädalat) pärast ravi.
Seisundi raskusaste suureneb väga kiiresti.
- dehüdratsioon;
- nakatumise liitumine nakkus-toksilise šoki tekkega.
Suremus ulatub 30-70% -ni. Eriti ebasoodne tulemus lastel ja eakatel patsientidel.
Millised ravimid võivad põhjustada reaktsiooni
LA võib areneda mis tahes ravimil, välja arvatud allergiavastased ravimid.
LA esinemissageduse osas on kõige "ohtlikumad" ravimid:
- penitsilliini seeria antibiootikumid;
- sulfa ravimid (Biseptool, Trimetoprim, Septrin);
- mittesteroidsed põletikuvastased ravimid (Diklofenak, Nimed, Nimesil, Aspiriin, Naklofen jne);
- B-vitamiinid;
- vaktsiinid (tavaliselt teetanuse toksoid) ja seerum;
- immunoglobuliinid;
- joodi sisaldavad preparaadid;
- valuvaigistid (valuvaigistid);
- vähendades vererõhku.
Tähtis! Allergeenilt või struktuurilt sarnaste ravimite suhtes esineb "ristitalumatust": näiteks Novokaiini ja sulfaravimite vahel võib allergia põletikuvastaste ravimite suhtes ilmneda ka teiste ravimite kollastes kapslites olevatel värvainetel.
 Pseudovormi ilmingud provotseerivad sageli:
Pseudovormi ilmingud provotseerivad sageli:
- radioaktiivsed ained;
- anesteetikumid (lidokaiin, novokaiin, analgin);
- põletikuvastased ravimid (Aspiriin, Amidopüriin);
- B-vitamiinid;
- tetratsükliinid;
- narkootilised ained;
- penitsilliinid;
- sulfamiidid;
- vereasendajad (dekstraan);
- spasmolüütikumid (No-shpa, Papaverine).
Video: antihistamiinikumid
Kui kaua pärast ravimi võtmist reaktsioon ilmneb?
LA ilmingud võivad tekkida kohe pärast ravimi manustamist (võtmist) või hilinenud (mitme tunni, päeva, nädala pärast), kui selle ilmnemist on raske seostada varasema raviga.
Kohene reaktsioon lööbega võib saada immuunsüsteemi edasise vastuse - mõne aja pärast tekkida anafülaktiline šokk.
- muutused vere koostises;
- temperatuuri tõus;
- liigesevalu või artriit;
- nõgestõbi;
- allergiline hepatiit (maksapõletik);
- vaskuliit (veresoonte kahjustus);
- allergiline nefriit (neerukahjustus);
- seerumi haigus.
Esimesel antibiootikumiravi kuuril võib LA ilmneda mitte varem kui 5-6 päeva pärast (kui pole varjatud allergiat), kuid võib kuluda ka 1-1,5 kuud.
Korduva kursuse korral kuvatakse reaktsioon korraga.
Miks on oluline oma talumatusest arstidele rääkida?
Arvestades, et korduval kasutamisel võib reaktsioon samale ravimile tekkida isegi mitmeaastase vahega, tuleb iga eriala arsti hoiatada ravimitalumatuse eest.
Ambulatoorse kaardi kaanele tuleks teha ka punasega märge reaktsiooni põhjustavate ravimite nimetuste kohta.
Talumatu ravimi täpne nimetus (kui see on teada) peab olema teada, et arst saaks kaaluda rist-LA võimalust.
Millised on antibiootikumiallergia sümptomid? Vastus on siin.
Kuidas olla hammaste ravis
Umbes 25% inimestest on valuvaigistite talumatus, mis raskendab oluliselt kirurgilist sekkumist vajavate haiguste ravi.
Probleemid tekivad ka hammaste proteesimisel, eemaldamisel ja ravimisel.
Patsiendid taluvad mõningaid hambaravi protseduure.
On ka alternatiivseid anesteesia meetodeid.
Nende valimiseks ja rakendamiseks on vaja konsulteerida allergoloogiga ja läbi viia laboriuuringud.
Need aitavad tuvastada anesteetikumi, millele ei reageerita.
Kui esineb mis tahes tüüpi sensibiliseerimine, mitte ainult LA, on soovitatav anesteetikumide suhtes eelnevalt testida, kuna arenenud reaktsiooni tagajärjed võivad olla eluohtlikud.
Kõigi anesteetikumide talumatuse korral (vastavalt testidele) viiakse läbi esialgne allergiavastaste ravimite kuur vastavalt arsti ettekirjutusele.
Mõnel juhul (kui vajate tõsist hambaravi sekkumist) tuleks valida üldnarkoosi või kombineeritud anesteesia võimalusega kliinik.
Enne seda peate konsulteerima ka arstiga.
Väärib märkimist, et tundlikkus antibiootikumide suhtes ei tähenda reaktsiooni kõikidele ravimitele.
Kuidas seda haigust ravida
LA sümptomite ilmnemisel peate helistama kiirabi või konsulteerima arstiga.
Rasketel juhtudel toimub ravi haiglas (või isegi intensiivravi osakonnas).
Ravimiallergia ravi algab ravimi ärajätmisega.
Kui patsient sai mitut ravimit, peatatakse need kõik.
Narkootikumide ravi sõltub reaktsiooni raskusastmest.
Reaktsiooni kerge raskusastmega määratakse ravimiallergia pillid, võttes arvesse nende varasemat taluvust:
Arst eelistab ravimeid, millel on väljendunud allergiavastane toime ja minimaalne kõrvaltoimete arv. 
Selliste ravimite hulka kuuluvad:
Kui seisund ei parane, võib arst siseorganite allergilise kahjustuse tekkimisel määrata glükokortikoidide tableti või süsti (prednisoloon, deksametasoon).
Raskete reaktsioonide korral kasutatakse kortikosteroide suurtes annustes iga 5-6 tunni järel.
Nende patsientide ravi hõlmab:
- üldine võõrutusravi;
- elektrolüütide taseme ja happe-aluse tasakaalu taastamine;
- hemodünaamika säilitamine (normaalne vereringe).
Massiivsete nahakahjustuste korral tagatakse patsiendile steriilsed tingimused.
Sageli see areneb või tekib nakkusoht.
Antibiootikumi valikul võetakse arvesse võimalikku ristvormi.
Mõjutatud nahapiirkondi ravitakse:
Kombineeritud ravi hõlmab spetsiaalset dieeti:
Diagnoos põhineb järgmistel kriteeriumidel:
- kliiniliste ilmingute ilmnemine pärast ravimi kasutamist;
- pärilik eelsoodumus
- sümptomite sarnasus teiste allergiliste haigustega;
- sarnaste reaktsioonide esinemine sarnase koostise või struktuuriga ravimi suhtes;
- ilmingute kadumine (või käegakatsutav paranemine) pärast ravimi ärajätmist.
Mõnel juhul (mitme ravimi samaaegsel kasutamisel) on diagnoosimine keeruline, kui sümptomite ilmnemise ja konkreetse ravimi vahelist seost ei ole võimalik täpselt kindlaks teha.
Juhtudel, kui sümptomite päritolu ei ole selge või patsient ei tea, millisele ravimile reaktsioon tekkis, kasutatakse laboratoorseid diagnostikameetodeid (ravimite spetsiifiliste IgE klassi antikehade tuvastamine).
IgE taset saab määrata ensüümi immuunanalüüsi ja radioallergosorbenttestiga.
See välistab tüsistuste ohu, kuid on vähem tundlik ja nõuab spetsiaalset varustust.
Kuid laboratoorsete testide ebatäiuslikkus ei võimalda negatiivse tulemuse korral 100% kindlusega välistada ülitundlikkuse võimalust ravimi suhtes. Uuringu usaldusväärsus ei ületa 85%.
Raske allergia suure riski tõttu ei kasutata nahateste LA kinnitamiseks ägedal perioodil.
Samuti on need vastunäidustatud anafülaktilise šoki esinemisel varem, alla 6-aastastel lastel, raseduse ajal.
Ärahoidmine
LA arengut on raske ennustada.
On vaja loobuda ravimite ebamõistlikust kasutamisest, mida sageli valitakse eneseraviks.
Mitme ravimi samaaegne kasutamine aitab kaasa sensibiliseerimise ja sellele järgneva LA esinemisele.
Ravimit ei tohi kasutada järgmistel juhtudel:
- ravim on varem (kunagi) põhjustanud allergilise reaktsiooni;
- positiivne test (isegi kui ravimit ei ole patsiendile varem välja kirjutatud); see asetatakse mitte varem kui 48 tundi. enne kasutamist, sest sensibiliseerimine võib varieeruda, kuigi test ise võib põhjustada ülitundlikkust.
Hädaolukorras, nende vastunäidustuste olemasolul, viiakse läbi provokatiivne test, mis võimaldab sobivate sümptomite ilmnemisel läbi viia kiirendatud desensibiliseerimise (meetmed ülitundlikkuse vähendamiseks ravimi suhtes).
Provokatiivsetel testidel on suur oht raske immuunreaktsiooni tekkeks, mistõttu neid tehakse üliharva, ainult juhtudel, kui patsienti tuleb ravida ravimiga, mida tal varem oli LA.
Need testid viiakse läbi ainult haiglas.
Ägeda allergilise reaktsiooni vältimiseks on soovitatav:
- võimaluse korral ravimite süstimine jäsemesse, nii et kui ilmnevad ravimi talumatuse ilmingud, vähendage selle imendumise kiirust žguti abil;
- pärast süstimist tuleb patsienti jälgida vähemalt 30 minutit. (ambulatoorseks raviks);
- enne ravikuuri alustamist (eriti antibiootikumidega) on soovitatav teha nahatestid, omada ravimeid (šokivastane komplekt), et pakkuda ägeda reaktsiooni tekkimisel erakorralist abi ja piisavalt koolitatud personal: esmalt tehakse tilktest. , siis (kui see on negatiivne) - skarifikatsiooni test; mõnel juhul tehakse pärast seda intradermaalne test.
Eluaegne ravi selle ravimiga on LA-ga patsientidel vastunäidustatud.
Iga inimese reaktsiooni tõenäosus on väga suur.
Seda ei soodusta mitte ainult kodukeemia laialdane kasutamine, vaid ka eneseravi laialdane kasutamine.
Samal ajal juhinduvad patsiendid Internetist saadavast teabest ja kasutavad võimalust osta ravimeid ilma retseptita.
Millised on kassiallergia sümptomid? Täpsemalt artiklis.
Paljudes tsiviliseeritud riikides on käsimüügiravimite müügist loobutud.
LA-l võivad olla eluaegsed tagajärjed ja isegi surmav. Ilma arstiga konsulteerimata on ohtlik ravida!
Ravimiallergia - ravimiallergia sümptomid, põhjused ja ravi
Ravimiallergia on organismi immuunsüsteemi sekundaarne tugevnenud spetsiifiline reaktsioon ravimitele, millega kaasnevad kohalikud või üldised kliinilised ilmingud. Allergia ravimitele tekib eranditult ravimite korduval manustamisel. Ravimiallergia võib avalduda tüsistusena, mis tekib haiguse ravi käigus, või kutsehaigusena, mis kujuneb välja pikaajalisel kokkupuutel ravimitega.
Statistika järgi esineb ravimiallergiat kõige sagedamini naistel, peamiselt 31-40-aastastel inimestel, pooled allergiliste reaktsioonide juhtudest on seotud antibiootikumide võtmisega. Suukaudsel manustamisel on ravimiallergia tekkerisk väiksem kui intramuskulaarse süstimise korral ja saavutab suurimad väärtused ravimite intravenoossel manustamisel.
Ravimiallergia ravi
Ravimiallergia ravi algab ravimi kasutamise lõpetamisega, mis põhjustas allergilise reaktsiooni. Kerge ravimiallergia korral piisab ravimi lihtsast ärajätmisest, mille järel patoloogilised ilmingud kaovad kiiresti. Sageli on patsientidel toiduallergia, mille tõttu nad vajavad hüpoallergeenset dieeti koos süsivesikute tarbimise piiramisega, samuti intensiivseid maitseelamusi põhjustavate toiduainete dieedist väljajätmisega:
Ravimiallergia, mis avaldub angioödeemi ja urtikaaria kujul ning mille peatab antihistamiinikumide kasutamine. Kui allergia sümptomid püsivad, kasutatakse glükokortikosteroidide parenteraalset manustamist. Tavaliselt komplitseerivad ravimiallergia puhul limaskestade ja naha toksilised kahjustused infektsioonid, mistõttu määratakse patsientidele laia toimespektriga antibiootikume, mille valik on väga keeruline probleem. Kui nahakahjustused on ulatuslikud, käsitletakse patsienti kui põletushaiget. Seega on ravimiallergia ravi väga raske ülesanne.
Ravimiallergia sümptomid
Ravimite allergilise reaktsiooni kliinilised ilmingud jagunevad kolme rühma. Esiteks on need sümptomid, mis ilmnevad kohe või tunni jooksul pärast ravimi manustamist:
- äge urtikaaria,
- äge hemolüütiline aneemia,
- anafülaktiline šokk,
- bronhospasm,
- angioödeem.
Teine sümptomite rühm on alaägedat tüüpi allergilised reaktsioonid, mis tekivad 24 tundi pärast ravimi võtmist:
Ja lõpuks, viimane rühm sisaldab ilminguid, mis arenevad mitme päeva või nädala jooksul:
- seerumi haigus,
- siseorganite kahjustus,
- purpur ja vaskuliit,
- lümfadenopaatia,
- polüartriit,
- artralgia.
Nahalööve on kõige sagedasem ravimiallergia sümptom. Reeglina tekib see nädal pärast ravimi alustamist, sellega kaasneb sügelus ja kaob paar päeva pärast ravimi kasutamise lõpetamist. 20% juhtudest tekib allergiline neerukahjustus, mis tekib fenotiasiinide, sulfoonamiidide, antibiootikumide võtmisel, tekib kahe nädala pärast ja avastatakse ebanormaalse setena uriinis.
Maksakahjustus esineb 10% ravimiallergiaga patsientidest. Kardiovaskulaarsed kahjustused ilmnevad enam kui 30% juhtudest. Seedeorganite kahjustused esinevad 20% patsientidest ja avalduvad järgmiselt:
Liigesekahjustusega täheldatakse tavaliselt allergilist artriiti, mis tekib sulfoonamiidide, penitsilliini antibiootikumide ja pürasolooni derivaatide võtmisel.
Allergia või kõrvaltoimed?
Viimast aetakse sageli segi mõistetega: "ravimite kõrvalmõjud" ja "individuaalne ravimitalumatus". Kõrvalmõjud? need on soovimatud nähtused, mis ilmnevad ravimite võtmisel kasutusjuhendis näidatud terapeutilises annuses. Individuaalne sallimatus? need on samad soovimatud toimed, mida pole lihtsalt kõrvaltoimetena loetletud ja need on vähem levinud.
Ravimiallergiate klassifikatsioon
Ravimite toimest tulenevad tüsistused võib jagada kahte rühma:
- Vahetu manifestatsiooni tüsistused.
- Hilinenud manifestatsiooni tüsistused:
- seotud tundlikkuse muutustega;
- ei ole seotud tundlikkuse muutusega.
Esimesel kokkupuutel allergeeniga ei pruugi olla nähtavaid ega nähtamatuid ilminguid. Kuna ravimeid võetakse harva üks kord, suureneb stiimuli kuhjumisel organismi reaktsioon. Kui me räägime ohust elule, siis tulevad esile kohese avaldumise tüsistused. Allergia pärast ravimi kasutamist põhjustab:
- anafülaktiline šokk;
- nahaallergia ravimitest Quincke ödeem;
- urtikaaria;
- äge pankreatiit.
Reaktsioon võib toimuda väga lühikese aja jooksul, mõnest sekundist kuni 1-2 tunnini. See areneb kiiresti, mõnikord välkkiirelt. Vajab erakorralist arstiabi. Teist rühma väljendavad sagedamini mitmesugused dermatoloogilised ilmingud:
Ilmub päeva või enama pärast. Oluline on õigeaegselt eristada allergia naha ilminguid muudest lööbetest, sealhulgas lapseea infektsioonidest põhjustatud lööbetest. See kehtib eriti siis, kui laps on ravimi suhtes allergiline.

Ravimiallergia riskifaktorid
Ravimiallergia riskitegurid on kokkupuude ravimitega (ravimi sensibiliseerimine on tavaline tervishoiutöötajatel ja apteekritel), pikaajaline ja sagedane uimastitarbimine (pidev kasutamine on vähem ohtlik kui vahelduv kasutamine) ja polüfarmaatsia kasutamine. Lisaks suurendab ravimiallergia riski pärilik koormus, naha seenhaigused, allergiahaigused (pollinoos, bronhiaalastma jt), toiduallergiate esinemine.
Vaktsiinid, seerumid, võõrimmunoglobuliinid, dekstraanid kui valgulise iseloomuga ained on täisväärtuslikud allergeenid (põhjustab organismis antikehade moodustumist ja reageerib nendega), samas kui enamik ravimeid on hapteenid, st ained, mis omandavad. antigeensed omadused alles pärast ühendamist vereseerumi või kudede valkudega. Selle tulemusena tekivad antikehad, mis on ravimiallergia aluseks ja antigeeni uuesti sissetoomisel moodustub antigeen-antikeha kompleks, mis käivitab reaktsioonide kaskaadi.
Kõik ravimid võivad põhjustada allergilisi reaktsioone, sealhulgas allergiavastased ravimid ja isegi glükokortikoidid. Madala molekulmassiga ainete võime põhjustada allergilisi reaktsioone sõltub nende keemilisest struktuurist ja ravimi manustamisviisist.
Suukaudsel manustamisel on allergiliste reaktsioonide tekkimise tõenäosus väiksem, risk suureneb intramuskulaarsel manustamisel ja on maksimaalne ravimite intravenoossel manustamisel. Suurim sensibiliseeriv toime ilmneb ravimite intradermaalsel manustamisel. Depooravimite (insuliin, bitsilliin) kasutamine põhjustab sageli sensibilisatsiooni. Patsientide "atoopiline eelsoodumus" võib olla pärilik.
Lisaks tõelistele allergilistele reaktsioonidele võivad tekkida ka pseudoallergilised reaktsioonid. Viimaseid nimetatakse mõnikord valeallergilisteks, mitteimmunoallergilisteks. Pseudoallergilist reaktsiooni, mis on kliiniliselt sarnane anafülaktilise šokiga ja nõuab samu jõulisi meetmeid, nimetatakse anafülaktoidseks šokiks.
Kuigi seda tüüpi ravimireaktsioonid ei erine kliiniliselt, erinevad nad nende tekkemehhanismi poolest. Pseudoallergiliste reaktsioonide korral puudub ravimi suhtes sensibiliseerimine, seetõttu ei arene antigeeni-antikeha reaktsioon, kuid toimub vahendajate, näiteks histamiini ja histamiinilaadsete ainete mittespetsiifiline vabanemine.
Pseudoallergilise reaktsiooniga on võimalik:
- esinemine pärast esimest ravimite annust;
- kliiniliste sümptomite ilmnemine vastusena erinevate keemilise struktuuriga ravimite ja mõnikord ka platseebo võtmisele;
- ravimi aeglane manustamine võib ära hoida anafülaktoidse reaktsiooni, kuna ravimi kontsentratsioon veres jääb allapoole kriitilist läve ja histamiini vabanemine on aeglasem;
- vastavate ravimitega tehtud immunoloogiliste testide negatiivsed tulemused.
Histamiini vabastajate hulka kuuluvad:
- alkaloidid (atropiin, papaveriin);
- dekstraan, polüglütsiin ja mõned muud vereasendajad;
- desferaam (rauda siduv ravim; kasutatakse hemokromatoosi, hemosideroosi, rauapreparaatide üleannustamise korral);
- joodi sisaldavad radioaktiivsed ained intravaskulaarseks manustamiseks (võimalikud on ka reaktsioonid komplemendi aktiveerimise kaudu);
- no-shpa;
- opiaadid (oopium, kodeiin, morfiin, fentanüül jne);
- polümüksiin B (tseporiin, neomütsiin, gentamütsiin, amikatsiin);
- protamiinsulfaat (ravim hepariini neutraliseerimiseks).
Pseudoallergilise reaktsiooni kaudne märk on koormatud allergilise anamneesi puudumine. Pseudoallergilise reaktsiooni tekkeks on soodsaks taustaks hüpotalamuse patoloogia, suhkurtõbi, seedetrakti haigused, maksahaigused, kroonilised infektsioonid (krooniline sinusiit, krooniline bronhiit jne) ja vegetatiivne vaskulaarne düstoonia. Pseudoallergiliste reaktsioonide teket provotseerivad ka polüfarmaatika ja ravimite kasutuselevõtt annustes, mis ei vasta patsiendi vanusele ja kehakaalule.
Ravimiallergia põhjused
Ravimiallergia on individuaalne talumatus ravimi toimeaine või ravimi ühe abiaine suhtes. Selle patoloogia keskmes on allergiline reaktsioon, mis tekib organismi sensibiliseerimise tagajärjel ravimi toimeaine suhtes. See tähendab, et pärast esimest kokkupuudet selle ühendiga tekivad selle vastu antikehad. Seetõttu võib väljendunud allergia tekkida isegi siis, kui ravimit viiakse kehasse minimaalselt, kümneid ja sadu kordi vähem kui tavaline terapeutiline annus.
Ravimiallergia tekib pärast teist või kolmandat kokkupuudet ainega, kuid mitte kunagi vahetult pärast esimest kokkupuudet. See on tingitud asjaolust, et keha vajab selle aine vastaste antikehade tootmiseks aega (vähemalt 5-7 päeva). Järgmistel patsientidel on oht ravimiallergiate tekkeks:
- eneseravimite kasutamine, sageli ja pikka aega ravimite võtmine;
- allergiliste haiguste all kannatavad inimesed (bronhiaalastma, atoopiline dermatiit, toiduallergia, pollinoos jt);
- ägedate ja krooniliste haigustega patsiendid;
- nõrgenenud immuunsüsteemiga inimesed;
- väikesed lapsed;
- inimesed, kes puutuvad kokku ravimitega (apteekrid, arstid, farmaatsiatehaste töötajad jt).
Allergia võib tekkida mis tahes aine suhtes. Kuid enamasti ilmneb see järgmiste ravimite puhul:
- seerumid või immunoglobuliinid;
- penitsilliinide seeria ja sulfoonamiidide rühma antibakteriaalsed ravimid;
- mittesteroidsed põletikuvastased ravimid (aspiriin, analgin ja teised);
- valuvaigistid (novokaiin ja teised);
- ravimid, joodisisaldus;
- B-vitamiinid;
- antihüpertensiivsed ravimid.
Võib tekkida ristreaktsioone sarnaseid aineid sisaldavatele ravimitele. Seega võib novokaiini suhtes allergia korral tekkida reaktsioon sulfaniilamiidravimitele. Reaktsiooni mittesteroidsetele põletikuvastastele ravimitele võib kombineerida allergiaga toiduvärvide suhtes.
Ravimiallergia tagajärjed
Manifestatsioonide ja võimalike tagajärgede olemuse tõttu võivad isegi kerged ravimite allergilised reaktsioonid ohustada patsiendi elu. Selle põhjuseks on protsessi kiire üldistamise võimalus suhteliselt ebapiisavate ravi tingimustes, selle hilinemine seoses progresseeruva allergilise reaktsiooniga. Kalduvus progresseerumisele, protsessi süvenemine, tüsistuste esinemine on üldiselt allergiate, kuid eriti meditsiiniliste allergiate iseloomulik tunnus.
Esmaabi ravimite allergiate korral
Esmaabi anafülaktilise šoki tekkimisel tuleb anda kiiresti ja viivitamatult. Peate järgima allolevat algoritmi:
- Patsiendi seisundi halvenemisel lõpetage ravimi edasine manustamine
- Kandke süstekohale jääd, mis vähendab ravimi imendumist vereringesse
- Torgake see koht adrenaliiniga, mis põhjustab ka vasospasmi ja vähendab täiendava ravimikoguse imendumist süsteemsesse vereringesse.Sama tulemuse saavutamiseks paigaldatakse süstekoha kohale žgutt (lõdvendage seda perioodiliselt 2 minutit iga 15 minuti järel)
- Võtke kasutusele meetmed aspiratsiooni ja lämbumise vältimiseks - patsient asetatakse kõvale pinnale ja pea pööratakse küljele, närimiskumm ja eemaldatavad proteesid eemaldatakse suust.
- Looge venoosne juurdepääs perifeerse kateetri paigaldamisega
- Piisava koguse vedeliku intravenoosne manustamine, samas kui iga 2 liitri kohta peate süstima 20 mg furosemiidi (see on sunnitud diurees)
- Kontrollimatu rõhulangusega kasutatakse mezatoni
- Paralleelselt manustatakse kortikosteroide, millel on mitte ainult allergiavastane toime, vaid ka vererõhu tõus.
- Kui rõhk lubab, st süstoolne üle 90 mm Hg, manustatakse difenhüdramiini või suprastini (intravenoosselt või intramuskulaarselt).
Ravimiallergia lastel
Lastel tekib sageli allergia antibiootikumide, täpsemalt tetratsükliinide, penitsilliini, streptomütsiini ja veidi harvem ka tsefalosporiinide suhtes. Lisaks, nagu täiskasvanutel, võib see tekkida ka novokaiinist, sulfoonamiididest, bromiididest, B-vitamiinidest, aga ka nendest ravimitest, mis sisaldavad joodi või elavhõbedat. Sageli oksüdeeritakse, lagunevad ravimid pikaajalisel või ebaõigel säilitamisel, mille tulemusena muutuvad need allergeenideks.
Lastel esinev ravimiallergia on palju raskem kui täiskasvanutel – tavaline nahalööve võib olla väga mitmekesine: vesikulaarne, urtikaarialine, papulaarne, bulloosne, papulaarne-vesikulaarne või erüteemoosne. Esimesed reaktsiooni tunnused lapsel on kehatemperatuuri tõus, krambid ja vererõhu langus. Samuti võivad esineda häired neerude töös, veresoonte kahjustused ja mitmesugused hemolüütilised tüsistused.
Lastel varases eas allergilise reaktsiooni tekkimise tõenäosus sõltub teatud määral ravimi manustamisviisist. Maksimaalne oht on parenteraalne meetod, mis hõlmab süstimist, süstimist ja sissehingamist. See on eriti võimalik seedetrakti probleemide, düsbakterioosi või kombinatsioonis toiduallergiaga.
Samuti mängivad olulist rolli lapse keha ja selliste ravimite näitajad nagu bioloogiline aktiivsus, füüsikalised omadused, keemilised omadused. Need suurendavad nakkava iseloomuga haiguste allergilise reaktsiooni, samuti väljaheitesüsteemi nõrgenenud töö tõenäosust.
Esimeste sümptomite ilmnemisel on vaja kohe lõpetada kõigi lapse poolt võetud ravimite kasutamine. Ravi võib sõltuvalt raskusastmest läbi viia erinevate meetoditega: lahtistite määramine, maoloputus, allergiavastaste ravimite ja enterosorbentide võtmine. Ägedad sümptomid nõuavad lapse kiiret haiglaravi ning lisaks ravile vajab ta voodipuhkust ja rohkelt vedelikku.
Alati on parem ennetada kui ravida. Ja see on kõige olulisem laste puhul, kuna nende kehal on alati raskem toime tulla igasuguste vaevustega kui täiskasvanul. Selleks tuleb medikamentoosse ravi ravimite valikul olla äärmiselt ettevaatlik ja ettevaatlik ning teiste allergiliste haiguste või atoopilise diateesiga laste ravi nõuab erilist kontrolli.
Kui tuvastatakse keha vägivaldne reaktsioon konkreetsele ravimile ebameeldivate sümptomite kujul, ei tohiks selle korduvat manustamist lubada ja see teave tuleb märkida lapse haigusloo esiküljele. Vanemaid lapsi tuleb alati teavitada sellest, millistele ravimitele neil võib olla kõrvaltoime.
Ravimiallergia diagnoosimine
Esiteks, ravimiallergia tuvastamiseks ja diagnoosimiseks viib arst läbi põhjaliku anamneesi kogumise. Sageli piisab sellest diagnostilisest meetodist haiguse täpseks määramiseks. Anamneesi kogumise põhiprobleem on allergiline anamnees. Ja peale patsiendi enda küsib arst kõigilt tema sugulastelt erinevat tüüpi allergiate olemasolu perekonnas.
Lisaks teeb arst täpsete sümptomite tuvastamata jätmise või vähese informatsiooni tõttu diagnoosimiseks laboratoorsed uuringud. Nende hulka kuuluvad laboriuuringud ja provokatiivsed testid. Testimine viiakse läbi nende ravimitega, millele organism peaks reageerima.
Ravimiallergia diagnoosimise laboratoorsed meetodid hõlmavad järgmist:
- radioallergosorbent meetod,
- ensüümi immuunanalüüs,
- Shelley basofiilne test ja selle variandid,
- kemoluminestsentsi meetod,
- fluorestsentsmeetod,
- sulfidoleukotrieenide ja kaaliumiioonide vabanemise test.
Harvadel juhtudel viiakse ravimiallergia diagnoosimine läbi provokatiivsete testide meetodite abil. Seda meetodit saab kasutada ainult siis, kui anamneesi või laboratoorsete analüüside põhjal ei ole võimalik allergeeni kindlaks teha. Allergoloog võib provokatiivseid teste läbi viia spetsiaalses elustamisseadmetega varustatud laboris. Tänapäeva allergoloogias on kõige levinum ravimiallergia diagnostiline meetod keelealune test.
Kuidas ravida ravimite allergiat?
Allergiat ravimitele võib täheldada mitte ainult inimestel, kellel on sellele kalduvus, vaid ka paljudel raskelt haigetel inimestel. Samal ajal on naistel suurem kalduvus ravimiallergiale kui meestel. See võib olla ravimite absoluutse üleannustamise tagajärg sellistel juhtudel, kui on ette nähtud liiga suur annus.
- Võtke külm dušš ja tehke põletikulisele nahale külm kompress.
- Kandke ainult riideid, mis ei ärrita teie nahka.
- Rahune maha ja proovi oma aktiivsust madalal hoida. Naha sügeluse vähendamiseks kasutage päikesepõletuse jaoks mõeldud salvi või kreemi. Võite võtta ka antihistamiinikume.
- Konsulteerige spetsialistiga või kutsuge kiirabi, eriti sümptomite tõsiduse osas. Kui teil tekivad anafülaksia sümptomid (raske allergiline reaktsioon, kehaseisundis hakkab tekkima ülitundlikkus, urtikaaria), proovige enne arsti saabumist rahulikuks jääda. Kui saate neelata, võtke antihistamiinikumid.
- Kui teil on hingamisraskused ja vilistav hingamine, kasutage epinefriini või bronhodilataatorit. Need ravimid aitavad hingamisteid laiendada. Heitke pikali tasasele pinnale (nagu põrand) ja tõstke jalad üles. See suurendab aju verevoolu. Nii saate vabaneda nõrkusest ja pearinglusest.
- Paljud allergilised ravimireaktsioonid taanduvad iseenesest paar päeva pärast reaktsiooni põhjustanud ravimi kasutamise lõpetamist. Seetõttu taandub ravi reeglina sügeluse ja valu ravile.
- Mõnel juhul võib ravim olla elupäästev ja seetõttu ei saa seda katkestada. Sellises olukorras peate taluma allergia ilminguid ja sümptomeid, näiteks nõgestõbi või palavik. Näiteks bakteriaalse endokardiidi ravimisel penitsilliiniga ravitakse urtikaariat glükokortikoidiga.
- Kõige tõsisemate ja eluohtlike sümptomite (anafülaktiline reaktsioon), hingamisraskuste või isegi teadvusekaotuse korral manustatakse epinefriini.
- Tavaliselt määrab arst selliseid ravimeid nagu: steroidid (prednisoon), antihistamiinikumid või histamiini blokaatorid (famotidiin, tagamet või ranitidiin). Väga raskete reaktsioonide korral tuleb patsient hospitaliseerida nii pikaajaliseks raviks kui ka jälgimiseks.
Ravimiallergiate ennetamine
Patsiendi ajalugu tuleb võtta vastutustundlikult. Ravimiallergiate tuvastamisel haiguse ajaloos on vaja märkida ravimid, mis põhjustavad allergilist reaktsiooni. Need ravimid tuleks asendada mõne teise ravimiga, millel pole ühiseid antigeenseid omadusi, välistades sellega ristallergia võimaluse. Lisaks on vaja välja selgitada, kas patsient ja tema sugulased põevad allergilist haigust. Allergilise riniidi, bronhiaalastma, urtikaaria, heinapalaviku ja muude allergiliste haiguste esinemine patsiendil on vastunäidustuseks väljendunud allergeensete omadustega ravimite kasutamisele.
Postituse vaatamisi: 4030
Ravimid on valmistatud ainetest, mis võivad olla organismile mürgised. Kui võtta vastavalt juhistele või arsti ettekirjutusele, ei põhjusta ravim mürgistust ja mõjub positiivselt. Näiteks vähendab see valu, hävitab infektsioone ja parandab südame tööd. Lisaks positiivsele reaktsioonile on ravimitel ka teine toime, mis võib negatiivselt mõjutada inimorganite tööd – ja allergilisi reaktsioone.
Ravimiallergia sümptomid võib jagada kolme rühma. 1. tüüpi sümptomid hõlmavad ägedaid reaktsioone, mis tekivad kohe või tunni jooksul pärast ravimi võtmist. Nende hulgas on anafülaktiline šokk, Quincke turse, bronhiaalastma rünnak, äge urtikaaria ja aneemia. 2. rühma sümptomid hõlmavad reaktsioone, mis ilmnevad päeva jooksul pärast ravimi võtmist. Sellisel juhul ei pruugi muutused inimesele märgatavad olla ja neid saab tuvastada alles vereanalüüside käigus. Pikaajalised allergilised reaktsioonid võib liigitada 3. rühma. Need arenevad mitu päeva pärast ravimi võtmist ja on kõige keerulisemad. Tüüp 3 hõlmab seerumtõbe (lööve, sügelus, palavik, hüpotensioon, lümfadenopaatia jne), allergilisi verehaigusi, põletikke liigestes ja erinevate kehaosade lümfisõlmedes.
Ravimiallergia tunnused
Ravimiallergiat eristab selle paroksüsmaalne algus. Samal ajal võib sama ravim pärast iga annust põhjustada erinevaid allergilisi reaktsioone, mis erinevad mitte ainult tüübi, vaid ka intensiivsuse poolest.
Allergiate nahailmingud on üks levinumaid reaktsioone. Nahale võivad tekkida täpilised, sõlmelised, villilised lööbed, mis võivad välja näha nagu roosa samblik, ekseem või eksudatiivne diatees. Kõige sagedasemad sümptomid on Quincke ödeem ja urtikaaria, mis on sageli ainsad allergilise reaktsiooni ilmingud konkreetsele ravimile. Kõige sagedamini võib urtikaaria ilmneda penitsilliini kasutamise tõttu.
Kui tekib ravimiallergia, peab patsient alternatiivse ravimi määramiseks ühendust võtma raviarstiga. Enne konsultatsiooni peate lõpetama ravimi võtmise. Raskete allergiasümptomite korral võite kasutada antihistamiine (näiteks Claritin, Zyrtec, Flixonase). Kui patsiendil ilmnevad anafülaktilise šoki tunnused, on vaja kiiresti kutsuda kiirabi. Arsti poole tuleks pöörduda ka ulatusliku lööbe ja bronhiaalastma ilmnemisel.
See on organismi immuunsüsteemi sekundaarne tõhustatud spetsiifiline reaktsioon ravimite võtmisele, millega kaasnevad kohalikud või üldised kliinilised ilmingud.
Haigus on individuaalne talumatus ravimi toimeaine või ravimi ühe abiaine suhtes.
Allergia ravimitele tekib eranditult ravimite korduval manustamisel. Haigus võib avalduda tüsistusena, mis tekib haiguse ravi käigus, või kutsehaigusena, mis areneb välja pikaajalisel kokkupuutel ravimitega.
Nahalööve on kõige sagedasem ravimiallergia sümptom. Reeglina tekib see nädal pärast ravimi alustamist, sellega kaasneb sügelus ja kaob paar päeva pärast ravimi kasutamise lõpetamist.
Statistika järgi esineb ravimiallergiat kõige sagedamini naistel, peamiselt 31-40-aastastel inimestel, pooled allergiliste reaktsioonide juhtudest on seotud antibiootikumide võtmisega.
Suukaudsel manustamisel on ravimiallergia tekkerisk väiksem kui intramuskulaarse süstimise korral ja saavutab suurimad väärtused ravimite intravenoossel manustamisel.
Ravimiallergia sümptomid
Ravimite allergilise reaktsiooni kliinilised ilmingud jagunevad kolme rühma. Esiteks on need sümptomid, mis ilmnevad kohe või tunni jooksul pärast ravimi manustamist:
- äge urtikaaria;
- äge hemolüütiline aneemia;
- anafülaktiline šokk;
- bronhospasm;
- angioödeem.
Teine sümptomite rühm on alaägedat tüüpi allergilised reaktsioonid, mis tekivad 24 tundi pärast ravimi võtmist:
- makulopapulaarne eksanteem;
- agranulotsütoos;
- palavik;
- trombotsütopeenia.
Ja lõpuks, viimane rühm sisaldab ilminguid, mis arenevad mitme päeva või nädala jooksul:
- seerumihaigus;
- siseorganite kahjustus;
- purpur ja vaskuliit;
- lümfadenopaatia;
- polüartriit;
- artralgia.
20% juhtudest tekib allergiline neerukahjustus, mis tekib fenotiasiinide, sulfoonamiidide, antibiootikumide võtmisel, tekib kahe nädala pärast ja avastatakse ebanormaalse setena uriinis.
Maksakahjustus esineb 10% ravimiallergiaga patsientidest. Kardiovaskulaarsed kahjustused ilmnevad enam kui 30% juhtudest. Seedeorganite kahjustused esinevad 20% patsientidest ja avalduvad järgmiselt:
- enteriit;
- stomatiit;
- gastriit;
- igemepõletik;
- koliit;
- glossiit.
Liigesekahjustusega täheldatakse tavaliselt allergilist artriiti, mis tekib sulfoonamiidide, penitsilliini antibiootikumide ja pürasolooni derivaatide võtmisel.
Ravimiallergia sümptomite kirjeldused:
Ravimiallergia ravi
Ravimiallergia ravi algab ravimi kasutamise lõpetamisega, mis põhjustas allergilise reaktsiooni. Kerge ravimiallergia korral piisab ravimi lihtsast ärajätmisest, mille järel patoloogilised ilmingud kaovad kiiresti.
Sageli on patsientidel toiduallergia, mille tõttu nad vajavad hüpoallergeenset dieeti koos süsivesikute tarbimise piiramisega, samuti intensiivseid maitseelamusi põhjustavate toiduainete dieedist väljajätmisega:
- kibe;
- soolane;
- magus;
- hapu;
- vürtsid;
- suitsuliha jne.
Ravimiallergia, mis avaldub angioödeemi ja urtikaaria kujul ning mille peatab antihistamiinikumide kasutamine. Kui allergia sümptomid püsivad, kasutatakse glükokortikosteroidide parenteraalset manustamist.
Tavaliselt komplitseerivad ravimiallergia puhul limaskestade ja naha toksilised kahjustused infektsioonid, mistõttu määratakse patsientidele laia toimespektriga antibiootikume, mille valik on väga keeruline probleem.
Kui nahakahjustused on ulatuslikud, käsitletakse patsienti kui põletushaiget. Seega on ravimiallergia ravi väga raske ülesanne.
Milliste arstide poole pöörduda ravimite allergia korral:
Kuidas ravida ravimite allergiat?
Allergiat ravimitele võib täheldada mitte ainult inimestel, kellel on sellele kalduvus, vaid ka paljudel raskelt haigetel inimestel. Samal ajal on naistel suurem kalduvus ravimiallergiale kui meestel. See võib olla ravimite absoluutse üleannustamise tagajärg sellistel juhtudel, kui on ette nähtud liiga suur annus.
| Võtke külm dušš ja tehke põletikulisele nahale külm kompress. |
| Kandke ainult riideid, mis ei ärrita teie nahka. |
| Rahune maha ja proovi oma aktiivsust madalal hoida. Naha sügeluse vähendamiseks kasutage päikesepõletuse jaoks mõeldud salvi või kreemi. Võite võtta ka antihistamiinikume. |
| Konsulteerige spetsialistiga või kutsuge kiirabi, eriti sümptomite tõsiduse osas. Kui teil tekivad anafülaksia sümptomid (raske allergiline reaktsioon, kehaseisundis hakkab tekkima ülitundlikkus, urtikaaria), proovige enne arsti saabumist rahulikuks jääda. Kui saate neelata, võtke antihistamiinikumid. |
| Kui teil on hingamisraskused ja vilistav hingamine, kasutage epinefriini või bronhodilataatorit. Need ravimid aitavad hingamisteid laiendada. Heitke pikali tasasele pinnale (nagu põrand) ja tõstke jalad üles. See suurendab aju verevoolu. Nii saate vabaneda nõrkusest ja pearinglusest. |
| Paljud allergilised ravimireaktsioonid taanduvad iseenesest paar päeva pärast reaktsiooni põhjustanud ravimi kasutamise lõpetamist. Seetõttu taandub ravi reeglina sügeluse ja valu ravile. |
| Mõnel juhul võib ravim olla elupäästev ja seetõttu ei saa seda katkestada. Sellises olukorras peate taluma allergia ilminguid ja sümptomeid, näiteks nõgestõbi või palavik. Näiteks bakteriaalse endokardiidi ravimisel penitsilliiniga ravitakse urtikaariat glükokortikoidiga. |
| Kõige tõsisemate ja eluohtlike sümptomite (anafülaktiline reaktsioon), hingamisraskuste või isegi teadvusekaotuse korral manustatakse epinefriini. |
| Tavaliselt määrab arst selliseid ravimeid nagu: steroidid (prednisoon), antihistamiinikumid või histamiini blokaatorid (famotidiin, tagamet või ranitidiin). Väga raskete reaktsioonide korral tuleb patsient hospitaliseerida nii pikaajaliseks raviks kui ka jälgimiseks. |
Allergia või kõrvaltoimed?
Viimast aetakse sageli segi mõistetega: "ravimite kõrvalmõjud" ja "individuaalne ravimitalumatus". Kõrvaltoimed on soovimatud toimed, mis tekivad ravimite võtmisel terapeutilises annuses, mis on näidatud kasutusjuhendis. Individuaalne talumatus – need on samad kõrvaltoimed, ainult neid ei ole kõrvalnähtudena loetletud ja need on vähem levinud.
Ravimiallergiate klassifikatsioon
Ravimite toimest tulenevad tüsistused võib jagada kahte rühma:
- Vahetu manifestatsiooni tüsistused.
- Hilinenud manifestatsiooni tüsistused:
- seotud tundlikkuse muutustega;
- ei ole seotud tundlikkuse muutusega.
Esimesel kokkupuutel allergeeniga ei pruugi olla nähtavaid ega nähtamatuid ilminguid. Kuna ravimeid võetakse harva üks kord, suureneb stiimuli kuhjumisel organismi reaktsioon. Kui me räägime ohust elule, siis tulevad esile kohese avaldumise tüsistused.
Allergia pärast ravimi kasutamist põhjustab:
- anafülaktiline šokk;
- nahaallergia ravimitest, Quincke ödeem;
- urtikaaria;
- äge pankreatiit.
Reaktsioon võib toimuda väga lühikese aja jooksul, mõnest sekundist kuni 1-2 tunnini. See areneb kiiresti, mõnikord välkkiirelt. Vajab erakorralist arstiabi. Teist rühma väljendavad sagedamini mitmesugused dermatoloogilised ilmingud:
- erütroderma;
- eksudatiivne erüteem;
- leetrite lööve.
Ilmub päeva või enama pärast. Oluline on õigeaegselt eristada allergia naha ilminguid muudest lööbetest, sealhulgas lapseea infektsioonidest põhjustatud lööbetest. See kehtib eriti siis, kui laps on ravimi suhtes allergiline.
Ravimiallergia riskifaktorid
Ravimiallergia riskitegurid on kokkupuude ravimitega (ravimi sensibiliseerimine on tavaline tervishoiutöötajatel ja apteekritel), pikaajaline ja sagedane uimastitarbimine (pidev kasutamine on vähem ohtlik kui vahelduv kasutamine) ja polüfarmaatsia kasutamine.
Lisaks suureneb ravimiallergia risk:
- pärilik koormus;
- naha seenhaigused;
- allergilised haigused;
- kellel on toiduallergia.
Vaktsiinid, seerumid, võõrimmunoglobuliinid, dekstraanid kui valgulise iseloomuga ained on täisväärtuslikud allergeenid (põhjustab organismis antikehade moodustumist ja reageerib nendega), samas kui enamik ravimeid on hapteenid, st ained, mis omandavad. antigeensed omadused alles pärast ühendamist vereseerumi või kudede valkudega.
Selle tulemusena tekivad antikehad, mis on ravimiallergia aluseks ja antigeeni uuesti sissetoomisel moodustub antigeen-antikeha kompleks, mis käivitab reaktsioonide kaskaadi.
Kõik ravimid võivad põhjustada allergilisi reaktsioone, sealhulgas allergiavastased ravimid ja isegi glükokortikoidid. Madala molekulmassiga ainete võime põhjustada allergilisi reaktsioone sõltub nende keemilisest struktuurist ja ravimi manustamisviisist.
Suukaudsel manustamisel on allergiliste reaktsioonide tekkimise tõenäosus väiksem, risk suureneb intramuskulaarsel manustamisel ja on maksimaalne ravimite intravenoossel manustamisel. Suurim sensibiliseeriv toime ilmneb ravimite intradermaalsel manustamisel. Depooravimite (insuliin, bitsilliin) kasutamine põhjustab sageli sensibilisatsiooni. Patsientide "atoopiline eelsoodumus" võib olla pärilik.
Ravimiallergia põhjused
Selle patoloogia keskmes on allergiline reaktsioon, mis tekib organismi sensibiliseerimise tagajärjel ravimi toimeaine suhtes. See tähendab, et pärast esimest kokkupuudet selle ühendiga tekivad selle vastu antikehad. Seetõttu võib väljendunud allergia tekkida isegi siis, kui ravimit viiakse kehasse minimaalselt, kümneid ja sadu kordi vähem kui tavaline terapeutiline annus.
Ravimiallergia tekib pärast teist või kolmandat kokkupuudet ainega, kuid mitte kunagi vahetult pärast esimest kokkupuudet. See on tingitud asjaolust, et keha vajab selle aine vastaste antikehade tootmiseks aega (vähemalt 5-7 päeva).
Järgmistel patsientidel on oht ravimiallergiate tekkeks:
- eneseravimite kasutamine;
- allergiliste haiguste all kannatavad inimesed;
- ägedate ja krooniliste haigustega patsiendid;
- nõrgenenud immuunsüsteemiga inimesed;
- väikesed lapsed;
- inimesed, kes puutuvad narkootikumidega kokku.
Allergia võib tekkida mis tahes aine suhtes. Kuid enamasti ilmneb see järgmiste ravimite puhul:
- seerumid või immunoglobuliinid;
- penitsilliinide seeria ja sulfoonamiidide rühma antibakteriaalsed ravimid;
- mittesteroidsed põletikuvastased ravimid;
- valuvaigistid;
- ravimid, joodisisaldus;
- B-vitamiinid;
- antihüpertensiivsed ravimid.
Võib tekkida ristreaktsioone sarnaseid aineid sisaldavatele ravimitele. Seega võib novokaiini suhtes allergia korral tekkida reaktsioon sulfaniilamiidravimitele. Reaktsiooni mittesteroidsetele põletikuvastastele ravimitele võib kombineerida allergiaga toiduvärvide suhtes.
Ravimiallergia tagajärjed
Manifestatsioonide ja võimalike tagajärgede olemuse tõttu võivad isegi kerged ravimite allergilised reaktsioonid ohustada patsiendi elu. Selle põhjuseks on protsessi kiire üldistamise võimalus suhteliselt ebapiisavate ravi tingimustes, selle hilinemine seoses progresseeruva allergilise reaktsiooniga.
Kalduvus progresseerumisele, protsessi süvenemine, tüsistuste esinemine on üldiselt allergiate, kuid eriti meditsiiniliste allergiate iseloomulik tunnus.
Esmaabi ravimite allergiate korral
Esmaabi anafülaktilise šoki tekkimisel tuleb anda kiiresti ja viivitamatult. Peate järgima allolevat algoritmi:
| Patsiendi seisundi halvenemisel lõpetage ravimi edasine manustamine. |
| Kandke süstekohale jääd, mis vähendab ravimi imendumist vereringesse. |
| Torgake see koht adrenaliiniga, mis põhjustab ka vasospasmi ja vähendab täiendava ravimikoguse imendumist süsteemsesse vereringesse.Sama tulemuse saavutamiseks paigaldatakse süstekoha kohale žgutt (lõdvendage seda perioodiliselt 2 minutit iga 15 minuti järel) . |
| Võtke kasutusele meetmed aspiratsiooni ja lämbumise vältimiseks - patsient asetatakse kõvale pinnale ja pea pööratakse külili, suust eemaldatakse närimiskumm ja eemaldatavad proteesid. |
| Looge venoosne juurdepääs perifeerse kateetri paigaldamisega. |
| Piisava koguse vedeliku manustamine intravenoosselt, samas kui iga 2 liitri kohta on vaja süstida 20 mg furosemiidi (see on sunnitud diurees). |
| Kontrollimatu rõhulangusega kasutatakse mezatoni. |
| Paralleelselt manustatakse kortikosteroide, millel on mitte ainult allergiavastane toime, vaid ka vererõhu tõus. |
| Kui rõhk lubab, st süstoolne üle 90 mm Hg, manustatakse difenhüdramiini või suprastini (intravenoosselt või intramuskulaarselt). |
Ravimiallergia lastel
Lastel tekib sageli allergia antibiootikumide, täpsemalt tetratsükliinide, penitsilliini, streptomütsiini ja veidi harvem ka tsefalosporiinide suhtes. Lisaks, nagu täiskasvanutel, võib see tekkida ka novokaiinist, sulfoonamiididest, bromiididest, B-vitamiinidest, aga ka nendest ravimitest, mis sisaldavad joodi või elavhõbedat. Sageli oksüdeeritakse, lagunevad ravimid pikaajalisel või ebaõigel säilitamisel, mille tulemusena muutuvad need allergeenideks.
Lastel esinevad ravimiallergiad on palju raskemad kui täiskasvanutel - tavaline nahalööve võib olla väga mitmekesine:
- vesikulaarne;
- urtikaaria;
- papulaarne;
- bulloosne;
- papulaarne-vesikulaarne;
- erüteem-lamerakujuline.
Esimesed reaktsiooni tunnused lapsel on kehatemperatuuri tõus, krambid ja vererõhu langus. Samuti võivad esineda häired neerude töös, veresoonte kahjustused ja mitmesugused hemolüütilised tüsistused.
Lastel varases eas allergilise reaktsiooni tekkimise tõenäosus sõltub teatud määral ravimi manustamisviisist. Maksimaalne oht on parenteraalne meetod, mis hõlmab süstimist, süstimist ja sissehingamist. See on eriti võimalik seedetrakti probleemide, düsbakterioosi või kombinatsioonis toiduallergiaga.
Samuti mängivad olulist rolli lapse keha ja selliste ravimite näitajad nagu bioloogiline aktiivsus, füüsikalised omadused, keemilised omadused. Need suurendavad nakkava iseloomuga haiguste allergilise reaktsiooni, samuti väljaheitesüsteemi nõrgenenud töö tõenäosust.
Esimeste sümptomite ilmnemisel on vaja kohe lõpetada kõigi lapse poolt võetud ravimite kasutamine.
Ravi võib sõltuvalt raskusastmest läbi viia erinevate meetoditega:
- lahtistite väljakirjutamine;
- maoloputus;
- allergiavastaste ravimite võtmine;
- enterosorbentide kasutamine.
Ägedad sümptomid nõuavad lapse kiiret haiglaravi ning lisaks ravile vajab ta voodipuhkust ja rohkelt vedelikku.
Alati on parem ennetada kui ravida. Ja see on kõige olulisem laste puhul, kuna nende kehal on alati raskem toime tulla igasuguste vaevustega kui täiskasvanul. Selleks tuleb medikamentoosse ravi ravimite valikul olla äärmiselt ettevaatlik ja ettevaatlik ning teiste allergiliste haiguste või atoopilise diateesiga laste ravi nõuab erilist kontrolli.
Kui tuvastatakse keha vägivaldne reaktsioon konkreetsele ravimile ebameeldivate sümptomite kujul, ei tohiks selle korduvat manustamist lubada ja see teave tuleb märkida lapse haigusloo esiküljele. Vanemaid lapsi tuleb alati teavitada sellest, millistele ravimitele neil võib olla kõrvaltoime.
Ravimiallergia diagnoosimine
Esiteks, ravimiallergia tuvastamiseks ja diagnoosimiseks viib arst läbi põhjaliku anamneesi kogumise. Sageli piisab sellest diagnostilisest meetodist haiguse täpseks määramiseks. Anamneesi kogumise põhiprobleem on allergiline anamnees. Ja peale patsiendi enda küsib arst kõigilt tema sugulastelt erinevat tüüpi allergiate olemasolu perekonnas.
Lisaks teeb arst täpsete sümptomite tuvastamata jätmise või vähese informatsiooni tõttu diagnoosimiseks laboratoorsed uuringud. Nende hulka kuuluvad laboriuuringud ja provokatiivsed testid. Testimine viiakse läbi nende ravimitega, millele organism peaks reageerima.
Ravimiallergia diagnoosimise laboratoorsed meetodid hõlmavad järgmist:
- radioallergosorbent meetod;
- ensüümi immuunanalüüs;
- Shelley basofiilne test ja selle variandid;
- kemoluminestsentsmeetod;
- fluorestsentsmeetod;
- sulfidoleukotrieenide ja kaaliumiioonide vabanemise test.
Harvadel juhtudel viiakse ravimiallergia diagnoosimine läbi provokatiivsete testide meetodite abil. Seda meetodit saab kasutada ainult siis, kui anamneesi või laboratoorsete analüüside põhjal ei ole võimalik allergeeni kindlaks teha. Allergoloog võib provokatiivseid teste läbi viia spetsiaalses elustamisseadmetega varustatud laboris. Tänapäeva allergoloogias on kõige levinum ravimiallergia diagnostiline meetod keelealune test.
Ravimiallergiate ennetamine
Patsiendi ajalugu tuleb võtta vastutustundlikult. Ravimiallergiate tuvastamisel haiguse ajaloos on vaja märkida ravimid, mis põhjustavad allergilist reaktsiooni. Need ravimid tuleks asendada mõne teise ravimiga, millel pole ühiseid antigeenseid omadusi, välistades sellega ristallergia võimaluse.
Lisaks on vaja välja selgitada, kas patsient ja tema sugulased põevad allergilist haigust.
Allergilise riniidi, bronhiaalastma, urtikaaria, heinapalaviku ja muude allergiliste haiguste esinemine patsiendil on vastunäidustuseks väljendunud allergeensete omadustega ravimite kasutamisele.
Pseudoallergiline reaktsioon
Lisaks tõelistele allergilistele reaktsioonidele võivad tekkida ka pseudoallergilised reaktsioonid. Viimaseid nimetatakse mõnikord valeallergilisteks, mitteimmunoallergilisteks. Pseudoallergilist reaktsiooni, mis on kliiniliselt sarnane anafülaktilise šokiga ja nõuab samu jõulisi meetmeid, nimetatakse anafülaktoidseks šokiks.
Kuigi seda tüüpi ravimireaktsioonid ei erine kliiniliselt, erinevad nad nende tekkemehhanismi poolest. Pseudoallergiliste reaktsioonide korral ei esine sensibiliseerimist ravimi suhtes, seetõttu ei arene antigeeni-antikeha reaktsioon, kuid toimub vahendajate, näiteks histamiini ja histamiinilaadsete ainete mittespetsiifiline vabanemine.
Pseudoallergilise reaktsiooniga on võimalik:
Histamiini vabastajate hulka kuuluvad:
- alkaloidid (atropiin, papaveriin);
- dekstraan, polüglütsiin ja mõned muud vereasendajad;
- Desferam (rauda siduv ravim);
- jodeeritud radioaktiivsed ained intravaskulaarseks manustamiseks;
- no-shpa;
- opiaadid;
- polümüksiin B;
- protamiinsulfaat.
Pseudoallergilise reaktsiooni kaudne märk on koormatud allergilise anamneesi puudumine. Pseudoallergilise reaktsiooni tekkeks on soodsaks taustaks järgmised haigused:
- hüpotalamuse patoloogia;
- diabeet;
- seedetrakti haigused;
- maksahaigus;
- kroonilised infektsioonid;
- vegetatiivne düstoonia.
Pseudoallergiliste reaktsioonide teket provotseerivad ka polüfarmaatika ja ravimite kasutuselevõtt annustes, mis ei vasta patsiendi vanusele ja kehakaalule.
Küsimused ja vastused teemal "Ravimiallergia"
küsimus:Minul ja mu emal on ravimiallergia (analgin, paratsetamool, aspiriin, peaaegu kõik palavikuvastased ravimid). Paratsetamooli proovid näitasid neg. reaktsioon. Kuidas seda ravida?
Vastus: Ravimiallergiat ei ravita. Peate need lihtsalt välistama.
küsimus:Milliseid teste ja kus saab teha kõigi ravimirühmade allergeenide määramiseks? Olen olnud ravimite suhtes allergiline üle kümne aasta ja ei oska kindlaks teha, millistele. Erinevate haiguste korral on välja kirjutatud mitu ravimit ja pole võimalik kindlaks teha, millised allergiad on põhjustatud, kuna neid võetakse samal päeval. Allergia - urtikaaria üle keha, kuid ilma sügeluseta, avaldub pärast ravimite võtmist mõne tunni pärast, algul kõrge palavikuga ja alles järgmisel päeval on kehal lööve. Ma ei saa temperatuuri määrata haiguse või allergia tõttu. Täpselt allergiline finalgonile, sinupretile (sügelus). Palun aidake, iga uus ravim on minu keha proovilepanek.
Vastus: Selliseid analüüse ei ole. Ravimiallergia määramisel on peamine asi allergia ajalugu, see tähendab, et soovitused põhinevad teie kogemustel ravimitega. Mõningaid teste saab teha, kuid need on provokatiivsed testid ja neid tehakse ainult äärmisel vajadusel. Usaldusväärsed laboratoorsed meetodid ravimiallergia määramiseks praktiliselt puuduvad. Ravimitest, mille suhtes olete kindlasti allergiline: Finalgon on ärritava toimega ravim, annab üsna sageli allergilisi reaktsioone, Siluprent on taimne ravim, mis tahes rohi, mis selle koostisse kuulub, võib põhjustada allergiat. Proovige koostada nimekiri ravimitest, mida olete võtnud ja millises kombinatsioonis. Selle loendi põhjal saab allergoloog määrata allergia põhjuse ja otsustada, kas teil on vaja mingeid analüüse. Igal juhul, kui hädaolukorda pole (väga tõsine haigus), tuleks hakata ravimeid võtma ükshaaval ja jälgima oma reaktsiooni.
Mõnikord tekib allergia ootamatult ja ähvardavalt. Mida sellistel juhtudel teha? Kuidas avaldub allergia ravimite vastu, kuidas mitte sattuda segadusse, kui enda või lähedaste elu on ohus? Nendele küsimustele vastamiseks peate oma vaenlast uurima. Allergia on spetsiifiline immuunsüsteem, mis väljendub antikehade ja immuunsete T-lümfotsüütide tootmises.
Erinevatele stiimulitele on palju spetsiifilisi reaktsioone. Kõige salakavalam ja ohtlikum on allergia ravimitele.
Oht seisneb selles, et haigus ei pruugi ilmneda kohe, vaid allergeen organismis kuhjudes. Teine raskus seisneb ravimite allergia sümptomites. Need võivad olla väga erinevad ja mõnikord ei ole need seotud konkreetse ravimi kasutamisega. Selleks, et mõista, milliseid meetmeid tuleks võtta ravimiallergia õigeaegseks diagnoosimiseks ja raviks, tuleks ravimiallergia tüsistused klassifitseerida.
Klassifikatsioon
Ravimite toimest tulenevad tüsistused võib jagada kahte rühma:
1. Vahetu manifestatsiooni tüsistused.
2. Hilinenud manifestatsiooni tüsistused: a) seotud tundlikkuse muutustega;
b) ei ole seotud tundlikkuse muutusega.
Esimesel kokkupuutel allergeeniga ei pruugi olla nähtavaid ega nähtamatuid ilminguid. Kuna ravimeid võetakse harva üks kord, suureneb stiimuli kuhjumisel organismi reaktsioon. Kui me räägime ohust elule, siis tulevad esile kohese avaldumise tüsistused. Allergia pärast ravimi kasutamist põhjustab:

Reaktsioon võib toimuda väga lühikese aja jooksul, mõnest sekundist kuni 1-2 tunnini. See areneb kiiresti, mõnikord välkkiirelt. Vajab erakorralist arstiabi.
Teist rühma väljendavad sagedamini mitmesugused dermatoloogilised ilmingud:
- erütroderma;
- eksudatiivne erüteem;
- leetrite lööve.
Ilmub päeva või enama pärast. Oluline on õigeaegselt eristada allergia naha ilminguid muudest lööbetest, sealhulgas lapseea infektsioonidest põhjustatud lööbetest. See kehtib eriti siis, kui laps on ravimi suhtes allergiline.
Allergia etapid
- Otsene kokkupuude allergeeniga. Sobivate antikehade väljatöötamise vajaduse tekkimine.
- Spetsiifiliste ainete vabanemine organismist - allergilised vahendajad: histamiin, serotoniin, bradükiniin, atsetüülkoliin, "šokimürgid". Vere histamiini omadused vähenevad.
- On vereloome rikkumine, silelihaste spasmid, raku tsütolüüs.
- Allergia otsene ilming vastavalt ühele ülalnimetatud tüüpidest (kohene ja hiline manifestatsioon).
Keha kogub "vaenlase" elemendi ja näitab ravimiallergia sümptomeid. Risk suureneb, kui:
On geneetiline eelsoodumus (ravimiallergia esinemine ühel põlvkonnal);
Ühe ravimi (eriti penitsilliini või tsefalosporiini antibiootikumide, aspiriini sisaldavate ravimite) või mitme ravimi pikaajaline kasutamine;
Ravimite kasutamine ilma arsti järelevalveta.
Nüüd tekib küsimus, et kui on allergia ravimitele, mida ma peaksin tegema?
Esmaabi allergiate korral kohese manifestatsiooniga
On vaja olukorda õigesti hinnata ja kohe tegutseda. on sisuliselt sama reaktsioon. Nahale hakkavad tekkima mitmed sügelevad portselanvalged või kahvaturoosad villid (urtikaaria). Seejärel tekib ulatuslik naha ja limaskestade turse (Quincke ödeem).

Turse tagajärjel muutub hingamine raskeks ja tekib lämbumine. Surma vältimiseks peate:
Kutsuge viivitamatult kiirabi;
Loputage magu, kui ravim saabus hiljuti;
Kui ravimikapp sisaldab ühte sellistest ravimitest nagu Prednisoloon, Dimedrol, Pipolfen, Suprastin, Diazolin, võtke see kohe sisse;
Enne kiirabi saabumist ärge jätke kannatanut minutikski;
Nahasügeluse vähendamiseks määrige villide pind 0,5-1% mentooli või salitsüülhappe lahusega.
Keha kõige ohtlikum reaktsioon ravimiallergiale on anafülaktiline šokk. Ravimiallergia sümptomid sellisel kujul on hirmutavad. Rõhk langeb järsult, patsient muutub kahvatuks, tekib teadvusekaotus, krambid. Oluline on mitte paanikasse sattuda. Esmaabi:
Helista "kiirabi";
Pöörake pea ühele küljele, võtke hambad lahti ja tõmmake keel välja;
Asetage patsient nii, et alajäsemed oleksid veidi peast kõrgemal;
Ravimitest kasutatakse ravimit "Adrenaliin".
Quincke turse ja anafülaktiline šokk nõuavad viivitamatut haiglaravi.
Esmaabi allergiate korral koos hilinenud manifestatsiooniga
See on vähem ohtlik ravimiallergia. Ravi võib läbi viia kodus, kuid arsti järelevalve all.
Kuidas ravimiallergia nahal avaldub:
Piiratud lööbed (teatud kehaosadel);
Laialt levinud lööbed (ühtlane lööve kogu kehas);
Lööve võib olla sügelev, sõlmede, vesiikulite kujul, laiguline;
Allergilise erüteemi ilming (naha ja suu limaskesta kahjustus teravate piiridega täppidega). Laigud katavad rohkem keha sisemisi (ekstensor) pindu.
Vajalik:
Lõpetage allergiat põhjustavate ravimite võtmine. Kui ravimeid oli mitu, jäetakse esmajoones välja antibiootikumid ja aspiriini sisaldavad ravimid;
Igapäevased puhastavad klistiirid;
enterosorbentide kasutamine;
Puhastuspreparaatide (hemodez) tilguti manustamine.
Vitamiinide intramuskulaarne ja intravenoosne kasutamine on soovitatav ainult siis, kui on 100% garantii, et nende suhtes pole allergiat.
Kui ravimitest põhjustatud nahaallergia põhjustab sügelust, kasutatakse selle kõrvaldamiseks ravimtaimede keetmise vanne, soodakompressi.
Ravimiallergia tekke põhjused
Kaasaegset maailma ei saa nimetada inimkonna jaoks ökoloogiliselt ohutuks. Iga sekund paisatakse atmosfääri kahjulikke keemilisi, bioloogilisi, mürgiseid aineid. Kõik see mõjutab negatiivselt immuunsüsteemi seisundit. Immuunsuse vähenemisega kaasnevad kohutavad tagajärjed: autoimmuunhaigused, allergia sümptomid ravimite ja muude ärritajate suhtes.

1. Süües kodulinde ja kaasaegse söödaga kasvatatud, meditsiiniliste preparaatidega vaktsineeritud loomi, ei kahtlustagi inimene, et puutub iga päev kokku paljude ravimitega.
2. Uimastite sagedane põhjendamatu kasutamine.
3. Ravimi kasutusjuhiste tähelepanematu uurimine.
4. Eneseravi.
6. Stabilisaatorite, maitseainete ja muude lisandite olemasolu ravimites.
Samuti ei tohi me unustada võimalust reageerida ravimite segamisele.
Ärahoidmine
Kui on allergia ravimitele, mida teha, et see ei korduks? Ekslikult arvatakse, et ainus viis ravimiallergiat ära hoida on seda põhjustavast ravimist keeldumine. Immuunsüsteemi tugevdamine on olnud ja jääb allergiavastases võitluses oluliseks vahendiks. Mida tugevam on immuunsüsteem, seda väiksem on selle ohtliku haiguse esinemise tõenäosus.
Ennetavad meetmed hõlmavad järgmist:
kõvenemine.
Kehaline kasvatus ja sport.

Õige toitumine.
Ei mingeid halbu harjumusi.
Kui mõne ravimi suhtes esines allergilisi ilminguid, tuleb see haigusloos märkida.
Antihistamiinikumide kasutamine enne vaktsineerimist.
Teades, et teil on ravimiallergia või mõni muu allergia vorm, on parem, kui teil on see alati kaasas.Kui teil on kalduvus šokile, Quincke tursele, hoidke alati taskus adrenaliini ampulli ja süstalt. See võib päästa elu.
Enne anesteetikumide kasutamist hambaarsti vastuvõtul küsige analüüsi.
Kui järgite neid näpunäiteid, ei kordu ravimite suhtes allergia sümptomid.
Tulemused
Kui autohuviline hakkab oma raudhobust ebakvaliteetse bensiiniga täitma, ei pea auto kaua vastu. Millegipärast ei mõtle paljud meist sellele, mida nad taldrikule panevad. Tasakaalustatud toitumine, puhas vesi on võti tugevale immuunsusele ja võimele hüvasti jätta mitte ainult toiduga, vaid ka ravimiallergiaga. Iga haigus viib inimese, kes sellest teada saab, šokiseisundisse. Aja jooksul saab selgeks, et enamik meie haigusi ei vaja mitte niivõrd ravi, kuivõrd elustiili muutusi. Ravimiallergia pole erand. Kaasaegses maailmas ja eriti postsovetlikus ruumis puudub oma tervisele õigel tasemel tähelepanu. See toob kaasa soovimatud ja mõnikord surmavad tagajärjed. Haigust on odavam ja lihtsam ennetada, kui hiljem selle ravile raha ja vaeva kulutada. Nüüd, kui on teada, kuidas allergia ravimitele avaldub, on vaenlast isiklikult tundes lihtsam temaga toime tulla. Ole tervislik.
Ravimite üldine kättesaadavus on põhjustanud sagedasi ravimiallergia juhtumeid. Sellist allergiat iseloomustab sümptomite paljusus, see võib ilmneda ootamatult, nädalaid ei pruugi see kuidagi avalduda.
Ravimiallergia võib esineda meestel, naistel, teismelistel, imikutel. Iga ravim võib muutuda allergeeniks, mille toime peegeldub nahal, nägemissüsteemil ja siseorganitel.
Mis on ravimiallergia?
- organismi individuaalne reaktsioon suukaudselt manustatavale, intravenoosselt või intramuskulaarselt manustatavale ravimile.
Allergilised reaktsioonid manustatud ravimile võivad tekkida mõlemast soost ja igas vanuserühmas patsientidel. See haigus esineb sagedamini keskealistel ja vanematel naistel.
Haiguse ägeda kulgemise ajal arenev ravimiallergia süvendab selle kulgu, mis põhjustab patsiendi puude ja surma.
Kliinilises praktikas eristatakse patsientide rühmi, kellel on kõige tõenäolisemalt ennustada allergia tekkimist ravimite suhtes:
- Farmaatsiaettevõtete ja apteekide töötajad, arstid, õed - kõik need, kes on ravimitega püsivalt kokku puutunud;
- Isikud, kellel on anamneesis muud tüüpi allergiad;
- Patsiendid, kellel on geneetiliselt määratud eelsoodumus allergiate tekkeks;
- Mis tahes seenhaiguste all kannatavad patsiendid;
- maksahaigustega patsiendid, ensüümide ja ainevahetussüsteemide talitlushäired.
Ravimiallergial on mitmeid omadusi, mis võimaldavad seda tuvastada pseudoallergiliste reaktsioonide põhjal:
- Ravimiallergia nähud erinevad ravimi kõrvaltoimetest;
- Esimene kokkupuude ravimiga möödub reaktsioonita;
- Tõelise allergilise reaktsiooni ilmnemisel on alati kaasatud närvi-, lümfi- ja immuunsüsteem;
- Keha vajab aega sensibiliseerimiseks – organismi tundlikkuse aeglaseks või põgusaks tõusuks stiimulile. Täielik reaktsioon areneb korduval kokkupuutel ravimiga. Sensibiliseerimise kujunemine ajaliselt võtab aega mitmest päevast mitme aastani;
- Ravimi allergilise reaktsiooni korral piisab ravimi mikroannusest.
Tundlikkuse taset mõjutab ravim ise, selle kehasse viimise viis, manustamise kestus.
Ravimiallergia tekkerisk suureneb mitme ravimi samaaegsel kasutamisel, krooniliste nakkusprotsesside esinemisel ja endokriinsüsteemi talitlushäirete korral.
Miks tekib ravimiallergia?
Praegu ei ole see narkootikumide jaoks täpselt kindlaks tehtud.
Eksperdid räägivad põhjuslike tegurite kompleksist, mis kutsuvad esile keha valuliku reaktsiooni:
- Pärilikkuse tegur- On usaldusväärselt kindlaks tehtud, et allergia eelsoodumus on pärilik. Allergilisel inimesel on alati veresugulased, kes kannatavad mingi allergia all;
- Hormoonide ja antibiootikumide kasutamine põllumajanduses- selliste toodete kasutamisel suureneb inimese organismi tundlikkus loomale manustatavate ravimite suhtes;
- Ravimite üldine kättesaadavus- põhjustab nende kontrollimatut kasutamist, säilivusaja rikkumist, üleannustamist;
- Seotud patoloogiad- organismi ebapiisavat immuunvastust põhjustavad kroonilised haigused, helmintiaasid, häired hormonaalsüsteemi talitluses.
Allergia etapid
Allergia ravimitele läbib oma arengus järgmised etapid:
- Immunoloogiline- allergeeni kokkupuute esialgne etapp kehaga. Staadium, mil organismi tundlikkus manustatud ravimi suhtes ainult suureneb; allergilised reaktsioonid ei ilmne;
- patokeemiline- staadium, mil hakkavad eralduma bioloogiliselt aktiivsed ained, "šokimürgid". Samal ajal deaktiveeritakse nende supressiooni mehhanism, väheneb ensüümide tootmine, mis pärsivad allergia vahendajate toimet: histamiin, bradükiniin, atsetüülkoliin;
- Patofüsioloogiline- staadium, mil hingamis- ja seedesüsteemis täheldatakse spastilisi nähtusi, häiritakse vereloomet ja vere hüübimist, muutub selle seerumi koostis. Samal etapil on närvikiudude otsad ärritunud, tekib sügelus- ja valutunne, mis kaasneb igat tüüpi allergiliste reaktsioonidega.
Ravimiallergia sümptomid
Tegelikult on kindlaks tehtud, et ravimiallergia sümptomite raskus ja kliiniline pilt on seotud uimastitarbimise vormiga:
Ravimiallergiatele iseloomulikke reaktsioone on kolm rühma:
- Äge või vahetu tüüp- neid iseloomustab piksevool. Arenguaeg on mitu minutit kuni tund pärast kokkupuudet allergeeniga.
Kuidas konkreetseid ilminguid arvestatakse:- - kahvaturoosade villide ilmnemine, mis on veidi nahapinnast kõrgemal tõusnud, protsessi edenedes sulanduvad villid üksteisega üheks kohaks;
- angioödeem- näo, suuõõne, siseorganite, aju totaalne turse;
- bronhospasm- bronhide läbilaskvuse rikkumine;
- anafülaktiline šokk;
- Subakuutsed reaktsioonid- allergeeniga kokkupuutest kuni esimeste märkide ilmnemiseni möödub päev.
Kõige silmatorkavamate sümptomite hulka kuuluvad:- palavikulised seisundid;
- makulopapulaarne eksanteem;
- Hilinenud reaktsioonid— arenemise ajapiirangud venivad. Esimesed märgid fikseeritakse nii paar päeva kui ka paar nädalat pärast ravimi manustamist.
Iseloomulikud ilmingud on:- polüartriit;
- artralgia;
- seerumihaigus;
- siseorganite ja süsteemide funktsioonide kahjustus või muutus;
- veresoonte, veenide, arterite põletik;
- hematopoeesi düsfunktsioon.
Igasuguse ravimiallergia vormi ja tüübi korral on iseloomulikud dermise, hingamisteede, nägemis- ja seedesüsteemi kahjustused.
Tavaliste sümptomite hulka kuuluvad:

Millised ravimid põhjustavad allergilist reaktsiooni?
Allergilise reaktsiooni võib esile kutsuda kõige tuttavam ja kahjutum ravim.
Ravimiallergiat põhjustavad sagedamini antibiootikumid, palavikualandajad, insuliin ja anesteetikumid.
Allergia antibiootikumide suhtes
Kõige silmatorkavamad sümptomid on põhjustatud ravimite sissehingamisest. Allergiline protsess areneb 15% patsientidest.
Seal on üle 2000 antibiootikumi, mis erinevad keemilise koostise ja toimespektri poolest.
Penitsilliinid
Kui olete allergiline mis tahes tüüpi penitsilliinide suhtes, on kõik selle seeria ravimid välistatud.
Kõige allergeensematel on:
- Penitsilliin;
- Ampiox;
- Ampitsilliin.
Allergilised reaktsioonid avalduvad järgmiselt:
- lööbed;
- seedetrakti häired;
- nõgestõbi.
Ampioxi ja ampitsilliini intravenoossel ja intramuskulaarsel manustamisel on võimalus anafülaktilise šoki tekkeks.
Tsefalosporiinid
Kõigi penitsilliiniravimite allergia ilmingute korral on tsefalosporiinide kasutamine nende struktuurse sarnasuse ja ristreaktsioonide ohu tõttu välistatud.
Samal ajal on tõsiste allergiliste protsesside tekkimise võimalus väike. Täiskasvanute ja laste allergilised ilmingud on sarnased, need koosnevad mitmesuguste lööbe, urtikaaria, kudede turse ilmnemisest.
Kõige rohkem allergilisi reaktsioone põhjustavad esimese ja teise põlvkonna ravimid:
- Kefsool;
- tsefaleksiin;
- Nacef;
- Biodroksiil.
Makroliidid
 Preparaadid kasutamiseks, kui penitsilliinide ja tsefalosporiinide kasutamine on võimatu.
Preparaadid kasutamiseks, kui penitsilliinide ja tsefalosporiinide kasutamine on võimatu.
Suurim arv allergilisi reaktsioone registreeriti Oletetrini kasutamisel.
Tetratsükliinid
Iseloomulikud ravimiallergia nähud ilmnevad kasutamisel:
- tetratsükliin;
- Tetratsükliini salv;
- Tygacil;
- Doksütsükliin.
On kindlaks tehtud allergiliste ristreaktsioonide võimalus sarja esindajate vahel. Allergilised reaktsioonid esinevad harva, kulgevad vastavalt reagiini tüübile, avalduvad lööbe ja urtikaaria kujul.
Spetsiifilise allergia ilminguna on demeklotsükliini, doksütsükliini, oksüetratsükliini kasutamisel esinenud naha suurenenud tundlikkust päikesevalguse suhtes.
Aminoglükosiidid
Allergilised reaktsioonid arenevad peamiselt sulfitidele, mis on osa selle seeria preparaatidest. Kõige sagedamini tekivad allergilised protsessid neomütsiini ja streptomütsiini kasutamisel.
Ravimite pikaajalisel kasutamisel märgitakse:
- nõgestõbi;
- palavikuline seisund;
- dermatiit.
Allergia anesteetikumide suhtes
Enamik patsiente ei ole allergiline mitte anesteetikumi enda, vaid nende koostisse kuuluvate säilitusainete, lateksi või stabilisaatorite suhtes.
Novokaiini ja lidokaiini kasutamisel täheldatakse kõige rohkem ravimiallergiaid. Varem peeti võimalikuks asendada Novocain lidokaiiniga, kuid mõlema ravimi suhtes on esinenud anafülaktilisi reaktsioone.
Anesteetikumide suhtes allergia tekke vältimiseks tehakse allergiateste. Patsiendile süstitakse väike kogus ravimit koos reaktsiooni jälgimisega.
Allergia palavikuvastaste ravimite suhtes

Esimesed juhtumid, kus keha reageeris aspiriinile ebapiisavalt, täheldati eelmise sajandi alguses.
1968. aastal muudeti aspiriiniallergiast eraldi hingamisteede haigus.
Kliiniliste ilmingute variandid on mitmekesised - kergest nahapunetusest kuni hingamisteede tõsiste patoloogiateni.
Kliinilised ilmingud süvenevad seenhaiguste, maksapatoloogiate ja ainevahetushäirete korral.
Allergilise reaktsiooni võib põhjustada mis tahes palavikualandaja, mis sisaldab paratsetamooli:
- ibuprofeen;
- paratsetamool;
- Panadol;
- Nurofen.
Allergia sulfoonamiidide suhtes
Kõigil selle seeria ravimitel on piisav allergeensus.
Erilist tähelepanu väärivad:
- biseptool;
- Sulfadimetoksiin;
- Argosulfaan.
Allergilised reaktsioonid avalduvad soolehäirete, oksendamise, iivelduse kujul. Naha osas täheldati üldist löövet, urtikaariat ja turset.
Erandjuhtudel tekivad tõsisemad sümptomid, mis seisnevad multiformse erüteemi, palaviku ja verehaiguste tekkes.
Sulfoonamiidide sihtmärk on maks, sageli areneb kollatõbi, meditsiinipraktikas on juhtumeid, kui selliste ravimite allergia põhjustas maksa düstroofiat ja surma.
Allergia joodi sisaldavate ravimite suhtes
Tüüpilised reaktsioonid hõlmavad joodi lööbe või jododermatiidi ilmnemist. Naha ja joodi sisaldava preparaadi kokkupuutekohtades täheldatakse erüteemi ja erütematoosset löövet. Kui aine satub sisse, tekib joodi urtikaaria.
Keha reaktsioon võib põhjustada kõiki ravimeid, sealhulgas joodi:
- joodi alkohoolne infusioon;
- Lugoli lahus;
- Radioaktiivne jood, kasutatakse kilpnäärme raviks;
- Antiseptikumid, näiteks jodoform;
- Joodipreparaadid arütmiate raviks - Amidoron;
- Röntgendiagnostikas kasutatavad joodipreparaadid, näiteks Urografin.
Reeglina ei ole joodireaktsioonid ohtlikud, pärast ravimi ärajätmist kaovad need kiiresti. Ainult radioaktiivsete preparaatide kasutamine põhjustab tõsiseid tagajärgi.
Reaktsiooni joodile on võimalik jälgida kodus. Piisab joodivõre pealekandmisest ja patsiendi reaktsiooni jälgimisest. Põletiku, lööbe, turse ilmnemisel lõpetatakse joodi sisaldavate ravimite kasutamine.
allergia insuliini suhtes
Allergilise protsessi areng on võimalik mis tahes tüüpi insuliini kasutuselevõtuga. Reaktsioonide areng on tingitud märkimisväärsest valgukogusest.
Seda tüüpi insuliini kasutamisel võib suuremal või vähemal määral tekkida allergia:
- Insuliin Lantus- reaktsioon on ebaoluline lööbe, punetuse, kerge turse kujul;
- Insuliin NovoRapid- mõnel patsiendil tekib bronhospasm, tugev turse, naha hüperemia;
- Insuliin Levemir Sümptomid on sarnased toiduallergia sümptomitega:
- karedad küünarnukid ja põlved;
- põskede punetus;
- naha sügelus.
Ravimihaiguse arengu välistamiseks manustatakse patsiendile esialgu väike kogus insuliini ja ainult allergia sümptomite puudumisel määratakse tavaline annus.
Kui ravimiallergia sümptomeid ei saa peatada, tehakse insuliinisüstid hüdrokortisooni samaaegse manustamisega. Sel juhul kogutakse mõlemad ravimid ühte süstlasse.
Allergia tuberkuliini suhtes
Allergilise protsessi arengut põhjustavad mõlemad immunoloogilised testid:
- Pirqueti reaktsioon – kui ravimit kantakse kobestiga kriimustatud nahale;
- Mantouxi reaktsioon – proovi süstimisel.
Reaktsioon toimub nii tuberkuliini enda kui ka vaktsiini osaks oleva fenooli suhtes.
Allergilised protsessid avalduvad järgmisel kujul:

Allergia vaktsiinide suhtes
Vaktsiinide allergia areneb organismi patoloogilise reaktsioonina vaktsiini mis tahes komponendile:

Allergoloogias on kõige ohtlikumad:
- DTP vaktsineerimine- avaldub raskete dermatoloogiliste sümptomitega;
- B-hepatiidi vaktsineerimine- ei kasutata, kui tuvastatakse reaktsioon vaktsiini osaks olevale toitepärmile;
- Poliomüeliidi vaktsiin- reaktsioon toimub mõlemal kujul – inaktiveeritud ja suukaudselt. Allergiliste protsesside arengut täheldatakse kõige sagedamini patsientidel, kellel on reaktsioon kanamütsiini ja neonatsiini suhtes;
- Teetanuse vaktsiin- allergilised ilmingud on tõsised, kuni Quincke turseni.
Diagnostika
Diagnostika sisaldab:

Laboratoorsed uurimismeetodid
Kaasaegsed instrumentaaldiagnostika meetodid hõlmavad järgmist:
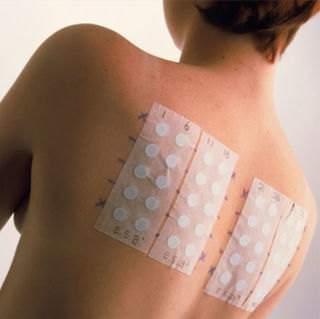
Provokatiivsed testid
Ravimiallergia diagnoosimisel kasutatakse provokatiivseid teste harva ja ainult juhtudel, kui ravimi kasutamise ja reaktsiooni tekke seost ei ole võimalik kindlaks teha ning ravimi kasutamist tuleb tervislikel põhjustel jätkata.
Tehakse järgmised testid:
- Keelealune test- ravimit kasutatakse tableti kujul või selle vesilahusena. Keele alla asetatakse tablett või suhkur koos ravimi tilkadega. Mõne minuti pärast ilmnevad patsiendil esimesed allergia tunnused;
- Doseeritud provokatsioon- väga väikestes annustes süstitakse patsiendile ravimit subkutaanselt või intramuskulaarselt. Meditsiiniline järelevalve pärast ravimi manustamist on vähemalt pool tundi.
Sellistel testidel on mitmeid tingimuslikke ja tingimusteta vastunäidustusi:
- Mis tahes tüüpi allergia äge kulg;
- edasi lükatud anafülaktiline šokk;
- Neerude, maksa, südamehaigused dekompensatsiooni staadiumis;
- Endokriinsete näärmete tõsine kahjustus;
- tiinusperiood;
- Laps on alla kuue aastane.
Esmaabi allergiate korral kohese manifestatsiooniga
Quincke ödeemi ja anafülaktilise šoki õigeaegse abi väärtust ei saa ülehinnata.
Arvestusse lähevad minutid, mille jooksul on võimalik inimese elu päästa:

Ravimiallergia ravi
Raskete vormide korral on vajalik allergoloogi abi ja ravi haiglas. Esimene samm ravimiallergia ravimisel on allergiat põhjustanud ravimi kasutamise lõpetamine.
Juhul, kui ravimi ärajätmine on tervislikel põhjustel võimatu, manustatakse või manustatakse samaaegselt antihistamiinikume.
Terapeutiline ravi põhineb rahustavate, absorbeerivate, antihistamiinikumide kasutamisel ja on järgmine:
- Sorbeerivad preparaadid- allergiat põhjustanud ravimi suukaudsel manustamisel pestakse patsienti maoga ja määratakse sorbendid, nagu Polysorb, Enterosgel või aktiivsüsi;
- Suukaudsed antihistamiinikumid- sellised ravimid nagu Tavegil, Suprastin on tingimata ette nähtud;
- Kohalikud preparaadid- kohalike reaktsioonide leevendamiseks on ette nähtud Fenistil geel kergete sümptomite korral, samuti Advantan, mis on hormonaalne ravim raskete sümptomite korral;
- - püsivate ägedate sümptomite korral manustatakse prednisolooni intramuskulaarselt. Ja ka sellistel juhtudel viiakse läbi intravenoosne difusioon naatriumkloriidiga.
Anafülaktiline šokk nõuab šokivastast ravi. Ravi viiakse läbi intensiivravi osakondades. Patsiendile määratakse antihistamiinikumid ja hormonaalsed ained, nad võtavad meetmeid, mis kontrollivad siseorganite ja süsteemide tööd.
Haiglaravi vajavad patsiendid:
- koos Quincke tursega kaelas;
- bronhide tõsiste häiretega;
- bulloosse dermatiidi raske vormiga;
- Steven-Johnsoni sündroom;
- siseorganite talitlushäiretega.
Sellistele patsientidele süstitakse intravenoosselt lahuseid, mis kompenseerivad organismi patoloogilisi kaotusi, parenteraalselt manustatavaid glükootilisi steroide ja antihistamiine.
Kõige sagedamini tekib lastel allergia ravimitele antibiootikumide, sulfoonamiidide ja palavikuvastaste ravimite puhul.
Sageli on positiivsete reaktsioonide tekkimine joodi sisaldavate ravimite, bromiidide, novokaiini, B-rühma ravimite suhtes.
Oht on peamiselt ravimi intravenoosne ja intramuskulaarne manustamine. Suukaudsel manustamisel on vähem tõsised tagajärjed.
Olukord on raskendatud seedetrakti haiguste, düsbakterioosi, toiduallergiate taustal.
Lastel esineva ravimiallergia sümptomitena peetakse järgmist:

Lapse allergia ravimite suhtes võib ilmneda tõsiste süsteemsete protsesside või vahetu reaktsioonina, näiteks Quincke turse, anafülaktiline šokk või Lyelli ja Steven-Johnsoni sündroomid.
Ülaltoodud ilmingute taustal halveneb lapse uni ja isu, temperatuur tõuseb, seedetrakt on häiritud.
Esimeste ravimiallergia nähtude ilmnemisel pestakse last kõhuga, antakse soolalahuseid. Arst määrab õiges annuses sorbendid ja antihistamiinikumid, samuti probiootikumid lapse mikrofloora taastamiseks.
Raskemad juhud nõuavad viivitamatut arstiabi ja haiglaravi.
Ettevaatusabinõud ravimite allergiate korral
Tagajärgede vältimiseks tuleb järgida teatavaid ettevaatusabinõusid:
- Patsientidel, kes on allergilised mis tahes ravimi suhtes, on keelatud seda kasutada kogu eluks;
- Mitte ainult ärritav ravim tühistatakse, vaid ka selle analoogid, mis on koostiselt sarnased ja põhjustavad ristreaktsioone;
- Komplekspreparaate ei ole ette nähtud kasutamiseks, kui nende komponendid põhjustavad allergiat või ristreaktsioone. Niisiis, atsetüülsalitsüülhappe suhtes allergilise reaktsiooni korral muutub Citramon reaktsiooni provokaatoriks;
- Diagnoositud ravimiallergiaga patsiendid peaksid vältima kolme või enama ravimi kasutamist;
- Kui näidustuste kohaselt on vaja kasutada suurt hulka ravimeid, võetakse neid 1,5-2-tunniste intervallidega.
Ravimiallergiate ennetamine
Ravimiallergia ennetamine põhineb järgmistel põhimõtetel:

Järeldus
Nii farmakoloogia kui ka meditsiin ei seisa paigal. Ravitakse haigusi, mida mõni aasta tagasi peeti surmaga lõppevaks. Kuid iga tablett on keha jaoks võõrkeha, reaktsioon võib olla ettearvamatu.
Tähelepanelik suhtumine oma tervisesse, ravimitesse, ravimite võtmise reeglite järgimine aitab vältida ravimiallergia teket.
