Przyczyny gwałtownego wzrostu TSH u kobiet. Podwyższony hormon TSH: objawy, leczenie, konsekwencje
Analiza hormonu stymulującego tarczycę, czyli TSH, pomoże wykryć naruszenie układu hormonalnego na wczesnym etapie lub wyjaśnić sytuację, jeśli podejrzewa się konkretną chorobę. Aby uzyskać miarodajny wynik należy dokładnie poznać zasady przygotowania przed wysłaniem badania na badanie TSH.
Jak zabrać kobietę, o której porze dnia, jak postępować z przyjmowaniem pokarmu - na te i inne kwestie opracowano specjalną instrukcję.

Pod jego wpływem tarczyca wytwarza własne hormony – T3, T4 i kalcytoninę. TSH produkowane jest przez przysadkę mózgową, która wraz z podwzgórzem decyduje, ile hormonu należy uwolnić, aby utrzymać poziom hormonów tarczycy.
Przy braku hormonów tarczycy we krwi, TSH jest wydzielane przez przysadkę mózgową w większych ilościach. Jeśli jest wystarczająca ilość hormonów, wydziela się mniej TSH, ponieważ zmniejsza się jego zapotrzebowanie.
Oprócz kierowania pracą tarczycy, TSH samodzielnie wpływa na inne procesy zachodzące w organizmie człowieka. Zdjęcia i filmy zawarte w tym artykule pokażą, jak TSH działa w organizmie kobiety.
Cechy funkcjonalne TSH
Hormon tyreotropowy zwiększa dopływ krwi do tarczycy, w wyniku tego procesu wolne cząsteczki jodu z krwi są łatwo wchłaniane i wchłaniane, co zapewnia niezbędną zawartość trójjodotyroniny.
Hormon TSH pełni wiele funkcji:
- stymuluje produkcję hormonów tarczycy (tyroksyny, trójjodotyroniny);
- uczestniczy w syntezie białek, węglowodanów, tłuszczów;
- normalizuje pracę serca i naczyń krwionośnych;
- odpowiedzialny za pracę funkcji rozrodczej;
- normalizuje reakcje psychosomatyczne.
TTG realizuje swoje zadania w dwóch kierunkach:
- wprost proporcjonalna. Gdy wzrasta poziom TSH we krwi, poziom hormonów tarczycy (T3 i T4) również przekracza normę. Objawy podwyższonego TSH u kobiet mogą oznaczać kilka stanów patologicznych, w tym tak dobrą wiadomość, jak ciąża.
- Odwrotnie proporcjonalny. Kiedy z jakiegoś powodu tarczyca zaczęła wytwarzać hormony tarczycy w dużych ilościach, przysadka mózgowa otrzymuje sygnał z podwzgórza, aby zmniejszyć syntezę tych hormonów, w związku z czym zmniejsza się produkcja TSH, co z kolei prowadzi do zmniejszona produktywność tyroksyny i trójjodotyroniny.
Interesujący fakt. Naukowcy medyczni nie znaleźli jeszcze jednej optymalnej wartości normy TSH, ponieważ jej poziom we krwi człowieka stale się zmienia i zależy od takich czynników, jak wiek i pora dnia.
Wskazania do analizy
Lekarz przepisuje badanie na hormon tyreotropowy wrażliwy na TSH, którego norma u kobiet jest bardzo zróżnicowana, w obecności lub podejrzeniu następujących patologii:
- Ukryta niedoczynność tarczycy.
- Wole toksyczne.
- Brak menstruacji.
- wole endemiczne.
- tyreotoksykoza.
- Guzki w tarczycy.
- wole rozproszone.
- Wzrost zawartości prolaktyny we krwi.
- Częste wahania temperatury ciała.
- Nowotwory tarczycy.
- Zaburzenie pracy niektórych grup mięśni.

Ciekawe: Ponadto można zlecić analizę TSH: podczas planowania ciąży, w okresie rozrodczym, w okresie poporodowym i pooperacyjnym, w celu dynamicznego monitorowania, a także podczas korygowania masy ciała.
Dlaczego ta analiza jest potrzebna?
We współczesnej medycynie zwyczajowo nie rozpoczyna się leczenia, dopóki sytuacja nie zostanie wyjaśniona wynikami badań.
Aby przepisać leczenie

Najpierw pacjent przychodzi do lekarza ze swoimi dolegliwościami, lekarz przeprowadza wstępne badanie - palpację obszaru problemowego, jeśli występuje. Lekarz przepisuje badania, które uważa za niezbędne w celu potwierdzenia lub obalenia początkowej, rzekomej diagnozy.
Ważne: najdokładniejszy obraz daje jednoczesne badanie TSH i hormonów tarczycy.

Ponadto, dzięki dostępnym analizom, można dodać instrumentalne metody badawcze - w razie potrzeby radiografię. Dopiero po zidentyfikowaniu wiarygodnych oznak obecności choroby zostanie przepisane leczenie.
Ważne: w każdym razie wyjaśnienie sytuacji zaczyna się od badań laboratoryjnych, są one niezbędne we wszystkich przypadkach.
Dla zapobiegania

Są sytuacje, w których kobieta musi przyjmować TSH bez skarg na problemy z tarczycą:
- W przypadku niektórych chorób naczyń, problemów sercowych i ginekologicznych wymagana jest również analiza TSH. W końcu spektrum działania hormonu tyreotropowego jest ogromne i nie ogranicza się do tarczycy.
- Jeśli dana osoba cierpi na chorobę związaną z zaburzeniem równowagi w produkcji TSH, analizę należy powtarzać w pewnych odstępach czasu.
- Jeśli dana osoba ma bliskich krewnych cierpiących na choroby endokrynologiczne, konieczne jest poddanie się badaniom profilaktycznym, aby wychwycić pierwsze oznaki początku choroby i zapobiec jej rozwojowi.
- Jeśli kobieta planuje ciążę, należy zadbać o to, aby nic nie zakłóciło rozwoju dziecka.
- W przypadku, gdy kobieta jest już w ciąży, analizę należy przeprowadzić do 12 tygodnia, ponieważ jest to najważniejszy etap wzrostu dziecka i w tym okresie muszą one być obecne we krwi matki w wymaganej ilości kwota.
Zasady przygotowania do analizy

Ważne: pobieranie krwi do tej analizy odbywa się wyłącznie z żyły.
- Oddaj krew rano. Między 8:00 a 11:00. W tym czasie stężenie hormonu tyreotropowego jest najwyższe. Jeśli pacjent nie jest w stanie oddać krwi rano, to oddając krew w ciągu dnia, warto zrobić przerwę w posiłku – 6 godzin.
- Post nocny powinien trwać co najmniej 8 godzin, ale nie więcej niż 12 godzin. Późniejsze jedzenie spowoduje zmiany hormonalne.
- Na jeden lub dwa dni przed analizą należy powstrzymać się od jedzenia bardzo tłustych, bardzo słodkich i słonych potraw. Jednocześnie śniadanie w dniu dostawy powinno być lekkie, nie powinno zawierać dużej ilości tłuszczów i cukrów. Substancje te wymagają od organizmu wysiłku, aby je strawić, co oznacza, że będą miały wpływ na skład krwi.
- Jeśli pacjent pali, warto powstrzymać się od palenia tak długo, jak to możliwe, ale nie krócej niż na godzinę przed dostawą materiału. Nikotyna wykazuje aktywność biologiczną w stosunku do wielu hormonów.
- Jeśli musisz zażywać leki hormonalne i inne, powinieneś omówić tę sytuację ze swoim lekarzem., co nadaje kierunek analizie. Korekta spożycia niektórych leków wyeliminuje prawdopodobne zmiany w wynikach analizy.
- Po przybyciu do laboratorium należy poczekać od 15 do 30 minut aby się uspokoić i przejść analizę w jak najbardziej zrelaksowanym stanie.
- Zlecając badanie rentgenowskie lub zabiegi fizjoterapeutyczne w dniu badania, należy najpierw oddać krew, a następnie wykonać pozostałe manipulacje. Niektóre zabiegi i badania fizjoterapeutyczne wpływają na wychwyt jodu przez tarczycę.
- Na kilka dni przed zabiegiem wykluczony jest stres fizyczny i psychiczny.. Wszystkie ważne i ekscytujące rzeczy warto przenieść na czas przygotowań, porzucić święta i święta.
- W przeddzień badania nie należy narażać ciała na przegrzanie lub hipotermię.
Ważne: bezpośrednio przed dostawą można i należy pić czystą, niegazowaną wodę.

Jeśli dana osoba musi powtarzać analizę w pewnych odstępach czasu, warto ją wykonać w tej samej organizacji medycznej. W takim przypadku warto robić to o tej samej porze dnia.
Kiedy wymagane są badania?

Do jakich problemów przypisana jest analiza:
- w przypadku wykrycia odchylenia w stężeniu hormonów tarczycy;
- jeśli podejrzewasz;
- gdy małżeństwo nie może począć dziecka, zalecana jest analiza zarówno mężczyzny, jak i kobiety;
- występuje problem w sferze seksualnej - impotencja, oziębłość;
- przy długotrwałym stosowaniu leków hormonalnych, o dowolnym spektrum działania;
- naruszenie cyklu miesiączkowego u kobiet;
- łysina;
- wykrywanie depresji;
- u dzieci z opóźnieniem w rozwoju umysłowym lub fizycznym.
Normalne wartości
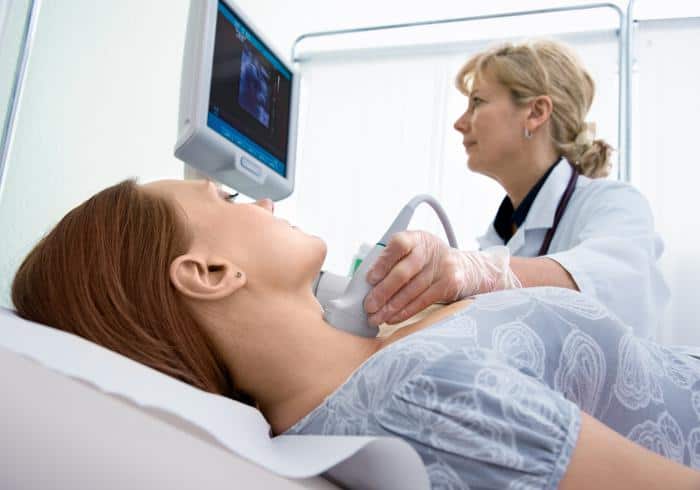
Po przygotowaniu wyników można udać się do lekarza na konsultację. Jeśli kobieta jest zmuszona często poddawać się testom, przydatna będzie możliwość oceny wyników własnymi rękami.
Ważne: Twoja własna opinia nie zastępuje pełnej konsultacji ze specjalistą.
Normalne wartości TSH według wieku:
Tabela pokazuje zmianę poziomu TSH w ciągu życia człowieka. Zmiana ilości produkcji hormonu tyreotropowego następuje na skutek zmian w organizmie, jego potrzebach i możliwościach.
Zatem do uzyskania pełnej ilości hormonów tarczycy we krwi konieczna jest większa ilość TSH na początku życia. Są niezbędne dla normalnej szybkości wszystkich procesów metabolicznych. Z wiekiem aktywność ulega spowolnieniu, wszystkie procesy przebiegają spokojniej, co oznacza, że poziom hormonów jest odpowiednio niższy.
Normy zawartości i właściwości hormonów tarczycy związanych z TSH
Ważne: TSH ma decydujący wpływ na produkcję przez tarczycę tyroksyny i trójjodotyroniny, hormonów odpowiedzialnych za stymulację wzrostu i rozwoju organizmu człowieka, aktywizując jego procesy fizyczne i psychiczne. Każda z tych substancji biologicznie czynnych może występować w postaci dwóch frakcji – całkowitej i wolnej.
A teraz więcej o każdym z nich.
Trójjodotyronina
Hormon ten, powstający w tyreocytach tarczycy, przedostaje się do krwioobiegu, gdzie łączy się głównie z określonymi rodzajami białek. Niewielka ilość T3 pozostaje niezwiązana, wolna, a następnie wpływa na procesy zachodzące w organizmie.
Normalną zawartość trójjodotyroniny w zależności od wieku podano w tabeli:
Brak trójjodotyroniny może wskazywać:
- Niedoczynność tarczycy.
- Utrata wagi.
- Nadmierna aktywność fizyczna.
- Zmniejszony metabolizm.
- Niewydolność nadnerczy.
Nadmiar T3 obserwuje się u kobiet cierpiących na wole toksyczne, a także z różnymi przyczynami dysfunkcję tarczycy.

tyroksyna
Ciekawostka: Komórki tarczycy otrzymują z krwi jony jodu i kompleks aminokwasów, z których powstają cząsteczki tyreoglobuliny. Jeśli konieczne jest uzyskanie tyroksyny, tyreoglobulinę kroi się na osobne, identyczne fragmenty, które są wydalane do krwioobiegu.
Normy zawartości całkowitego T4 podano w tabeli:
Standardy zawartości darmowego T4:
Podwyższona zawartość tyroksyny jest spowodowana tyreotoksykozą, wolem rozlanym i ostrym zapaleniem tarczycy, a obniżona – niedoczynnością tarczycy i niewydolnością metaboliczną.
Ciąża
Niedoczynność tarczycy jest główną przyczyną trudności w zajściu w ciążę i jej utrzymaniu. Niedoczynność tarczycy ma negatywny wpływ na zdrowie reprodukcyjne i występuje częściej, niż większość kobiet sądzi.
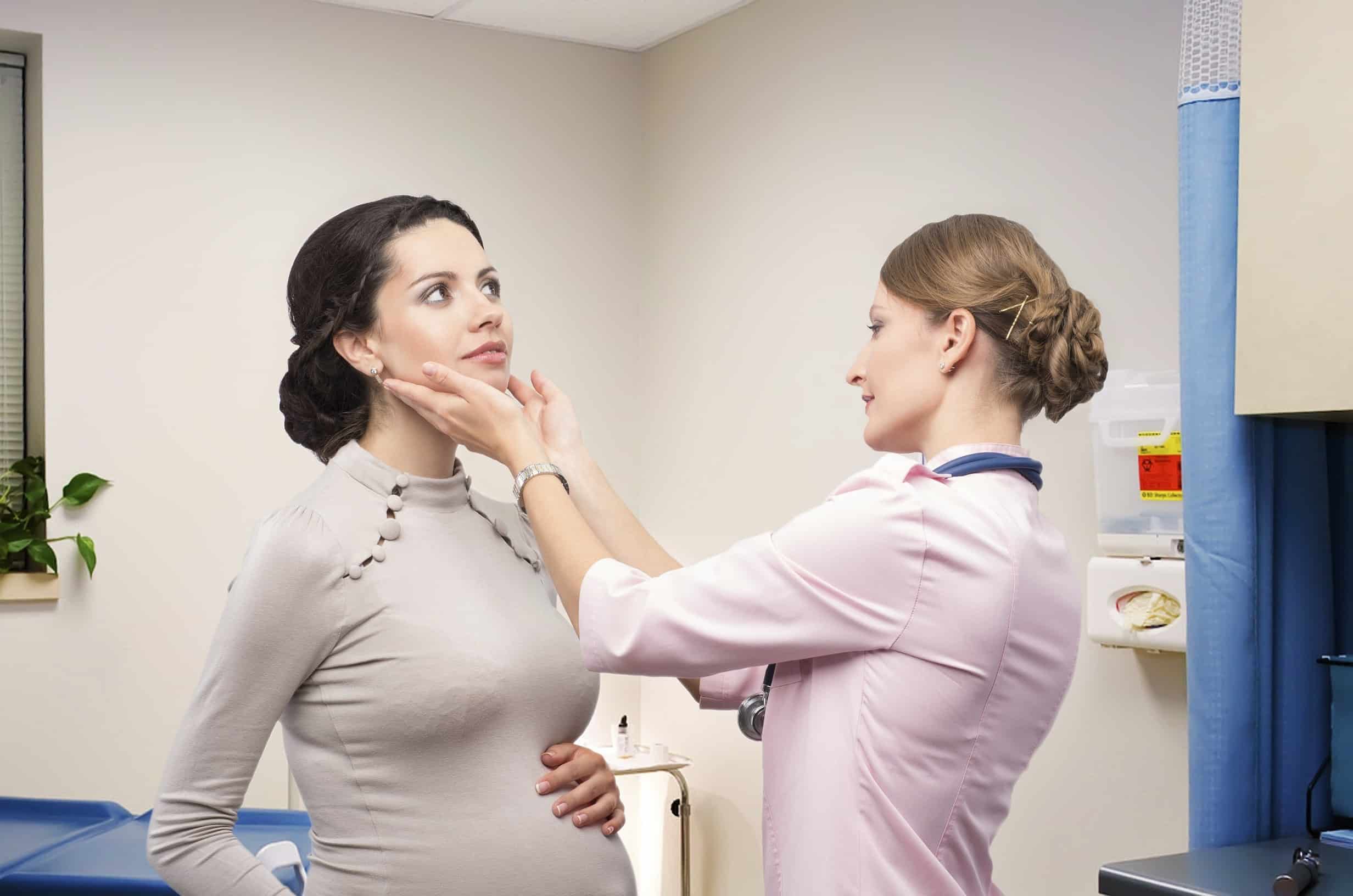
Dla kobiet przygotowujących się do ciąży badanie czynności tarczycy jest ważnym krokiem w osiągnięciu pomyślnego wyniku.
Funkcje hormonów:
- Kontrola metaboliczna poprzez regulację szybkości zużycia i późniejszej produkcji tlenu na poziomie komórkowym.
- Bilans węglowodanów, białek i tłuszczów.
- W czasie ciąży wzrost i rozwój płodu kontrolowany jest przez matczyne hormony tarczycy, dopiero w późniejszych stadiach procesu biorą udział hormony samego płodu.
- Zdrowa czynność tarczycy jest niezbędna do działania innych hormonów, takich jak hormon wzrostu, które regulują tętno, ciśnienie krwi i prawidłowe funkcjonowanie mózgu.
Delikatna równowaga gruczołów dokrewnych
Przysadka mózgowa i podwzgórze kontrolują jajniki i nadnercza. Jest to złożony, wzajemnie powiązany system, jeśli w jednej jego części nastąpi naruszenie, znajduje to odzwierciedlenie w innych gruczołach i produkcji hormonów.
Monitorowanie tarczycy jest niezbędne dla zdrowej ciąży. Jej choroba rozwija się z częstotliwością od 10-15%. Hormon tarczycy jest niezbędny do rozwoju łożyska płodu.
Ciążę uważa się za „test stresu” dla tarczycy matki, gdyż musi ona zwiększyć produkcję hormonów o 20–50%, aby sprostać rosnącym potrzebom metabolizmu organizmu i rosnącego płodu.
Uwaga: Przy podwyższonych wartościach TSH w czasie ciąży stan pacjentki koryguje się poprzez przyjmowanie leków, które pomagają pomyślnie urodzić płód i urodzić bez powikłań.
Jeśli kobieta z powodu niedoczynności tarczycy nie jest w stanie wyprodukować wystarczającej ilości hormonów, powoduje to większą uwagę lekarza na temat ciąży, zwiększone ryzyko poronienia, przedwczesnego porodu, niskiej masy urodzeniowej i poporodowych problemów rozwojowych.
Norma TSH u kobiet w okresie poczęcia mieści się w przedziale 0,27–4 µIU/ml w surowicy. Zwykle uważa się, że średnia wartość hormonu tyreotropowego nie przekracza 2,5 µIU/ml. Wartości TSH większe niż 4 μIU/ml uważa się za zwiększone ryzyko zajścia w ciążę.
Normy TSH w tabeli kobiet (w czasie ciąży):
Dopuszczalne jest odchylenie wartości, jest to możliwe z dużym prawdopodobieństwem w przypadku ciąży mnogiej, rzadziej w przypadku ciąży pojedynczej.

Przyczyną podwyższonego TSH jest:
- pierwotna niedoczynność tarczycy;
- guz przysadki mózgowej;
- niewystarczający poziom T4;
- niewydolność nadnerczy;
- przyjmowanie leków przeciwtarczycowych.
Przyczyną niskiego TSH jest:
- nadczynność tarczycy (choroba Gravesa-Basedowa);
- stymulacja receptora TSH hCG;
- zapalenie tarczycy;
- wtórna niedoczynność tarczycy.
TSH i ciąża. Jakie jest połączenie?
Brak hormonów obwodowych na tle wysokiego TSH prowadzi do nieprawidłowego funkcjonowania jajników, w efekcie dojrzewają pęcherzyki z defektem, zaburzona jest owulacja i funkcjonowanie ciałka żółtego. Wysokie ryzyko niepłodności hormonalnej lub poronienia.

W przypadku braku poczęcia przez długi czas poziom hormonów spada pod kontrolą lekarza. Odchylenia od normy poddawane są badaniom i ustalaniu przyczyny zmian w celu dalszego leczenia.
Wpływ poziomu TSH na okolice żeńskich narządów płciowych

Za co odpowiada hormon tyreotropowy u kobiet i jakie są konsekwencje zaburzeń jego syntezy w przysadce mózgowej? Właściwości TSH są takie, że wpływa na produkcję hormonów płciowych, które zapewniają rozwój komórek jajowych. Hormony gonadotropowe regulują początek i przebieg miesiączki, determinują czas trwania cyklu.
Wyróżnia się dwa rodzaje zmian w stężeniu TSH w organizmie kobiety:
- Niewystarczające stężenie hormonu tyreotropowego przysadki mózgowej. W tym przypadku charakterystyczny jest rozwój wtórnej niedoczynności tarczycy. Przy braku T4 i T3 w organizmie brakuje globuliny TESH (wiążącej testosteron-estrogen), co jest od nich zależne.
Jednocześnie wzrasta stężenie testosteronu, czyli męskiego hormonu płciowego. W rezultacie zamiast estradiolu aktywowany jest mniej aktywny estriol. Dzieje się co następuje:
- cykl menstruacyjny wydłuża się;
- pęcherzyk w jajniku rośnie wolniej;
- endometrium w macicy nie rozwija się wystarczająco;
- miesiączka jest bardzo słaba;
- wydzielina albo skąpa, albo obfita;
- brak miesiączki (brak miesiączki) jest możliwy w wyniku ustania owulacji;
- krwawienie z macicy pojawia się bez związku z cyklem miesiączkowym;
- rozwój niepłodności funkcjonalnej.
TSH wpływa na cykl menstruacyjny pośrednio poprzez inne hormony.
- Nadmierne stężenie TSH w chorobach onkologicznych przysadki mózgowej. Wzrost produkcji tyreotropiny prowadzi do zjawisk charakterystycznych dla nadczynności tarczycy:
- przerwa między okresami staje się krótka;
- miesiączka jest nieregularna;
- hormony gonadotropowe są syntetyzowane w niewystarczających ilościach;
- ustanie miesiączki (brak miesiączki);
- miesiączka bardzo skąpa, bolesna;
- podczas menstruacji występuje patologiczne ogólne osłabienie;
- rozpoznaje się niepłodność spowodowaną niedoborami hormonalnymi.
Zarówno niedobór, jak i nadmiar TSH w organizmie kobiety prowadzi do utrzymujących się nieregularnych miesiączek i niepłodności.
Wpływ TSH na rozwój seksualny dziewcząt

Stężenie hormonu tyreotropowego tsh jest normą u kobiet ze względu na wiek i cechy fizjologiczne. Po zaniku funkcji rozrodczych obserwuje się stopniowy wzrost stężenia.
Wraz z rozwojem narządów płciowych u dziewczynki zaburzenia w układzie podwzgórzowo-przysadkowym mogą prowadzić do nieprawidłowości patologicznych. Niebezpieczne zarówno podwyższone, jak i obniżone stężenie TSH w organizmie.
Norma hormonu tyreotropowego u kobiet po 50. roku życia jest wyższa niż u młodych kobiet, co tłumaczy się wygaśnięciem funkcji seksualnych.
- Niskie TSH. Prowadzi to do tego, że testosteron ulega aktywacji, przez co organizm dziewczyny nie wytwarza wystarczającej ilości hormonu folikulotropowego (FSH). Ucierpi także synteza tak ważnego hormonu jak luteinizacja (LH). Wszystko to prowadzi do następujących konsekwencji:
- występuje opóźnienie w rozwoju od rówieśników;
- miesiączka pojawia się później niż terminy określone fizjologicznie;
- nie ma pociągu seksualnego do płci przeciwnej;
- słabo rozwinięte gruczoły sutkowe;
- słabo rozwinięte wargi sromowe i łechtaczka;
- sylwetka przypomina chłopca.
Film zamieszczony w tym artykule przedstawia charakterystyczny wygląd dziewczynki z niedoborem TSH. Opóźnienie w rozwoju cech płciowych jest obarczone faktem, że dziewczyna może mieć problemy z socjalizacją.
- Wysokie stężenie TSH. Zwiększenie stężenia tyretropiny we krwi dziewczynki może przyspieszyć jej rozwój seksualny. W tym przypadku następuje przedwczesne dojrzewanie fizjologiczne ze znacznymi odchyleniami od normy. Dzieje się tak dlatego, że wysokie stężenie TSH stymuluje produkcję estrogenów, działając luteinizująco i stymulując pęcherzyki. W rezultacie dzieje się tak:
- pierś powiększa się od 8 roku życia;
- wczesne pojawienie się włosów łonowych;
- pierwsza miesiączka pojawia się znacznie wcześniej niż u rówieśników.
Regularne badanie dziewcząt na obecność TSH we krwi jest ważne w celu przepisania leczenia i zapobiegania patologicznym zaburzeniom rozwoju seksualnego.
Co zrobić, jeśli hormony nie są w normie
W przypadku wykrycia wskaźników wykraczających poza normę wszystkie decyzje podejmuje endokrynolog. Jego instrukcje postępowania pozwolą jak najszybciej znormalizować poziom TSH we krwi i uniknąć rozwoju ciężkiej choroby endokrynologicznej.

W dzisiejszych czasach można bez problemu oddać krew na hormony tarczycy TSH. Można go wykonać na zlecenie lekarza w budżetowej placówce medycznej. Lub udaj się do komercyjnego laboratorium, teraz koszt wykonania badania nie jest wysoki i każdy, kto dba o swoje zdrowie, może sobie na to pozwolić.
Aby uzyskać wiarygodny wynik, musisz wiedzieć, jak prawidłowo wykonać analizę TSH. Kobieta będzie musiała przeprowadzić drugą analizę lub przejść niepotrzebne dodatkowe badania, jeśli niewłaściwe przygotowanie niekorzystnie wpłynie na wynik.
Podwyższone TSH

Krótki i nieznaczny wzrost tyreotropiny można zaobserwować także w wyniku analizy zdrowej kobiety, powodem jest przyjmowanie leków przeciwdrgawkowych lub praca fizyczna. Ale jeśli wzrost poziomu hormonu znacznie różni się od normy, może to wskazywać na chorobę.
Głównymi objawami podwyższonego poziomu tyreotropiny są niepokój, drażliwość, drżenie, zmęczenie i bezsenność. możliwe jest pogorszenie wzroku.
Krótka lista diagnoz, których objawem może być wzrost TSH:
- nieprawidłowe funkcjonowanie tarczycy lub nadnerczy;
- guz;
- zwiększone dawkowanie leków zawierających jod;
- zaburzenia psychiczne lub somatyczne;
- ciąża (w niektórych przypadkach);
- zatrucie ołowiem;
- nieuregulowane wydzielanie TSH;
- hemodializa;
- stan przedrzucawkowy;
- usunięcie pęcherzyka żółciowego.
Oczywiście tylko lekarz może zrozumieć wynik badań i postawić ostateczną diagnozę. Należy pamiętać, że u kobiet po 30. roku życia poziom tyreotropiny może nieznacznie wzrosnąć i będzie to wariant normy, ponieważ niektóre leki i zwiększona aktywność fizyczna mogą mieć wpływ na wskaźnik.
Obniżony poziom TSH
Szczególnie ważna jest wizyta u endokrynologa i wykonanie badań w celu sprawdzenia poziomu hormonu tyreotropowego, jeśli w życiu codziennym pojawiają się następujące objawy: ból głowy, senność, zaburzenia pamięci i tolerancja na zmiany pogody, temperatury, letarg, obrzęki, podwyższone ciśnienie. i temperatura ciała, nadwaga.
Zmniejszona tyreotropina może być oznaką następujących chorób:
- zmniejszona funkcja przysadki mózgowej;
- uraz lub nowotwór przysadki mózgowej;
- zapalenie przysadki mózgowej, w wyniku czego zmniejsza się produkcja hormonów;
- śmierć komórek przysadki mózgowej w organizmie kobiety jako powikłanie po porodzie;
- nowotwór w ciele tarczycy;
- wole toksyczne;
- choroba Plummera;
- choroba umysłowa;
- nadmiar hormonów z powodu niewłaściwego przyjmowania leków hormonalnych;
- dieta na czczo lub niskokaloryczna;
- silny stres.
Leczenie
Leczenie ma na celu normalizację stężenia TSH we krwi, co wymaga regularnej analizy w celu monitorowania wskaźników. Terapię prowadzi się do czasu, aż wyniki badań wykażą normę.
Należy pamiętać, że w niektórych przypadkach leki mogą nie dawać pozytywnego trendu, dlatego poziom TSH pozostaje taki sam. W takim przypadku lekarz ma obowiązek zastąpić przepisaną terapię.
Leczenie najlepiej przeprowadzić na początkowym etapie, gdy pojawią się pierwsze objawy, co pozwoli ominąć dalszą interwencję chirurgiczną.
Zalecana jest analiza TSH w celu ustalenia patologii tarczycy, w tym w przypadku podejrzenia niedoczynności tarczycy.
Wskazania do analizy stężenia hormonów tarczycy
Zaburzenie równowagi substancji aktywnych syntetyzowanych przez tarczycę negatywnie wpływa na funkcjonowanie całego układu narządów, gdyż hormony te wspomagają oddychanie komórkowe.
Manifestacja objawów niedoczynności tarczycy jest czysto indywidualna: u niektórych osób obserwuje się ich brak (nawet przy wysokim wskaźniku niedoboru hormonów), u innych choroba objawia się wyraźnymi objawami.
Naruszenie syntezy substancji czynnych tarczycy prowadzi do niewydolności wielu narządów, dlatego objawy są dość zróżnicowane.
Objawy sygnalizujące możliwe uszkodzenie tarczycy, w tym niedoczynność tarczycy:
- słabość fizyczna;
- zmniejszona aktywność, spowolnienie;
- wahania nastroju;
- apatia;
- szybkie zmęczenie i senność;
- zaburzenia pamięci (często zapominane wydarzenia, które miały miejsce niedawno);
- wypadanie włosów, brwi i łamliwych paznokci;
- skóra staje się sucha;
- obrzęk kończyn;
- zaburzenia żołądka (zaparcia);
- dreszcze (zimne kończyny, nawet jeśli osobie jest ciepło);
- zauważalne zgrubienie głosu;
- przyrost masy ciała bez zwiększania porcji spożywanego pokarmu;
- zakłócenie układu rozrodczego.
U niektórych kobiet z niedoczynnością tarczycy obserwowano niepłodność i brak miesiączki.

Objawy te są typowe nie tylko dla niedoczynności tarczycy, dlatego ich przyczynę można poznać dopiero po zdiagnozowaniu. Te znaki to dzwonek sygnalizujący potrzebę skontaktowania się z endokrynologiem.
W takich przypadkach przeprowadza się również badania hormonu tyreotropowego:
- jeśli krewni danej osoby cierpieli na choroby tarczycy, cukrzycę, niewydolność nadnerczy;
- jeśli u pacjenta występowała choroba tarczycy, operacja na tym narządzie;
- osoba przyjmowała leki zawierające węglan litu, jod, amiodaron;
- jeśli pacjent ma podwyższony poziom cholesterolu, anemię, wysoki poziom prolaktyny, zwiększone stężenie enzymów CPK, LDH;
- jeśli dana osoba była narażona na promieniowanie;
- z chorobami przysadki i podwzgórza;
- jeśli dana osoba skarży się na naruszenia układu sercowo-naczyniowego;
- z wrodzonymi patologiami;
- jeśli dziecko ma opóźnienie w rozwoju psychicznym lub fizycznym.

Funkcje analizy TSH
TSH w niedoczynności tarczycy wzrasta w wyniku następującego łańcucha procesów:
- Tarczyca wytwarza niewystarczającą ilość T3 i T4.
- Przysadka mózgowa wydziela więcej hormonu tyreotropowego, który stymuluje tarczycę i zwiększa stężenie T3 i T4.
- Występuje wzrost poziomu TSH.
Zmiany w stężeniu TSH, T3 i T4 są od siebie zależne, dlatego odpowiednią diagnozę można postawić dopiero po zmierzeniu poziomu wszystkich trzech hormonów.
Jedynym sposobem na rozpoznanie subklinicznej niedoczynności tarczycy jest badanie TSH. Przeprowadza się go rano (od 8 do 12 godzin), ponieważ o tej porze dnia występuje najwyższe stężenie TSH w organizmie.
Do dalszych badań pobiera się od pacjenta krew z żyły i określa, ile jednostek hormonu tyreotropowego zawiera. Do dokładnej diagnozy jedna analiza nie wystarczy, ponieważ zwiększona częstość nie zawsze wskazuje na choroby tarczycy, może to być jednorazowe zaburzenie równowagi hormonalnej z powodu jakichkolwiek negatywnych czynników. Ponadto szereg analiz pozwala ocenić pracę różnych narządów i układów.

W postaci wyników badań laboratoryjnych powinny znajdować się wskaźniki poziomu takich substancji:
- wolna trójjodotyronina;
- tyreotropina;
- wolna tyroksyna;
- przeciwciała przeciwko tyreoglobulinie (pozwala zidentyfikować choroby autoimmunologiczne).
Hormony tarczycy można badać nie tylko za pomocą badania krwi, ale także za pomocą laboratoryjnej oceny śliny, niektórzy lekarze uważają wyniki drugiego za bardziej wiarygodne.
W leczeniu niedoczynności tarczycy przynajmniej raz w roku należy wykonać laboratoryjną ocenę stężenia hormonów.
Etap przygotowawczy do analizy na poziomie TSH
Przed przesłaniem materiału do badania TSH należy przestrzegać następujących zasad:
- zabrania się spożywania posiłków co najmniej 3 godziny przed posiłkiem (materiał do badań pobierany jest rano na czczo), można pić wodę bez gazu;
- na kilka dni przed badaniem nie można jeść pikantnych i tłustych potraw;
- wykluczyć aktywność fizyczną na dwa dni;
- przed zabiegiem należy rzucić papierosy i alkohol;
- w przypadku konieczności przeprowadzenia analizy kilkukrotnie (w przypadku konieczności monitorowania poziomu TSH przez określony czas) należy ją przeprowadzić jednocześnie;
- należy unikać stresujących sytuacji;
- jeżeli dana osoba przyjmuje leki hormonalne, leczenie to należy przerwać na 14 dni przed rozpoznaniem laboratoryjnym;
- musisz porzucić witaminy i leki, które zawierają jod, ponieważ wpływa to na funkcjonowanie tarczycy;
- Jeśli zażywasz jakiekolwiek leki, ważne jest, aby powiedzieć o tym lekarzowi.
Wyniki badania nie zależą od cyklu miesiączkowego.
Jeśli dana osoba przyjmuje tyroksynę, zabrania się przerywania leczenia, ale lek należy wypić po oddaniu krwi lub śliny.

Wyniki badania laboratoryjnego interesują wszystkich pacjentów, ale bez podpowiedzi nie da się zrozumieć podanych w nich liczb.
Stężenie TSH zależy od wieku pacjenta:
- Poziom TSH we krwi noworodków powinien mieścić się w zakresie 0,6-10 jednostek. na litr krwi.
- W wieku od 2,5 miesiąca do 2 lat norma hormonu tyreotropowego wynosi 4-7 jednostek. na litr krwi.
- Dla dzieci w wieku 2-5 lat normalna wartość wynosi 4-6 jednostek.
- Prawidłowe stężenie TSH u dzieci powyżej 14. roku życia i u dorosłych wynosi 0,4–4 jednostki.
W zależności od płci normy są następujące:
- u mężczyzn - 0,4 - 4,9 jednostek,
- u kobiet - 4,2 jednostki.

Dla kobiet w ciąży stężenie mieści się w granicach 0,2-3,5 jednostki, poziom hormonu zależy od czasu trwania ciąży.
Wskaźnik może nieznacznie spaść lub wzrosnąć dla tej pozycji, jest to normalne, ale jeśli odchylenia są duże, należy zwrócić uwagę na stan swojego zdrowia i rozwój płodu.
Dla większości ludzi normą jest 0,4 do 2,5 mU/l (95% populacji). Znacznie mniej osób ma poziom TSH do 4 mU/l. Uważa się, że wskaźnik powyżej 2,5 mU/l wymaga regularnej kontroli (raz w roku), we współczesnej medycynie pojawia się pytanie o przepisywanie osobom z takim wskaźnikiem leczenia.
Wynik badania może wskazywać odchylenia od określonej normy w górę lub w dół, co odpowiednio wskazuje na podwyższony lub obniżony poziom TSH we krwi.
W niedoczynności tarczycy poziom hormonu tyreotropowego w surowicy wzrasta 10-12 razy, nieco niższe wartości odnotowuje się rzadziej.
Wyniki badań i rodzaje niedoczynności tarczycy
Po otrzymaniu wyników analiz należy przede wszystkim zwrócić uwagę na stężenie T3 i T4. Niedoczynność tarczycy wyklucza się, jeśli T3 wynosi od 3 do 8, a T4 od 4 do 11 (dane z analizy śliny).
Wartości poniżej 3 (dla T3) i poniżej 4 (dla T4) wskazują na niedoczynność tarczycy.
Aby określić stopień niedoczynności tarczycy, potrzebne są dane TSH i T3, T4:
- Pierwotna niedoczynność tarczycy (postać subkliniczna lub łagodna). Poziom TSH wzrasta (5-10 mU/l), a hormony T3 i T4 początkowo pozostają w normie, następnie stopniowo spadają.
- wtórna niedoczynność tarczycy. Stężenie tyreotropowe oraz T3 i T4 jest obniżone. W tym stopniu dysfunkcja tarczycy jest wyraźna.
- Niedoczynność tarczycy. Poziom TSH jest bardzo niski, czasem nawet do zera, a zawartość T3 i T4 wzrasta, takie wskaźniki wynikają z faktu, że TSH jest syntetyzowane tylko przy obniżeniu T3 i T4.
W pierwotnej niedoczynności tarczycy wyróżnia się 3 etapy, których wskaźnikami są następujące poziomy hormonów:
- TSH przekracza 0,4 mU/l, T4 i TK są podwyższone lub jedno z nich wskazuje na jawną niedoczynność tarczycy;
- TSH przekracza 0,4 mU/l, T4 i T3 w normie – subkliniczna nadczynność tarczycy;
- TSH jest mniejsze niż 0,4 mU / l, T4 jest obniżone - jawna niedoczynność tarczycy;
- TSH jest mniejsze niż 0,4 mU/l, T4 w normie – subkliniczna nadczynność tarczycy.

W badaniu krwi żylnej można określić nie tylko zawartość hormonów, ale także zmiany w osoczu:
- wzrost cholesterolu wskazuje na zmniejszenie syntezy hormonów;
- wzrasta mioglobina, a obniża się T3 i T4 – dowód zaawansowanej niedoczynności tarczycy;
- stężenie kinazy kreatynowej jest 10 razy wyższe niż norma, miano LDH jest wyższe niż normalne, co wskazuje na rozwój miopatii w niedoczynności tarczycy;
- wzrost poziomu wapnia, karotenu w surowicy, spadek poziomu fosfatazy zasadowej, poziomu żelaza i jego zdolności do interakcji z białkami są również wskaźnikami zmian w równowadze hormonalnej.
Na etapie subklinicznym niedoczynność tarczycy można wyleczyć bez szkody dla zdrowia, ale rozwija się szybko, dlatego ważne jest, aby zdiagnozować tę patologię na czas.
W przypadku wykrycia odchyleń od normy specjalista przepisuje dodatkowe procedury w celu różnicowania choroby.
Poziom TSH we wrodzonej niedoczynności tarczycy
Wrodzoną niedoczynność tarczycy rozpoznaje się u 1 na 5000 noworodków, takie statystyki wskazują na częstość występowania tej patologii.
Przyczynami tej choroby są:
- niedobór jodu lub choroba tarczycy u matki dziecka w czasie ciąży;
- patologie powstawania i rozwoju (dysplazja) tkanek tarczycy dziecka;
- aplazja (brak) tkanki tarczycy;
- odporność na hormony tarczycy;
- wrodzone nowotwory w mózgu;
- zaburzenia rozwojowe przysadki mózgowej lub podwzgórza.

Aby określić niedoczynność tarczycy u noworodka, pobiera się krew z pięty przez 3-4 dni. W zależności od wyników analizy stawia się diagnozę:
- poziom hormonu tyreotropowego powyżej 50 mikrojednostek na 1 litr krwi jest wskaźnikiem wrodzonej niedoczynności tarczycy;
- wskaźnik w zakresie 20-50 mikrojednostek na 1 litr wskazuje na potrzebę rozpoznania przejściowej niedoczynności tarczycy.
W przypadku wykrycia wrodzonej niedoczynności tarczycy leczenie rozpoczyna się natychmiast (w fazie subklinicznej), jeszcze przed wystąpieniem charakterystycznych objawów. W przypadku tej choroby konieczna jest dożywotnia terapia hormonalna.
Metody normalizacji poziomu TSH
W przypadku niedoczynności tarczycy TSH normalizuje się za pomocą leków, w zależności od stadium choroby:
- W fazie subklinicznej stosuje się L-tyroksynę, dawkowanie ustala specjalista indywidualnie.
- Oczywistą niedoczynność tarczycy leczy się lewotyroksyną. Jego dawkowanie zależy od wieku pacjenta (osobom poniżej 60. roku życia przepisuje się dawkę co najmniej 1,6-1,8 mcg / kg masy ciała, po 60 latach lek należy przyjmować w dawce 12,5-25 mcg dziennie, zwiększając o 25 mcg co 60 dni przed normalizacją TSH).
- Zaawansowane stadia niedoczynności tarczycy leczy się L-tyroksyną, dobierając indywidualnie dawkę. W żadnym przypadku nie należy samodzielnie zwiększać dawki, powinien to zrobić wyłącznie endokrynolog na podstawie tych badań.
L-tyroksynę stosuje się także w leczeniu wrodzonej i przejściowej niedoczynności tarczycy. Dawkowanie zależy od wieku i masy ciała dziecka. W przypadku wcześniaków istnieją pewne cechy charakterystyczne przyjmowania leku.
 Sporządzenie tabeli wzrostu hCG w ciągu dnia po zapłodnieniu in vitro
Sporządzenie tabeli wzrostu hCG w ciągu dnia po zapłodnieniu in vitro
 Za co odpowiedzialna jest ludzka gonadotropina kosmówkowa?
Za co odpowiedzialna jest ludzka gonadotropina kosmówkowa?
 Estradiol – hormon kobiecego piękna i męskiej siły
Estradiol – hormon kobiecego piękna i męskiej siły
 Jakie są wskaźniki markera nowotworowego CA-125 w endometriozie?
Jakie są wskaźniki markera nowotworowego CA-125 w endometriozie?
 Leczenie braku równowagi tyroksyny
Leczenie braku równowagi tyroksyny
 Jakie badania należy wykonać w przypadku niedoczynności tarczycy?
Jakie badania należy wykonać w przypadku niedoczynności tarczycy?
Hormony tarczycy: naruszenia i norma
Choroby tarczycy wpływają na wszystkie funkcje organizmu. Skargi pacjentów z niedoczynnością tarczycy i tyreotoksykozą mogą być niespecyficzne lub w ogóle nieobecne. W celu dokładnej diagnostyki i kontroli leczenia chorób tkanki tarczycy wykonuje się badania laboratoryjne – badania na obecność hormonów i przeciwciał.
Badania podstawowe w chorobach tarczycy:
- tyreotropina;
- tyroksyna (wolna);
- tyroksyna (ogólnie);
- trójjodotyronina (wolna);
- trójjodotyronina (ogółem);
- tyreoglobulina;
- przeciwciała przeciwko tyreoglobulinie, tyreoperoksydazie, receptorom TSH;
- kalcytonina.
W różnych laboratoriach normy (wartości referencyjne) dla tych wskaźników mogą się nieznacznie różnić w zależności od metody oznaczania i odczynników.
Tyreotropina (TSH)
Norma TSH wynosi od 0,4 do 4 mIU / l u dorosłych i dzieci powyżej 7 lat. U noworodków tyreotropina powinna wynosić od 1,1 do 17 mIU / l, u niemowląt do roku - od 0,6 do 10 mIU / l, jednorocznych dzieci - od 0,6 do 7 mIU / l.
Norma TSH u kobiet w ciąży wynosi od 0,4 do 2,5 mIU / l w pierwszym i drugim trymestrze ciąży, od 0,4 do 3 mIU / l - w trzecim trymestrze.
Tyreotropina jest głównym markerem czynności tarczycy. W wielu przypadkach służy do badań przesiewowych.
TSH produkowane jest w przysadce mózgowej. Ten tropowy hormon reguluje pracę komórek tarczycy. Tyreotropina stymuluje uwalnianie hormonów tarczycy (T3 i T4), przerost i rozrost tyreocytów.
Jeśli w przebiegu choroby tarczycy TSH jest wyższe od prawidłowego, u pacjenta rozpoznaje się pierwotną niedoczynność tarczycy – brak hormonów tarczycy.
Ten stan się rozwija
- po leczeniu (wytępienie tkanki tarczycy lub terapia radioizotopowa);
- z przewlekłym autoimmunologicznym zapaleniem tarczycy;
- z wolem endemicznym;
- z wadami wrodzonymi;
- z przedawkowaniem tyreostatyków.
Jeśli TSH jest poniżej normy, mówi się o pierwotnej nadczynności tarczycy (tyreotoksykozie) - nadmiarze głównych hormonów tarczycy.
Ten stan może być spowodowany:
- rozlane wole toksyczne;
- toksyczny gruczolak tarczycy;
- wole guzkowe toksyczne;
- podostre zapalenie tarczycy i autoimmunologiczne zapalenie tarczycy w początkowych stadiach;
- przedawkowanie tabletek w hormonalnej terapii zastępczej.
Patologia przysadki mózgowej powoduje zmianę TSH. W takich przypadkach niski poziom TSH jest oznaką wtórnej niedoczynności tarczycy. Choroba ta może być wynikiem operacji, radioterapii, złośliwego lub łagodnego guza mózgu.
Wysokie TSH w patologii przysadki mózgowej jest oznaką wtórnej tyreotoksykozy. To rzadkie schorzenie występuje w przypadku niektórych nowotworów mózgu (gruczolaka przysadki mózgowej).
Wolna tyroksyna (wolne T4)
Normalny poziom wynosi od 0,8 do 1,8 pg/ml (10 do 23 pmol/l). Wytwarzany przez tyreocyty przy użyciu jodu cząsteczkowego. Jego syntezę zwiększa TSH. Wolny T4 ma stosunkowo niską aktywność funkcjonalną. Na obwodzie i w tkance tarczycy zamienia się w aktywny T3.
Działanie darmowego T4:
- zwiększa produkcję ciepła;
- zwiększa tempo metabolizmu;
- zwiększa wrażliwość mięśnia sercowego na katecholaminy;
- podnosi poziom cukru we krwi.
Niski poziom wolnej T4 jest oznaką niedoczynności tarczycy.
Powód tego stanu:
- zniszczenie tkanki tarczycy (podczas leczenia radykalnego lub w procesie autoimmunologicznym);
- długotrwały niedobór jodu;
- uszkodzenie przysadki.
Wysoki poziom wolnej T4 jest oznaką tyreotoksykozy.
Etiologia schorzenia:
- rozlane wole toksyczne;
- wole toksyczne (guzkowe lub wieloguzkowe);
- toksyczny autonomiczny gruczolak tarczycy itp.
Całkowita tyroksyna (całkowita T4)
Norma całkowitego T4 wynosi od 5,5 do 11 ng / ml lub (według innych jednostek miary) od 77 do 142 nmol / l. Analiza ta dostarcza mniej informacji niż wolny T4. W badaniu ocenia się także poziom tyroksyny. Na dokładność wpływa stężenie białek krwi, współistniejące choroby, stan wątroby.
Całkowita tyroksyna jest stosowana jedynie jako badanie dodatkowe.
Wolna trójjodotyronina (wolna T3)
Ilość wolnej trójjodotyroniny wynosi od 3,5 do 8,0 pg / ml (od 5,4 do 12,3 pmol / l). Ten aktywny hormon tarczycy jest w 10% wytwarzany przez tyreocyty, a 90% powstaje w tkankach obwodowych z tyroksyny.
Działanie darmowego T3:
- aktywacja centralnego układu nerwowego;
- wzrost spożycia kalorii;
- zwiększony metabolizm;
- wzrost liczby uderzeń serca na minutę;
- podwyższone ciśnienie krwi itp.
Zwiększona wolna T3 występuje w przypadku tyreotoksykozy o różnej etiologii, zmniejszona - w przypadku niedoczynności tarczycy.
Najczęściej zaburzenia wolnego T3 obserwuje się w starszym wieku i przy długotrwałym niedoborze jodu.
Całkowita trójjodotyronina (całkowita T3)
Norma całkowitej trójjodotyroniny wynosi od 0,9 do 1,8 ng / ml. Lub w innej skali pomiarów - od 1,4 do 2,8 nmol / l. Ta analiza jest opcjonalna. Ocenia poziom trójjodotyroniny we krwi z mniejszą dokładnością niż wolna T3.
Na dokładność analizy wpływa wiele czynników: współistniejące choroby somatyczne i psychiczne, stężenie białek we krwi, dieta.
tyreoglobulina
Analizę hormonów tarczycy uzupełnia badanie tyreoglobuliny. Zwykle stężenie tego białka we krwi wynosi od 0 do 50 ng/ml. Po radykalnej operacji tarczycy (wytępienie) wartość ta powinna wynosić mniej niż 1–2 ng/ml.
Tyreoglobulina jest specyficznym białkiem koloidalnym komórek tarczycy.
Wysoki poziom substancji wskazuje na zniszczenie tyreocytów. Na przykład z przewlekłym autoimmunologicznym zapaleniem tarczycy, podostrym zapaleniem tarczycy itp.
Pojawienie się tyreoglobuliny we krwi po radykalnym leczeniu wskazuje na nawrót choroby (rak tarczycy).
Przeciwciała przeciwko tyreoglobulinie (AT-TG)
Zwykle przeciwciała przeciwko tyreoglobulinie nie są wykrywane lub wykrywane w niskich stężeniach (do 100 mU/l).
AT-TG to immunoglobuliny skierowane przeciwko białku koloidowemu tarczycy.
Wzrost stężenia przeciwciał przeciwko tyreoglobulinie występuje we wszystkich chorobach autoimmunologicznych tarczycy.
Przyczyną wysokiego wskaźnika AT-TG może być:
- choroba Gravesa-Basedowa;
- przewlekłe autoimmunologiczne zapalenie tarczycy;
- poporodowe zapalenie tarczycy itp.
Hormony tarczycy zmieniają się później w procesach autoimmunologicznych, niż pojawiają się przeciwciała. Zatem wskaźniki te można uznać za wczesny marker chorób.
Przeciwciała przeciwko tyroperoksydazie (AT-TPO)
Zwykle przeciwciała przeciwko tyropoksydazie powinny występować w niskim mianie (do 30–100 mU/l) lub nie być obecne.
Ten typ przeciwciał skierowany jest przeciwko enzymowi tarczycy biorącemu udział w syntezie tyroksyny i trójjodotyroniny.
Wysoki poziom AT-TPO występuje w każdej chorobie autoimmunologicznej tkanki tarczycy. Ponadto w 25% przypadków wskaźnik ten jest podwyższony u osób bez patologii tarczycy.
Hormony tarczycy przy wysokich wartościach AT-TPO mogą odpowiadać niedoczynności tarczycy (z przewlekłym autoimmunologicznym zapaleniem tarczycy) lub tyreotoksykozie (z wolem rozlanym toksycznym).
Przeciwciała przeciwko receptorom TSH
Ten specyficzny wskaźnik służy do wykrywania choroby Gravesa-Basedowa.
U dzieci i dorosłych przeciwciała przeciwko receptorom TSH (AT-rTTH) zwykle stwierdza się w niskim mianie – do 4 U/l. Do diagnostyki i kontroli leczenia wykorzystuje się interpretację wskaźników AT-rTTH: od 4 do 9 U/l – wynik wątpliwy, powyżej 9 U/l – aktywny proces autoimmunologiczny.
AT-rTTG – są immunoglobulinami, które konkurują o receptory na komórkach tarczycy z tyreotropiną przysadkową.
Przeciwciała przeciwko receptorom TSH mają działanie stymulujące tarczycę.
Wysoki poziom AT-rTTH jest markerem choroby Gravesa-Basedowa. W pewnej ilości przeciwciała te występują także w innych chorobach autoimmunologicznych tarczycy.
Kalcytonina
Norma tego hormonu wynosi od 5,5 do 28 nmol / l. Nie należy do głównych substancji biologicznie czynnych tarczycy. Kalcytonina jest wydzielana przez komórki C tkanki tarczycy.
Hormon jest antagonistą hormonu przytarczyc.
Kalcytonina:
- zmniejsza stężenie całkowitego i zjonizowanego wapnia we krwi;
- hamuje wchłanianie wapnia w przewodzie pokarmowym;
- zwiększa wydalanie wapnia z moczem;
- odkłada wapń w tkance kostnej (zwiększa mineralizację).
Wysoki poziom tego hormonu obserwuje się w raku rdzeniastym tarczycy, z nawrotem tego typu nowotworu, z onkologią innych narządów (okrężnica, żołądek, trzustka, pierś).
Podwyższony poziom TSH: przyczyny, objawy, diagnostyka i leczenie
 Podwyższony poziom TSH wskazuje na występowanie zaburzeń w obrębie tarczycy lub przysadki mózgowej. Objaw pojawia się u kobiet i mężczyzn na skutek zmian w poziomie hormonów T3 i T4.
Podwyższony poziom TSH wskazuje na występowanie zaburzeń w obrębie tarczycy lub przysadki mózgowej. Objaw pojawia się u kobiet i mężczyzn na skutek zmian w poziomie hormonów T3 i T4.
Wysoki poziom TSH (tyreotropiny) determinuje przebieg następujących patologii:
- Pierwotny (problemy z tarczycą).
- Wtórne (awarie w pracy podwzgórza i przysadki mózgowej).
- Źródło problemu
- Identyfikujemy chorobę
Źródło problemu
W pierwszym przypadku przyczyną podwyższonego TSH jest patologia tarczycy:
- po operacji lub w trakcie autoimmunologicznej niedoczynności tarczycy;
- rozwój zapalenia tarczycy po 1-3 miesiącach po porodzie;
- przyjmowanie odrębnej grupy leków (amiodaron, eglonil, cerucal, estrogen);
- leczenie jodem 131 (radioterapia);
- niewydolność nadnerczy;
- wzrost poziomu prolaktyny.
 Duży wpływ mają ostre stresy, zwiększone obciążenia, brak snu i zaawansowany wiek.
Duży wpływ mają ostre stresy, zwiększone obciążenia, brak snu i zaawansowany wiek.
Przyczyną zaburzeń czynnościowych podwzgórza (seria wtórna) jest gruczolak przysadki, niewrażliwość przysadki na hormony tarczycy i brak percepcji trójjodotyroniny. U kobiet konsekwencje zaburzeń hormonalnych są bardziej dotkliwe - statystyki określają stosunek 10 przedstawicieli płci pięknej do jednego mężczyzny. Wśród głównych chorób prym wiedzie autoimmunologiczne zapalenie tarczycy, podczas którego hormon tyreotropowy i poziom przeciwciał przeciwko TPO (anty-TPO) są powyżej normy.
 Wady przysadki mózgowej i podwzgórza występują w równych proporcjach u obu płci.
Wady przysadki mózgowej i podwzgórza występują w równych proporcjach u obu płci.
Identyfikujemy chorobę
Co zrobić, jeśli w wyniku badań laboratoryjnych poziom hormonu tyreotropowego jest nieco wyższy niż normalnie? Konieczne jest określenie ciężkości patologii i stopnia niedoboru hormonów tarczycy.
Przy niewielkim przeszacowaniu wskaźników może nie być żadnych znaków. Silnie podwyższone TSH wskazuje na wysoki niedobór T3 i T4.
Stopień ciężkości pierwotnej niedoczynności tarczycy klasyfikuje się na podstawie objawów:
- Subkliniczny – podwyższone poziomy TSH w T4 są w normie.
- Manifest - TSH jest znacznie podwyższone, a T4 poniżej normy.
- Skomplikowane - powstawanie kretynizmu, niewydolność serca, wtórny gruczolak przysadki mózgowej.
 W pierwszym przypadku bardzo trudno jest zidentyfikować objawy. Oczywista niedoczynność tarczycy jest główną przyczyną szeregu zmian:
W pierwszym przypadku bardzo trudno jest zidentyfikować objawy. Oczywista niedoczynność tarczycy jest główną przyczyną szeregu zmian:
- Według objawów zewnętrznych (powstanie obrzęków, przyrost masy ciała, pojawienie się suchości i bladości skóry, łamliwe paznokcie i włosy).
- Według wskaźników psychicznych i emocjonalnych (uczucie depresji i pojawienie się depresji, drażliwość).
- Według objawów sercowo-naczyniowych (wolny puls, niskie lub wysokie ciśnienie krwi).
- Na pracę układu trawiennego (słaby apetyt, zaparcia).
Wraz ze zwiększoną ilością hormonu tyreotropowego we krwi pojawia się uczucie wyczerpania, osłabienia i senności. Może również powodować anemię.
 Ponieważ wraz z rozwojem patologii w organizmie TSH reaguje wolniej niż hormony tarczycy, ocena jego reakcji na zmiany stężenia T3 i T4 zajmie 1-2 miesiące. Zastosowanie nowoczesnych technik diagnostycznych umożliwia wykonanie badań trzeciej generacji TSH z limitem czułości 0,002 μIU/ml (norma TSH to 0,4 – 4 μIU/ml). W przypadku odchyleń od normy należy przeprowadzić ponowną analizę. Jeśli wyniki się potwierdzą, nie spiesz się z poszukiwaniem alternatywnych metod leczenia. Są bezowocne.
Ponieważ wraz z rozwojem patologii w organizmie TSH reaguje wolniej niż hormony tarczycy, ocena jego reakcji na zmiany stężenia T3 i T4 zajmie 1-2 miesiące. Zastosowanie nowoczesnych technik diagnostycznych umożliwia wykonanie badań trzeciej generacji TSH z limitem czułości 0,002 μIU/ml (norma TSH to 0,4 – 4 μIU/ml). W przypadku odchyleń od normy należy przeprowadzić ponowną analizę. Jeśli wyniki się potwierdzą, nie spiesz się z poszukiwaniem alternatywnych metod leczenia. Są bezowocne.
W wynikach analizy TSH jest podwyższone, co to oznacza u kobiet i jak leczyć? Teraz opowiemy Ci wszystko.
Wysoki poziom tyreotropiny jest oznaką dysfunkcji przysadki lub tarczycy. Przy ustalaniu przyczyn stanu patologicznego należy zwrócić szczególną uwagę na prawidłowe przygotowanie pacjenta do podania biomateriału.
Możliwe jest uzyskanie wyników fałszywie dodatnich na skutek zażywania leków, przepracowania emocjonalnego lub fizycznego, a także niewłaściwego terminu pobrania krwi. W przypadku uzyskania zawyżonych lub zaniżonych wyników TSH, z wyłączeniem powyższych czynników, lekarz ustala dodatkowe metody diagnostyczne.
Należy zrozumieć - główne przyczyny przekroczenia dopuszczalnej normy hormonu tyreotropowego i jak obniżyć TSH u kobiet do normy.
Hormon tyreotropowy (TSH) jest wydzielany przez przedni płat przysadki mózgowej. TSH jest jednym z głównych regulatorów funkcji tarczycy polegającej na wydzielaniu hormonów. Rozpoczęciu tego procesu towarzyszy reakcja enzymatyczna przekształcająca cząsteczkę ATP (źródło energii) w cAMP (międzykomórkowy sygnał molekularny).
Stwierdzono odwrotną korelację pomiędzy hormonami tarczycy (tyroksyną – T3 i trójjodotyroniną – T4) a TSH. Innymi słowy, im aktywniej wydzielane są T3 i T4, tym mniej przysadka mózgowa wydziela tyreotropinę i odwrotnie.
Znaczenie kontrolowania zawartości T3 i T4 we krwi tłumaczy się ich funkcjami. Są to główne regulatory procesów wymiany energii. Są również niezbędne do prawidłowego metabolizmu, procesu wzrostu i rozwoju wszystkich tkanek ludzkiego ciała. Dlatego ich niedobór lub nadmiar niekorzystnie wpływa na zdrowie.
Jaka jest norma TSH i na co wpływa?
Standardowa norma tyreotropiny jest wybierana dla każdego wieku. Eksperci nie stwierdzili zasadniczej różnicy w zawartości hormonu we krwi mężczyzn i kobiet. Jednak u kobiety należy wybrać wartości referencyjne (dopuszczalne) biorąc pod uwagę etap cyklu miesiączkowego lub ciążę.
Samo rozszyfrowanie analizy nie jest trudne, ale nie powinieneś próbować ustalać swojej diagnozy. W diagnostyce różnicowej lekarz opiera się na zbiorczych danych laboratoryjnych i instrumentalnych metod diagnostycznych, podsumowując z nich pełną historię pacjenta oraz obraz kliniczny. Informacje zawarte w tej sekcji należy wykorzystywać wyłącznie w celach informacyjnych.
W przypadku noworodków do czwartego miesiąca życia dopuszczalny jest zakres od 0,5 do 11 μIU/ml, w drugiej połowie roku górna granica normy nie powinna przekraczać 8,5 μIU/ml.
Norma tyreotropiny u dzieci od 1 roku do 7 lat wynosi 0,65 - 6 μIU / ml, następnie do 12 lat maksymalne dopuszczalne stężenie hormonu we krwi wynosi 4,8 μIU / ml.
Okresowi dojrzewania towarzyszą znaczące zmiany w całym tle hormonalnym, normalny zakres wynosi od 0,47 do 4,5 μIU / ml.
Po 20 latach prawidłowy poziom tyreotropiny powinien wynosić od 0,35 do 4,2 µIU/ml.
Jeśli TSH jest podwyższone, wówczas pełne funkcjonowanie tarczycy zostaje zahamowane, a ilość T3 i T4 we krwi zaczyna spadać.
Objawy podwyższonego TSH
Minimalne odchylenie od wartości referencyjnych nie objawia się w postaci objawów klinicznych. Jeśli jednak poziom hormonu TSH wzrasta znacząco, wówczas pacjent ma:
- zaburzenia nerwicowe (drażliwość, depresja, zahamowanie myślenia i brak uwagi);
- bezsenność;
- przybranie na wadze;
- niestrawność;
- bladość i obrzęk skóry;
- kruchość i wypadanie włosów;
- niestabilność ciśnienia krwi;
- słaba tolerancja na ciepło;
- zmniejszona wydajność i zmęczenie.
Do objawów podwyższonego TSH u kobiet zalicza się nieregularne cykle miesiączkowe, obniżone libido i niepłodność.
W przypadku wykrycia zespołu powyższych objawów pacjentowi zaleca się oddanie krwi na hormon tyreotropowy. Analiza ma również znaczenie w diagnostyce funkcjonalnej prawidłowego funkcjonowania tarczycy i ocenie skuteczności wybranego schematu leczenia.
Przyczyny i skutki podwyższonego TSH u kobiet
Stwierdzono dobowe wahania zawartości tego hormonu we krwi człowieka. Maksymalny podwyższony poziom tyreotropiny u mężczyzn i kobiet stwierdza się między godziną 2 a 4 w nocy. Następnie następuje niewielki spadek, który utrzymuje się do godziny 8-9 rano.
Dlatego jeśli w wynikach analizy u pacjentów zostanie stwierdzone, że hormon tyreotropowy przekracza normę, należy początkowo pamiętać, o której godzinie pobrano biomateriał do analizy. A jeśli te wzrosty są nieznaczne, a krew została oddana przed godziną 9 rano, zaleca się ponowne wykonanie analizy. Należy zauważyć, że minimalna ilość hormonu jest typowa dla 17 - 19 godzin.
Dlaczego podwyższony jest hormon tyreotropowy? Przyczyny patologiczne
Przyczyny wzrostu TSH u kobiet i mężczyzn są identyczne. Mogą być związane z naruszeniem normalnej relacji między układem przysadka-tarczyca lub oddzielnie z patologiami narządów.
Wśród głównych przyczyn podwyższonego poziomu hormonu TSH wyróżnia się niedoczynność tarczycy - patologiczny spadek hormonów tarczycy na skutek zahamowania jej prawidłowego funkcjonowania. Schorze towarzyszy brak hormonów T3 i T4. W zależności od etiologii pochodzenia wyróżnia się:
- pierwotny - konsekwencja przewlekłego braku jodu, wrodzonego niedorozwoju lub zapalenia tarczycy, a także wpływu medycznego na nią (usunięcie, chemioterapia i farmakoterapia);
- wtórny - powstaje w wyniku patologii poszczególnych części mózgu;
- trzeciorzędowy - objawia się chorobami autoimmunologicznymi, którym towarzyszy supresja aktywności T3 i T4 przez przeciwciała przeciwko receptorom tyreotropiny.
Zmiany onkologiczne przysadki mózgowej: corticotropinoma lub thyreotropinoma.
Zapalenie tarczycy- Jest to patologia autoimmunologiczna, w której komórki gruczołów dokrewnych ulegają zmutowanym zmianom prowadzącym do utraty ich funkcji. Choroba rozwija się stopniowo, postęp obserwuje się w miarę wzrostu dotkniętych tkanek tarczycy. Częstość występowania wśród dorosłych wynosi 4%, wśród dzieci - 1,2%. Pomimo braku specyficznych metod korekcji rokowanie w chorobie jest korzystne. Lekarze zalecają pacjentom glikokortykosteroidy i leki na bazie selenu. Jednak skuteczność i bezpieczeństwo tej techniki nie zostały jeszcze potwierdzone eksperymentalnie.
Ponadto wysokie stężenie tyreotropiny jest charakterystyczne dla pacjentów zatrutych ołowiem, kobiet w ciąży z ciężką toksykozą, pacjentów z niewydolnością nadnerczy, zespołami oporności T3 i T4, ciężkimi patologiami somatycznymi itp.
Konsekwencje
Większość chorób charakteryzuje się korzystnym rokowaniem i całkowitym wyzdrowieniem lub długotrwałą remisją. Prawdopodobieństwo tego znacznie wzrasta wraz z zastosowaniem kompetentnych metod terapii i wczesnego wykrycia faktu patologii.
Długotrwały brak hormonu przysadki mózgowej prowadzi do przewlekłej niedoczynności tarczycy, której skrajny stopień u dzieci objawia się kretynizmem, a u dorosłych - obrzękiem błon śluzowych (obrzękiem śluzowatym).
Jak obniżyć TSH bez hormonów, środki ludowe?
Stosowanie metod medycyny alternatywnej bez zgody lekarza prowadzącego jest niebezpieczne dla zdrowia, ponieważ może prowadzić do powikłań w postaci ciężkości choroby i pogorszenia stanu pacjenta. Ich izolowane stosowanie od metod oficjalnej medycyny nie może prowadzić do korzystnego wyniku chorób. Leczenie środkami ludowymi na podwyższony poziom TSH we krwi u kobiet i mężczyzn powinno działać jako terapia podtrzymująca schematu leczenia wybranego przez lekarza.
Wielu pacjentów odmawia stosowania terapii hormonalnej, argumentując, że ma ona negatywny wpływ na tło hormonalne i stan ogólny. Ważne jest, aby zrozumieć, że lekarz wybiera optymalną dawkę hormonu na podstawie wskazań i wyników badania hormonalnego pacjenta. Ryzyko wystąpienia działań niepożądanych przy ścisłym przestrzeganiu dawkowania i czasu trwania kursu jest minimalne.
Jak obniżyć TSH u kobiet do normy, aby było bezpiecznie dla zdrowia? Wśród metod ludowych preferowane są wywary i napary z ziół leczniczych. Pacjent musi mieć pewność, że nie ma reakcji alergicznej na wybrane zioła. W razie wątpliwości przed użyciem przeprowadza się test alergiczny.
Najbardziej popularna jest mieszanka kwiatów podbiału, dzikiej róży i korzenia lukrecji. Składniki w równych ilościach wlewa się wrzącą wodą i nalega. Kilka łyków nalewki ziołowej wypija się na godzinę przed posiłkiem.
Alternatywny przepis składa się z mieszanki jagód jarzębiny, dziurawca, pąków brzozy i oregano. Sposób przygotowania i użycia jest podobny do poprzedniego.
Nie mniej skuteczny jest wywar z kwiatów rumianku, dzikiej róży, krwawnika pospolitego i korzenia cykorii. Konieczne jest wymieszanie wszystkich składników w równych ilościach, zalanie czystą wodą i zagotowanie nad ogniem. Następnie bulion schładza się i filtruje przez drobne sito lub podwójną warstwę gazy. Zaleca się przechowywanie wywaru w lodówce.
Przy niedoborze jodu skuteczne są spirulina i wodorosty.
Dieta z podwyższonym TSH
Żywienie z podwyższonym TSH u kobiet i mężczyzn jest dostosowane w kierunku zwiększania ilości pokarmów o dużej zawartości jodu, np. wodorostów, grzybów, roślin strączkowych, jaj, pietruszki.
Pracę tarczycy optymalizują tłuste odmiany ryb, a olej kokosowy i mleko uzupełnią podaż kwasów tłuszczowych. Preferowane powinno być mleko kozie, a także produkty na jego bazie. Powinieneś zwiększyć spożycie błonnika, co najmniej 40 gramów dziennie.
Autor wielu publikacji naukowych.
Układ hormonalny w organizmie jest swego rodzaju ośrodkiem hormonów kontrolującym pracę różnych narządów. Przysadka mózgowa pomaga w produkcji hormonów tarczycy. Ta część mózgu wytwarza hormon tyreotropowy (TSH). Kiedy jest wytwarzany normalnie, hormony T3 i T4 również dostają się do organizmu w wymaganej ilości. Gdy tylko nastąpi awaria, równowaga pomiędzy tymi substancjami zostaje zachwiana.
Przy podwyższonym TSH powstają w niewystarczających ilościach dwa hormony tarczycy, co negatywnie wpływa na pracę serca, przewodu pokarmowego, układu nerwowego i rozrodczego.
Co oznacza podwyższone TSH?
Jeśli T3 i T4 są w normie, to nie powinieneś martwić się poziomem TSH, ponieważ ono również jest produkowane w odpowiedniej ilości. Zanim zrozumiemy cechy wzrostu TSH, warto zrozumieć, czym jest ten hormon.
Tarczyca
Hormon tyreotropowy lub tyreotropina jest substancją biologicznie aktywną, która może regulować ilość hormonów wytwarzanych przez tarczycę. Często nazywa się to regulacją. Tyreotropina jest w stanie wykonywać kilka funkcji jednocześnie:
- zapewnić wymianę energii;
- przyspieszyć metabolizm;
- regulować produkcję białek;
- przyspieszyć wzrost;
- zapewniają pełny rozwój umysłowy.
Kiedy TSH jest powyżej normy, hormony T3 i T4 przestają pełnić swoje funkcje, bo jest ich mniej. Te dwa hormony odpowiadają za:
- skoordynowana praca układu sercowo-naczyniowego;
- wzmocnienie narządów wzroku i słuchu;
- normalne funkcjonowanie przewodu żołądkowo-jelitowego;
- synteza retinolu;
- normalny metabolizm.
Przyczyn mogących powodować wzrost TSH jest wiele, jednak ustalenie ich powinien wykonać wyłącznie endokrynolog.
Co powinno być normą?
Zanim ocenimy metody obniżania TSH, warto dowiedzieć się, jakie są dopuszczalne granice w wynikach analizy. Należy pamiętać, że norma TSH dla kobiet i mężczyzn jest inna. Istnieją osobne wskaźniki dla dzieci i kobiet w ciąży.
TSH w normie
- dla mężczyzn – 0,3–4 µIU/l,
- dla kobiet – 0,4 – 4,1 µIU/l,
- dla kobiet w ciąży - 0,34-3,1 μIU/l,
- dla noworodków - 0,6–12 μIU / l,
- dla dzieci do 5. roku życia – 0,4–7 µIU/l,
- do 14 lat - 0,3–5,1 μIU / l.
Dlaczego wzrasta tyreotropina i co robić? To najczęściej zadawane pytania pacjentów w gabinecie endokrynologa. Czasami hormony tarczycy, które są mniej produkowane, gdy TSH jest podwyższone, mogą po prostu „odebrać” człowiekowi pełny sen, siłę, dobry nastrój i dobre samopoczucie w ciągu kilku miesięcy. Aby zrozumieć tę sytuację, musisz zrozumieć przyczyny wzrostu TSH.
Dlaczego TSH wzrasta?
Kiedy pacjent ma podwyższony poziom TSH, lekarz zaczyna rozważać wszystkie możliwe opcje leczenia. Ale najważniejsze jest znalezienie przyczyny tego stanu. Bez jego zdefiniowania nie da się wyleczyć choroby na zawsze. Najczęstszymi prowokatorami wzrostu TSH są:
- choroby serca, naczyń krwionośnych, wątroby i nerek (choroby somatyczne);
- niewydolność nerek;
- nowotwory o innym charakterze w przysadce mózgowej;
- zmiany patologiczne w samej tarczycy;
- zatrucie substancjami toksycznymi;
- nadmiar jodu;
- usunięcie pęcherzyka żółciowego;
- choroby o charakterze genetycznym;
- zespół niewrażliwości na hormony;
- stan przedrzucawkowy u kobiet w ciąży;
- choroba umysłowa.
Kiedy TSH jest powyżej normy, nie oznacza to, że dana osoba cierpi na jakąś chorobę. Często TSH jest podwyższone w wyniku stosowania leków wpływających na produkcję hormonów. Tyreotropina jest substancją dość wrażliwą, dlatego przy każdej zmianie tła hormonalnego aktywnie zwiększa się lub zmniejsza jej ilość.
TSH należy badać razem z hormonami tarczycy, ponieważ wysokie TSH często stwierdza się przy prawidłowym T4 i T3. Gdy T3 i T4 są podwyższone, a TSH niskie, należy leczyć samą tarczycę. Stan ten można zaobserwować także w chorobach autoimmunologicznych.
Objawy podwyższonego TSH
Kiedy zaczyna się niewielki wzrost tyreotropiny, osoba może na początku tego nie zauważyć. Z biegiem czasu stan stopniowo się pogarsza. Kiedy stan stanie się krytyczny, osoba odczuje zmiany w wielu narządach.
 Objawy
Objawy Objawy podwyższonego TSH obejmują:
- zła pamięć;
- roztargnienie;
- apatia, depresja;
- nagła zmiana nastroju;
- niskie ciśnienie krwi;
- bradykardia;
- słaby apetyt, ale jednocześnie waga wzrasta bez powodu;
- nieregularny stolec;
- problemy trawienne;
- powiększenie wątroby;
- silny spadek libido;
- nieregularny cykl menstruacyjny;
- bezpłodność;
- obrzęk twarzy i kończyn;
- drżenie rąk;
- poważne osłabienie;
- wypadanie włosów, łuszczenie się skóry i łamliwe paznokcie;
- skurcze nóg i ramion;
- niska temperatura ciała.
Gdy poziom TSH jest podwyższony, a T3 i T4 pozostają w normie, objawy te mogą się nie pojawić. Często pacjenci z takim problemem zauważają jednocześnie kilka opisanych zmian w pracy swojego organizmu. Oto najczęstsze objawy, ale to nie znaczy, że wszystkie mogą pojawić się w tym samym czasie.
W zaawansowanych sytuacjach, gdy leczenie nie zostało rozpoczęte w odpowiednim czasie, mogą pojawić się następujące objawy:
- powiększenie szyi w tarczycy;
- sinica i zaczerwienienie skóry w tym obszarze;
- spowolnienie mowy;
- uczucie dyskomfortu w gardle z powodu zdeformowanej okolicy szyi.
Nie można zwlekać z wizytą u lekarza. Jeśli TSH ustabilizuje się w czasie i powróci do normy, wówczas wszystkie funkcje narządów i układów przywrócą normalne funkcjonowanie. Do diagnozy wystarczy wykonanie badania krwi na biochemię. Lista badań jest wskazywana wyłącznie przez endokrynologa.
Leczenie: jak obniżyć TSH?
Głównym zadaniem lekarza jest nie tylko leczenie pacjenta, ale także dokładne ustalenie przyczyny jego stanu. Różne leki pomagają obniżyć poziom TSH.
Ważny! Całkowicie niemożliwe jest samodzielne przepisywanie, anulowanie, zmiana dawkowania przepisanych leków. Tylko endokrynolog może dobrać odpowiednie leki redukujące i ustalić ich dawkę.
Każda sytuacja wymaga indywidualnego podejścia, dlatego lekarz musi skierować pacjenta na badanie ultrasonograficzne tarczycy w celu postawienia diagnozy. W razie potrzeby może skierować pacjenta na dodatkowe badania MRI.
 Leczenie nadczynności tarczycy
Leczenie nadczynności tarczycy Przykłady leczenia wysokiego poziomu wolnej tyreotropiny:
- Jeśli zmiana tła hormonalnego jest spowodowana rakiem piersi, leczenie zajmuje dużo czasu. Chemioterapia i interwencja chirurgiczna stają się jej obowiązkowym elementem. Po udanej walce z nowotworem leczenie tarczycy będzie kontynuowane.
- Jeżeli u pacjenta zdiagnozowano niedobór jodu, leczenie opiera się na przyjmowaniu tabletek zawierających jod. Często dzieje się tak, gdy TSH jest podwyższone przy prawidłowym T4. Dieta pacjenta koniecznie się zmienia, zwiększa się liczba pokarmów bogatych w ten pierwiastek.
- W przypadku stwierdzenia nadczynności tarczycy leczenie opiera się wyłącznie na przyjmowaniu leków hormonalnych. Schemat, liczba tabletek i czas trwania leczenia są przepisywane przez lekarza prowadzącego.
Wszelkie współistniejące choroby spowodowane niewydolnością hormonalną powinny ustąpić po normalizacji sytuacji. Jeśli tak się nie stanie, leczeniem chorób nabytych powinni zająć się właściwi lekarze: kardiolodzy, neurolodzy, gastroenterolodzy, ginekolodzy.
Co oznacza wysokie TSH dla kobiet w ciąży?
Często nadmiar TSH przeraża kobiety w czasie ciąży, ale co oznacza ten hormon w momencie urodzenia dziecka? Zwiększona produkcja hormonu tyreotropowego jest niebezpieczna nie tylko dla zdrowia matki, ale także dla dziecka w łonie matki.
Jednym z krytycznych momentów jest pierwsze 10 tygodni ciąży. W tym okresie płód nie ma jeszcze własnej tarczycy, więc nie może dostarczać swojemu organizmowi hormonów. Aby to zrobić, tarczyca matki dzieli się z dzieckiem swoimi hormonami.
Jeśli poziom TSH wzrośnie w tak wczesnym okresie, może to niekorzystnie wpłynąć na zdrowie płodu.
Ważny! Niewielki wzrost tego hormonu można zaobserwować przy przepracowaniu fizycznym kobiety w ciąży lub na skutek przeżywanego stresu..
Aby zbadać organizm matki, lekarze zalecają regularne wykonywanie badań echograficznych. Dodatkowym punktem diagnozy można uznać biopsję tarczycy. Ale te badania są przepisywane tylko w przypadkach bardzo silnego wzrostu TSH.
Jeśli nie można obniżyć TSH, wówczas na wczesnych etapach istnieje ryzyko poronienia u kobiety. Aby nie stracić dziecka, warto wcześniej monitorować stan tarczycy. Aby to zrobić, musisz co najmniej raz w roku poddawać się testom na hormony.
Kiedy w późniejszych stadiach gwałtownie wzrasta poziom tyroksyny i tyreotropiny, może to spowodować odklejenie się łożyska lub opóźnienie wzrostu wewnątrzmacicznego dziecka.
Jak wysokie TSH wpływa na organizm dziecka?
Zmniejszona ilość T3 i T4, ale wysokie TSH niekorzystnie wpływają na organizm dziecka. Norma dla każdego wieku jest inna, ale warto poddać się badaniu hormonalnemu w następujących przypadkach:
- jeśli dziecko szybko się męczy przy najmniejszym wysiłku fizycznym;
- jeśli ciągle chce spać;
- gdy zauważone zostanie opóźnienie w rozwoju psychicznym lub fizycznym;
- gdy dziecko jest ospałe i nie może się skoncentrować.
Warto zwrócić uwagę na temperaturę kończyn dziecka. Jeśli temperatura ciała jest w normie, a dłonie i stopy są zimne, może to być również sygnał wzrostu TSH. Często ten stan może wiązać się z problemem z pracą nadnerczy, poważnymi zaburzeniami psychicznymi.
Jako środek zapobiegawczy lekarze zalecają wykonywanie badań na obecność hormonów już w okresie rozwoju płodu. Jest to szczególnie ważne dla tych rodziców, którzy już cierpieli na niedoczynność tarczycy. Jeśli zgodnie z wynikami diagnozy TSH przekracza 100 mIU / l, wynik można uznać za pozytywny. Dziecko może mieć zez, głuchotę lub kretynizm neurologiczny. Lista możliwych patologii rozwojowych jest dość duża, dlatego ważne jest, aby przeprowadzić diagnozę na czas.
Aby monitorować poziom hormonu TSH, należy nie tylko przejść badanie w odpowiednim czasie, ale także monitorować dietę. Lekarze opracowują odpowiednią dietę dla pacjentów z niedoczynnością tarczycy, która sprzyja gromadzeniu się jodu. Przy podwyższonym TSH wystarczy brać przepisane leki. Metodami alternatywnymi można nieco podnieść TSH, jednak przed zastosowaniem jakiejkolwiek metody lepiej skonsultować się z lekarzem. Nie lekceważ potęgi preparatów ziołowych, naparów czy wywarów.
Objawy wzrostu TSH
Lekarz stwierdził, że masz podwyższone TSH, co to oznacza?
Wzrost poziomu TSH, hormonu tyreotropowego lub tyreotropiny nazywa się niedoczynnością tarczycy. Stan ten charakteryzuje się następującymi objawami.
Z układu nerwowego:
- szybko się męczysz, nie możesz się skoncentrować, uwaga jest rozproszona, reakcje zwalniają, myślenie nie jest już tak jasne jak wcześniej;
- upośledzenie pamięci;
- jest senność, letarg, apatia;
- trudno zasnąć, sen staje się niestabilny;
- obniżony nastrój, depresja.
Od strony układu sercowo-naczyniowego:
- niedociśnienie (spadek ciśnienia krwi większy niż 20% wartości wyjściowych lub prawidłowych, a w wartościach bezwzględnych poniżej 90 mmHg dla ciśnienia skurczowego lub 60 mmHg dla średniego ciśnienia tętniczego);
- niskie tętno;
- obserwuje się obrzęk.
Z przewodu żołądkowo-jelitowego:
- ze względu na niski metabolizm możesz odczuwać ciągłe uczucie głodu;
- wręcz przeciwnie, u niektórych pacjentów z powodu ogólnego letargu zmniejsza się apetyt;
- występuje opóźnienie w stolcu;
- mdłości;
- wątroba jest powiększona.
Z układu rozrodczego:
- naruszenie cyklu miesiączkowego;
- zmniejszone libido;
- w zaawansowanych przypadkach rozwija się niepłodność.
Zmiany w wyglądzie osoby:
- szyja pogrubia;
- skóra może zareagować w ten sposób: zażółcenie, bladość, łuszczenie się, suchość, napięcie, a nawet pojawiają się pęknięcia;
- są problemy z włosami - stają się łamliwe i zaczynają wypadać;
- występuje obrzęk twarzy;
- w niektórych przypadkach barwa głosu jest zmniejszona.
Stan ogólny:
- występuje niska temperatura ciała, ogólne osłabienie, ból i skurcze nóg;
- przybierasz na wadze bez zmiany nawyków żywieniowych;
- może nastąpić spadek temperatury ciała do 35 °;
- zwiększa się pocenie;
- hemoglobina we krwi spada.
Osoby starsze doświadczają duszności, kołatania serca, bólu w klatce piersiowej.
Podwyższone TSH u kobiet może w ogóle nie dawać objawów, szczególnie na początku choroby. Ale jeśli czujesz się ciągle zmęczony, rozdrażniony, Twój nastrój często i bez powodu się zmienia, masz depresję, apatię, może to również wskazywać na wzrost TSH.
U dzieci nadpobudliwość, niepokój, nerwowość mogą być również spowodowane podwyższonym poziomem hormonu tyreotropowego. Dlatego przy regularnym objawie tych objawów należy sprawdzić poziom TSH. Jest to bardzo ważne, ponieważ wzrost i rozwój dziecka zależy bezpośrednio od normalnego funkcjonowania układu hormonalnego.
Jak wzrasta TSH (co dzieje się w organizmie)
Tyreotropina jest wytwarzana w mózgu, a raczej w.
TSH reguluje pracę tarczycy, w komórkach nabłonka których znajdują się receptory wrażliwe na ilość tej substancji.
W odpowiedzi na spożycie TSH tarczyca syntetyzuje własne hormony: T4 – tyroksynę i T3 – trójjodotyroninę.
Co ciekawe, produkcja TSH to system ujemnego sprzężenia zwrotnego, tj. Organizm za pomocą gruczolaka przysadkowego kontroluje, ile tego hormonu jest uwalniane i kiedy zatrzymać jego produkcję.
Istnieje także odwrotna zależność pomiędzy stężeniem wolnej T4 i TSH we krwi. Kiedy T4 jest dużo, uwalnianie TSH maleje i odwrotnie, gdy T4 jest niewystarczające, TSH zaczyna być ponownie aktywnie uwalniane. Jest to zatem system samoregulujący się. A poziom TSH zależy zarówno od prawidłowego funkcjonowania przysadki mózgowej, jak i od aktywności tarczycy.
Przyczyny wzrostu TSH
W ciągu dnia tyreotropina jest wydzielana nierównomiernie. Najwyższy poziom TSH oznacza się we krwi o godzinie 2-4 w nocy, następnie stężenie nieznacznie spada rano, a najmniejsze wieczorem, około 17-19 godzin.
Ważne jest, aby jeśli nie będziesz spać w nocy, zakłócisz normalne uwalnianie tego hormonu.
Podczas rodzenia dziecka kobieta przechodzi restrukturyzację całego organizmu, poziom tyreotropiny zmienia się, a TSH w czasie ciąży może się zmniejszyć lub zwiększyć.
Na starość hormon ten jest uwalniany częściej, jednak w nocy jego stężenie maleje.
Duży wpływ na poziom TSH ma praca tarczycy. Awarie w jego funkcjonowaniu mogą zarówno zwiększać, jak i zmniejszać produkcję TSH.
Jest też informacja zwrotna. Duże, powyżej normy, stężenia tyreotropiny powodują proliferację (wzrost komórek) tkanek, zwiększenie jej rozmiaru, powstanie koloidu, co ostatecznie zakłóca jej normalne funkcjonowanie.
Poziom TSH może również wzrosnąć z następujących powodów:
- niewydolność nadnerczy (zmniejszenie produkcji hormonów), ostra lub przewlekła;
- zapalenie tarczycy (zapalenie tarczycy) w ostrej postaci;
- Zapalenie tarczycy Hashimoto jest przewlekłą chorobą autoimmunologiczną tarczycy, prowadzącą do jej zniszczenia w wyniku narażenia jej tkanek na działanie czynników autoimmunologicznych;
- operacje wykonywane na tarczycy;
- cholecystektomia (usunięcie pęcherzyka żółciowego);
- choroba umysłowa;
- tyreotropinoma (rzadki gruczolak przysadki, łagodny guz wydzielający hormony);
- często stężenie hormonu wzrasta we krwi, gdy zaczynają rosnąć nowotwory, na przykład nowotwór przysadki mózgowej.
W czasie ciąży poziom TSH może być podwyższony z powodu:
- ciężki stan przedrzucawkowy (powikłanie, które może objawiać się obrzękiem, podwyższonym ciśnieniem, utratą białka w moczu, drgawkami (rzucawką);
- stan przedrzucawkowy (wysokie ciśnienie krwi) podczas ciąży.
Inne czynniki powodujące wzrost TSH to:
- zwiększona aktywność fizyczna;
- hemodializa (oczyszczanie krwi za pomocą aparatu sztucznej nerki);
- stosowanie niektórych leków (neuroleptyków, leków przeciwdrgawkowych, leków przeciwwymiotnych, leków zawierających jod);
- niedobór jodu w organizmie;
- genetyczne predyspozycje;
- zaburzenia psychiczne;
- zatrucie ołowiem;
- przyjmowanie niektórych leków (jodków, leków przeciwpsychotycznych, beta-blokerów lub prednizolonu).
Do czego prowadzi stan podwyższonego TSH, jakie są konsekwencje nieleczenia
Niestety wielu pacjentów nie zgłasza się na czas do lekarza lub nie podejmuje samoleczenia. Natomiast długotrwała nieleczona hiporerioza może mieć poważne konsekwencje.
Rozwijają się choroby tarczycy – przewlekłe stany zapalne i nowotwory, które są już nieodwracalne.
Pojawia się wole, zwiększa się objętość tarczycy.
W szyi występuje dyskomfort lub zauważalna jest jej deformacja. Skóra w okolicy tarczycy może mieć czerwonawy lub niebieskawy odcień.
W najbardziej skrajnym przypadku, przy braku odpowiedniego leczenia, możliwy jest przełom tyreotoksyczny. Na tle ciągłej tyreotoksykozy może być wywołana urazem psychicznym, chorobą wirusową, a nawet drobną operacją chirurgiczną. Kryzysowi towarzyszy znaczny wzrost temperatury ciała, do 40 stopni, wymioty i biegunka. Przeciwnie, ciśnienie tętnicze ulega znacznemu zmniejszeniu, co prowadzi do zakłócenia pracy serca. W rezultacie pacjent zapada w letargiczny sen lub śpiączkę.
U kobiet w ciąży z niezdiagnozowaną niedoczynnością tarczycy istnieje duże ryzyko uszkodzenia łożyska, opóźnienia wzrostu płodu i przedwczesnego porodu.
Jak obniżyć poziom TSH
Jeśli zaobserwujesz jeden lub więcej z powyższych objawów, powinieneś skonsultować się z endokrynologiem. On skieruje Cię do oddania krwi do badań.
W żadnym wypadku nie należy samoleczyć. W końcu układ hormonalny to bardzo delikatny mechanizm. Niektórzy pacjenci zaczynają samodzielnie podawać leki hormonalne. Jest to niezwykle niebezpieczne i może skończyć się szpitalnym łóżkiem.
Konieczne jest zwalczanie choroby pod ścisłym nadzorem endokrynologa.
W pierwszej kolejności lekarz określi poziom tyreotropiny i związane z nią poziomy T3 i T4, a w przypadku podwyższonego TSH przepisze leczenie dopiero po zrozumieniu przyczyn jego wzrostu.
Jeżeli poziom hormonów nieznacznie przekracza normę, rozpoznaje się subkliniczną niedoczynność tarczycy, tzw. utajoną, co oznacza, że choroba jest jeszcze we wczesnym stadium, często bez wyraźnych objawów klinicznych.
Następnie witaminy i dieta pomagają normalizować niewielkie zmiany w poziomie tyreotropiny. Unikaj glutenu i kazeiny.
Jeśli nadmiar jest znaczny, nie można obejść się bez leków.
Wcześniej do leczenia tarczycy przepisywano leki sporządzone z suszonej i mielonej tarczycy zwierzęcej. We współczesnej medycynie. z reguły przepisywane są hormony syntetyczne, takie jak Euthyrox, Bagothyrox, L-tyroksyna i podobne preparaty zawierające tyroksynę.
W pierwszej kolejności stosuje się dawki minimalne, stopniowo doprowadzając poziom hormonów do wymaganej dla tej pacjentki normy. Podczas leczenia stale mierzony jest poziom hormonów we krwi, aby zapobiec przedawkowaniu.
Przepisy medycyny tradycyjnej, preparaty ziołowe mogące obniżyć poziom TSH
Możliwe jest obniżenie poziomu TSH zarówno u kobiet, jak i u mężczyzn, stosując leczenie środkami ludowymi.
Należy rozumieć, że leczenie takimi środkami nie wyeliminuje przyczyny patologii, ale po prostu poprawi ogólny stan pacjenta. Oto kilka przepisów:
- Liście brzozy, glistnik, dzika róża, podbiał, krwawnik pospolity, arcydzięgiel i korzeń lukrecji;
- korzeń omanu, pąki brzozy, ziele dziurawca, jagody jarzębiny i kąkolu;
- Kora rokitnika, krwawnik pospolity, jagody jałowca - przyjmować jako nalewkę alkoholową;
- Rumianek, cykoria, dzika róża, mordovnik, krwawnik pospolity;
- Korzeń mniszka lekarskiego, rumianek, dzika róża, glistnik, cykoria, ziele dziurawca.
Sposób przygotowania preparatów ziołowych jest taki sam. Wymieszaj w równych proporcjach i zalej wrzącą wodą. Nalegamy 30 minut, filtrujemy, przechowujemy w chłodnym miejscu nie dłużej niż jeden dzień. Weź 30 minut przed posiłkiem.
Po zakończeniu leczenia należy dwa razy w roku poddać się badaniom lekarskim, aby upewnić się, że poziom hormonu jest prawidłowy.
