Selektiivsed ja mitteselektiivsed beetablokaatorid. Hüpertensiooni ja südamehaiguste beetablokaatorid - loetelu viimase põlvkonna ravimitest ja toimemehhanismist
- ß-blokaatorid: toimemehhanism
- Beetablokaatorid: klassifikatsioon
- Beetablokaatorid: rakendus
- Kõrvaltoimed ja vastunäidustused
Beeta-blokaatorid (BB-d) on suur rühm hüpertensiooni ravimeid, mis mõjutavad sümpaatilist närvisüsteemi. Selle rühma farmakoloogilisi aineid on praktilises meditsiinis kasutatud alates eelmise sajandi keskpaigast. BB avastamine oli tõeline revolutsioon, suur samm edasi südame-veresoonkonna haiguste ravis, mistõttu nende farmakoloogiliste ainete väljatöötamise autor D. Black pälvis 1988. aasta Nobeli meditsiiniauhinna.
Vaatamata välimusele 90ndatel. uued ravimirühmad (, kaltsiumi antagonistid), täna on beeta-adrenoblokaatorid endiselt ülitähtsad ravimid hüpertensiooni ravis koos diureetikumidega (diureetikumid).
Tagasi kaugetes 30ndates. teadlased on tuvastanud spetsiaalsed ained – beeta-adrenergilised stimulandid, mille toimel on võimalik aktiveerida müokardi kontraktsioonide sagedust. Veidi hiljem, 1948. aastal, esitas R. P. Ahlqvist idee alfa- ja beeta-adrenergiliste retseptorite olemasolust mõne looma kehas ning 1950. aastate keskel. teadlane J. Black, tulevane BB looja, töötas välja teooria stenokardiahoogude sageduse vähendamise viisi kohta. Tema hüpoteesi kohaselt tuleb südamelihase β-retseptoreid kaitsta adrenaliini mõju eest spetsiaalsete ravimite abil. Verre eralduv adrenaliin stimuleerib inimese peamise "mootori" lihasrakke, kutsub esile suurema intensiivsuse kokkutõmbed, mis põhjustab südameinfarkti.
 1962. aastal sünteesis Black protenalooli – esimest korda BB ajaloos. Kuid pärast katseteste leiti katseloomadel vähirakke. Esimene BB-rühma ravim inimestele oli propranolool, mis ilmus kaks aastat hiljem (1964), selle uuendusliku ravimi väljatöötamise ja oma geniaalse BB-kontseptsiooni eest sai J. Black 1988. aastal Nobeli meditsiinipreemia laureaadiks.
1962. aastal sünteesis Black protenalooli – esimest korda BB ajaloos. Kuid pärast katseteste leiti katseloomadel vähirakke. Esimene BB-rühma ravim inimestele oli propranolool, mis ilmus kaks aastat hiljem (1964), selle uuendusliku ravimi väljatöötamise ja oma geniaalse BB-kontseptsiooni eest sai J. Black 1988. aastal Nobeli meditsiinipreemia laureaadiks.
Nebivolooli, selle rühma kõige kaasaegsemat ravimit turul, on hüpertensiivsete seisundite ravis kasutatud alates 2001. aastast. Sarnaselt teistele 3. põlvkonna blokaatoritele on sellel ka täiendav omadus, mis võimaldab veresooni lõdvestada.
Kokku on aastate jooksul pärast BB avastamist sünteesitud rohkem kui 100 sorti neid ravimeid, kuid ainult umbes 30 neist on leidnud tee meditsiinipraktikasse.
ß-blokaatorid: toimemehhanism
Adrenaliin ja teised katehhoolamiinid avaldavad stimuleerivat toimet β-1 ja β-2-adrenergilistele retseptoritele inimkehas. BB toimemehhanism on 1-β-adrenergiliste retseptorite blokeerimine, paigaldades südamelihastele kaitse aktiveerivate hormoonide mõju eest. Selle tulemusena normaliseerub rütm ja pulss, väheneb stenokardiahoogude arv, südame rütmihäired ja äkksurma tõenäosus.BB-d alandavad vererõhku, kasutades korraga mitut toimemehhanismi: 
- südame väljundi vähenemine;
- kontraktsioonide intensiivsuse ja arvu vähenemine;
- sekretsiooni vähenemine ja reniini sisalduse vähenemine vereplasmas;
- pärssiv toime kesknärvisüsteemile;
- sümpaatilise tooni vähenemine;
- alfa-1 retseptorite blokeerimine ja selle tulemusena perifeersete veresoonte toonuse langus.
Südame ateroskleroosiga leevendab BB valu ja takistab haiguse arengut, vähendades vasaku vatsakese taandarengut ja taastades südame rütmi. Kuid BB-d ei ole õige valik, kui patsient ei kurda infarkti ja valu rinnus.
Samaaegselt beeta-1-adrenergiliste retseptoritega blokeeritakse ka beeta-2-adrenergilised retseptorid, mis põhjustab BB kasutamisest palju negatiivseid kõrvalmõjusid. Sellega seoses on nn. iga toodetud BB rühma ravimi selektiivsus, s.o. selle võime blokeerida beeta-1-adrenergilised retseptorid, mõjutamata beeta-2-adrenergilise retseptoriga. Mida suurem on selektiivsus, seda tõhusam on ravimi toime.
Tagasi indeksisse
Beetablokaatorid: klassifikatsioon
Selle põhimõtte järgi määratakse täpselt kahte tüüpi ravimeid: selektiivsed mõjutavad ainult beeta-1 retseptoreid (metoprolool, bisoprolool), mitteselektiivsed blokeerivad mõlemat tüüpi retseptoreid (karvedilool, nadolool). Ravimi annuse suurendamisega selle spetsiifilisus ühtlustub, mis tähendab, et isegi selektiivsed beetablokaatorid hakkavad lõpuks mõlemat retseptorit blokeerima.
 Lisaks jagunevad BB-d hüdrofiilseteks ja lipofiilseteks. Lipofiilsed (rasvlahustuvad) ravimid ületavad kergemini barjääri kesknärvisüsteemi ja vereringesüsteemi vahel (metoprolool, propranolool). Hüdrofiilsed lahustuvad vees vabalt, kuid keha töötleb neid halvasti ja eritub sellest peaaegu algsel kujul. Hüdrofiilsed preparaadid (esmolool, atenolool) toimivad kauem, kuni nad kehas püsivad.
Lisaks jagunevad BB-d hüdrofiilseteks ja lipofiilseteks. Lipofiilsed (rasvlahustuvad) ravimid ületavad kergemini barjääri kesknärvisüsteemi ja vereringesüsteemi vahel (metoprolool, propranolool). Hüdrofiilsed lahustuvad vees vabalt, kuid keha töötleb neid halvasti ja eritub sellest peaaegu algsel kujul. Hüdrofiilsed preparaadid (esmolool, atenolool) toimivad kauem, kuni nad kehas püsivad.
Ravim bisoprolool, mille kaubanimi, näiteks Concor, ei häiri süsivesikute ega lipiidide metabolismi organismis ning kuulub metaboolselt neutraalsete beetablokaatorite kategooriasse. Selle vahendi kasutamisel glükeemiat ei teki ja vere glükoosisisaldus ei tõuse.
Tänapäeval pakub kaasaegne farmakoloogia korraga kolme põlvkonna BB-sid. Uue, kolmanda põlvkonna ravimitel on palju vähem kõrvaltoimeid ja vastunäidustusi (tseliprolool, karvedilool).
Tagasi indeksisse
Beetablokaatorid: rakendus
Ainete farmakoloogiliste omaduste suurte erinevuste tõttu ei kasutata mitte kõiki BB-sid, vaid ainult mõnda neist haiguste puhul, mille loetelu on toodud allpool:

- stenokardia;
- kodade ja südame arütmia;
- glaukoom;
- essentsiaalne treemor;
- hüpertensioon;
- mitraalklapi prolaps;
- südameatakk;
- tahhükardia;
- treemor;
- kardiomüopaatia;
- äge aordi dissektsioon;
- Marfani sündroom;
- migreeni ennetamine;
- veenilaiendite verejooksu vältimine hüpertensiivsete seisundite korral;
- liighigistamine;
- depressioon.
Varem olid BB-d vastunäidustatud südamepuudulikkusega patsientidele üksikute halvenemisjuhtude tõttu. Kuid 2000ndate alguses uued uuringud tõestasid selle lahenduse väärust ja nende rakendust uuendati. Karvedilooli, bisoprolooli, metoprolooli kasutatakse nüüd edukalt kroonilise südamepuudulikkuse korral.
Lisaks sümpatolüütilisele beeta-1 aktiivsusele südames on BB-del mõju neerude reniin-angiotensiini süsteemile, vähendades reniini tootmist. Edasiste uuringute käigus leiti, et need ravimid vähendavad 13-kuulise pideva kasutamise jooksul absoluutset südamepuudulikkuse surmariski 4,5%. Samuti vähenes selle diagnoosiga patsientide hospitaliseerimiste arv.
Mõnikord kasutatakse beetablokaatoreid töö efektiivsuse tõstmiseks ja eriti sageli selleks, et ületada hirm ülikeeruliste ülesannete ees, mis nõuavad suurt jõu, tähelepanu, energia ja täpsuse kontsentratsiooni. On palju juhtumeid, kus artistid kasutavad neid ravimeid enne lavale minekut ja sportlased enne vastutustundlikku värinast ja hirmust ülesaamise algust.
Füsioloogilisi reaktsioone, mida inimene kogeb ärevuse ja paanika ajal, nagu kiire südametegevus ja hingamine, külmad või niisked käed, higistamine, saab oluliselt vähendada, kui võtta BB-ravim 1-2 tundi enne vastutusrikast sündmust. Neid on ette nähtud ka kogelevatele inimestele.
Ametlikult ei ole FDA B-blokaatorid heaks kiitnud. Rahvusvaheline Olümpiakomitee keelab nende kasutamise laskuritel ja laskesuusatajatel, kuna on tõestatud, et neid ravimeid tarvitavate sportlaste südame löögisageduse ja treemori vähenemine annab neile rivaalide ees märkimisväärse eelise. Viimane kõrgetasemeline juhtum leidis aset 2008. aasta olümpiamängudel, kui õhkrelvadest laskmises hõbeda võitnud Kim Jong-soo autasud ära võeti pärast seda, kui tema verest leiti propranolooli. Seega peetakse mõnel spordialal BB-d dopinguks.
Arteriaalne hüpertensioon nõuab kohustuslikku ravi ravimitega. Pidevalt töötatakse välja uusi ravimeid, et viia vererõhk normaalseks ja vältida ohtlikke tagajärgi, nagu insult ja infarkt. Mõelgem üksikasjalikumalt, mis on alfa- ja beetablokaatorid - ravimite loetelu, näidustused ja kasutamise vastunäidustused.
Adrenolüütikumid on ravimid, mida ühendab üks farmakoloogiline toime - võime neutraliseerida südame ja veresoonte adrenaliini retseptoreid. Nad lülitavad välja retseptorid, mis tavaliselt reageerivad norepinefriinile ja adrenaliinile. Adrenolüütikumide toime on vastupidine norepinefriini ja adrenaliini toimele ning seda iseloomustab rõhu langus, vasodilatatsioon ja bronhide valendiku ahenemine ning vere glükoosisisalduse langus. Ravimid mõjutavad südames ja veresoonte seintes paiknevaid retseptoreid.
Alfa-blokaatoritel on laiendav toime elundite veresoontele, eriti nahale, limaskestadele, neerudele ja sooltele. Tänu sellele ilmneb antihüpertensiivne toime, perifeersete veresoonte resistentsuse vähenemine, perifeersete kudede verevarustuse ja verevarustuse paranemine.
Mõelge, mis on beetablokaatorid. See on ravimite rühm, mis seondub beeta-adrenergiliste retseptoritega ja blokeerib katehhoolamiinide (norepinefriini ja adrenaliini) mõju neile. Neid peetakse peamisteks ravimiteks essentsiaalse arteriaalse hüpertensiooni ja kõrge vererõhu ravis. Neid on selleks otstarbeks kasutatud alates 20. sajandi 60. aastatest.
Toimemehhanism väljendub võimes blokeerida südame ja teiste kudede beeta-adrenergilisi retseptoreid. Selle tulemuseks on järgmised mõjud:

Beeta-blokaatoritel pole mitte ainult antihüpertensiivne toime, vaid ka mitmeid muid omadusi:
- Antiarütmiline aktiivsus katehhoolamiinide toime pärssimise, impulsside kiiruse vähenemise tõttu atrioventrikulaarse vaheseina piirkonnas ja siinusrütmi aeglustumise tõttu;
- antianginaalne toime. Veresoonte ja müokardi beeta-1 adrenergilised retseptorid on blokeeritud. Selle tõttu väheneb südame löögisagedus, müokardi kontraktiilsus, vererõhk, pikeneb diastooli kestus, paraneb koronaarne verevool. Üldiselt väheneb südame vajadus hapniku järele, suureneb taluvus füüsilistele koormustele, väheneb isheemiaperioodid, väheneb stenokardiahoogude sagedus infarktijärgse stenokardia ja pingutusstenokardiaga patsientidel;
- trombotsüütidevastane võime. Trombotsüütide agregatsioon aeglustub, prostatsükliini süntees stimuleeritakse, vere viskoossus väheneb;
- Antioksüdantne aktiivsus. Seal on katehhoolamiinide põhjustatud vabade rasvhapete pärssimine. Hapniku saamise vajadus edasise ainevahetuse eesmärgil väheneb;
- Vähenenud venoosne verevool südamesse, ringleva plasma maht;
- Vähendab insuliini sekretsiooni glükogenolüüsi pärssimise tõttu;
- Tekib rahustav toime, raseduse ajal suureneb emaka kontraktiilsus.
Vastuvõtu näidustused
Alfa-1 blokaatorid on ette nähtud järgmiste patoloogiate jaoks:

Alfa-1,2 blokaatoreid kasutatakse järgmistel juhtudel:
- ajuvereringe patoloogia;
- migreen;
- dementsus, mis on tingitud vaskulaarsest komponendist;
- perifeerse vereringe patoloogia;
- urineerimisprobleemid neurogeense põie tõttu;
- diabeetiline angiopaatia;
- silma sarvkesta düstroofsed haigused;
- vertiigo ja vaskulaarse faktoriga seotud vestibulaarse aparatuuri töö patoloogiad;
- isheemiaga seotud nägemisnärvi neuropaatia;
- eesnäärme hüpertroofia.
Tähtis: Alfa-2-blokaatorid on ette nähtud ainult impotentsuse raviks meestel.
Mitteselektiivseid beeta-1,2-blokaatoreid kasutatakse järgmiste patoloogiate ravis:
- arteriaalne;
- silmasisese rõhu tõus;
- migreen (profülaktilistel eesmärkidel);
- hüpertroofiline kardiomüopaatia;
- südameatakk;
- siinuse tahhükardia;
- treemor;
- bigeminia, supraventrikulaarne ja ventrikulaarne arütmia, trigeminia (profülaktilistel eesmärkidel);
- stenokardia;
- mitraalklapi prolaps.
Selektiivseid beeta-1 blokaatoreid nimetatakse ka kardioselektiivseteks, kuna neil on mõju südamele ja vähem vererõhule ja veresoontele. Neid antakse välja järgmistes osariikides:

Alfa-beeta-blokaatorid on ette nähtud järgmistel juhtudel:
- arütmia;
- stabiilne stenokardia;
- CHF (kombineeritud ravi);
- kõrge vererõhk;
- glaukoom (silmatilgad);
- hüpertensiivne kriis.
Ravimite klassifikatsioon
Veresoonte seintes on nelja tüüpi adrenergilisi retseptoreid (alfa 1 ja 2, beeta 1 ja 2). Adrenergiliste blokaatorite rühma kuuluvad ravimid võivad blokeerida erinevat tüüpi retseptoreid (näiteks ainult beeta-1-adrenergilised retseptorid). Sõltuvalt nende retseptorite teatud tüüpi desaktiveerimisest jagatakse ravimid rühmadesse:
Alfa blokaatorid:
- alfa-1-blokaatorid (silodosiin, terasosiin, prasosiin, alfusosiin, urapidiil, tamsulosiin, doksasosiin);
- alfa-2 blokaatorid (johimbiin);
- alfa-1, 2-blokaatorid (dihüdroergotamiin, dihüdroergotoksiin, fentolamiin, nicergoliin, dihüdroergokristiin, proroksaan, alfa-dihüdroergokriptiin).
Beeta-blokaatorid jagunevad järgmistesse rühmadesse:
- mitteselektiivsed blokaatorid (timolool, metipranolool, sotalool, pindolool, nadolool, bopindolool, oksprenolool, propranolool);
- selektiivsed (kardioselektiivsed) blokaatorid (atsebutolool, esmolool, nebivolool, bisoprolool, betaksolool, atenolool, talinolool, esatenolool, tseliprolool, metoprolool).
Alfa-beeta-adrenoblokaatorite loetelu (need sisaldavad samaaegselt alfa- ja beeta-adrenergilisi retseptoreid):
- labetalool;
- proksodolool;
- karvedilool.
Pange tähele: Klassifikatsioon näitab toimeainete nimetusi, mis on teatud blokaatorite rühma kuuluvate ravimite osa.
Beeta-blokaatorid on ka sisemise sümpatomimeetilise toimega ja ilma. Seda klassifikatsiooni peetakse abistavaks, kuna spetsialistid kasutavad seda vajaliku ravimi valimiseks.
TÄHTIS TEADA! Enam pole hingeldust, peavalu, rõhutõusu ja muid HÜPERTENSIOONI sümptomeid! Siit saate teada, millist meetodit meie lugejad kasutavad surve raviks ... Õppige meetodit...
Narkootikumide loetelu
Alfa-1 blokaatorite üldnimetused:
- Alfusosiin;
- Dalphaz;
- Artezin;
- Zokson;
- Urokaart;
- prasosiin;
- Urorek;
- Miktosin;
- tamsulosiin;
- Cornam;
- Ebrantil.
Alfa-2 blokaatorid:
- johimbiin;
- Johimbiinvesinikkloriid.
Alfa-1,2-blokaatorid:
- Redergin;
- Ditamiin;
- Nicergoline;
- pürroksaan;
- fentolamiin.
- atenool;
- Atenova;
- Athenolan;
- Betacard;
- tenormiin;
- Sektral;
- Betoftan;
- Xonef;
- Optibetol;
- Bisogamma;
- bisoprolool;
- Concor;
- Tirez;
- Betaloc;
- Serdol;
- binelool;
- Kordaan;
- Breviblock.
Mitteselektiivsed beetablokaatorid:
- Sandonorm;
- trimepranool;
- Vispelda;
- Inderal;
- obzidan;
- Darob;
- sotalool;
- glaumool;
- tümool;
- Timoptiline.
Alfa-beeta-blokaatorid:
- proksodolool;
- Albetor;
- Bagodilool;
- Karvenal;
- Credex;
- Labetol;
- Abetol.
Kõrvalmõjud
Adrenergiliste blokaatorite võtmise sagedased kõrvaltoimed:

Alfa-1 blokaatorite võtmise kõrvaltoimed:
- tursed;
- tugev rõhu langus;
- arütmia ja tahhükardia;
- hingeldus;
- nohu;
- suu limaskesta kuivus;
- valu rindkere piirkonnas;
- vähenenud libiido;
- erektsioonivalu;
- kusepidamatus.
Alfa-2 retseptori blokaatorite kasutamise kõrvaltoimed:
- rõhu tõus;
- ärevus, liigne erutuvus, ärrituvus ja füüsiline aktiivsus;
- treemor;
- urineerimise sageduse ja vedelikumahu vähenemine.
Alfa-1 ja -2 blokaatorite kõrvaltoimed:
- isutus;
- unehäired;
- liigne higistamine;
- külmad käed ja jalad;
- suurenenud happesus maos.
Beetablokaatorite sagedased kõrvaltoimed:

Mitteselektiivsed beetablokaatorid võivad põhjustada järgmisi seisundeid:
- nägemise patoloogia (hägustumine, võõrkeha silma sattumise tunne, pisaravool, hargnemine, põletustunne);
- südame isheemia;
- koliit;
- köha koos võimalike lämbumishoogudega;
- rõhu järsk langus;
- impotentsus;
- minestamine;
- nohu;
- vere kusihappe, kaaliumi ja triglütseriidide sisalduse suurenemine.
Alfa-beeta-blokaatoritel on järgmised kõrvaltoimed:
- vereliistakute ja leukotsüütide arvu vähenemine;
- vere moodustumine uriinis;
- kolesterooli, suhkru ja bilirubiini taseme tõus;
- südameimpulsside juhtivuse patoloogia, mõnikord on tegemist blokaadiga;
- häiritud perifeerne vereringe.
Koostoimed teiste ravimitega
Soodne ühilduvus alfa-blokaatoritega järgmistes ravimites:

Beetablokaatorite soodne kombinatsioon teiste ravimitega:
- Kombinatsioon nitraatidega on edukas, eriti kui patsient kannatab mitte ainult hüpertensiooni, vaid ka südame isheemiatõve all. Hüpotensiivne toime suureneb, bradükardiat tasandab tahhükardia, mida põhjustavad nitraadid.
- Kombinatsioon diureetikumidega. Diureetikumide toime suureneb ja pikeneb, kuna beetablokaatorid pärsivad reniini vabanemist neerudest.
- AKE inhibiitorid ja angiotensiini retseptori blokaatorid. Kui esineb ravimiresistentseid arütmiaid, võite hoolikalt kombineerida vastuvõttu kinidiini ja novokainamiidiga.
- Dihüdropüridiini rühma kaltsiumikanali blokaatorid (kordafeen, nikirdipiin, fenigidiin). Saate kombineerida ettevaatlikult ja väikestes annustes.
Ohtlikud kombinatsioonid:
- Kaltsiumikanali blokaatorid, mis kuuluvad verapamiili rühma (isoptiin, gallopamiil, finoptiin). Südame kontraktsioonide sagedus ja tugevus vähenevad, atrioventrikulaarne juhtivus halveneb, hüpotensioon, bradükardia, äge vasaku vatsakese puudulikkus ja atrioventrikulaarne blokaad suurenevad.
- Sümpatolüütikumid - oktadiin, reserpiin ja seda sisaldavad preparaadid (rauvazan, brinerdiin, adelfaan, raunatiin, kristepiin, triresiid). Sümpaatilised mõjud müokardile nõrgenevad järsult ja võivad tekkida sellega seotud tüsistused.
- Südameglükosiidid, otsesed M-kolinomimeetikumid, antikoliinesteraasi ravimid ja tritsüklilised antidepressandid. Suureneb blokaadi, bradüarütmia ja südameseiskumise tõenäosus.
- Antidepressandid - MAO inhibiitorid. Võimalik on hüpertensiivne kriis.
- Tüüpilised ja ebatüüpilised beeta-agonistid ja antihistamiinikumid. Nende ravimite toime nõrgeneb, kui neid kasutatakse koos beetablokaatoritega.
- Insuliin ja suhkrusisaldust alandavad ravimid. Hüpoglükeemiline toime suureneb.
- salitsülaadid ja butadioon. Seal on põletikuvastase toime nõrgenemine;
- Kaudsed antikoagulandid. Antitrombootiline toime nõrgeneb.
Alfa-1 blokaatorite võtmise vastunäidustused:

Alfa-1,2-blokaatorite võtmise vastunäidustused:
- arteriaalne hüpotensioon;
- äge verejooks;
- laktatsioon;
- Rasedus;
- müokardiinfarkt, mis tekkis vähem kui kolm kuud tagasi;
- südame orgaanilised kahjustused;
- perifeersete veresoonte ateroskleroos raskes vormis.
Alfa-2-blokaatorite vastunäidustused:
- liigne tundlikkus ravimi komponentide suhtes;
- neerude või maksa töö rasked patoloogiad;
- vererõhu hüpped;
- kontrollimatu hüpertensioon või hüpotensioon.
Üldised vastunäidustused mitteselektiivsete ja selektiivsete beetablokaatorite kasutamisel:
- liigne tundlikkus ravimi komponentide suhtes;
- kardiogeenne šokk;
- sinoatriaalne blokaad;
- siinussõlme nõrkus;
- hüpotensioon (BP alla 100 mm);
- äge südamepuudulikkus;
- teise või kolmanda astme atrioventrikulaarne blokaad;
- bradükardia (pulss alla 55 löögi minutis);
- CHF dekompensatsiooni staadiumis;
Mitteselektiivsete beetablokaatorite võtmise vastunäidustused:
- bronhiaalastma;
- veresoonkonna haiguste hävitamine;
- Prinzmetalli stenokardia.
Selektiivsed beetablokaatorid:
- laktatsioon;
- Rasedus;
- perifeerse vereringe patoloogia.
Hüpertensiivsetele patsientidele mõeldud ravimeid tuleb kasutada rangelt vastavalt juhistele ja arsti määratud annuses. Eneseravim võib olla ohtlik. Esimeste kõrvaltoimete ilmnemisel peate viivitamatult pöörduma meditsiiniasutuse poole.
Kas teil on küsimusi? Küsige neilt kommentaarides!
Rohkem kui 20 aastat on beetablokaatoreid peetud üheks peamiseks ravimiks südamehaiguste ravis. Teaduslikes uuringutes saadi veenvaid andmeid, mis olid aluseks selle ravimite rühma kaasamisel südamepatoloogiate ravi kaasaegsetesse soovitustesse ja protokollidesse.
Blokaatorid klassifitseeritakse sõltuvalt toimemehhanismist, mis põhineb teatud tüüpi retseptorite mõjul. Praegu on kolm rühma:
- alfa-blokaatorid;
- beetablokaatorid;
- alfa-beeta-blokaatorid.
Alfa blokaatorid
Ravimeid, mille toime on suunatud alfa-adrenergiliste retseptorite blokeerimisele, nimetatakse alfa-blokaatoriteks. Peamised kliinilised mõjud on veresoonte laienemine ja selle tulemusena kogu perifeerse vaskulaarse resistentsuse vähenemine. Ja siis järgneb verevoolu leevendamine ja rõhu vähendamine.
Lisaks on need võimelised langetama kolesterooli taset veres ja mõjutama rasvade ainevahetust organismis.
Beetablokaatorid
Beeta-adrenergiliste retseptorite alatüüpe on erinevaid. Sõltuvalt sellest jagatakse beetablokaatorid rühmadesse:
- Selektiivsed, mis omakorda jagunevad kahte tüüpi: sisemise sümpatomimeetilise aktiivsusega ja selle puudumisega;
- Mitteselektiivne - blokeerib nii beeta-1 kui ka beeta-2 retseptoreid;
Alfa beetablokaatorid
Selle ravimite rühma esindajad vähendavad süstooli ja diastooli ning südame löögisagedust. Üks nende peamisi eeliseid on vähene mõju neerude vereringele ja perifeersete veresoonte resistentsusele.
Adrenergiliste blokaatorite toimemehhanism
Seetõttu siseneb vasaku vatsakese veri koos müokardi kontraktsiooniga kohe keha suurimasse anumasse - aordi. See hetk on oluline südame töö rikkumisel. Nende kombineeritud toimega ravimite võtmine ei avalda müokardile negatiivset mõju ja selle tulemusena väheneb suremus.
ß-blokaatorite üldised omadused
Beeta-adrenoblokaatorid on suur rühm ravimeid, millel on konkureerivalt (pöörduvalt) ja selektiivselt katehhoolamiinide seondumise samade retseptoritega pärssimine. See uimastirühm alustas oma eksisteerimist 1963. aastal.
Seejärel sünteesiti ravim Propranolool, mida kasutatakse laialdaselt ka tänapäeval. Selle loojad pälvisid Nobeli preemia. Sellest ajast alates on sünteesitud mitmeid adrenoblokeerivate omadustega ravimeid, millel oli sarnane keemiline struktuur, kuid mis erinesid mõnes mõttes.
Beetablokaatorite omadused
Väga lühikese ajaga on beetablokaatorid võtnud juhtiva koha enamiku südame-veresoonkonna haiguste ravis. Kuid kui minna ajalukku tagasi, siis mitte nii kaua aega tagasi oli suhtumine nendesse ravimitesse veidi skeptiline. Esiteks on selle põhjuseks eksiarvamus, et ravimid võivad vähendada südame kontraktiilsust ning beetablokaatoreid kasutatakse südamesüsteemi haiguste puhul harva.
Tänaseks on aga nende negatiivne mõju müokardile ümber lükatud ja tõestatud, et adrenergiliste blokaatorite pideval kasutamisel muutub kliiniline pilt kardinaalselt: südame löögimaht ja kehalise aktiivsuse taluvus suureneb.
Beeta-blokaatorite toimemehhanism on üsna lihtne: verre tungiv toimeaine tunneb esmalt ära ja seejärel haarab kinni adrenaliini ja norepinefriini molekulid. Need on neerupealise medulla sünteesitud hormoonid. Mis järgmisena juhtub? Püütud hormoonide molekulaarsed signaalid edastatakse vastavatesse elundirakkudesse.
Beeta-adrenergilistel retseptoritel on 2 peamist tüüpi:

Nii need kui ka teised retseptorid esinevad kesknärvisüsteemi organite kompleksis. Samuti on adrenergiliste blokaatorite teine klassifikatsioon sõltuvalt nende võimest lahustuda vees või rasvades:

Näidustused ja piirangud
Arstiteaduse valdkond, milles beetablokaatoreid kasutatakse, on üsna lai. Neid kasutatakse paljude südame-veresoonkonna ja muude haiguste raviks.
Kõige tavalisemad näidustused nende ravimite kasutamiseks:

Vaidlused selle üle, millal võib selle rühma ravimeid kasutada ja millal mitte, jätkuvad täna. Nende haiguste loetelu, mille puhul nende ainete kasutamine ei ole soovitav, on muutumas, kuna pidevalt käivad teadusuuringud ja sünteesitakse uusi ravimeid beetablokaatorite rühmast.
Seetõttu on beetablokaatorite kasutamisel määratletud tingimuslik joon absoluutsete (kui seda ei tohiks kunagi kasutada) ja suhtelise (kui on väike risk) näidustuste vahel. Kui mõnes allikas peetakse teatud vastunäidustusi absoluutseks, siis teistes on need suhtelised.
 Südamepatsientide ravi kliiniliste protokollide kohaselt on blokaatorite kasutamine rangelt keelatud:
Südamepatsientide ravi kliiniliste protokollide kohaselt on blokaatorite kasutamine rangelt keelatud:
- raske bradükardia;
- kõrge astme atrioventrikulaarne blokaad;
- kardiogeenne šokk;
- perifeersete arterite rasked kahjustused;
- individuaalne ülitundlikkus.
Sellised ravimid on suhteliselt vastunäidustatud insuliinsõltuva suhkurtõve, depressiivsete seisundite korral. Nende patoloogiate esinemisel tuleb enne kasutamist kaaluda kõiki eeldatavaid positiivseid ja negatiivseid mõjusid.
Narkootikumide loetelu
Praeguseks on ravimite loetelu väga suur. Igal allpool loetletud ravimil on tugev tõendusbaas ja seda kasutatakse aktiivselt kliinilises praktikas.
Mitteselektiivsed ravimid hõlmavad:
- Labetalool.
- Dilevalool.
- Bopindolool.
- Propranolool.
- Obzidan.

Eelneva põhjal saab teha järeldusi beetablokaatorite kasutamise edukuse kohta südame töö kontrollimisel. See ravimite rühm ei ole oma omaduste ja toime poolest madalam kui teistel kardioloogilistel ravimitel. Kui patsiendil on kõrge risk kardiovaskulaarsete häirete tekkeks teiste kaasuvate haiguste esinemisel, siis sel juhul on beetablokaatorite roll väga oluline.
Raviks kasutatava ravimi valimisel tuleks eelistada selle klassi kaasaegsemaid esindajaid (esitatud artiklis), kuna need võimaldavad stabiilset vererõhu langust ja põhihaiguse korrigeerimist ilma inimese heaolu halvendamata.
Kõrge vererõhk on üks kardiovaskulaarseid riskiparameetreid. Seetõttu peetakse viimaste soovituste kohaselt hüpertensiooni ravimteraapia eesmärke mitte ainult selle vähendamise ja jätkusuutliku kontrolli saavutamiseks, vaid ka südameinfarkti, insuldi ja surma ärahoidmiseks.
Tänapäeval koosneb antihüpertensiivsete ravimite alarühm ravimitest, mis mõjutavad tüsistuste tekkimist erineval viisil. Siia kuuluvad: diureetikumid, AKE inhibiitorid, beetablokaatorid, kaltsiumi antagonistid ja angiotensiini retseptori blokaatorid.
Mõned uuringud näitavad, et pikaajaline ravi beetablokaatoritega (BAB) põhjustab negatiivseid metaboolseid mõjusid, mis suurendab oluliselt tüsistuste riski, eriti südame isheemiatõvega patsientidel. Teised tunnistavad nende kõrget efektiivsust hiljutiste südameinfarktide puhul südamepuudulikkuse taustal. Sellegipoolest jätkab BAB antihüpertensiivsete ravimite nimekirjas kindlalt kolmandat kohta.
Proovime välja mõelda, millistel juhtudel on nende tarbimine ohutu ja võib-olla toob see täiendavat kasu ning kellel ei soovitata BAB-i juua, isegi uusimat põlvkonda.
Inimkeha rakkude välismembraanis on spetsiaalsed valgud, mis tunnevad ära hormonaalsed ained – adrenaliini ja norepinefriini – ja reageerivad neile asjakohaselt. Seetõttu nimetatakse neid adrenergilisteks retseptoriteks.

Kokku on tuvastatud kaks alfa- ja kolm beeta- (β) adrenergiliste retseptorite sorti. Jaotus põhineb nende erineval tundlikkusel raviainete – adreno-stimulaatorite ja adrenoblokaatorite – suhtes.
Kuna meie artikli teema on BAB, siis kaalume, kuidas β-retseptorite stimuleerimine mõjutab kehasüsteemide toimimist. Adrenaliini hormooni ja sellele sarnaste ainete mõjul täidavad nad lisaks reniini vabanemise suurendamisele neerudes erinevaid funktsioone.

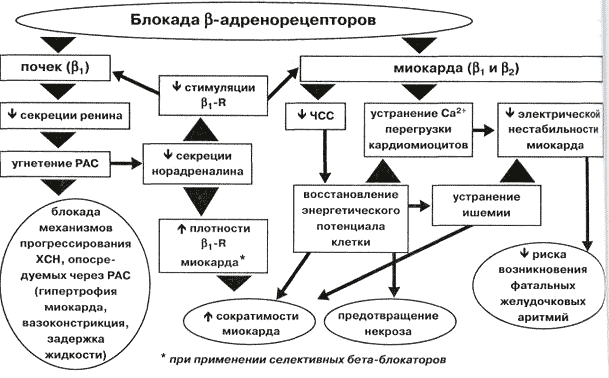
Beetablokaatorite toimemehhanism õigustab täielikult nende nime.
Blokeerides β-adrenergiliste retseptorite toimet ja kaitstes südant adrenaliini hormooni eest, aitavad need kaasa:
- müokardi jõudluse parandamine - see tõmbub kokku ja lahti harvemini, kontraktsioonide jõud väheneb ja rütm on ühtlasem;
- patoloogiliste muutuste pärssimine vasaku vatsakese kudedes.
Esimeste BAB-de peamised kardioprotektiivsed (südant kaitsvad) toimed, mille tõttu neid hinnati, olid "stenokardia" hoogude sageduse vähenemine ja valu vähenemine südames. Kuid nad surusid samaaegselt alla β2-retseptorite tööd, mida, nagu tabelist näha, ei ole vaja alla suruda.
Lisaks kahandasid sellest tulenevad kõrvaltoimed oluliselt selliseid ravimeid vajavate patsientide hulka. Tänaseks on aga BAB-e juba tervelt 3 põlvkonda.
Märkusel. Südamepiirkonna valu ja stenokardiahoogude puudumisel ei soovitata kardiovaskulaarsüsteemi patoloogiate ravi mis tahes, isegi uue põlvkonna β-blokaatorite abil.
Millised ravimid on beetablokaatorid?
Siiani on loodud umbes 100 ravimit, millel on β-adrenergiliste retseptorite pärssimine. Tänaseks on kasutusel umbes 30 toimeainet, mis on beetablokaatorite tootmise aluseks.

Tutvustame beetablokaatorite klassifikatsiooni, mis põhineb ravimite loetelul, mis on läbinud sertifitseerimise ja mida kõige sagedamini määravad meie kardioloogid:
| BAB-i põlvkondade loend - nimi, sünonüümid ja analoogid | Omadused, sõltuvalt toimest adrenoretseptoritele |
|
|
See on mitteselektiivsete BB-de alamrühm. Nad suruvad adrenergiliste retseptorite ning alfa- ja beetatüüpide alla võrdse jõuga. Viimaste allasurumine põhjustab negatiivseid kõrvalmõjusid, mis piiravad nende kasutamist. |
|
|
See BAB-kategooria on selektiivne β-2 tüüpi retseptorite suhtes. See on saanud üldnimetuse "Kardioselektiivsed ravimid".
|
|
|
Nendel kaasaegsetel ravimitel pole mitte ainult kardioselektiivset toimet. Neil on veresooni laiendav toime. Nad suudavad lõdvestada vereringesüsteemi veresooni. Labetalool teeb seda alfa-adrenergiliste retseptorite blokeerimisega, nebivolool suurendab veresoonte lõõgastumist perifeerias ja karvedilool teeb mõlemat korraga. |
Enamikul juhtudel sisemise sümpatomimeetilise toimega BAB-ravimid. kasutatakse tüsistusteta südamepuudulikkuse medikamentoosseks raviks, sealhulgas raseduse ajal.
Samal ajal, kuigi need ei põhjusta vasospasmi ja pulsi tugevat langust, ei suuda need siiski peatada stenokardiahooge, ägedat koronaarsündroomi ega ka pärast võtmist õiget treeningtaluvust. Selliste ravimite loend sisaldab - Celiprolol, Pindolol, Oksprenolool, Acebutolool.
Nõuanne. Ravimit jooma alustades leidke juhistest, mis tüüpi tabletid on - lipofiilsed (rasvlahustuvad) või hüdrofiilsed (veeslahustuvad) tabletid. See sõltub sellest, millal neid võtta, enne või pärast söömist.
Lisaks märgiti, et vees lahustuvate vormidega töötlemine ei põhjusta õudusunenägusid. Kuid paraku ei sobi need vererõhu alandamiseks neerupuudulikkuse korral.
Näidustused ja hoiatused
Beetablokaatorite üksikasjalik võrdlev omadus on arusaadav ainult kitsa profiiliga kardioloogidele. Selle põhjal, võttes arvesse saavutatud vererõhu langetamise ja konkreetse patsiendi heaolu parandamise (halvendamise) näitajate tegelikke tulemusi, valitakse individuaalsed annused ja võimalusel kombineeritud beeta-blokaatorite vormid teiste surveravimitega. . Olge kannatlik, sest see võib võtta palju aega, mõnikord kuni aasta.

Üldiselt võib β-adrenergiliste blokaatorite ravimeid välja kirjutada:
- , primaarne hüpertensioon, krooniline stabiilne südamepuudulikkus, südame isheemiatõbi, arütmiad, müokardiinfarkt, UI-QT sündroom, ventrikulaarne hüpertroofia, mitraalklapi voldikute väljaulatuvus, Morfani pärilik haigus;
- rasedusest põhjustatud sekundaarne hüpertensioon, türeotoksikoos, neerukahjustus;
- vererõhu tõus enne plaanilist ja pärast kirurgilist sekkumist;
- vegetovaskulaarsed kriisid;
- glaukoom;
- püsivad migreenid;
- narkootikumide, alkoholi või narkootikumide ärajätmine.

Sulle teadmiseks. Kuni viimase ajani olid mõnede uute beetablokaatorite hind üüratu. Tänapäeval on palju sünonüüme, analooge ja geneerikke, mis ei jää oma efektiivsuselt alla populaarsetele patenteeritud BAB-ravimitele ning nende hind on üsna taskukohane isegi madala sissetulekuga pensionäridele.
Vastunäidustused
Absoluutne keeld on mis tahes tüüpi beetablokaatorite määramine II-III astme atrioventrikulaarse blokaadiga patsientidele.
Sugulaste hulka kuuluvad:
- bronhiaalastma;
- krooniline kopsuobstruktsioon;
- diabeetiline haigus, millega kaasnevad sagedased hüpoglükeemiahood.
Siiski tuleb selgitada, et arsti järelevalve all ning ohutu annuse leidmisel ja kohandamisel ettevaatusabinõusid järgides saavad nende haigustega patsiendid valida ühe paljudest 2. või 3. põlvkonna ravimitest.
Kui anamneesis on diabeetiline haigus ilma hüpoglükeemia või metaboolse sündroomi episoodideta, ei ole arstidel keelatud ja isegi soovitatakse sellistele patsientidele karvedilooli, bisoprolooli, nebivolooli ja metoproloolsuktsinaati välja kirjutada. Need ei häiri süsivesikute ainevahetust, ei vähenda, vaid pigem suurendavad tundlikkust insuliinihormooni suhtes, samuti ei pidurda kehakaalu tõstvate rasvade lagunemist.
Kõrvalmõjud

Igal BAB-ravimil on väike loetelu oma ainulaadsetest kõrvaltoimetest.
Nende hulgas on kõige levinumad:
- üldise nõrkuse areng;
- töövõime vähenemine;
- suurenenud väsimus;
- kuiv köha, astmahood;
- külmad käed ja jalad;
- väljaheite häired;
- ravimitest põhjustatud psoriaas;
- unehäired, millega kaasnevad õudusunenäod.
Tähtis. Paljud mehed keelduvad kategooriliselt ravist beetablokaatoritega esimese põlvkonna ravimite võtmisel võimalike kõrvalmõjude tõttu – täielik või osaline impotentsus (erektsioonihäired). Pange tähele, et uue, 2. ja 3. põlvkonna ravimid aitavad kontrollida vererõhku ja samal ajal võimaldavad teil säilitada potentsi.
võõrutussündroom
Õige annuse ja beetablokaatori tüübi valimisel võtab arst arvesse, millist patoloogiat ravitakse. On olemas BAB-ravimid, mida võib (peaks) jooma 2–4 korda päevas. Kuid hüpertensiooni ravis kasutatakse peamiselt pikaajalisi vorme, mida juuakse 1 kord (hommikul) 24 tunni jooksul.
Sellegipoolest ei tohiks olla üllatunud stenokardia all kannatavate patsientide üle. Nad peavad jooma pikenenud beetablokaatorit kaks korda - nii hommikul kui ka õhtul. Nende jaoks on ka hoiatus beetablokaatoritega ravi järkjärgulise katkestamise jälgimise kohta, kuna nende järsk ärajätmine võib haiguse kulgu oluliselt süvendada.
Selleks peate leidma tasakaalu. Iganädalaselt, vähendades veidi beetablokaatori annust, hakkavad nad võtma teist ravimit, mis vähendab vererõhku ja südame löögisagedust, suurendades järk-järgult ka selle annust.
Ja selle artikli kokkuvõtteks soovitame vaadata videot, milles räägime ravimitest, mille samaaegne kasutamine BAB-ravimitega on keelatud.
Korduma kippuvad küsimused arstile
Abikaasa sünnipäev on tulemas. Talle pandi hiljuti karvedilooli. Kas ta võib alkohoolseid jooke juua?
Kas juua või mitte juua alkoholi – valik jääb alati patsiendile. Kõik etanoolalkoholi sisaldavad joogid neutraliseerivad korduvalt beetablokaatorite toimet.
Pealegi, mõne aja pärast on see igaühe jaoks individuaalne ja sõltub paljudest näitajatest, alkoholi joomisega veidi langetatud vererõhk tõuseb järsult, põhjustades hüpertensiooni või stenokardia rünnaku. Beetablokaatori ja alkoholi kombinatsioon võib põhjustada ventrikulaarset virvendusarütmia.
On ka paradoksaalseid juhtumeid, kui BAB ei vähenda, vaid pigem suurendab ravimi toimet – rõhk langeb järsult, südametegevus aeglustub. Isegi surmajuhtumeid on registreeritud.
Mis saab beetablokaatoreid asendada?
Toimemehhanismi põhimõtetest lähtuvalt on võimalik beetablokaatoreid asendada ainult nendega ning ühelt ravimitüübilt teisele üle minna. Kuid mitte kõik kardiovaskulaarsüsteemi probleemidega patsiendid ei suuda soovitud tulemust saavutada ja mõnel on tõsised kõrvaltoimed, mis häirivad normaalset elustiili.
Selliste inimeste jaoks valib arst vererõhu alandamiseks ja kontrollimiseks diureetikumi ja/või AKE inhibiitori ning tahhükardia vastu võitlemiseks ühe kaltsiumikanali antagonisti.
Adrenaliini ja norepinefriini beeta-adrenergiliste retseptorite toime südame- ja veresoonkonnahaiguste korral võib põhjustada surmavaid tagajärgi. Sellises olukorras ei muuda beetablokaatorite (BAB) rühmadesse koondatud ravimid elu mitte ainult lihtsamaks, vaid ka pikendavad seda. BAB-i teema õppimine õpetab haigusest vabanemisel oma keha paremini mõistma.
Mis on beetablokaatorid
Adrenoblokaatorid (adrenolüütikumid) on ravimite rühm, millel on ühine farmakoloogiline toime - adrenaliini retseptorite neutraliseerimine veresoontes ja südames. Ravimid "lülitavad välja" retseptorid, mis reageerivad adrenaliinile ja norepinefriinile, ning blokeerivad järgmised toimingud:
- veresoonte valendiku järsk ahenemine;
- suurenenud vererõhk;
- allergiavastane toime;
- bronhodilataator (bronhide valendiku laienemine);
- veresuhkru taseme tõus (hüpoglükeemiline toime).
Ravimid mõjutavad β2-adrenergilisi retseptoreid ja β1-adrenergilisi retseptoreid, põhjustades adrenaliini ja norepinefriini vastupidist toimet. Need laiendavad veresooni, alandavad vererõhku, ahendavad bronhide luumenit ja vähendavad veresuhkru taset. Beeta1-adrenergiliste retseptorite aktiveerimisel suureneb südame kontraktsioonide sagedus ja tugevus, koronaararterid laienevad.
Tänu toimele β1-adrenergilistele retseptoritele paraneb südame juhtivus, suureneb glükogeeni lagunemine maksas ja energia moodustumine. Beeta2-adrenergiliste retseptorite ergastamisel lõdvestuvad veresoonte seinad ja bronhide lihased, kiireneb insuliini süntees ja rasvade lagunemine maksas. Beeta-adrenergiliste retseptorite stimuleerimine katehhoolamiinide abil mobiliseerib kõik keha jõud.
Beeta-adrenoblokaatorite rühma kuuluvad ravimid vähendavad südame kontraktsioonide sagedust, tugevust, vähendavad rõhku ja vähendavad südame hapnikutarbimist. Beeta-blokaatorite (BAB) toimemehhanism on seotud järgmiste funktsioonidega:
- Diastool pikeneb – paranenud koronaarperfusiooni tõttu väheneb südamesisene diastoolne rõhk.
- Verevool jaotub normaalselt vaskulariseerunud piirkondadest isheemilistesse piirkondadesse, mis suurendab koormustaluvust.
- Antiarütmiline toime seisneb arütmogeensete ja kardiotoksiliste mõjude mahasurumises, kaltsiumiioonide akumuleerumise vältimises südamerakkudes, mis võib halvendada müokardi energiavahetust.
raviomadused
Mitteselektiivsed ja kardioselektiivsed beetablokaatorid on võimelised inhibeerima ühte või mitut retseptorit. Neil on vastupidine vasokonstriktiivne, hüpertensiivne, allergiavastane, bronhodilataator ja hüperglükeemiline toime. Kui adrenaliin seondub adrenoretseptoritega adrenoblokaatorite mõjul, tekib stimulatsioon, sümpatomimeetiline sisemine aktiivsus suureneb. Sõltuvalt beetablokaatorite tüübist eristatakse nende omadusi:
- Mitteselektiivsed beeta-1,2-blokaatorid: vähendavad perifeerset veresoonte resistentsust, müokardi kontraktiilsust. Selle rühma ravimite tõttu välditakse arütmiat, reniini tootmist neerude kaudu ja rõhku. Ravi algstaadiumis veresoonte toonus suureneb, kuid seejärel väheneb see normaalseks. Beeta-1,2-blokaatorid pärsivad trombotsüütide agregatsiooni, trombide moodustumist, suurendavad müomeetriumi kontraktsiooni ja aktiveerivad seedetrakti motoorikat. Südame isheemiatõve korral parandavad adrenergilised blokaatorid koormustaluvust. Naistel suurendavad mitteselektiivsed beetablokaatorid emaka kontraktiilsust, vähendavad verekaotust sünnituse ajal või pärast operatsiooni, alandavad silmasisest rõhku, mistõttu sobivad need glaukoomi korral.
- Selektiivsed (kardioselektiivsed) beeta1-blokaatorid - vähendavad siinussõlme automatismi, vähendavad südamelihase erutatavust ja kontraktiilsust. Need vähendavad müokardi hapnikuvajadust, suruvad alla norepinefriini ja epinefriini mõju stressi korral. Tänu sellele välditakse ortostaatiline tahhükardia ja väheneb suremus südamepuudulikkusesse. See parandab insuldi või südameinfarkti järgset isheemiat, dilateeritud kardiomüopaatiat põdevate inimeste elukvaliteeti. Beeta1-blokaatorid kõrvaldavad kapillaaride valendiku ahenemise, vähendavad bronhospasmi tekke riski bronhiaalastma korral ja kõrvaldavad hüpoglükeemia riski suhkurtõve korral.
- Alfa- ja beetablokaatorid - alandavad kolesterooli ja triglütseriidide taset, normaliseerivad lipiidide profiili näitajaid. Tänu sellele laienevad veresooned, väheneb südame järelkoormus, neerude verevool ei muutu. Alfa-beeta-blokaatorid parandavad müokardi kontraktiilsust, aitavad verel mitte jääda pärast kontraktsiooni vasakusse vatsakesse, vaid minna täielikult aordi. See viib südame suuruse vähenemiseni, selle deformatsiooniastme vähenemiseni. Südamepuudulikkuse korral vähendavad ravimid isheemilisi atakke, normaliseerivad südameindeksit, vähendavad suremust koronaarhaigusesse või dilatatiivsesse kardiomüopaatiasse.
Klassifikatsioon
Ravimite toimimispõhimõtte mõistmiseks on kasulik beetablokaatorite klassifikatsioon. Need jagunevad mitteselektiivseteks, valikulisteks. Iga rühm jaguneb veel kaheks alamliigiks – sisemise sümpatomimeetilise aktiivsusega või ilma. Tänu sellisele keerulisele klassifikatsioonile ei kahtle arstid konkreetse patsiendi jaoks optimaalse ravimi valikus.
Valdavalt beeta-1 ja beeta-2-adrenergiliste retseptorite toimel
Retseptorite tüüpidele avaldatava mõju tüübi järgi eristatakse selektiivseid beetablokaatoreid ja mitteselektiivseid beetablokaatoreid. Esimesed toimivad ainult südame retseptoritele, seetõttu nimetatakse neid ka kardioselektiivseteks. Mitteselektiivsed ravimid mõjutavad mis tahes retseptorit. Mitteselektiivsete beeta-1,2-blokaatorite hulka kuuluvad bopindolool, metipranolool, oksprenool, sotalool, timolool. Selektiivsed beeta-1-blokaatorid on bisoprolool, metoprolool, atenolool, tilinolool, esmolool. Alfa-beeta-blokaatorite hulka kuuluvad proksodalool, karvedilool, labetalool.
Võime järgi lahustuda lipiidides või vees
Beeta-blokaatorid jagunevad lipofiilseteks, hüdrofiilseteks ja lipohüdrofiilseteks. Rasvlahustuvad on metoprolool, propranolool, pindolool, oksprenool, hüdrofiilsed - atenolool, nadolool. Lipofiilsed ravimid imenduvad seedetraktis hästi ja metaboliseeruvad maksas. Neerupuudulikkuse korral need ei akumuleeru, mistõttu nad läbivad biotransformatsiooni. Lipohüdrofiilsed või amfofiilsed preparaadid sisaldavad atsebutalooli, bisoprolooli, pindolooli, tseliprolooli.
Beeta-adrenergiliste retseptorite hüdrofiilsed blokaatorid imenduvad seedetraktis halvemini, neil on pikk poolväärtusaeg ja need erituvad neerude kaudu. Neid eelistatakse kasutada maksapuudulikkusega patsientidel, kuna need erituvad neerude kaudu.
Põlvkondade kaupa
Beetablokaatorite hulgas eristatakse esimese, teise ja kolmanda põlvkonna ravimeid. Kaasaegsete ravimite eelised on suuremad, nende efektiivsus suurem ja kahjulikud kõrvalmõjud on vähem. Esimese põlvkonna ravimite hulka kuuluvad propranolool (osa anapriliinist), timolool, pindolool, sotalool, alprenool. Teise põlvkonna vahendid - Atenolool, Bisoprolool (Concori osa), Metoprolool, Betaksolool (Lokreni tabletid).
Kolmanda põlvkonna beetablokaatoritel on lisaks vasodilateeriv toime (lõdvestavad veresooni), nende hulka kuuluvad nebivolool, karvedilool, labetalool. Esimene suurendab lämmastikoksiidi tootmist, mis reguleerib veresoonte lõõgastumist. Lisaks blokeerib karvedilool alfa-adrenergilised retseptorid ja suurendab lämmastikoksiidi tootmist ning labetalool toimib nii alfa- kui beeta-adrenergilistel retseptoritel.
Beetablokaatorite loend
Ainult arst saab valida õige ravimi. Ta määrab ka ravimi annuse ja võtmise sageduse. Tuntud beetablokaatorite loend:
1. Selektiivsed beetablokaatorid
Need vahendid toimivad selektiivselt südame ja veresoonte retseptoritele, seetõttu kasutatakse neid ainult kardioloogias.
1.1 Sisemine sümpatomimeetiline aktiivsus puudub
| Toimeaine | Narkootikum | |
| Atenolool | Atenobene | Betacard, Velroin, Alprenolool |
| Betaksolool | Betak, Xonef, Betapressiin |
|
| bisoprolool | Bidop, Bior, Biprol, Concor, Niperten, Binelol, Biol, Bisogamma, Bisomor |
|
| metoprolool | Corvitol, Serdol, Egilok, Kerlon, Korbis, Kordanum, Metokor |
|
| Karvedilool | Akridilool | Bagodilool, Talliton, Vedikardol, Dilatrend, Karvenal, Karvedigamma, Recardium |
| Nebivolool | Bivotenz, Nebivaator, Nebilong, Nebilan, Nevotenz, Tenzol, Tenormin, Tirez |
|
| Breviblock |
1.2 Sisemise sümpatomimeetilise aktiivsusega

Nendel ravimitel ei ole selektiivset toimet, nad alandavad arteriaalset ja silmasisest rõhku.
2.1 Sisemine sümpatomimeetiline aktiivsus puudub
2.2 Sisemise sümpatomimeetilise aktiivsusega
| Aktiivne koostisosa | Narkootikum | |
| Oksprenolool | Trazikor | |
| Penbutolool | Penbutolool |
|
| Pindolool | ||
| Alprenool | ||
| Bopindolool | Sandonorm |
|
| Bucindolool | Bucindolool |
|
| Dilevalool | Dilevalool |
|
| Karteolol | Karteolol |
|
| Labetalool | Labetalool |
3. Vasodilateerivate omadustega beetablokaatorid
Kõrge vererõhu probleemide lahendamiseks kasutatakse vasodilateerivate omadustega adrenoretseptori blokaatoreid. Need ahendavad veresooni ja normaliseerivad südame tööd.
3.1 Sisemine sümpatomimeetiline aktiivsus puudub
3.2 Sisemise sümpatomimeetilise aktiivsusega
4. Pikatoimeline BAB
Lipofiilsed beetablokaatorid - pika toimeajaga ravimid toimivad kauem kui antihüpertensiivsed analoogid, seetõttu on neid ette nähtud väiksemates annustes ja väiksema sagedusega. Nende hulka kuuluvad metoprolool, mis sisaldub tablettides Egilok Retard, Corvitol, Emzok.
5. Ultralühitoimelised adrenoblokaatorid
Kardioselektiivsed beetablokaatorid - ülilühikese toimega ravimite toimeaeg on kuni pool tundi. Nende hulka kuuluvad esmolool, mida leidub Breviblokis, Esmololis.
Näidustused kasutamiseks
On mitmeid patoloogilisi seisundeid, mida saab ravida beetablokaatoritega. Vastuvõtuotsuse teeb raviarst järgmiste diagnooside alusel:
- Stenokardia ja siinustahhükardia. Sageli on beetablokaatorid rünnakute ennetamiseks ja stenokardia raviks kõige tõhusamad vahendid. Toimeaine koguneb organismi kudedesse, pakkudes tuge südamelihasele, mis vähendab müokardiinfarkti kordumise ohtu. Ravimi kogunemisvõime võimaldab teil annust ajutiselt vähendada. BAB-i võtmise otstarbekus stenokardia korral suureneb siinustahhükardia samaaegse esinemisega.
- Müokardiinfarkt. BAB-i kasutamine müokardiinfarkti korral põhjustab südamelihase nekroosisektori piiramist. See viib suremuse vähenemiseni, südameseiskuse ja müokardiinfarkti kordumise riski vähenemiseni. Soovitatav on kasutada kardioselektiivseid aineid. Taotlust on lubatud alustada koheselt patsiendi haiglasse võtmise ajal. Kestus - 1 aasta pärast müokardiinfarkti.
- Südamepuudulikkus. β-blokaatorite kasutamise väljavaateid südamepuudulikkuse ravis uuritakse endiselt. Praegu lubavad kardioloogid ravimeid kasutada, kui seda diagnoosi kombineeritakse pingutusstenokardia, arteriaalse hüpertensiooni, arütmia, kodade virvendusarütmia tahhüsistoloogilise vormiga.
- Arteriaalne hüpertensioon. Noored, kes juhivad aktiivset eluviisi, kogevad sageli hüpertensiooni. Nendel juhtudel võib vastavalt arsti ettekirjutusele määrata BAB-i. Vastuvõtu täiendavaks näidustuseks on põhidiagnoosi (hüpertensioon) kombinatsioon rütmihäirete, stenokardia ja pärast müokardiinfarkti. Hüpertensiooni kujunemine hüpertensiooniks koos vasaku vatsakese hüpertroofiaga on BAB võtmise aluseks.
- Südame rütmihäired hõlmavad selliseid häireid nagu supraventrikulaarne arütmia, kodade laperdus ja virvendus, siinustahhükardia. Nende seisundite raviks kasutatakse edukalt BAB-rühma ravimeid. Ventrikulaarsete arütmiate ravis täheldatakse vähem väljendunud toimet. Kombinatsioonis kaaliumiainetega kasutatakse BAB-d edukalt glükosiidimürgistuse põhjustatud arütmiate raviks.
Taotluse tunnused ja vastuvõtureeglid
Kui arst otsustab beetablokaatorite määramise, peab patsient arsti teavitama selliste diagnooside olemasolust nagu emfüseem, bradükardia, astma ja arütmia. Oluline asjaolu on rasedus või selle kahtlus. BAB-i võetakse samaaegselt toiduga või vahetult pärast sööki, kuna toit vähendab kõrvaltoimete raskust. Annuse, režiimi ja ravi kestuse määrab raviarst.
Ravi ajal on soovitatav hoolikalt jälgida pulssi. Kui sagedus langeb alla kehtestatud taseme (määratakse raviskeemi määramisel), tuleb sellest arsti teavitada. Lisaks on ravi efektiivsuse tingimuseks arsti jälgimine ravimite võtmise ajal (sõltuvalt individuaalsetest näitajatest võib spetsialist annust kohandada). Te ei saa BAB-i võtmist ise lõpetada, vastasel juhul süvenevad kõrvaltoimed.
BAB-i inimkehale avalduva mõju tunnused võivad põhjustada mitmeid erineva raskusastmega kõrvaltoimeid. Patsiendid võivad kogeda järgmist:
- unetus;
- nõrkus;
- peavalu;
- hingamispuudulikkus;
- koronaararterite haiguse ägenemine;
- soolehäire;
- mitraalklapi prolaps;
- pearinglus;
- depressioon;
- unisus;
- väsimus;
- hallutsinatsioonid;
- õudusunenäod;
- reaktsiooni aeglustamine;
- ärevus;
- konjunktiviit;
- müra kõrvades;
- krambid;
- nähtus (patoloogia) Raynaud;
- bradükardia;
- psühho-emotsionaalsed häired;
- luuüdi hematopoeesi rõhumine;
- südamepuudulikkus;
- südamelöögid;
- hüpotensioon;
- atrioventrikulaarne blokaad;
- vaskuliit;
- agranulotsütoos;
- trombotsütopeenia;
- lihas- ja liigesevalu
- valu rinnus;
- iiveldus ja oksendamine;
- maksafunktsiooni häired;
- kõhuvalu;
- kõhupuhitus;
- kõri või bronhide spasm;
- hingeldus;
- nahaallergia (sügelus, punetus, lööve);
- külmad jäsemed;
- higistamine;
- kiilaspäisus;
- lihaste nõrkus;
- vähenenud libiido;
- ensüümide aktiivsuse, veresuhkru ja bilirubiini taseme langus või tõus;
- Peyronie tõbi.
Taganemine ja kuidas seda vältida
Pikaajalise ravi korral suurte BB-de annustega võib ravi järsk katkestamine põhjustada ärajätusündroomi. Tõsised sümptomid ilmnevad ventrikulaarsete arütmiatena, stenokardia ja müokardiinfarktina. Kerged toimed väljenduvad vererõhu tõus ja tahhükardia. Võõrutussündroom areneb mitu päeva pärast ravikuuri. Selle tulemuse kõrvaldamiseks peate järgima reegleid:
- BAB-i võtmine tuleb lõpetada aeglaselt, 2 nädala jooksul, vähendades järk-järgult järgmise annuse annust.
- Järk-järgulise ärajätmise ajal ja pärast tarbimise täielikku lõpetamist on oluline järsult vähendada füüsilist aktiivsust ning suurendada nitraatide (kokkuleppel arstiga) ja teiste antiangiaalsete ainete tarbimist. Sel perioodil on oluline piirata survet vähendavate ravimite tarbimist.
Video



