dị ứng thuốc. Dị ứng với thuốc: nguyên nhân, triệu chứng và cách điều trị Phải làm gì nếu bạn bị dị ứng với thuốc
Dị ứng thuốc là một phản ứng bệnh lý đối với các loại thuốc dược lý được dùng với liều khuyến cáo thông thường. Căn bệnh này có thể được gây ra không chỉ bởi hoạt chất trong thuốc mà còn bởi cái gọi là tác nhân phụ trợ (đường sữa, chất bảo quản, v.v.).
Làm thế nào để phản ứng phát triển? Sau lần tiêm đầu tiên (uống, tiêm hoặc tiêm tĩnh mạch), hệ thống miễn dịch "ghi nhớ" chất gây dị ứng và bắt đầu tạo ra các kháng thể chống lại nó. Các triệu chứng tự phát triển sau khi thuốc đã tích tụ trong máu (điều này có thể xảy ra sau liều thứ hai, thứ ba hoặc thứ mười - tất cả phụ thuộc vào mức độ nhạy cảm của cơ thể).
Dị ứng thuốc là một vấn đề nghiêm trọng. Hiện nay, có hàng nghìn loại thuốc trên thị trường có thể mua không cần đơn không chỉ ở các hiệu thuốc mà còn ở cửa hàng, ki-ốt hoặc trạm xăng. Dễ dàng tiếp cận với các loại thuốc và tăng tần suất sử dụng đã dẫn đến khoảng 6-10 phần trăm dân số mắc loại dị ứng này.
Tất nhiên, việc điều trị nên bắt đầu bằng việc loại bỏ hoàn toàn chất gây hấn. Tiếp theo, bạn cần dùng thuốc ngăn chặn việc sản xuất histamine. Tốt hơn hết là đây là những loại thuốc tự nhiên - khi đó bạn chắc chắn sẽ chắc chắn rằng cơ thể sẽ cảm nhận tốt về chúng và bệnh sẽ không trở nên trầm trọng hơn. Ngừng đầu độc bản thân bằng hóa chất, bởi vì hầu hết mọi bệnh tật đều có thể được loại bỏ bằng các phương pháp ngẫu hứng và lối sống lành mạnh!
 Nguyên nhân gây mẫn cảm với thuốc vẫn chưa được hiểu rõ. Tuy nhiên, người ta biết rằng điều này bị ảnh hưởng bởi một số yếu tố:
Nguyên nhân gây mẫn cảm với thuốc vẫn chưa được hiểu rõ. Tuy nhiên, người ta biết rằng điều này bị ảnh hưởng bởi một số yếu tố:
- tính nhạy cảm di truyền của bệnh nhân;
- điều trị bằng thuốc thường xuyên và kéo dài (dùng thuốc càng thường xuyên thì khả năng dị ứng càng cao);
- bệnh mãn tính và miễn dịch;
- giới tính và tuổi tác (thường bệnh nhân nữ trưởng thành mắc bệnh);
- tình trạng sức khỏe hiện tại (dị ứng thường xảy ra với các bệnh truyền nhiễm cấp tính).
Dị ứng thuốc cần được phân biệt với quá mẫn với một loại thuốc không liên quan đến hệ thống miễn dịch. Các triệu chứng quá mẫn có thể xuất hiện sau liều đầu tiên của thuốc, nhưng dị ứng phát triển với một loại thuốc đã được dùng ít nhất hai lần.
Thuốc nào gây dị ứng?
Thông thường, dị ứng xảy ra với một loại thuốc protein, chẳng hạn như kháng huyết thanh, hormone và kháng sinh. Penicillin, được dùng bằng đường tiêm, cũng có thể gây ra các biến chứng nghiêm trọng ở người bị dị ứng. Sulfonamid, salicylat, hợp chất iốt, thuốc giảm đau và thuốc bôi ngoài da dưới dạng thuốc mỡ hoặc kem dẫn đến tăng độ nhạy cảm.
Những người bị dị ứng dễ bị phản ứng dị ứng với thuốc hơn. Điều đáng chú ý là một số loại thuốc (chẳng hạn như tetracycline, sulfonamid, thiazide và thậm chí cả St. John's wort) làm tăng độ nhạy cảm của da với ánh sáng mặt trời, gây ra sắc tố nghiêm trọng, phát ban hoặc phồng rộp trên cơ thể.
Dị ứng với thuốc được biểu hiện bằng phản ứng toàn thân (sốc phản vệ, bệnh huyết thanh, sốt) hoặc phản ứng từ một cơ quan (viêm tim và mạch máu dị ứng, cơn hen phế quản, viêm phổi dị ứng, viêm mũi dị ứng, viêm gan, thận và da). Các triệu chứng dị ứng cũng có thể ảnh hưởng đến hệ tạo máu như thiếu máu tán huyết (hồng cầu bị phá hủy quá mức), giảm tiểu cầu và giảm bạch cầu hạt.

Các triệu chứng phổ biến nhất của dị ứng thuốc là thay đổi da:
- phát ban - biểu hiện bằng mụn nước ngứa và sưng tấy (nếu liên quan đến cơ quan hô hấp, điều này có thể dẫn đến khó thở hoặc thậm chí nghẹt thở). Dị ứng như vậy thường phát triển với aspirin và ampicillin (nhưng một loại thuốc khác có thể là thủ phạm);
- phát ban - xảy ra sau khi dùng ampicillin và sulfonamid;
- ban đỏ (đỏ da) là một trong những biểu hiện phổ biến nhất của bệnh. Phát ban đỏ được phân biệt rõ ràng với làn da khỏe mạnh, có thể có hình dạng khác nhau, khu trú ở các chi trên và dưới, cũng như trên mặt. Thủ phạm là penicillin hoặc sulfonamid;
- viêm da tiếp xúc - đặc trưng bởi sự hiện diện của sẩn, mụn trứng cá và mẩn đỏ;
- bệnh chàm ở chân dưới - phát triển ở người già, thường kèm theo loét chân. Thuốc gây mẫn cảm: neomycin, nhựa thơm Peru, tinh dầu, keo ong, ethacridine lactate, lanolin, benzocaine, detreomycin.
Ngoài ra, các triệu chứng như tiêu chảy, buồn nôn, đau cơ và sưng hạch bạch huyết thường phát triển.
Dị ứng với bất kỳ loại thuốc nào sẽ biến mất nếu bạn ngừng dùng thuốc tích cực. Tuy nhiên, trong trường hợp nghiêm trọng, các triệu chứng có thể tồn tại trong một thời gian dài. Để giảm bớt tình trạng của bạn, hãy sử dụng các biện pháp dân gian đã được chứng minh. Chúng tôi chia chúng thành nhiều nhóm, tùy thuộc vào đặc tính chữa bệnh.
Biện pháp khắc phục các triệu chứng ngoài da
Như chúng tôi đã nói ở trên, dị ứng thuốc thường gây ra các triệu chứng ngoài da. Họ có thể nhanh chóng bị loại bỏ ở nhà. Chỉ cần nhớ rằng nếu bong bóng (nổi mề đay) xuất hiện trên cơ thể bạn, chúng không bao giờ được xé ra, vỡ ra hoặc tác động theo những cách cơ học khác.
Nén cho ngứa, phát ban và chàm
 Để phục hồi làn da, bạn phải chườm các vùng bị ảnh hưởng. Để làm điều này, trộn 6 thìa bột yến mạch với 3 thìa bột ngô. Khuấy tất cả những thứ này trong 1 lít nước ấm, ngâm gạc với chất lỏng thu được và đắp lên da. Chườm ấm nên được thực hiện nhiều lần trong ngày.
Để phục hồi làn da, bạn phải chườm các vùng bị ảnh hưởng. Để làm điều này, trộn 6 thìa bột yến mạch với 3 thìa bột ngô. Khuấy tất cả những thứ này trong 1 lít nước ấm, ngâm gạc với chất lỏng thu được và đắp lên da. Chườm ấm nên được thực hiện nhiều lần trong ngày.
dầu chữa bệnh
Để giảm các triệu chứng khó chịu, hãy điều trị bằng dầu argan, hắc mai biển hoặc dầu hạnh nhân. Chỉ cần bôi trơn da bằng sản phẩm đã chọn, và nó sẽ nhanh chóng trở lại trạng thái khỏe mạnh.
Bạn có thể làm điều này: trộn một thìa dầu đã chọn với một thìa nước ép lô hội và lắc đều. Bôi trơn vùng da bị bệnh bằng máy nói chuyện này và để khô.
Tinh dầu tràm trà sẽ giúp bạn giảm đau ngay lập tức khi bị phát ban và ngứa toàn thân. Thoa hai giọt tinh dầu không pha loãng lên da và xoa vào vùng ngứa. Điều trị này nên được lặp lại 2 lần một ngày.
nén vỏ cây sồi
Ngứa da được giảm bớt bằng cách nén vỏ cây sồi. Đun sôi 2 thìa nguyên liệu đã cắt nhỏ trong 10 phút trong một lít nước, sau đó lọc lấy nước và để nguội. Ngâm miếng gạc với nước sắc thu được và đặt vào đúng chỗ (giữ miếng gạc trong 15 phút). Thủ tục này nên được thực hiện vào buổi sáng và buổi tối cho đến khi hồi phục hoàn toàn. Nước sắc của vỏ cây sồi cũng có thể được thêm vào bồn tắm nếu bạn bị ngứa toàn thân. Ngoài ra, sử dụng điều trị bằng các biện pháp dân gian khác.
Y học tự nhiên khuyên bạn nên điều trị căn bệnh này bằng lá bắp cải tươi. Chúng cần được đổ bằng nước ấm, sau đó cắt một chút bằng dao và nghiền trong tay để nước ép ra khỏi cây. Gắn bắp cải vào vùng bị ảnh hưởng, quấn bằng gạc và giữ ít nhất nửa giờ (tốt nhất là lâu hơn). Cảm giác ngứa ngáy khó chịu và các triệu chứng ngoài da khác sẽ qua ngay.
vỏ quả lựu
 Hãy thử điều trị bằng vỏ quả lựu. Loại cây này không chỉ làm dịu các biểu hiện dị ứng trên da mà còn bình thường hóa độ pH của lớp biểu bì, chữa lành vết thương, tiêu diệt vi khuẩn.
Hãy thử điều trị bằng vỏ quả lựu. Loại cây này không chỉ làm dịu các biểu hiện dị ứng trên da mà còn bình thường hóa độ pH của lớp biểu bì, chữa lành vết thương, tiêu diệt vi khuẩn.
Đun sôi vỏ của một quả lựu cỡ vừa với một lượng nước nhỏ (100-150 ml) để thu được dung dịch cô đặc. Thấm đẫm một miếng bông gòn và bôi trơn các vết đau nhiều lần trong ngày (càng thường xuyên càng tốt). Bạn cần phải làm điều này cho đến khi bạn được chữa lành hoàn toàn.
Biện pháp khắc phục sưng, đau cơ và suy nhược chung
Dị ứng với một loại thuốc protein dẫn đến sưng tấy và đau nhức khắp cơ thể. Phải làm gì trong trường hợp này? Tất nhiên, sử dụng công thức nấu ăn của chúng tôi.
cỏ lespedeza thủ đô
Loại thảo mộc này loại bỏ chất lỏng dư thừa, nhanh chóng giảm sưng tấy và giúp điều trị viêm thận dị ứng. Tốt nhất là uống cồn cồn của lespedeza (25 giọt vào buổi sáng và buổi tối), nhưng nếu bạn không có sản phẩm làm sẵn, bạn sẽ phải chiết xuất lạnh. Để làm điều này, ngâm một số ít các loại thảo mộc qua đêm trong một lít nước lạnh và uống 100 ml 4-5 lần một ngày vào ngày hôm sau.
Nếu vết sưng phát triển nhanh chóng, không cần đợi - trộn một thìa cà phê lá khô với một thìa mật ong và ăn khi bụng đói.
Xi-rô thì là đen
Công cụ này sẽ giúp điều trị suy nhược chung, đau cơ, sưng và sốt, các vấn đề phổ biến đi kèm với dị ứng thuốc. Nó được chuẩn bị bằng cách trộn một muỗng cà phê hạt thì là với một muỗng cà phê mật ong và một tép tỏi băm nhỏ. Uống thuốc 2 lần một ngày, 1 muỗng cà phê.
Nhân tiện, thì là đen ngăn chặn việc sản xuất histamine, vì vậy bạn có thể sử dụng nó cho bất kỳ loại dị ứng nào.
Trà hoa tím ba màu
 Điều trị viêm da, phát ban, sưng tấy và cảm giác không khỏe được thực hiện với sự trợ giúp của trà tím ba màu. Lấy 1,5 thìa cà phê thảo mộc, cho vào cốc nước sôi, đậy nắp lại. Sau 10 phút, dịch truyền có thể được lọc. Nó được uống 3 lần một ngày trong ly ở dạng đun nóng.
Điều trị viêm da, phát ban, sưng tấy và cảm giác không khỏe được thực hiện với sự trợ giúp của trà tím ba màu. Lấy 1,5 thìa cà phê thảo mộc, cho vào cốc nước sôi, đậy nắp lại. Sau 10 phút, dịch truyền có thể được lọc. Nó được uống 3 lần một ngày trong ly ở dạng đun nóng.
lá sủi đen
Alder đen là một phương thuốc hiệu quả cho ma túy và bất kỳ dị ứng nào khác, vì vậy các biện pháp khắc phục dựa trên nó chỉ nên được thực hiện một lần một ngày. Bạn sẽ cần một thìa cà phê vỏ cây nghiền nát hoặc một thìa lá cây. Pha chúng trong một cốc nước sôi (200 ml) và uống vào buổi sáng thay trà. Tiếp tục điều trị cho đến khi hồi phục hoàn toàn.
bộ sưu tập thảo dược
Tốt nhất là tăng cường cơ thể với sự trợ giúp của bộ sưu tập thảo dược. Chúng tôi đề xuất công thức sau:
- hoa cỏ ba lá đỏ - 100 g;
- hoa cúc - 100 g;
- Cỏ Orthosiphon Stamina - 50 g;
- hoa cúc vạn thọ - 50 g;
- Hạt thì là - 25 g.
Để chuẩn bị định mức hàng ngày của thuốc, bạn sẽ cần một muỗng canh của bộ sưu tập này. Đun sôi các vị thuốc trong một lít nước (đun trong 3 phút) và uống trong ngày khi cảm thấy khát. Tiếp tục điều trị ít nhất một tháng để tăng cường đáng kể cơ thể và giảm độ nhạy cảm của hệ thống miễn dịch.
Biện pháp khắc phục các vấn đề về tiêu hóa
Những người bị dị ứng thường phàn nàn về các vấn đề với đường tiêu hóa. Để khôi phục hệ thống này, cần có các loại thảo mộc và sản phẩm đặc biệt.
bạc hà mèo
 Loại cây này sẽ giúp điều trị không chỉ hệ tiêu hóa mà còn cả hệ thần kinh (và căng thẳng là nguyên nhân phổ biến gây dị ứng). Pha 4-5 lá trong một cốc nước sôi và uống thay trà, thêm mứt mâm xôi hoặc mứt mơ vào đó. Mật ong chỉ có thể được làm ngọt nếu bạn không bị dị ứng với nó.
Loại cây này sẽ giúp điều trị không chỉ hệ tiêu hóa mà còn cả hệ thần kinh (và căng thẳng là nguyên nhân phổ biến gây dị ứng). Pha 4-5 lá trong một cốc nước sôi và uống thay trà, thêm mứt mâm xôi hoặc mứt mơ vào đó. Mật ong chỉ có thể được làm ngọt nếu bạn không bị dị ứng với nó.
Tiêu chảy dị ứng, đầy hơi, buồn nôn hoặc nôn sẽ ngừng việt quất tươi. Nghiền nó với đường và ăn một thìa cà phê nhiều lần trong ngày.
Bột yến mạch cũng sẽ chăm sóc dạ dày, vì vậy bạn chắc chắn nên thêm nó vào bữa sáng của mình.
hạt giống thì là
Trà thì là sẽ giúp giảm đau trong vòng 1-2 giờ sau khi uống. Trộn một thìa cà phê hạt với một cốc nước, đun sôi (hoặc gần sôi) và tắt bếp ngay lập tức. Uống nước thì là ấm, không căng. Nếu lỡ nuốt phải vài hạt cũng không sao, chỉ đẩy nhanh quá trình điều trị mà thôi.
sản phẩm axit lactic
Các sản phẩm từ sữa có chứa men vi sinh có tác dụng làm kín ruột, giảm tính thấm của nó đối với các chất gây dị ứng. Chúng cũng sẽ giúp khôi phục lại sự cân bằng chính xác của hệ vi sinh vật và khả năng miễn dịch. Mỗi ngày, chúng tôi khuyên bạn nên uống 2 cốc sữa chua tự nhiên và ăn 200 g sữa đông tự nhiên để cung cấp cho cơ thể hiệu quả như vậy.
chế phẩm thảo dược
Có nhiều chế phẩm thảo dược để loại bỏ các triệu chứng khó chịu ở dạ dày và ruột. Chúng tôi sẽ chia sẻ hiệu quả nhất trong số họ:
- Hoa cúc kim tiền - 50 g;
- Cỏ hương bài - 50 g;
- Rễ cây điên điển - 25 g;
- Thì là hoặc hạt thì là - 25 g;
- Hạt lanh - 25 g.
Một muỗng canh của bộ sưu tập được giữ trong phích với một lít nước sôi (giữ ít nhất 3 giờ, nhưng bạn có thể giữ nó cả đêm). Thuốc được uống trước bữa ăn đều đặn (ví dụ, cứ sau ba giờ).
Một bộ sưu tập các loại thảo mộc như vậy sẽ giúp ích rất nhiều:
- Lá atisô Jerusalem - 20 g;
- hoa cúc vạn thọ - 20 g;
- Hoa cúc - 20 g.
Từ một muỗng canh của bộ sưu tập, bạn có thể chuẩn bị 500 ml dịch truyền lạnh. Ngâm thuốc qua đêm, hôm sau uống 100ml chia làm 5 lần.
Bạn cũng có thể trộn rễ viên nang nghiền nát với cùng một lượng rễ cam thảo và pha trà (pha một thìa cà phê bộ sưu tập trong một cốc nước sôi). Đừng quên làm ngọt nó với mật ong hoặc mứt!
Dị ứng thuốc là một phản ứng dị ứng do không dung nạp cá nhân với bất kỳ thành phần nào của thuốc nhận được chứ không phải do tác dụng dược lý của nó.
- có thể phát triển ở mọi lứa tuổi, nhưng những người trên 30 tuổi dễ mắc bệnh hơn;
- ở nam giới ít gặp hơn 2 lần so với nữ giới;
- thường xảy ra ở những người có khuynh hướng dị ứng di truyền, ở những bệnh nhân mắc bệnh nấm và dị ứng;
- phát triển trong thời gian điều trị bệnh, góp phần vào quá trình nghiêm trọng hơn của nó. Các bệnh dị ứng đặc biệt khó khăn trong trường hợp này. Ngay cả cái chết hoặc tàn tật của bệnh nhân cũng không được loại trừ;
- có thể xảy ra ở những người khỏe mạnh, những người thường xuyên tiếp xúc với thuốc (trong sản xuất thuốc và giữa các nhân viên y tế).
Đặc điểm nổi bật của phản ứng dị ứng:
- không giống với tác dụng dược lý của thuốc;
- không phát triển khi tiếp xúc lần đầu với thuốc;
- yêu cầu sự nhạy cảm trước của cơ thể (phát triển quá mẫn cảm với thuốc);
- đối với sự xuất hiện của chúng, một lượng thuốc tối thiểu là đủ;
- xuất hiện trở lại với mỗi lần tiếp xúc tiếp theo với thuốc.
Phần lớn, thuốc là những hợp chất hóa học có cấu trúc đơn giản hơn protein.
Đối với hệ thống miễn dịch, những loại thuốc này không phải là kháng nguyên (chất lạ đối với cơ thể có thể gây ra sự hình thành kháng thể).
Kháng nguyên không hoàn chỉnh (haptens) có thể được:
- thuốc ở dạng không đổi;
- tạp chất (chất bổ sung);
- sản phẩm thoái hóa của thuốc trong cơ thể.
Thuốc có thể hoạt động như một kháng nguyên, chỉ gây ra phản ứng dị ứng sau một số biến đổi nhất định:
- sự hình thành của một dạng có khả năng liên kết với protein;
- kết nối với protein của một sinh vật nhất định;
- phản ứng của hệ thống miễn dịch - sự hình thành các kháng thể.
Cơ sở của LA là sự phát triển quá mẫn cảm của cơ thể với kháng nguyên do phản ứng miễn dịch của cơ thể bị thay đổi.
Phản ứng phát triển chủ yếu sau khi uống thuốc (hoặc thành phần của nó) nhiều lần vào cơ thể.
Các tế bào đặc biệt (có khả năng miễn dịch) nhận ra nó là một chất lạ, các phức hợp kháng nguyên-kháng thể được hình thành, “kích hoạt” sự phát triển của dị ứng.
Một số loại thuốc là kháng nguyên chính thức có thể gây ra phản ứng miễn dịch mà không cần biến đổi:
Các yếu tố góp phần gây ra quá mẫn cảm:
- đặc tính của thuốc;
- phương pháp dùng thuốc;
- sử dụng lâu dài cùng một loại thuốc;
- sử dụng thuốc kết hợp;
- sự hiện diện của các bệnh dị ứng;
- bệnh lý nội tiết;
- nhiễm trùng mãn tính.
Sự phát triển của sự nhạy cảm đặc biệt dễ xảy ra ở những bệnh nhân có sự thay đổi trong hoạt động của các enzym, bệnh lý của gan với sự vi phạm chức năng của nó, vi phạm các quá trình trao đổi chất.
Điều này giải thích các trường hợp xuất hiện phản ứng với thuốc, được dung nạp tốt trong một thời gian dài.
Liều lượng thuốc đi vào cơ thể không ảnh hưởng đến sự phát triển của LA: nó có thể tự biểu hiện trong một số trường hợp sau khi hít phải hơi thuốc hoặc nuốt phải một lượng nhỏ thuốc.
Sẽ an toàn hơn khi dùng thuốc bên trong.
Khi áp dụng tại chỗ, sự nhạy cảm rõ rệt nhất phát triển.
Các phản ứng nghiêm trọng nhất xảy ra khi tiêm tĩnh mạch thuốc.
dạng giả
Ngoài ra còn có các phản ứng giả dị ứng, theo biểu hiện lâm sàng, chúng có thể giống với dị ứng thực sự (sốc phản vệ).
Các tính năng đặc biệt của pseudoform:
- có thể phát triển ngay từ lần tiếp xúc đầu tiên với thuốc mà không cần thời gian nhạy cảm;
- phức hợp kháng nguyên-kháng thể miễn dịch không được hình thành;
- sự xuất hiện của dị ứng giả có liên quan đến việc giải phóng một lượng lớn hoạt chất sinh học histamin dưới tác dụng của thuốc;
- sự phát triển của phản ứng được tạo điều kiện thuận lợi bằng cách sử dụng thuốc nhanh chóng;
- xét nghiệm dị ứng sơ bộ cho thuốc là âm tính.
Một xác nhận gián tiếp của dạng giả là không có dị ứng trong quá khứ (thực phẩm, thuốc, v.v.).
Để góp phần vào sự xuất hiện của nó có thể:
- bệnh thận và gan;
- rối loạn chuyển hóa;
- nhiễm trùng mãn tính;
- nhận thuốc quá mức bất hợp lý.
Biểu hiện lâm sàng được chia thành 3 nhóm:
- phản ứng loại cấp tính: xảy ra tức thì hoặc trong vòng 1 giờ sau khi thuốc vào cơ thể; chúng bao gồm nổi mề đay cấp tính, phù mạch, sốc phản vệ, thiếu máu tán huyết cấp tính, cơn hen phế quản;
- phản ứng loại bán cấp tính: phát triển trong vòng 1 ngày sau khi nhận thuốc; đặc trưng bởi những thay đổi bệnh lý trong máu;
- phản ứng kéo dài: phát triển một vài ngày sau khi sử dụng thuốc; biểu hiện dưới dạng bệnh huyết thanh, tổn thương dị ứng ở khớp, nội tạng, hạch bạch huyết.
Một đặc điểm khác biệt của LA là không có các biểu hiện cụ thể đặc trưng của một loại thuốc cụ thể: cùng một triệu chứng có thể xuất hiện khi quá mẫn cảm với các loại thuốc khác nhau và cùng một loại thuốc có thể gây ra các biểu hiện lâm sàng khác nhau.
Sốt kéo dài, không có nguyên nhân là biểu hiện duy nhất của phản ứng dị ứng.
Các biểu hiện trên da được phân biệt bằng tính đa hình: phát ban rất khác nhau (đốm, nốt sần, mụn nước, mụn nước, đỏ da lan rộng).
Chúng có thể giống với các biểu hiện của bệnh chàm, địa y màu hồng, cơ địa tiết dịch.
phát ban
Nó được biểu hiện bằng sự xuất hiện của mụn nước, giống như vết đốt của cây tầm ma hoặc vết côn trùng cắn.
Có thể có một quầng đỏ xung quanh yếu tố phát ban.
Các mụn nước có thể hợp nhất, thay đổi vị trí.
Sau khi biến mất, phát ban không để lại dấu vết.
Có thể tái phát ngay cả khi không sử dụng thuốc nhiều lần: điều này có thể là do sự hiện diện của kháng sinh trong thực phẩm (ví dụ như trong thịt).

phù Quincke
Sưng da đột ngột không đau với mô dưới da hoặc màng nhầy.
Ngứa không kèm theo. Nó thường phát triển trên mặt, nhưng nó cũng có thể xuất hiện trên các bộ phận khác của cơ thể.
Phù thanh quản (có thể dẫn đến ngạt thở) và phù não (kèm theo đau đầu, co giật, mê sảng) đặc biệt nguy hiểm.

Sốc phản vệ
Phản ứng cấp tính nghiêm trọng nhất đối với việc dùng thuốc lặp đi lặp lại.
Nó phát triển trong phút đầu tiên hoặc phút thứ hai sau khi thuốc đi vào cơ thể (đôi khi nó tự biểu hiện sau 15-30 phút).
- áp suất giảm mạnh;
- nhịp tim tăng và không đều;
- đau đầu, chóng mặt;
- đau ngực;
- khiếm thị;
- Điểm yếu nghiêm trọng;
- đau bụng;
- suy giảm ý thức (đến hôn mê);
- biểu hiện ngoài da (nổi mề đay, phù da, v.v.);
- toát mồ hôi lạnh;
- co thắt phế quản với suy hô hấp;
- tiểu tiện và đại tiện không tự chủ.
Trong trường hợp không được chăm sóc khẩn cấp kịp thời, nó có thể dẫn đến cái chết của bệnh nhân. 
Thiếu máu huyết tán cấp tính
Hoặc "thiếu máu" do sự phá hủy các tế bào hồng cầu.
- suy nhược, chóng mặt;
- độ vàng của màng cứng và da;
- mở rộng gan và lá lách;
- đau cả vùng hạ vị;
- tăng nhịp tim.
nhiễm độc máu
Nó có rất nhiều biểu hiện của tổn thương da:
- điểm;
- nốt sần;
- bong bóng;
- rộp;
- ban xuất huyết;
- vùng da bị đỏ trên diện rộng;
- bong tróc, v.v.
Một trong những lựa chọn phản ứng là ban đỏ vào ngày thứ 9 (sự xuất hiện của da đỏ loang lổ hoặc lan rộng xuất hiện vào ngày thứ 9 của thuốc).
Hội chứng Lyell
Hình thức nghiêm trọng nhất của tổn thương dị ứng của da và niêm mạc.
Nó bao gồm hoại tử (hoại tử) và từ chối các khu vực rộng lớn với sự hình thành bề mặt bị xói mòn mạnh.
Có thể phát triển vài giờ (hoặc vài tuần) sau khi điều trị.
Mức độ nghiêm trọng của tình trạng tăng rất nhanh.
- mất nước;
- sự gia nhập của nhiễm trùng với sự phát triển của sốc nhiễm độc.
Tỷ lệ tử vong đạt 30-70%. Kết quả đặc biệt bất lợi ở trẻ em và bệnh nhân cao tuổi.
Những loại thuốc có thể gây ra phản ứng
LA có thể phát triển trên bất kỳ loại thuốc nào, không loại trừ thuốc chống dị ứng.
"Nguy hiểm" nhất về tỷ lệ mắc LA là thuốc:
- loạt kháng sinh penicillin;
- thuốc sulfa (Biseptol, Trimethoprim, Septrin);
- thuốc chống viêm không steroid (Diclofenac, Nimed, Nimesil, Aspirin, Naklofen, v.v.);
- vitamin nhóm B;
- vắc xin (thường là giải độc tố uốn ván) và huyết thanh;
- globulin miễn dịch;
- chế phẩm có chứa iốt;
- thuốc giảm đau (thuốc giảm đau);
- giảm huyết áp.
Quan trọng! Có sự không dung nạp "chéo" đối với các loại thuốc tương tự về đặc tính hoặc cấu trúc gây dị ứng: ví dụ, giữa thuốc Novocaine và sulfa, dị ứng với thuốc chống viêm cũng có thể xuất hiện trên thuốc nhuộm trong viên nang màu vàng của các loại thuốc khác.
 Các biểu hiện của pseudoform thường gây ra:
Các biểu hiện của pseudoform thường gây ra:
- chất cản quang;
- thuốc gây mê (Lidocain, Novocain, Analgin);
- thuốc chống viêm (Aspirin, Amidopyrine);
- vitamin nhóm B;
- tetracyclin;
- chất gây nghiện;
- penicilin;
- sulfamid;
- chất thay thế máu (Dextran);
- thuốc chống co thắt (No-shpa, Papaverine).
Video: Thuốc kháng histamine
Bao lâu sau khi dùng thuốc thì phản ứng xuất hiện?
Các biểu hiện của LA có thể phát triển ngay sau khi dùng (uống) thuốc hoặc bị trì hoãn (sau vài giờ, vài ngày, vài tuần), khi sự xuất hiện của nó khó liên quan đến việc điều trị trước đó.
Phản ứng tức thời với phát ban có thể nhận được phản ứng tiếp theo của hệ thống miễn dịch - sự phát triển của sốc phản vệ sau một thời gian.
- thay đổi thành phần máu;
- Tăng nhiệt độ;
- đau khớp hoặc viêm khớp;
- nổi mề đay;
- viêm gan dị ứng (viêm gan);
- viêm mạch (tổn thương mạch máu);
- viêm thận dị ứng (tổn thương thận);
- bệnh huyết thanh.
Trong đợt điều trị kháng sinh đầu tiên, LA có thể xuất hiện không sớm hơn 5-6 ngày (nếu không có dị ứng tiềm ẩn), nhưng cũng có thể mất 1-1,5 tháng.
Tại một khóa học lặp đi lặp lại phản ứng được hiển thị cùng một lúc.
Tại sao điều quan trọng là nói với bác sĩ về sự không dung nạp của bạn?
Xem xét rằng phản ứng với cùng một loại thuốc có thể xảy ra khi sử dụng nhiều lần, thậm chí với khoảng thời gian giữa các lần sử dụng vài năm, bác sĩ của bất kỳ chuyên khoa nào cũng phải được cảnh báo về tình trạng không dung nạp thuốc.
Trên trang bìa của thẻ bệnh nhân ngoại trú, bạn cũng nên ghi chú màu đỏ về tên của các loại thuốc gây ra phản ứng.
Tên chính xác (nếu biết) của thuốc không dung nạp phải được biết để bác sĩ có thể xem xét khả năng chéo LA.
Các triệu chứng của dị ứng thuốc kháng sinh là gì? Câu trả lời là ở đây.
Làm thế nào để được trong điều trị răng
Khoảng 25% số người không dung nạp thuốc giảm đau, điều này làm phức tạp thêm việc điều trị các bệnh cần can thiệp phẫu thuật.
Các vấn đề cũng phát sinh trong quá trình phục hình, loại bỏ và điều trị răng.
Một số thủ tục trong nha khoa có thể được dung nạp bởi bệnh nhân.
Ngoài ra còn có các phương pháp gây mê thay thế.
Để lựa chọn và thực hiện chúng, cần tham khảo ý kiến của bác sĩ dị ứng và tiến hành các xét nghiệm trong phòng thí nghiệm.
Họ sẽ giúp xác định thuốc gây mê mà không có phản ứng.
Nếu có bất kỳ loại nhạy cảm nào, không chỉ LA, thì nên thử nghiệm thuốc gây mê trước, vì hậu quả của phản ứng phát triển có thể đe dọa đến tính mạng.
Trong trường hợp không dung nạp với tất cả các loại thuốc gây mê (theo các xét nghiệm), một liệu trình sơ bộ về thuốc chống dị ứng được thực hiện theo chỉ định của bác sĩ.
Trong một số trường hợp (nếu bạn cần can thiệp nha khoa nghiêm trọng), bạn nên chọn phòng khám có khả năng gây mê toàn thân hoặc gây mê kết hợp.
Trước đó, bạn cũng cần tham khảo ý kiến bác sĩ.
Điều đáng chú ý là nhạy cảm với kháng sinh không có nghĩa là phản ứng với tất cả các loại thuốc.
Cách điều trị bệnh này
Khi các triệu chứng của LA xuất hiện, bạn nên gọi xe cấp cứu hoặc tham khảo ý kiến bác sĩ.
Trong những trường hợp nghiêm trọng, việc điều trị được tiến hành trong bệnh viện (hoặc thậm chí trong phòng chăm sóc đặc biệt).
Điều trị dị ứng thuốc bắt đầu bằng việc cai thuốc.
Nếu bệnh nhân nhận được một số loại thuốc, thì tất cả chúng đều bị dừng lại.
Điều trị bằng thuốc phụ thuộc vào mức độ nghiêm trọng của phản ứng.
Với mức độ nghiêm trọng nhẹ của phản ứng, thuốc điều trị dị ứng thuốc được kê đơn, có tính đến khả năng dung nạp của chúng sớm hơn:
Bác sĩ sẽ ưu tiên các loại thuốc có hoạt tính chống dị ứng rõ rệt và ít tác dụng phụ nhất. 
Những loại thuốc này bao gồm:
Nếu tình trạng không được cải thiện, với sự phát triển của tổn thương dị ứng của các cơ quan nội tạng, bác sĩ có thể kê đơn thuốc viên hoặc tiêm glucocorticoid (Prednisolone, Dexamethasone).
Trong các phản ứng nghiêm trọng, corticosteroid được sử dụng với liều lượng lớn cứ sau 5-6 giờ.
Điều trị cho những bệnh nhân này bao gồm:
- cai nghiện tổng hợp;
- phục hồi mức điện giải và cân bằng axit-bazơ;
- duy trì huyết động (tuần hoàn bình thường).
Với các tổn thương da lớn, bệnh nhân được cung cấp các điều kiện vô trùng.
Thông thường, điều này phát triển hoặc có nguy cơ nhiễm trùng.
Việc lựa chọn kháng sinh được thực hiện có tính đến dạng chéo có thể.
Các khu vực bị ảnh hưởng của da được điều trị:
Liệu pháp kết hợp bao gồm một chế độ ăn uống đặc biệt:
Chẩn đoán dựa trên các tiêu chí sau:
- sự xuất hiện của các biểu hiện lâm sàng sau khi sử dụng thuốc;
- khuynh hướng di truyền
- sự giống nhau của các triệu chứng với các bệnh dị ứng khác;
- sự hiện diện trong quá khứ của các phản ứng tương tự với một loại thuốc có thành phần hoặc cấu trúc tương tự;
- biến mất các biểu hiện (hoặc cải thiện rõ rệt) sau khi ngừng thuốc.
Chẩn đoán trong một số trường hợp (với việc sử dụng đồng thời một số loại thuốc) rất khó khi không thể thiết lập chính xác mối quan hệ giữa sự xuất hiện của các triệu chứng và một loại thuốc cụ thể.
Trong trường hợp nguồn gốc của các triệu chứng không rõ ràng hoặc bệnh nhân không biết phản ứng với loại thuốc nào, các phương pháp chẩn đoán trong phòng thí nghiệm được sử dụng (phát hiện kháng thể lớp IgE cụ thể đối với thuốc).
Mức độ IgE có thể được xác định bằng xét nghiệm miễn dịch enzyme và xét nghiệm chất hấp thụ chất phóng xạ.
Nó loại bỏ nguy cơ biến chứng, nhưng ít nhạy cảm hơn và cần thiết bị đặc biệt.
Tuy nhiên, sự không hoàn hảo của các xét nghiệm trong phòng thí nghiệm không cho phép loại trừ khả năng quá mẫn cảm với thuốc với kết quả âm tính chắc chắn 100%. Độ tin cậy của nghiên cứu không vượt quá 85%.
Các xét nghiệm da để xác nhận LA trong giai đoạn cấp tính không được sử dụng vì nguy cơ dị ứng nghiêm trọng cao.
Chúng cũng bị chống chỉ định khi có tiền sử sốc phản vệ, trẻ em dưới 6 tuổi, trong thời kỳ mang thai.
Phòng ngừa
Sự phát triển của LA rất khó dự đoán.
Cần bỏ việc dùng thuốc không hợp lý thường được chọn là tự mua thuốc.
Việc sử dụng đồng thời một số loại thuốc góp phần gây ra hiện tượng mẫn cảm và LA sau đó.
Thuốc không nên được sử dụng trong những trường hợp như vậy:
- thuốc đã (từng) gây ra phản ứng dị ứng trước đó;
- xét nghiệm dương tính (ngay cả khi thuốc chưa được kê đơn cho bệnh nhân trước đó); nó được đặt không sớm hơn 48 giờ. trước khi sử dụng, bởi vì độ nhạy cảm có thể khác nhau, mặc dù bản thân thử nghiệm có thể dẫn đến sự nhạy cảm.
Trong trường hợp khẩn cấp, khi có những chống chỉ định này, một thử nghiệm khiêu khích được thực hiện, cho phép, nếu các triệu chứng thích hợp xuất hiện, tiến hành giải mẫn cảm cấp tốc (các biện pháp giảm mẫn cảm với thuốc).
Các xét nghiệm khiêu khích có nguy cơ cao phát triển phản ứng miễn dịch nghiêm trọng, đó là lý do tại sao chúng cực kỳ hiếm khi được thực hiện, chỉ trong trường hợp bệnh nhân cần được điều trị bằng thuốc mà trước đó anh ta đã mắc bệnh LA.
Những xét nghiệm này chỉ được thực hiện trong bệnh viện.
Để tránh phản ứng dị ứng cấp tính, nên:
- tiêm thuốc, nếu có thể, vào chi, để nếu có biểu hiện không dung nạp thuốc, hãy giảm tốc độ hấp thu của thuốc bằng cách đặt garô;
- sau khi tiêm, bệnh nhân cần được theo dõi ít nhất 30 phút. (đối với trường hợp điều trị ngoại trú);
- trước khi bắt đầu một đợt điều trị (đặc biệt là với kháng sinh), nên tiến hành xét nghiệm da, có thuốc (bộ chống sốc) để cấp cứu khi có phản ứng cấp tính và nhân viên được đào tạo đầy đủ: đầu tiên họ tiến hành thử nghiệm thả rơi , sau đó (nếu âm tính) - xét nghiệm sẹo; trong một số trường hợp, một thử nghiệm trong da được đặt sau nó.
Chống chỉ định điều trị suốt đời bằng thuốc này ở bệnh nhân LA.
Khả năng xảy ra phản ứng ở bất kỳ người nào là rất cao.
Điều này được tạo điều kiện thuận lợi không chỉ bởi việc sử dụng rộng rãi các hóa chất gia dụng mà còn bởi việc sử dụng rộng rãi phương pháp tự xử lý.
Đồng thời, bệnh nhân được hướng dẫn thông tin từ Internet và sử dụng cơ hội để mua thuốc mà không cần toa bác sĩ.
Các triệu chứng của dị ứng mèo là gì? Thêm chi tiết trong bài viết.
Ở nhiều quốc gia văn minh, việc bán thuốc không kê đơn đã bị bãi bỏ.
LA có thể để lại hậu quả suốt đời và thậm chí gây tử vong. Điều trị mà không hỏi ý kiến bác sĩ là rất nguy hiểm!
Dị ứng thuốc - triệu chứng, nguyên nhân và cách điều trị dị ứng thuốc
Dị ứng thuốc là một phản ứng đặc hiệu được tăng cường thứ cấp của hệ thống miễn dịch của cơ thể đối với thuốc, kèm theo các biểu hiện lâm sàng cục bộ hoặc chung. Dị ứng với thuốc được hình thành độc quyền khi sử dụng thuốc lặp đi lặp lại. Dị ứng thuốc có thể biểu hiện như một biến chứng xảy ra trong quá trình điều trị bệnh hoặc là một bệnh nghề nghiệp phát triển do tiếp xúc lâu với thuốc.
Theo thống kê, dị ứng thuốc thường xảy ra ở phụ nữ, chủ yếu ở những người trong độ tuổi 31-40 và một nửa số trường hợp phản ứng dị ứng có liên quan đến việc dùng thuốc kháng sinh. Khi dùng đường uống, nguy cơ phát triển dị ứng thuốc thấp hơn so với tiêm bắp và đạt giá trị cao nhất khi thuốc được tiêm tĩnh mạch.
Điều trị dị ứng thuốc
Điều trị dị ứng thuốc bắt đầu bằng việc ngừng sử dụng thuốc gây ra phản ứng dị ứng. Trong trường hợp dị ứng thuốc nhẹ, chỉ cần ngừng thuốc là đủ, sau đó các biểu hiện bệnh lý nhanh chóng biến mất. Thông thường, bệnh nhân bị dị ứng thực phẩm, do đó họ cần một chế độ ăn ít gây dị ứng, hạn chế lượng carbohydrate, cũng như loại trừ khỏi chế độ ăn những thực phẩm gây cảm giác vị giác mãnh liệt:
Dị ứng thuốc, biểu hiện dưới dạng phù mạch và nổi mề đay và ngừng sử dụng thuốc kháng histamine. Nếu các triệu chứng dị ứng vẫn tồn tại, sử dụng glucocorticosteroid đường tiêm. Thông thường, các tổn thương độc hại của niêm mạc và da trong dị ứng thuốc rất phức tạp do nhiễm trùng, do đó bệnh nhân được kê đơn thuốc kháng sinh phổ rộng, việc lựa chọn loại thuốc này là một vấn đề rất khó khăn. Nếu tổn thương da lan rộng, bệnh nhân được điều trị như bệnh nhân bỏng. Như vậy, việc điều trị dị ứng thuốc là một việc hết sức khó khăn.
Triệu chứng dị ứng thuốc
Biểu hiện lâm sàng của phản ứng dị ứng với thuốc được chia thành ba nhóm. Đầu tiên, đây là những triệu chứng xuất hiện ngay lập tức hoặc trong vòng một giờ sau khi dùng thuốc:
- mề đay cấp tính,
- thiếu máu tán huyết cấp tính,
- sốc phản vệ,
- co thắt phế quản,
- phù mạch.
Nhóm triệu chứng thứ hai là phản ứng dị ứng bán cấp, được hình thành 24 giờ sau khi dùng thuốc:
Và cuối cùng, nhóm cuối cùng bao gồm các biểu hiện phát triển trong vài ngày hoặc vài tuần:
- bệnh huyết thanh,
- tổn thương các cơ quan nội tạng,
- ban xuất huyết và viêm mạch,
- bệnh hạch bạch huyết,
- viêm đa khớp,
- đau khớp.
Phát ban da là triệu chứng phổ biến nhất của dị ứng thuốc. Theo quy định, nó xảy ra một tuần sau khi bắt đầu dùng thuốc, kèm theo ngứa và biến mất vài ngày sau khi ngừng thuốc. Trong 20% trường hợp, tổn thương thận do dị ứng xảy ra, hình thành khi dùng phenothiazin, sulfonamid, kháng sinh, xảy ra sau hai tuần và được phát hiện là cặn lắng bất thường trong nước tiểu.
Tổn thương gan xảy ra ở 10% bệnh nhân dị ứng thuốc. Tổn thương tim mạch xuất hiện trên 30% trường hợp. Tổn thương cơ quan tiêu hóa xảy ra ở 20% bệnh nhân và biểu hiện như:
Với tổn thương khớp, viêm khớp dị ứng thường được quan sát thấy, xảy ra khi dùng sulfonamid, kháng sinh penicillin và các dẫn xuất pyrazolone.
Dị ứng hay tác dụng phụ?
Loại thứ hai thường bị nhầm lẫn với các khái niệm: "tác dụng phụ của thuốc" và "không dung nạp thuốc cá nhân". Phản ứng phụ? đây là những hiện tượng không mong muốn xảy ra khi dùng thuốc với liều điều trị được ghi trong hướng dẫn sử dụng. Không khoan dung cá nhân? đây là những tác dụng không mong muốn giống nhau, chỉ là không được liệt kê là tác dụng phụ và ít phổ biến hơn.
Phân loại dị ứng thuốc
Các biến chứng phát sinh do tác dụng của thuốc có thể được chia thành hai nhóm:
- Các biến chứng của biểu hiện ngay lập tức.
- Các biến chứng của biểu hiện muộn:
- liên quan đến những thay đổi về độ nhạy;
- không liên quan đến sự thay đổi độ nhạy.
Ở lần tiếp xúc đầu tiên với chất gây dị ứng, có thể không có biểu hiện hữu hình hoặc vô hình. Vì thuốc hiếm khi được dùng một lần, nên phản ứng của cơ thể tăng lên khi chất kích thích tích tụ. Nếu chúng ta nói về sự nguy hiểm đến tính mạng, thì các biến chứng biểu hiện ngay lập tức sẽ xuất hiện. Nguyên nhân dị ứng sau khi dùng thuốc:
- sốc phản vệ;
- dị ứng da do thuốc phù Quincke;
- mề đay;
- viêm tụy cấp.
Phản ứng có thể xảy ra trong khoảng thời gian rất ngắn, từ vài giây đến 1-2 giờ. Nó phát triển nhanh chóng, đôi khi với tốc độ cực nhanh. Yêu cầu chăm sóc y tế khẩn cấp. Nhóm thứ hai thường được biểu hiện bằng các biểu hiện da liễu khác nhau:
Xuất hiện trong một ngày hoặc hơn. Điều quan trọng là phải phân biệt kịp thời các biểu hiện dị ứng trên da với các phát ban khác, kể cả những biểu hiện do nhiễm trùng ở trẻ em. Điều này đặc biệt đúng nếu trẻ bị dị ứng với thuốc.

Các yếu tố nguy cơ gây dị ứng thuốc
Các yếu tố nguy cơ gây dị ứng thuốc là tiếp xúc với thuốc (mẫn cảm với thuốc thường gặp ở nhân viên y tế và dược sĩ), sử dụng thuốc thường xuyên và lâu dài (sử dụng liên tục ít nguy hiểm hơn sử dụng ngắt quãng) và sử dụng nhiều loại thuốc. Ngoài ra, nguy cơ dị ứng thuốc tăng lên do di truyền, bệnh nấm da, bệnh dị ứng (thụ phấn, hen phế quản, v.v.), sự hiện diện của dị ứng thực phẩm.
Vắc xin, huyết thanh, globulin miễn dịch ngoại lai, dextrans, với tư cách là các chất có bản chất protein, là chất gây dị ứng chính thức (gây ra sự hình thành các kháng thể trong cơ thể và phản ứng với chúng), trong khi hầu hết các loại thuốc đều là haptens, nghĩa là các chất thu được đặc tính kháng nguyên chỉ sau khi kết nối với protein của huyết thanh hoặc mô. Kết quả là, các kháng thể xuất hiện, tạo thành cơ sở của dị ứng thuốc và khi kháng nguyên được giới thiệu lại, một phức hợp kháng nguyên-kháng thể được hình thành, gây ra một loạt các phản ứng.
Bất kỳ loại thuốc nào cũng có thể gây ra phản ứng dị ứng, kể cả thuốc chống dị ứng và thậm chí cả glucocorticoid. Khả năng gây dị ứng của các chất trọng lượng phân tử thấp phụ thuộc vào cấu trúc hóa học của chúng và đường dùng của thuốc.
Khi dùng đường uống, khả năng phát triển các phản ứng dị ứng thấp hơn, nguy cơ tăng lên khi tiêm bắp và tối đa khi tiêm tĩnh mạch thuốc. Hiệu ứng nhạy cảm lớn nhất xảy ra với việc sử dụng thuốc trong da. Việc sử dụng thuốc dự trữ (insulin, bicillin) thường dẫn đến nhạy cảm. “Cơ địa dị ứng” của bệnh nhân có thể do di truyền.
Ngoài các phản ứng dị ứng thực sự, các phản ứng giả dị ứng cũng có thể xảy ra. Loại thứ hai đôi khi được gọi là dị ứng giả, dị ứng không miễn dịch. Phản ứng giả dị ứng tương tự về mặt lâm sàng với sốc phản vệ và đòi hỏi các biện pháp mạnh tương tự được gọi là sốc phản vệ.
Mặc dù không khác nhau về biểu hiện lâm sàng, các loại phản ứng thuốc này khác nhau về cơ chế phát triển. Với các phản ứng giả dị ứng, không có hiện tượng mẫn cảm với thuốc nên phản ứng kháng nguyên-kháng thể sẽ không phát triển nhưng có sự giải phóng không đặc hiệu của các chất trung gian như histamin và các chất giống histamin.
Với phản ứng giả dị ứng, có thể:
- xảy ra sau liều thuốc đầu tiên;
- sự xuất hiện của các triệu chứng lâm sàng để đáp ứng với việc dùng thuốc có cấu trúc hóa học khác nhau, và đôi khi là giả dược;
- dùng thuốc chậm có thể ngăn ngừa phản ứng phản vệ, vì nồng độ thuốc trong máu vẫn ở dưới ngưỡng tới hạn và việc giải phóng histamine chậm hơn;
- kết quả xét nghiệm miễn dịch âm tính với thuốc thích hợp.
Thuốc giải phóng histamine bao gồm:
- alkaloid (atropine, papaverine);
- dextran, polyglucin và một số chất thay thế máu khác;
- desferam (thuốc liên kết sắt; dùng cho bệnh hemochromatosis, hemosiderosis, dùng quá liều các chế phẩm sắt);
- thuốc phóng xạ chứa iốt để tiêm tĩnh mạch (cũng có thể có phản ứng thông qua hoạt hóa bổ thể);
- không-shpa;
- thuốc phiện (thuốc phiện, codeine, morphine, fentanyl, v.v.);
- polymyxin B (ceporin, neomycin, gentamicin, amikacin);
- protamine sulfate (thuốc trung hòa heparin).
Một dấu hiệu gián tiếp của phản ứng giả dị ứng là không có tiền sử dị ứng nặng nề. Nền tảng thuận lợi cho sự phát triển của phản ứng giả dị ứng là bệnh lý vùng dưới đồi, đái tháo đường, bệnh đường tiêu hóa, bệnh gan, nhiễm trùng mãn tính (viêm xoang mãn tính, viêm phế quản mãn tính, v.v.) và loạn trương lực cơ mạch máu thực vật. Đa dược và sử dụng thuốc với liều lượng không tương ứng với độ tuổi và trọng lượng cơ thể của bệnh nhân cũng gây ra phản ứng giả dị ứng.
Nguyên nhân dị ứng thuốc
Dị ứng thuốc là hiện tượng không dung nạp cá nhân đối với hoạt chất của thuốc hoặc một trong các thành phần phụ tạo nên thuốc. Trọng tâm của bệnh lý này là một phản ứng dị ứng xảy ra do sự nhạy cảm của cơ thể với hoạt chất của thuốc. Điều này có nghĩa là sau lần tiếp xúc đầu tiên với hợp chất này, các kháng thể chống lại nó được hình thành. Do đó, dị ứng rõ rệt có thể xảy ra ngay cả khi đưa thuốc vào cơ thể ở mức tối thiểu, ít hơn hàng chục và hàng trăm lần so với liều điều trị thông thường.
Dị ứng thuốc xảy ra sau lần tiếp xúc thứ hai hoặc thứ ba với một chất, nhưng không bao giờ xảy ra ngay sau lần đầu tiên. Nguyên nhân là do cơ thể cần thời gian để tạo ra kháng thể chống lại tác nhân này (ít nhất là 5-7 ngày). Những bệnh nhân sau đây có nguy cơ bị dị ứng thuốc:
- tự dùng thuốc, dùng thuốc thường xuyên và lâu dài;
- những người mắc các bệnh dị ứng (hen phế quản, viêm da dị ứng, dị ứng thực phẩm, thụ phấn và những người khác);
- bệnh nhân mắc bệnh cấp tính và mãn tính;
- những người có hệ thống miễn dịch suy yếu;
- trẻ nhỏ;
- những người có liên hệ chuyên nghiệp với thuốc (dược sĩ, bác sĩ, nhân viên của nhà máy dược phẩm và những người khác).
Dị ứng có thể xảy ra với bất kỳ chất nào. Tuy nhiên, nó thường xuất hiện với các loại thuốc sau:
- huyết thanh hoặc globulin miễn dịch;
- thuốc kháng khuẩn thuộc nhóm penicillin và nhóm sulfonamid;
- thuốc chống viêm không steroid (aspirin, analgin và các loại khác);
- thuốc giảm đau (novocaine và những loại khác);
- thuốc, hàm lượng i-ốt;
- vitamin nhóm B;
- thuốc hạ huyết áp.
Phản ứng chéo với thuốc có chứa các chất tương tự có thể xảy ra. Vì vậy, trong trường hợp dị ứng với novocaine, phản ứng với thuốc sulfanilamide có thể xảy ra. Phản ứng với thuốc chống viêm không steroid có thể kết hợp với dị ứng với màu thực phẩm.
Hậu quả của dị ứng thuốc
Theo bản chất của các biểu hiện và hậu quả có thể xảy ra, ngay cả những trường hợp phản ứng dị ứng thuốc nhẹ cũng có khả năng đe dọa đến tính mạng của bệnh nhân. Điều này là do khả năng khái quát hóa nhanh chóng quá trình trong điều kiện điều trị thiếu tương đối, sự chậm trễ của nó liên quan đến phản ứng dị ứng tiến triển. Xu hướng tiến triển, làm trầm trọng thêm quá trình, biến chứng là một đặc điểm đặc trưng của dị ứng nói chung, nhưng đặc biệt là thuốc.
Sơ cứu dị ứng thuốc
Sơ cứu trong trường hợp sốc phản vệ nên được cung cấp nhanh chóng và kịp thời. Bạn phải làm theo thuật toán dưới đây:
- Ngừng dùng thêm thuốc nếu tình trạng của bệnh nhân xấu đi
- Chườm đá vào chỗ tiêm sẽ làm giảm hấp thu thuốc vào máu
- Chích vào chỗ này bằng adrenaline, chất này cũng gây co thắt mạch và làm giảm sự hấp thu một lượng thuốc bổ sung vào hệ tuần hoàn... Để có kết quả tương tự, phía trên chỗ tiêm, một dây garô được áp dụng (định kỳ nới lỏng nó trong 2 phút cứ sau 15 phút).
- Thực hiện các biện pháp để ngăn ngừa hít phải và ngạt thở - bệnh nhân được đặt trên một bề mặt cứng, và đầu quay sang một bên, kẹo cao su và răng giả có thể tháo rời được lấy ra khỏi miệng
- Thiết lập truy cập tĩnh mạch bằng cách đặt một ống thông ngoại vi
- Truyền đủ lượng chất lỏng vào tĩnh mạch, trong khi cứ 2 lít bạn cần tiêm 20 mg furosemide (đây là thuốc lợi tiểu bắt buộc)
- Với sự sụt giảm áp suất khó chữa, mezaton được sử dụng
- Song song, corticosteroid được sử dụng, không chỉ có tác dụng chống dị ứng mà còn làm tăng huyết áp.
- Nếu áp suất cho phép, nghĩa là tâm thu trên 90 mm Hg, thì dùng diphenhydramine hoặc suprastin (tiêm tĩnh mạch hoặc tiêm bắp).
Dị ứng thuốc ở trẻ em
Ở trẻ em, dị ứng thường phát triển với thuốc kháng sinh, cụ thể hơn là với tetracycline, penicillin, streptomycin và ít thường xuyên hơn là với cephalosporin. Ngoài ra, như ở người lớn, nó cũng có thể xảy ra do novocaine, sulfonamid, bromide, vitamin B, cũng như những loại thuốc có chứa iốt hoặc thủy ngân. Thông thường, các loại thuốc trong quá trình bảo quản kéo dài hoặc không đúng cách sẽ bị oxy hóa, phân hủy, do đó chúng trở thành chất gây dị ứng.
Dị ứng thuốc ở trẻ em nghiêm trọng hơn nhiều so với người lớn - phát ban da thông thường có thể rất đa dạng: mụn nước, mề đay, sẩn, bóng nước, sẩn-mụn nước hoặc ban đỏ-vảy. Các dấu hiệu đầu tiên của phản ứng ở trẻ là tăng nhiệt độ cơ thể, co giật và tụt huyết áp. Cũng có thể có rối loạn hoạt động của thận, tổn thương mạch máu và các biến chứng tan máu khác nhau.
Khả năng phát triển phản ứng dị ứng ở trẻ em khi còn nhỏ ở một mức độ nhất định phụ thuộc vào phương pháp dùng thuốc. Nguy hiểm tối đa là phương pháp tiêm, bao gồm tiêm, tiêm và hít. Điều này đặc biệt có thể xảy ra khi có vấn đề về đường tiêu hóa, rối loạn vi khuẩn hoặc kết hợp với dị ứng thực phẩm.
Cũng đóng vai trò quan trọng đối với cơ thể trẻ em và các chỉ số của thuốc như hoạt tính sinh học, tính chất vật lý, đặc tính hóa học. Chúng làm tăng khả năng phát triển phản ứng dị ứng của các bệnh truyền nhiễm trong tự nhiên, cũng như làm suy yếu hệ bài tiết.
Khi có các triệu chứng đầu tiên, cần ngừng ngay việc sử dụng tất cả các loại thuốc mà trẻ đã dùng. Điều trị có thể được thực hiện bằng nhiều phương pháp khác nhau, tùy thuộc vào mức độ nghiêm trọng: kê đơn thuốc nhuận tràng, rửa dạ dày, dùng thuốc chống dị ứng và chất hấp thụ. Các triệu chứng cấp tính đòi hỏi trẻ phải nhập viện khẩn cấp, và ngoài việc điều trị, trẻ cần được nghỉ ngơi tại giường và uống nhiều nước.
Nó luôn luôn tốt hơn để phòng ngừa hơn là chữa bệnh. Và điều này phù hợp nhất với trẻ em, vì cơ thể chúng luôn khó đối phó với bất kỳ loại bệnh tật nào hơn so với người lớn. Để làm được điều này, cần phải cực kỳ cẩn thận và thận trọng trong việc lựa chọn thuốc điều trị bằng thuốc, và việc điều trị cho trẻ mắc các bệnh dị ứng khác hoặc cơ địa dị ứng cần được kiểm soát đặc biệt.
Nếu phát hiện thấy phản ứng dữ dội của cơ thể dưới dạng các triệu chứng khó chịu đối với một loại thuốc cụ thể, thì không được phép sử dụng lặp lại loại thuốc đó và thông tin này phải được ghi ở mặt trước của hồ sơ bệnh án của trẻ. Trẻ lớn hơn phải luôn được thông báo về những loại thuốc mà chúng có thể có phản ứng bất lợi.
Chẩn đoán dị ứng thuốc
Trước hết, để xác định và thiết lập chẩn đoán dị ứng thuốc, bác sĩ tiến hành khai thác tiền sử kỹ lưỡng. Thường thì phương pháp chẩn đoán này là đủ để xác định chính xác bệnh. Vấn đề chính trong bộ sưu tập anamnesis là anamnesis dị ứng. Và bên cạnh bản thân bệnh nhân, bác sĩ hỏi tất cả những người thân của anh ta về sự hiện diện của nhiều loại dị ứng trong gia đình.
Hơn nữa, trong trường hợp không xác định được chính xác các triệu chứng hoặc do lượng thông tin ít, bác sĩ sẽ tiến hành các xét nghiệm cận lâm sàng để chẩn đoán. Chúng bao gồm các xét nghiệm trong phòng thí nghiệm và các xét nghiệm khiêu khích. Thử nghiệm được thực hiện liên quan đến những loại thuốc mà cơ thể được cho là phản ứng.
Các phương pháp phòng thí nghiệm để chẩn đoán dị ứng thuốc bao gồm:
- phương pháp hấp thụ chất phóng xạ,
- xét nghiệm miễn dịch enzyme,
- Thử nghiệm kiềm của Shelley và các biến thể của nó,
- phương pháp phát quang hóa học,
- phương pháp huỳnh quang,
- kiểm tra sự giải phóng sulfidoleukotrienes và ion kali.
Trong một số ít trường hợp, chẩn đoán dị ứng thuốc được thực hiện bằng các phương pháp thử nghiệm khiêu khích. Phương pháp này chỉ được áp dụng khi không thể thiết lập chất gây dị ứng bằng cách lấy tiền sử hoặc xét nghiệm trong phòng thí nghiệm. Các xét nghiệm kích thích có thể được thực hiện bởi một nhà dị ứng trong phòng thí nghiệm đặc biệt được trang bị các thiết bị hồi sức. Trong dị ứng học ngày nay, phương pháp chẩn đoán dị ứng thuốc phổ biến nhất là thử nghiệm ngậm dưới lưỡi.
Cách điều trị dị ứng thuốc?
Dị ứng với thuốc có thể được quan sát thấy không chỉ ở những người dễ bị mà còn ở nhiều người bị bệnh nặng. Đồng thời, phụ nữ dễ bị dị ứng thuốc hơn nam giới. Nó có thể là hậu quả của việc dùng thuốc quá liều tuyệt đối trong những trường hợp như vậy khi kê đơn quá liều.
- Tắm nước lạnh và chườm lạnh lên vùng da bị viêm.
- Chỉ mặc quần áo không gây kích ứng da.
- Bình tĩnh và cố gắng giữ mức độ hoạt động của bạn thấp. Để giảm ngứa trên da, hãy sử dụng thuốc mỡ hoặc kem dành cho da bị cháy nắng. Bạn cũng có thể dùng thuốc kháng histamine.
- Tham khảo ý kiến bác sĩ chuyên khoa hoặc gọi xe cấp cứu, đặc biệt là về mức độ nghiêm trọng của các triệu chứng. Trong trường hợp bạn có các triệu chứng của sốc phản vệ (phản ứng dị ứng nghiêm trọng, trạng thái cơ thể bắt đầu quá mẫn cảm, nổi mề đay), thì trước khi bác sĩ đến, hãy cố gắng giữ bình tĩnh. Nếu bạn có thể nuốt, hãy uống thuốc kháng histamine.
- Nếu bạn khó thở và thở khò khè, hãy sử dụng epinephrine hoặc thuốc giãn phế quản. Những loại thuốc này sẽ giúp mở rộng đường thở. Nằm xuống trên một bề mặt phẳng (như sàn nhà) và nâng cao chân của bạn. Điều này sẽ làm tăng lưu lượng máu lên não. Vì vậy, bạn có thể thoát khỏi sự yếu đuối và chóng mặt.
- Nhiều phản ứng dị ứng thuốc tự biến mất vài ngày sau khi ngừng thuốc gây ra phản ứng. Do đó, liệu pháp thường được giảm xuống để điều trị ngứa và đau.
- Trong một số trường hợp, thuốc có thể cứu sống bệnh nhân và do đó không thể ngừng sử dụng. Trong tình huống này, bạn phải đối mặt với các biểu hiện và triệu chứng của dị ứng, chẳng hạn như nổi mề đay hoặc sốt. Ví dụ, khi điều trị viêm nội tâm mạc do vi khuẩn bằng penicillin, mề đay được điều trị bằng glucocorticoid.
- Trong trường hợp các triệu chứng nghiêm trọng nhất và đe dọa đến tính mạng (phản ứng phản vệ), khó thở hoặc thậm chí mất ý thức, epinephrine sẽ được sử dụng.
- Thông thường, bác sĩ sẽ kê toa các loại thuốc như: steroid (prednisone), thuốc kháng histamine hoặc thuốc chẹn histamine (famotidine, tagamet hoặc ranitidine). Đối với những phản ứng rất nghiêm trọng, bệnh nhân phải nhập viện để điều trị lâu dài cũng như theo dõi.
Phòng chống dị ứng thuốc
Lịch sử của bệnh nhân phải được thực hiện một cách có trách nhiệm. Khi xác định dị ứng thuốc trong tiền sử bệnh, cần ghi các thuốc gây ra phản ứng dị ứng. Những loại thuốc này nên được thay thế bằng một loại thuốc khác không có đặc tính kháng nguyên chung, do đó loại bỏ khả năng dị ứng chéo. Ngoài ra, cần tìm hiểu xem bệnh nhân và người thân có mắc bệnh dị ứng hay không. Sự hiện diện của viêm mũi dị ứng, hen phế quản, nổi mề đay, sốt cỏ khô và các bệnh dị ứng khác ở bệnh nhân là chống chỉ định sử dụng thuốc có đặc tính gây dị ứng rõ rệt.
Lượt xem bài đăng: 4 030
Thuốc được làm từ các chất có khả năng gây độc cho cơ thể. Khi dùng theo hướng dẫn hoặc chỉ định của bác sĩ, thuốc không gây say và có tác dụng tích cực. Ví dụ, nó làm giảm đau, tiêu diệt nhiễm trùng và cải thiện chức năng tim. Ngoài phản ứng tích cực, thuốc còn có một tác dụng khác có thể ảnh hưởng tiêu cực đến hoạt động của các cơ quan trong cơ thể con người - và phản ứng dị ứng.
Các triệu chứng của dị ứng thuốc có thể được chia thành ba nhóm. Các triệu chứng loại 1 bao gồm các phản ứng cấp tính xảy ra ngay lập tức hoặc trong vòng một giờ sau khi dùng thuốc. Trong số đó có sốc phản vệ, phù Quincke, hen phế quản, nổi mề đay cấp tính và thiếu máu. Các triệu chứng nhóm 2 bao gồm các phản ứng xuất hiện trong vòng một ngày sau khi dùng thuốc. Trong trường hợp này, những thay đổi có thể không được chú ý đối với một người và chỉ có thể được phát hiện khi xét nghiệm máu. Phản ứng dị ứng kéo dài có thể được gán cho nhóm 3. Chúng phát triển vài ngày sau khi dùng thuốc và là loại phức tạp nhất. Loại 3 bao gồm bệnh huyết thanh (phát ban, ngứa, sốt, hạ huyết áp, nổi hạch, v.v.), bệnh dị ứng máu, viêm khớp và hạch bạch huyết ở các bộ phận khác nhau của cơ thể.
Đặc điểm dị ứng thuốc
Dị ứng thuốc được phân biệt bởi sự khởi phát kịch phát của nó. Đồng thời, cùng một loại thuốc sau mỗi liều có thể gây ra các phản ứng dị ứng khác nhau, không chỉ khác nhau về loại mà còn về cường độ.
Các biểu hiện dị ứng trên da là một trong những phản ứng phổ biến nhất. Phát ban dạng đốm, dạng nốt, phồng rộp có thể hình thành trên da, có thể trông giống như địa y màu hồng, chàm hoặc biểu mô tiết dịch. Các triệu chứng phổ biến nhất là phù Quincke và nổi mề đay, thường là biểu hiện duy nhất của phản ứng dị ứng với một loại thuốc cụ thể. Thông thường, mày đay có thể xuất hiện do sử dụng penicillin.
Nếu dị ứng thuốc xảy ra, bệnh nhân nên liên hệ với bác sĩ chăm sóc để kê toa một loại thuốc thay thế. Trước khi tư vấn, bạn nên ngừng dùng thuốc. Đối với các triệu chứng dị ứng nghiêm trọng, bạn có thể sử dụng thuốc kháng histamine (ví dụ: Claritin, Zyrtec, Flixonase). Nếu bệnh nhân có dấu hiệu sốc phản vệ, cần khẩn cấp gọi xe cấp cứu. Bạn cũng nên tham khảo ý kiến \u200b\u200bbác sĩ nếu phát ban diện rộng và hen phế quản xuất hiện.
Đây là một phản ứng cụ thể được tăng cường thứ cấp của hệ thống miễn dịch của cơ thể đối với việc dùng thuốc, đi kèm với các biểu hiện lâm sàng cục bộ hoặc chung.
Bệnh là không dung nạp cá nhân với hoạt chất của thuốc hoặc một trong những thành phần phụ trợ tạo nên thuốc.
Dị ứng với thuốc được hình thành độc quyền khi sử dụng thuốc lặp đi lặp lại. Bệnh có thể biểu hiện như một biến chứng xảy ra trong quá trình điều trị bệnh hoặc là một bệnh nghề nghiệp phát triển do tiếp xúc lâu với thuốc.
Phát ban da là triệu chứng phổ biến nhất của dị ứng thuốc. Theo quy định, nó xảy ra một tuần sau khi bắt đầu dùng thuốc, kèm theo ngứa và biến mất vài ngày sau khi ngừng thuốc.
Theo thống kê, dị ứng thuốc thường xảy ra ở phụ nữ, chủ yếu ở những người trong độ tuổi 31-40 và một nửa số trường hợp phản ứng dị ứng có liên quan đến việc dùng thuốc kháng sinh.
Khi dùng đường uống, nguy cơ phát triển dị ứng thuốc thấp hơn so với tiêm bắp và đạt giá trị cao nhất khi thuốc được tiêm tĩnh mạch.
Triệu chứng dị ứng thuốc
Biểu hiện lâm sàng của phản ứng dị ứng với thuốc được chia thành ba nhóm. Đầu tiên, đây là những triệu chứng xuất hiện ngay lập tức hoặc trong vòng một giờ sau khi dùng thuốc:
- mề đay cấp tính;
- thiếu máu tán huyết cấp tính;
- sốc phản vệ;
- co thắt phế quản;
- phù mạch.
Nhóm triệu chứng thứ hai là phản ứng dị ứng bán cấp, được hình thành 24 giờ sau khi dùng thuốc:
- phát ban dạng dát sẩn;
- mất bạch cầu hạt;
- sốt;
- giảm tiểu cầu.
Và cuối cùng, nhóm cuối cùng bao gồm các biểu hiện phát triển trong vài ngày hoặc vài tuần:
- bệnh huyết thanh;
- tổn thương các cơ quan nội tạng;
- ban xuất huyết và viêm mạch;
- nổi hạch;
- viêm đa khớp;
- đau khớp.
Trong 20% trường hợp, tổn thương thận do dị ứng xảy ra, hình thành khi dùng phenothiazin, sulfonamid, kháng sinh, xảy ra sau hai tuần và được phát hiện là cặn lắng bất thường trong nước tiểu.
Tổn thương gan xảy ra ở 10% bệnh nhân dị ứng thuốc. Tổn thương tim mạch xuất hiện trên 30% trường hợp. Tổn thương cơ quan tiêu hóa xảy ra ở 20% bệnh nhân và biểu hiện như:
- viêm ruột;
- viêm miệng;
- viêm dạ dày;
- viêm nướu;
- viêm đại tràng;
- viêm lưỡi.
Với tổn thương khớp, viêm khớp dị ứng thường được quan sát thấy, xảy ra khi dùng sulfonamid, kháng sinh penicillin và các dẫn xuất pyrazolone.
Mô tả các triệu chứng dị ứng thuốc:
Điều trị dị ứng thuốc
Điều trị dị ứng thuốc bắt đầu bằng việc ngừng sử dụng thuốc gây ra phản ứng dị ứng. Trong trường hợp dị ứng thuốc nhẹ, chỉ cần ngừng thuốc là đủ, sau đó các biểu hiện bệnh lý nhanh chóng biến mất.
Thông thường, bệnh nhân bị dị ứng thực phẩm, do đó họ cần một chế độ ăn ít gây dị ứng, hạn chế lượng carbohydrate, cũng như loại trừ khỏi chế độ ăn những thực phẩm gây cảm giác vị giác mãnh liệt:
- vị đắng;
- mặn;
- ngọt;
- chua;
- gia vị;
- thịt hun khói, vv
Dị ứng thuốc, biểu hiện dưới dạng phù mạch và nổi mề đay và ngừng sử dụng thuốc kháng histamine. Nếu các triệu chứng dị ứng vẫn tồn tại, sử dụng glucocorticosteroid đường tiêm.
Thông thường, các tổn thương độc hại của niêm mạc và da trong dị ứng thuốc rất phức tạp do nhiễm trùng, do đó bệnh nhân được kê đơn thuốc kháng sinh phổ rộng, việc lựa chọn loại thuốc này là một vấn đề rất khó khăn.
Nếu tổn thương da lan rộng, bệnh nhân được điều trị như bệnh nhân bỏng. Như vậy, việc điều trị dị ứng thuốc là một việc hết sức khó khăn.
Liên hệ với bác sĩ nào khi bị dị ứng thuốc:
Cách điều trị dị ứng thuốc?
Dị ứng với thuốc có thể được quan sát thấy không chỉ ở những người dễ bị mà còn ở nhiều người bị bệnh nặng. Đồng thời, phụ nữ dễ bị dị ứng thuốc hơn nam giới. Nó có thể là hậu quả của việc dùng thuốc quá liều tuyệt đối trong những trường hợp như vậy khi kê đơn quá liều.
| Tắm nước lạnh và chườm lạnh lên vùng da bị viêm. |
| Chỉ mặc quần áo không gây kích ứng da. |
| Bình tĩnh và cố gắng giữ mức độ hoạt động của bạn thấp. Để giảm ngứa trên da, hãy sử dụng thuốc mỡ hoặc kem dành cho da bị cháy nắng. Bạn cũng có thể dùng thuốc kháng histamine. |
| Tham khảo ý kiến bác sĩ chuyên khoa hoặc gọi xe cấp cứu, đặc biệt là về mức độ nghiêm trọng của các triệu chứng. Trong trường hợp bạn có các triệu chứng của sốc phản vệ (phản ứng dị ứng nghiêm trọng, trạng thái cơ thể bắt đầu quá mẫn cảm, nổi mề đay), thì trước khi bác sĩ đến, hãy cố gắng giữ bình tĩnh. Nếu bạn có thể nuốt, hãy uống thuốc kháng histamine. |
| Nếu bạn khó thở và thở khò khè, hãy sử dụng epinephrine hoặc thuốc giãn phế quản. Những loại thuốc này sẽ giúp mở rộng đường thở. Nằm xuống trên một bề mặt phẳng (như sàn nhà) và nâng cao chân của bạn. Điều này sẽ làm tăng lưu lượng máu lên não. Vì vậy, bạn có thể thoát khỏi sự yếu đuối và chóng mặt. |
| Nhiều phản ứng dị ứng thuốc tự biến mất vài ngày sau khi ngừng thuốc gây ra phản ứng. Do đó, liệu pháp thường được giảm xuống để điều trị ngứa và đau. |
| Trong một số trường hợp, thuốc có thể cứu sống bệnh nhân và do đó không thể ngừng sử dụng. Trong tình huống này, bạn phải đối mặt với các biểu hiện và triệu chứng của dị ứng, chẳng hạn như nổi mề đay hoặc sốt. Ví dụ, khi điều trị viêm nội tâm mạc do vi khuẩn bằng penicillin, mề đay được điều trị bằng glucocorticoid. |
| Trong trường hợp các triệu chứng nghiêm trọng nhất và đe dọa đến tính mạng (phản ứng phản vệ), khó thở hoặc thậm chí mất ý thức, epinephrine sẽ được sử dụng. |
| Thông thường, bác sĩ sẽ kê toa các loại thuốc như: steroid (prednisone), thuốc kháng histamine hoặc thuốc chẹn histamine (famotidine, tagamet hoặc ranitidine). Đối với những phản ứng rất nghiêm trọng, bệnh nhân phải nhập viện để điều trị lâu dài cũng như theo dõi. |
Dị ứng hay tác dụng phụ?
Loại thứ hai thường bị nhầm lẫn với các khái niệm: "tác dụng phụ của thuốc" và "không dung nạp thuốc cá nhân". Tác dụng phụ là tác dụng không mong muốn xảy ra khi dùng thuốc với liều điều trị, được ghi trong hướng dẫn sử dụng. Không dung nạp cá nhân - đây là những tác dụng không mong muốn tương tự, chỉ không được liệt kê là tác dụng phụ và ít phổ biến hơn.
Phân loại dị ứng thuốc
Các biến chứng phát sinh do tác dụng của thuốc có thể được chia thành hai nhóm:
- Các biến chứng của biểu hiện ngay lập tức.
- Các biến chứng của biểu hiện muộn:
- liên quan đến những thay đổi về độ nhạy;
- không liên quan đến sự thay đổi độ nhạy.
Ở lần tiếp xúc đầu tiên với chất gây dị ứng, có thể không có biểu hiện hữu hình hoặc vô hình. Vì thuốc hiếm khi được dùng một lần, nên phản ứng của cơ thể tăng lên khi chất kích thích tích tụ. Nếu chúng ta nói về sự nguy hiểm đến tính mạng, thì các biến chứng biểu hiện ngay lập tức sẽ xuất hiện.
Nguyên nhân dị ứng sau khi dùng thuốc:
- sốc phản vệ;
- dị ứng da do thuốc, phù Quincke;
- mề đay;
- viêm tụy cấp.
Phản ứng có thể xảy ra trong khoảng thời gian rất ngắn, từ vài giây đến 1-2 giờ. Nó phát triển nhanh chóng, đôi khi với tốc độ cực nhanh. Yêu cầu chăm sóc y tế khẩn cấp. Nhóm thứ hai thường được biểu hiện bằng các biểu hiện da liễu khác nhau:
- ban đỏ da;
- ban đỏ;
- ban sởi.
Xuất hiện trong một ngày hoặc hơn. Điều quan trọng là phải phân biệt kịp thời các biểu hiện dị ứng trên da với các phát ban khác, kể cả những biểu hiện do nhiễm trùng ở trẻ em. Điều này đặc biệt đúng nếu trẻ bị dị ứng với thuốc.
Các yếu tố nguy cơ gây dị ứng thuốc
Các yếu tố nguy cơ gây dị ứng thuốc là tiếp xúc với thuốc (mẫn cảm với thuốc thường gặp ở nhân viên y tế và dược sĩ), sử dụng thuốc thường xuyên và lâu dài (sử dụng liên tục ít nguy hiểm hơn sử dụng ngắt quãng) và sử dụng nhiều loại thuốc.
Ngoài ra, nguy cơ dị ứng thuốc tăng lên:
- gánh nặng di truyền;
- bệnh nấm da;
- bệnh dị ứng;
- bị dị ứng thực phẩm.
Vắc xin, huyết thanh, globulin miễn dịch ngoại lai, dextrans, với tư cách là các chất có bản chất protein, là chất gây dị ứng chính thức (gây ra sự hình thành các kháng thể trong cơ thể và phản ứng với chúng), trong khi hầu hết các loại thuốc đều là haptens, nghĩa là các chất thu được đặc tính kháng nguyên chỉ sau khi kết nối với protein của huyết thanh hoặc mô.
Kết quả là, các kháng thể xuất hiện, tạo thành cơ sở của dị ứng thuốc và khi kháng nguyên được giới thiệu lại, một phức hợp kháng nguyên-kháng thể được hình thành, gây ra một loạt các phản ứng.
Bất kỳ loại thuốc nào cũng có thể gây ra phản ứng dị ứng, kể cả thuốc chống dị ứng và thậm chí cả glucocorticoid. Khả năng gây dị ứng của các chất trọng lượng phân tử thấp phụ thuộc vào cấu trúc hóa học của chúng và đường dùng của thuốc.
Khi dùng đường uống, khả năng phát triển các phản ứng dị ứng thấp hơn, nguy cơ tăng lên khi tiêm bắp và tối đa khi tiêm tĩnh mạch thuốc. Hiệu ứng nhạy cảm lớn nhất xảy ra với việc sử dụng thuốc trong da. Việc sử dụng thuốc dự trữ (insulin, bicillin) thường dẫn đến nhạy cảm. “Cơ địa dị ứng” của bệnh nhân có thể do di truyền.
Nguyên nhân dị ứng thuốc
Trọng tâm của bệnh lý này là một phản ứng dị ứng xảy ra do sự nhạy cảm của cơ thể với hoạt chất của thuốc. Điều này có nghĩa là sau lần tiếp xúc đầu tiên với hợp chất này, các kháng thể chống lại nó được hình thành. Do đó, dị ứng rõ rệt có thể xảy ra ngay cả khi đưa thuốc vào cơ thể ở mức tối thiểu, ít hơn hàng chục và hàng trăm lần so với liều điều trị thông thường.
Dị ứng thuốc xảy ra sau lần tiếp xúc thứ hai hoặc thứ ba với một chất, nhưng không bao giờ xảy ra ngay sau lần đầu tiên. Nguyên nhân là do cơ thể cần thời gian để tạo ra kháng thể chống lại tác nhân này (ít nhất là 5-7 ngày).
Những bệnh nhân sau đây có nguy cơ bị dị ứng thuốc:
- tự dùng thuốc;
- những người mắc các bệnh dị ứng;
- bệnh nhân mắc bệnh cấp tính và mãn tính;
- những người có hệ thống miễn dịch suy yếu;
- trẻ nhỏ;
- những người có tiếp xúc nghề nghiệp với ma túy.
Dị ứng có thể xảy ra với bất kỳ chất nào. Tuy nhiên, nó thường xuất hiện với các loại thuốc sau:
- huyết thanh hoặc globulin miễn dịch;
- thuốc kháng khuẩn thuộc nhóm penicillin và nhóm sulfonamid;
- thuốc chống viêm không steroid;
- thuốc giảm đau;
- thuốc, hàm lượng i-ốt;
- vitamin nhóm B;
- thuốc hạ huyết áp.
Phản ứng chéo với thuốc có chứa các chất tương tự có thể xảy ra. Vì vậy, trong trường hợp dị ứng với novocaine, phản ứng với thuốc sulfanilamide có thể xảy ra. Phản ứng với thuốc chống viêm không steroid có thể kết hợp với dị ứng với màu thực phẩm.
Hậu quả của dị ứng thuốc
Theo bản chất của các biểu hiện và hậu quả có thể xảy ra, ngay cả những trường hợp phản ứng dị ứng thuốc nhẹ cũng có khả năng đe dọa đến tính mạng của bệnh nhân. Điều này là do khả năng khái quát hóa nhanh chóng quá trình trong điều kiện điều trị thiếu tương đối, sự chậm trễ của nó liên quan đến phản ứng dị ứng tiến triển.
Xu hướng tiến triển, làm trầm trọng thêm quá trình, biến chứng là một đặc điểm đặc trưng của dị ứng nói chung, nhưng đặc biệt là thuốc.
Sơ cứu dị ứng thuốc
Sơ cứu trong trường hợp sốc phản vệ nên được cung cấp nhanh chóng và kịp thời. Bạn phải làm theo thuật toán dưới đây:
| Ngừng dùng thêm thuốc nếu tình trạng của bệnh nhân xấu đi. |
| Chườm đá vào chỗ tiêm sẽ làm giảm sự hấp thu thuốc vào máu. |
| Chích vào chỗ này bằng adrenaline, chất này cũng gây co thắt mạch và làm giảm sự hấp thu một lượng thuốc bổ sung vào hệ tuần hoàn... Để có kết quả tương tự, phía trên chỗ tiêm, một dây garô được áp dụng (định kỳ nới lỏng nó trong 2 phút cứ sau 15 phút). . |
| Thực hiện các biện pháp để ngăn ngừa hít phải và ngạt thở - bệnh nhân được đặt trên một bề mặt cứng, và đầu quay sang một bên, kẹo cao su và răng giả có thể tháo rời được lấy ra khỏi miệng. |
| Thiết lập đường vào tĩnh mạch bằng cách đặt ống thông ngoại vi. |
| Truyền đủ lượng chất lỏng vào tĩnh mạch, trong khi cứ 2 lít thì phải tiêm 20 mg furosemide (đây là thuốc lợi tiểu bắt buộc). |
| Với sự sụt giảm áp suất khó chữa, mezaton được sử dụng. |
| Song song, corticosteroid được sử dụng, không chỉ có tác dụng chống dị ứng mà còn làm tăng huyết áp. |
| Nếu áp suất cho phép, nghĩa là tâm thu trên 90 mm Hg, thì dùng diphenhydramine hoặc suprastin (tiêm tĩnh mạch hoặc tiêm bắp). |
Dị ứng thuốc ở trẻ em
Ở trẻ em, dị ứng thường phát triển với thuốc kháng sinh, cụ thể hơn là với tetracycline, penicillin, streptomycin và ít thường xuyên hơn là với cephalosporin. Ngoài ra, như ở người lớn, nó cũng có thể xảy ra do novocaine, sulfonamid, bromide, vitamin B, cũng như những loại thuốc có chứa iốt hoặc thủy ngân. Thông thường, các loại thuốc trong quá trình bảo quản kéo dài hoặc không đúng cách sẽ bị oxy hóa, phân hủy, do đó chúng trở thành chất gây dị ứng.
Dị ứng thuốc ở trẻ em nghiêm trọng hơn nhiều so với người lớn - phát ban da thông thường có thể rất đa dạng:
- mụn nước;
- mề đay;
- sẩn;
- nhảm nhí;
- sẩn-mụn nước;
- ban đỏ-vảy.
Các dấu hiệu đầu tiên của phản ứng ở trẻ là tăng nhiệt độ cơ thể, co giật và tụt huyết áp. Cũng có thể có rối loạn hoạt động của thận, tổn thương mạch máu và các biến chứng tan máu khác nhau.
Khả năng phát triển phản ứng dị ứng ở trẻ em khi còn nhỏ ở một mức độ nhất định phụ thuộc vào phương pháp dùng thuốc. Nguy hiểm tối đa là phương pháp tiêm, bao gồm tiêm, tiêm và hít. Điều này đặc biệt có thể xảy ra khi có vấn đề về đường tiêu hóa, rối loạn vi khuẩn hoặc kết hợp với dị ứng thực phẩm.
Cũng đóng vai trò quan trọng đối với cơ thể trẻ em và các chỉ số của thuốc như hoạt tính sinh học, tính chất vật lý, đặc tính hóa học. Chúng làm tăng khả năng phát triển phản ứng dị ứng của các bệnh truyền nhiễm trong tự nhiên, cũng như làm suy yếu hệ bài tiết.
Khi có các triệu chứng đầu tiên, cần ngừng ngay việc sử dụng tất cả các loại thuốc mà trẻ đã dùng.
Điều trị có thể được thực hiện bằng nhiều phương pháp khác nhau, tùy thuộc vào mức độ nghiêm trọng:
- kê đơn thuốc nhuận tràng;
- rửa dạ dày;
- dùng thuốc chống dị ứng;
- sử dụng các chất hấp phụ.
Các triệu chứng cấp tính đòi hỏi trẻ phải nhập viện khẩn cấp, và ngoài việc điều trị, trẻ cần được nghỉ ngơi tại giường và uống nhiều nước.
Nó luôn luôn tốt hơn để phòng ngừa hơn là chữa bệnh. Và điều này phù hợp nhất với trẻ em, vì cơ thể chúng luôn khó đối phó với bất kỳ loại bệnh tật nào hơn so với người lớn. Để làm được điều này, cần phải cực kỳ cẩn thận và thận trọng trong việc lựa chọn thuốc điều trị bằng thuốc, và việc điều trị cho trẻ mắc các bệnh dị ứng khác hoặc cơ địa dị ứng cần được kiểm soát đặc biệt.
Nếu phát hiện thấy phản ứng dữ dội của cơ thể dưới dạng các triệu chứng khó chịu đối với một loại thuốc cụ thể, thì không được phép sử dụng lặp lại loại thuốc đó và thông tin này phải được ghi ở mặt trước của hồ sơ bệnh án của trẻ. Trẻ lớn hơn phải luôn được thông báo về những loại thuốc mà chúng có thể có phản ứng bất lợi.
Chẩn đoán dị ứng thuốc
Trước hết, để xác định và thiết lập chẩn đoán dị ứng thuốc, bác sĩ tiến hành khai thác tiền sử kỹ lưỡng. Thường thì phương pháp chẩn đoán này là đủ để xác định chính xác bệnh. Vấn đề chính trong bộ sưu tập anamnesis là anamnesis dị ứng. Và bên cạnh bản thân bệnh nhân, bác sĩ hỏi tất cả những người thân của anh ta về sự hiện diện của nhiều loại dị ứng trong gia đình.
Hơn nữa, trong trường hợp không xác định được chính xác các triệu chứng hoặc do lượng thông tin ít, bác sĩ sẽ tiến hành các xét nghiệm cận lâm sàng để chẩn đoán. Chúng bao gồm các xét nghiệm trong phòng thí nghiệm và các xét nghiệm khiêu khích. Thử nghiệm được thực hiện liên quan đến những loại thuốc mà cơ thể được cho là phản ứng.
Các phương pháp phòng thí nghiệm để chẩn đoán dị ứng thuốc bao gồm:
- phương pháp hấp phụ chất phóng xạ;
- xét nghiệm miễn dịch enzym;
- Phép thử ưa kiềm của Shelley và các biến thể của nó;
- phương pháp phát quang hóa học;
- phương pháp huỳnh quang;
- kiểm tra sự giải phóng sulfidoleukotrienes và ion kali.
Trong một số ít trường hợp, chẩn đoán dị ứng thuốc được thực hiện bằng các phương pháp thử nghiệm khiêu khích. Phương pháp này chỉ được áp dụng khi không thể thiết lập chất gây dị ứng bằng cách lấy tiền sử hoặc xét nghiệm trong phòng thí nghiệm. Các xét nghiệm kích thích có thể được thực hiện bởi một nhà dị ứng trong phòng thí nghiệm đặc biệt được trang bị các thiết bị hồi sức. Trong dị ứng học ngày nay, phương pháp chẩn đoán dị ứng thuốc phổ biến nhất là thử nghiệm ngậm dưới lưỡi.
Phòng chống dị ứng thuốc
Lịch sử của bệnh nhân phải được thực hiện một cách có trách nhiệm. Khi xác định dị ứng thuốc trong tiền sử bệnh, cần ghi các thuốc gây ra phản ứng dị ứng. Những loại thuốc này nên được thay thế bằng một loại thuốc khác không có đặc tính kháng nguyên chung, do đó loại bỏ khả năng dị ứng chéo.
Ngoài ra, cần tìm hiểu xem bệnh nhân và người thân có mắc bệnh dị ứng hay không.
Sự hiện diện của viêm mũi dị ứng, hen phế quản, nổi mề đay, sốt cỏ khô và các bệnh dị ứng khác ở bệnh nhân là chống chỉ định sử dụng thuốc có đặc tính gây dị ứng rõ rệt.
Dị ứng giả
Ngoài các phản ứng dị ứng thực sự, các phản ứng giả dị ứng cũng có thể xảy ra. Loại thứ hai đôi khi được gọi là dị ứng giả, dị ứng không miễn dịch. Phản ứng giả dị ứng tương tự về mặt lâm sàng với sốc phản vệ và đòi hỏi các biện pháp mạnh tương tự được gọi là sốc phản vệ.
Mặc dù không khác nhau về biểu hiện lâm sàng, các loại phản ứng thuốc này khác nhau về cơ chế phát triển. Với phản ứng dị ứng giả, không xảy ra hiện tượng mẫn cảm với thuốc nên phản ứng kháng nguyên-kháng thể sẽ không phát triển, nhưng có sự giải phóng không đặc hiệu của các chất trung gian như histamin và các chất giống histamin.
Với phản ứng giả dị ứng, có thể:
Thuốc giải phóng histamine bao gồm:
- alkaloid (atropine, papaverine);
- dextran, polyglucin và một số chất thay thế máu khác;
- Desferam (thuốc liên kết sắt);
- thuốc phóng xạ i-ốt để tiêm tĩnh mạch;
- không-shpa;
- thuốc phiện;
- polymyxin B;
- protamin sulfat.
Một dấu hiệu gián tiếp của phản ứng giả dị ứng là không có tiền sử dị ứng nặng nề. Các bệnh sau đây đóng vai trò là nền tảng thuận lợi cho sự phát triển của phản ứng giả dị ứng:
- bệnh lý vùng dưới đồi;
- bệnh tiểu đường;
- bệnh đường tiêu hóa;
- bệnh gan;
- nhiễm trùng mãn tính;
- loạn trương lực cơ thực vật.
Đa dược và sử dụng thuốc với liều lượng không tương ứng với độ tuổi và trọng lượng cơ thể của bệnh nhân cũng gây ra phản ứng giả dị ứng.
Hỏi đáp về chủ đề "Dị ứng thuốc"
Câu hỏi:Tôi và mẹ bị dị ứng thuốc (analgin, paracetamol, aspirin, hầu hết các loại thuốc hạ sốt). Các mẫu paracetamol cho kết quả âm tính. sự phản ứng lại. Làm thế nào để chữa nó?
Trả lời: Không có cách chữa dị ứng thuốc. Bạn chỉ cần loại trừ chúng.
Câu hỏi:Những xét nghiệm nào và ở đâu có thể được thực hiện để xác định chất gây dị ứng cho tất cả các nhóm thuốc? Tôi bị dị ứng thuốc hơn chục năm nay không xác định được loại nào. Đối với các bệnh khác nhau, một số loại thuốc được kê đơn và không thể xác định loại dị ứng nào, vì chúng được dùng trong cùng một ngày. Dị ứng - mề đay khắp người nhưng không ngứa, biểu hiện sau khi uống thuốc vài giờ sau, lúc đầu sốt cao, chỉ sang hôm sau là nổi mẩn khắp người. Tôi không thể xác định nhiệt độ do bệnh hoặc do dị ứng. Chính xác dị ứng với finalgon, sinupret (ngứa). Xin hãy giúp đỡ, mỗi loại thuốc mới là một thử nghiệm của cơ thể tôi.
Trả lời: Những phân tích như vậy không tồn tại. Điều chính trong việc xác định dị ứng thuốc là tiền sử dị ứng, nghĩa là các khuyến nghị dựa trên kinh nghiệm của bạn với thuốc. Một số thử nghiệm có thể được thực hiện, nhưng đây là những thử nghiệm khiêu khích và chúng chỉ được thực hiện khi thực sự cần thiết. Thực tế không có phương pháp phòng thí nghiệm đáng tin cậy nào để xác định dị ứng thuốc. Về các loại thuốc mà bạn chắc chắn bị dị ứng: Finalgon là thuốc có tác dụng kích ứng, thường gây phản ứng dị ứng, Siluprent là thuốc thảo dược, bất kỳ loại thảo mộc nào là một phần của nó đều có thể gây dị ứng. Cố gắng lập danh sách các loại thuốc bạn đã dùng và kết hợp những loại thuốc nào. Từ danh sách này, bác sĩ dị ứng có thể xác định nguyên nhân gây dị ứng và quyết định xem bạn có cần bất kỳ xét nghiệm nào không. Trong mọi trường hợp, nếu không có trường hợp khẩn cấp (bệnh rất nặng), bạn nên bắt đầu uống từng loại thuốc một và theo dõi phản ứng của mình.
Đôi khi dị ứng xảy ra bất ngờ và đe dọa. Phải làm gì trong những trường hợp như vậy? Dị ứng với thuốc biểu hiện như thế nào, làm thế nào để không bối rối nếu tính mạng của bạn hoặc người thân gặp nguy hiểm? Để trả lời những câu hỏi này, bạn cần nghiên cứu kẻ thù của mình. Dị ứng là miễn dịch đặc hiệu thể hiện ở việc sản xuất kháng thể và tế bào lympho T miễn dịch.
Có nhiều loại phản ứng cụ thể đối với các kích thích khác nhau. Nguy hiểm và nguy hiểm nhất là dị ứng với thuốc.
Điều nguy hiểm nằm ở chỗ bệnh có thể không xuất hiện ngay mà do chất gây dị ứng tích tụ trong cơ thể. Một khó khăn khác nằm ở các triệu chứng dị ứng với thuốc. Chúng có thể rất khác nhau và đôi khi chúng không liên quan đến việc sử dụng một loại thuốc cụ thể. Để hiểu những bước cần thực hiện để chẩn đoán và điều trị kịp thời dị ứng thuốc, cần phân loại các biến chứng của dị ứng thuốc.
phân loại
Các biến chứng phát sinh do tác dụng của thuốc có thể được chia thành hai nhóm:
1. Biến chứng biểu hiện tức thời.
2. Các biến chứng của biểu hiện muộn: a) liên quan đến những thay đổi về độ nhạy cảm;
b) không liên quan đến sự thay đổi độ nhạy.
Ở lần tiếp xúc đầu tiên với chất gây dị ứng, có thể không có biểu hiện hữu hình hoặc vô hình. Vì thuốc hiếm khi được dùng một lần, nên phản ứng của cơ thể tăng lên khi chất kích thích tích tụ. Nếu chúng ta nói về sự nguy hiểm đến tính mạng, thì các biến chứng biểu hiện ngay lập tức sẽ xuất hiện. Nguyên nhân dị ứng sau khi dùng thuốc:

Phản ứng có thể xảy ra trong khoảng thời gian rất ngắn, từ vài giây đến 1-2 giờ. Nó phát triển nhanh chóng, đôi khi với tốc độ cực nhanh. Yêu cầu chăm sóc y tế khẩn cấp.
Nhóm thứ hai thường được biểu hiện bằng các biểu hiện da liễu khác nhau:
- ban đỏ da;
- ban đỏ;
- ban sởi.
Xuất hiện trong một ngày hoặc hơn. Điều quan trọng là phải phân biệt kịp thời các biểu hiện dị ứng trên da với các phát ban khác, kể cả những biểu hiện do nhiễm trùng ở trẻ em. Điều này đặc biệt đúng nếu trẻ bị dị ứng với thuốc.
Các giai đoạn dị ứng
- Tiếp xúc trực tiếp với chất gây dị ứng. Sự xuất hiện của nhu cầu phát triển các kháng thể thích hợp.
- Cơ thể giải phóng các chất cụ thể - chất trung gian dị ứng: histamine, serotonin, bradykinin, acetylcholine, "chất độc sốc". Tính chất histamin của máu bị giảm.
- Có sự vi phạm sự hình thành máu, co thắt cơ trơn, tế bào phân hủy.
- Biểu hiện dị ứng trực tiếp theo một trong các loại trên (biểu hiện tức thì và biểu hiện muộn).
Cơ thể tích tụ yếu tố “địch” và xuất hiện triệu chứng dị ứng thuốc. Nguy cơ tăng lên nếu:
Có khuynh hướng di truyền (sự hiện diện của dị ứng thuốc ở một trong các thế hệ);
Sử dụng lâu dài một loại thuốc (đặc biệt là kháng sinh penicillin hoặc cephalosporin, thuốc có chứa aspirin) hoặc nhiều loại thuốc;
Việc sử dụng thuốc mà không có sự giám sát y tế.
Bây giờ câu hỏi đặt ra, nếu bị dị ứng với thuốc, tôi phải làm gì?
Sơ cứu dị ứng với biến chứng biểu hiện ngay lập tức
Cần phải đánh giá chính xác tình hình và hành động ngay lập tức. về cơ bản là cùng một phản ứng. Nhiều mụn nước màu trắng sứ hoặc hồng nhạt bắt đầu xuất hiện trên da (nổi mề đay). Sau đó, phù nề lan rộng của da và niêm mạc phát triển (phù Quincke).

Do phù nề, hơi thở trở nên khó khăn và ngạt thở. Để ngăn chặn cái chết, bạn phải:
Gọi cấp cứu ngay lập tức;
Rửa dạ dày nếu thuốc đã đến gần đây;
Nếu tủ thuốc có một trong các thuốc như Prednisolone, Dimedrol, Pipolfen, Suprastin, Diazolin thì phải uống ngay;
Trước khi xe cứu thương đến, đừng rời nạn nhân trong một phút;
Để giảm ngứa da, bôi trơn bề mặt mụn nước bằng dung dịch 0,5-1% tinh dầu bạc hà hoặc axit salicylic.
Phản ứng nguy hiểm nhất của cơ thể khi bị dị ứng thuốc là sốc phản vệ. Các triệu chứng dị ứng thuốc ở dạng này thật đáng sợ. Áp lực giảm mạnh, bệnh nhân tái nhợt, mất ý thức, co giật. Điều quan trọng là đừng hoảng sợ. Sơ cứu:
Gọi "xe cứu thương";
Quay đầu sang một bên, nhổ răng và rút lưỡi ra;
Đặt bệnh nhân sao cho chi dưới cao hơn đầu một chút;
Trong số các loại thuốc, thuốc "Adrenaline" được sử dụng.
Phù Quincke và sốc phản vệ cần nhập viện ngay lập tức.
Sơ cứu dị ứng có biến chứng chậm biểu hiện
Đây là một loại dị ứng thuốc ít nguy hiểm hơn. Điều trị có thể được thực hiện tại nhà, nhưng dưới sự giám sát của bác sĩ.
Dị ứng thuốc biểu hiện trên da như thế nào:
Phát ban hạn chế (trên một số bộ phận của cơ thể);
Phát ban lan rộng (phát ban khắp cơ thể);
Phát ban có thể ngứa, có dạng nốt sần, mụn nước, loang lổ;
Biểu hiện của ban đỏ dị ứng (tổn thương da và niêm mạc miệng với các đốm có ranh giới sắc nét). Các đốm bao phủ nhiều bề mặt bên trong (cơ duỗi) của cơ thể.
Cần thiết:
Ngừng dùng thuốc gây dị ứng. Nếu có một số loại thuốc, thuốc kháng sinh và thuốc có chứa aspirin chủ yếu được loại trừ;
thụt rửa hàng ngày;
Việc sử dụng các chất hấp phụ;
Nhỏ giọt các chế phẩm làm sạch (hemodez).
Chỉ nên sử dụng vitamin tiêm bắp và tiêm tĩnh mạch nếu đảm bảo 100% rằng không có dị ứng với chúng.
Nếu dị ứng da do thuốc gây ngứa, tắm bằng thuốc sắc thảo dược, nén soda được sử dụng để loại bỏ nó.
Lý do cho sự phát triển của dị ứng thuốc
Thế giới hiện đại không thể được gọi là an toàn về mặt sinh thái cho nhân loại. Các chất độc hại có nguồn gốc hóa học, sinh học, độc hại được thải vào khí quyển mỗi giây. Tất cả điều này ảnh hưởng tiêu cực đến trạng thái của hệ thống miễn dịch. Suy giảm miễn dịch kéo theo những hậu quả khủng khiếp: các bệnh tự miễn dịch, các triệu chứng dị ứng với thuốc và các chất kích thích khác.

1. Khi ăn thịt gia cầm và động vật được nuôi bằng thức ăn hiện đại, được tiêm phòng bằng chế phẩm y tế, người ta thậm chí không nghi ngờ rằng mình tiếp xúc với nhiều loại thuốc hàng ngày.
2. Thường xuyên sử dụng thuốc không hợp lý.
3. Không chú ý nghiên cứu hướng dẫn sử dụng thuốc.
4. Tự điều trị.
6. Có chất ổn định, chất điều vị và chất phụ gia khác trong thuốc.
Ngoài ra, chúng ta không được quên khả năng phản ứng với việc trộn thuốc.
Phòng ngừa
Nếu bị dị ứng thuốc phải làm sao để không tái phát? Người ta lầm tưởng rằng cách duy nhất để ngăn ngừa dị ứng thuốc là từ chối loại thuốc gây ra dị ứng. Tăng cường hệ thống miễn dịch đã và vẫn là một công cụ quan trọng trong cuộc chiến chống dị ứng. Hệ miễn dịch càng khỏe thì khả năng mắc căn bệnh nguy hiểm này càng ít.
Các biện pháp phòng ngừa bao gồm:
cứng lại.
Giáo dục thể chất và thể thao.

Dinh dưỡng hợp lý.
Không có thói quen xấu.
Nếu có biểu hiện dị ứng với bất kỳ loại thuốc nào, điều này cần được chỉ định trong hồ sơ bệnh án.
Việc sử dụng thuốc kháng histamine trước khi tiêm chủng.
Biết rằng bạn bị dị ứng thuốc hoặc bất kỳ dạng dị ứng nào khác, tốt hơn hết là bạn nên luôn mang theo bên mình, nếu bạn dễ bị sốc, phù Quincke, hãy luôn để trong túi một ống adrenaline và một ống tiêm. Nó có thể cứu một mạng sống.
Trước khi sử dụng thuốc gây mê tại cuộc hẹn với nha sĩ, hãy yêu cầu thử nghiệm.
Nếu bạn làm theo những lời khuyên này, các triệu chứng dị ứng với thuốc sẽ không tái phát.
Kết quả
Nếu một người đam mê ô tô bắt đầu đổ xăng kém chất lượng cho con ngựa sắt của mình, chiếc xe sẽ không tồn tại được lâu. Vì một số lý do, nhiều người trong chúng ta không nghĩ về những gì họ đặt trên đĩa của họ. Một chế độ ăn uống cân bằng, nước sạch là chìa khóa cho khả năng miễn dịch mạnh mẽ và khả năng nói lời tạm biệt không chỉ với thức ăn mà còn cả dị ứng thuốc. Bất kỳ căn bệnh nào cũng khiến một người tìm hiểu về nó rơi vào trạng thái sốc. Theo thời gian, rõ ràng là hầu hết các bệnh của chúng ta không cần điều trị nhiều bằng cách thay đổi lối sống. Dị ứng thuốc cũng không ngoại lệ. Trong thế giới hiện đại, và đặc biệt là trong không gian hậu Xô Viết, không có sự quan tâm đúng mức đến sức khỏe của một người. Điều này dẫn đến hậu quả không mong muốn và đôi khi gây tử vong. Phòng bệnh rẻ hơn và dễ dàng hơn là tốn tiền và công sức cho việc điều trị sau này. Bây giờ đã biết dị ứng với thuốc biểu hiện như thế nào, biết rõ kẻ thù trong người, việc đối phó với hắn sẽ dễ dàng hơn. Hãy khỏe mạnh.
Sự sẵn có chung của các loại thuốc đã dẫn đến các trường hợp dị ứng thuốc thường xuyên. Dị ứng như vậy được đặc trưng bởi nhiều triệu chứng, nó có thể xuất hiện đột ngột, nó có thể không biểu hiện theo bất kỳ cách nào trong nhiều tuần.
Dị ứng thuốc có thể xảy ra ở nam giới, phụ nữ, thiếu niên, trẻ sơ sinh. Mỗi loại thuốc có thể trở thành một chất gây dị ứng, ảnh hưởng của nó được phản ánh trên da, hệ thống thị giác và các cơ quan nội tạng.
Dị ứng thuốc là gì?
- một phản ứng cá nhân của cơ thể với một loại thuốc uống, tiêm tĩnh mạch hoặc tiêm bắp.
Phản ứng dị ứng với thuốc dùng có thể xảy ra ở bệnh nhân thuộc cả hai giới và mọi lứa tuổi. Bệnh thường gặp ở phụ nữ trung niên trở lên.
Phát triển trong quá trình cấp tính của bệnh, dị ứng thuốc làm trầm trọng thêm quá trình của nó, dẫn đến tàn tật và tử vong cho bệnh nhân.
Trong thực hành lâm sàng, các nhóm bệnh nhân được phân biệt trong đó sự phát triển của dị ứng với thuốc rất có thể được dự đoán:
- Nhân viên của các doanh nghiệp dược phẩm và nhà thuốc, bác sĩ, y tá - tất cả những người thường xuyên tiếp xúc với thuốc;
- Người có tiền sử mắc các loại dị ứng khác;
- Bệnh nhân có khuynh hướng di truyền đối với dị ứng;
- Bệnh nhân mắc bất kỳ loại bệnh nấm nào;
- bệnh nhân mắc bệnh gan, rối loạn hoạt động của hệ thống enzym và trao đổi chất.
Dị ứng thuốc có một số đặc điểm giúp xác định nó từ các phản ứng giả dị ứng:
- Dấu hiệu dị ứng thuốc khác với tác dụng phụ của thuốc;
- Lần tiếp xúc đầu tiên với thuốc không có phản ứng;
- Khi xảy ra phản ứng dị ứng thực sự, hệ thống thần kinh, bạch huyết và miễn dịch luôn tham gia;
- Cơ thể cần thời gian để nhạy cảm - sự gia tăng chậm hoặc thoáng qua độ nhạy cảm của cơ thể đối với một kích thích. Một phản ứng đầy đủ phát triển khi tiếp xúc nhiều lần với thuốc. Sự hình thành của sự nhạy cảm về mặt thời gian mất từ vài ngày đến vài năm;
- Đối với phản ứng dị ứng thuốc, một liều nhỏ của thuốc là đủ.
Mức độ nhạy cảm bị ảnh hưởng bởi chính thuốc, cách đưa thuốc vào cơ thể, thời gian dùng thuốc.
Nguy cơ phát triển dị ứng với thuốc tăng lên khi sử dụng đồng thời một số loại thuốc, khi có các quá trình truyền nhiễm mãn tính và rối loạn chức năng của hệ thống nội tiết.
Tại sao dị ứng thuốc xảy ra?
Hiện tại, nó không được thiết lập chính xác cho thuốc.
Các chuyên gia nói về một phức hợp các yếu tố nguyên nhân gây ra phản ứng đau đớn của cơ thể:
- Yếu tố di truyền- Người ta đã chứng minh chắc chắn rằng khuynh hướng dị ứng là do di truyền. Một người bị dị ứng luôn có những người thân cùng huyết thống bị một loại dị ứng nào đó;
- Sử dụng hormone và kháng sinh trong nông nghiệp- khi sử dụng các sản phẩm như vậy, độ nhạy cảm của cơ thể con người với các loại thuốc dùng cho động vật tăng lên;
- Tính sẵn có chung của thuốc- dẫn đến việc sử dụng không kiểm soát, vi phạm thời hạn sử dụng, quá liều;
- bệnh lý liên quan- đáp ứng miễn dịch không đầy đủ của cơ thể là do các bệnh mãn tính, giun sán, rối loạn hoạt động của hệ thống nội tiết tố.
Các giai đoạn dị ứng
Dị ứng với thuốc trong quá trình phát triển của nó trải qua các giai đoạn sau:
- miễn dịch học- giai đoạn tiếp xúc ban đầu của chất gây dị ứng với cơ thể. Giai đoạn mà độ nhạy cảm của cơ thể với thuốc được sử dụng chỉ tăng lên; phản ứng dị ứng không xuất hiện;
- hóa bệnh- giai đoạn mà các hoạt chất sinh học bắt đầu được giải phóng, "chất độc gây sốc". Đồng thời, cơ chế ức chế của chúng bị vô hiệu hóa, việc sản xuất các enzym ức chế hoạt động của các chất trung gian gây dị ứng giảm: histamin, bradykinin, acetylcholine;
- sinh lý bệnh- giai đoạn mà hiện tượng co cứng được quan sát thấy trong hệ hô hấp và tiêu hóa, quá trình tạo máu và đông máu bị xáo trộn, thành phần huyết thanh của nó thay đổi. Ở giai đoạn này, các đầu sợi thần kinh bị kích thích, có cảm giác ngứa và đau kèm theo tất cả các loại phản ứng dị ứng.
Triệu chứng dị ứng thuốc
Trên thực tế, người ta đã chứng minh rằng mức độ nghiêm trọng của các triệu chứng và hình ảnh lâm sàng của dị ứng thuốc có liên quan đến hình thức sử dụng thuốc:
Có ba nhóm phản ứng đặc trưng của dị ứng thuốc:
- Loại cấp tính hoặc ngay lập tức- được đặc trưng bởi dòng sét. Thời gian phát triển là từ vài phút đến một giờ sau khi tiếp xúc với chất gây dị ứng.
Các biểu hiện cụ thể được xem xét như thế nào:- - sự xuất hiện của các mụn nước màu hồng nhạt hơi nổi lên trên bề mặt da, với sự tiến triển của quá trình, các mụn nước hợp nhất với nhau thành một điểm;
- phù mạch- sưng toàn bộ khuôn mặt, khoang miệng, các cơ quan nội tạng, não;
- co thắt phế quản- vi phạm tính kiên nhẫn của phế quản;
- sốc phản vệ;
- Phản ứng bán cấp- kể từ khi tiếp xúc với chất gây dị ứng cho đến khi các dấu hiệu đầu tiên xuất hiện, một ngày trôi qua.
Các triệu chứng nổi bật nhất bao gồm:- tình trạng sốt;
- ban dát sẩn;
- phản ứng chậm trễ- giới hạn thời gian của sự phát triển bị kéo dài. Các dấu hiệu đầu tiên được khắc phục cả vài ngày và vài tuần sau khi dùng thuốc.
Các biểu hiện đặc trưng là:- viêm đa khớp;
- đau khớp;
- bệnh huyết thanh;
- thất bại hoặc thay đổi chức năng của các cơ quan và hệ thống nội tạng;
- viêm mạch máu, tĩnh mạch, động mạch;
- rối loạn chức năng tạo máu.
Đối với bất kỳ dạng và loại dị ứng nào với thuốc, các tổn thương ở lớp hạ bì, hệ hô hấp, thị giác và tiêu hóa là đặc trưng.
Các triệu chứng phổ biến bao gồm:

Những loại thuốc gây ra phản ứng dị ứng?
Phản ứng dị ứng có thể được kích hoạt bởi loại thuốc quen thuộc và vô hại nhất.
Dị ứng thuốc có nhiều khả năng gây ra bởi thuốc kháng sinh, thuốc hạ sốt, insulin và thuốc gây mê.
Dị ứng với thuốc kháng sinh
Các triệu chứng nổi bật nhất là do sử dụng ma túy qua đường hô hấp. Một quá trình dị ứng phát triển ở 15% bệnh nhân.
Có hơn 2000 loại kháng sinh khác nhau về thành phần hóa học và phổ tác dụng.
penicilin
Nếu bạn bị dị ứng với bất kỳ loại penicillin nào, thì tất cả các loại thuốc thuộc nhóm này đều bị loại trừ.
Các chất gây dị ứng nhất có:
- Penicillin;
- Ampiox;
- Thuoc ampicillin.
Phản ứng dị ứng biểu hiện dưới dạng:
- phát ban;
- rối loạn tiêu hóa;
- nổi mề đay.
Khi tiêm tĩnh mạch và tiêm bắp Ampiox và Ampicillin, có khả năng bị sốc phản vệ.
Cephalosporin
Đối với bất kỳ biểu hiện dị ứng nào với thuốc penicillin, việc sử dụng cephalosporin bị loại trừ do sự giống nhau về cấu trúc và nguy cơ phản ứng chéo.
Đồng thời, khả năng phát triển các quá trình dị ứng nghiêm trọng là rất nhỏ. Các biểu hiện dị ứng ở người lớn và trẻ em là tương tự nhau, chúng bao gồm sự xuất hiện của nhiều loại phát ban, nổi mề đay, phù mô.
Số lượng lớn nhất các phản ứng dị ứng gây ra thuốc của thế hệ thứ nhất và thứ hai:
- kefzol;
- Cephalexin;
- Nacef;
- sinh học.
macrolide
 Các chế phẩm để sử dụng khi không thể sử dụng penicillin và cephalosporin.
Các chế phẩm để sử dụng khi không thể sử dụng penicillin và cephalosporin.
Số lượng phản ứng dị ứng lớn nhất được ghi nhận khi sử dụng Oletetrin.
Tetracycline
Dấu hiệu đặc trưng của dị ứng thuốc xảy ra khi sử dụng:
- Tetracyclin;
- thuốc mỡ Tetracyclin;
- Tygacil;
- Doxycyclin.
Khả năng xảy ra phản ứng chéo dị ứng giữa các đại diện của bộ truyện đã được thiết lập. Phản ứng dị ứng hiếm khi xảy ra, xảy ra theo loại reaginic, biểu hiện dưới dạng phát ban và nổi mề đay.
Là một biểu hiện cụ thể của dị ứng, khi sử dụng Demeclocycline, Doxycycline, Oxyetracycline đã có trường hợp da tăng nhạy cảm với ánh nắng.
Aminoglycosid
Phản ứng dị ứng phát triển chủ yếu với sulfite, là một phần của các chế phẩm của loạt bài này. Với tần suất lớn nhất, các quá trình dị ứng phát triển khi sử dụng Neomycin và Streptomycin.
Với việc sử dụng thuốc lâu dài, cần lưu ý:
- nổi mề đay;
- trạng thái sốt;
- viêm da.
Dị ứng với thuốc mê
Hầu hết bệnh nhân bị dị ứng không phải với thuốc gây mê mà với chất bảo quản, nhựa mủ hoặc chất ổn định có trong chúng.
Số lượng lớn nhất các trường hợp dị ứng thuốc được quan sát thấy khi sử dụng Novocaine và Lidocaine. Trước đây, người ta cho rằng có thể thay thế Novocain bằng Lidocain, tuy nhiên, đã có trường hợp phản ứng phản vệ với cả hai loại thuốc này.
Các xét nghiệm dị ứng được thực hiện để tránh sự phát triển của dị ứng với thuốc gây mê. Bệnh nhân được tiêm một lượng nhỏ thuốc và theo dõi phản ứng.
Dị ứng với thuốc hạ sốt

Những trường hợp đầu tiên về phản ứng không đầy đủ của cơ thể với aspirin đã được ghi nhận vào đầu thế kỷ trước.
Năm 1968, dị ứng aspirin được xếp thành bệnh hô hấp riêng.
Các biến thể của biểu hiện lâm sàng rất đa dạng - từ đỏ da nhẹ đến các bệnh lý nghiêm trọng của đường hô hấp.
Các biểu hiện lâm sàng trở nên trầm trọng hơn khi có bệnh nấm, bệnh lý gan và rối loạn chuyển hóa.
Phản ứng dị ứng có thể do bất kỳ loại thuốc hạ sốt nào có chứa paracetamol gây ra:
- ibuprofen;
- Paracetamol;
- Panadol;
- Nurofen.
Dị ứng với sulfonamid
Tất cả các loại thuốc của loạt bài này đều có đủ mức độ gây dị ứng.
Đặc biệt lưu ý là:
- Biseptol;
- Sulfadimethoxine;
- Argosulfan.
Phản ứng dị ứng được biểu hiện dưới dạng rối loạn đường ruột, nôn mửa, buồn nôn. Trên một phần của da, sự xuất hiện của phát ban, nổi mề đay và phù nề đã được ghi nhận.
Sự phát triển của các triệu chứng nghiêm trọng hơn xảy ra trong những trường hợp đặc biệt, bao gồm sự phát triển của ban đỏ đa dạng, sốt và rối loạn máu.
Mục tiêu của sulfonamid là gan, vàng da thường phát triển, trong thực hành y tế có trường hợp dị ứng với các loại thuốc này dẫn đến loạn dưỡng gan và tử vong.
Dị ứng với thuốc có chứa iốt
Các phản ứng điển hình bao gồm sự xuất hiện của phát ban i-ốt hoặc viêm da i-ốt. Ở những nơi tiếp xúc giữa da và chế phẩm có chứa iốt, ban đỏ và phát ban đỏ được quan sát thấy. Khi chất này xâm nhập vào bên trong, bệnh mề đay i-ốt sẽ phát triển.
Phản ứng của cơ thể có thể gây ra tất cả các loại thuốc, bao gồm iốt:
- Truyền cồn i-ốt;
- dung dịch Lugol;
- Iốt phóng xạ, được sử dụng trong điều trị tuyến giáp;
- Thuốc sát trùng, chẳng hạn như Iodoform;
- Chế phẩm iod điều trị rối loạn nhịp tim - Amidoron;
- Các chế phẩm iốt được sử dụng trong chẩn đoán cản quang, ví dụ, Urografin.
Theo quy định, phản ứng iốt không nguy hiểm, sau khi ngừng thuốc, chúng nhanh chóng biến mất. Chỉ việc sử dụng các chế phẩm cản quang dẫn đến hậu quả nghiêm trọng.
Có thể theo dõi phản ứng với iốt ở nhà. Nó là đủ để áp dụng một lưới iốt và quan sát phản ứng của bệnh nhân. Với sự xuất hiện của chứng viêm, phát ban, phù nề, việc sử dụng thuốc có chứa iốt bị ngừng lại.
dị ứng với insulin
Quá trình dị ứng có thể phát triển khi sử dụng bất kỳ loại insulin nào. Sự phát triển của các phản ứng là do một lượng protein đáng kể.
Ở mức độ lớn hơn hoặc thấp hơn, dị ứng có thể xảy ra khi sử dụng các loại insulin này:
- Lantus insulin- phản ứng không đáng kể ở dạng phát ban, mẩn đỏ, sưng nhẹ;
- Insulin NovoRapid- một số bệnh nhân bị co thắt phế quản, phù nặng, sung huyết da;
- Insulin Levemir Các triệu chứng tương tự như dị ứng thực phẩm:
- khuỷu tay và đầu gối sần sùi;
- đỏ má;
- ngứa da.
Để loại trừ sự phát triển của bệnh do thuốc, một lượng nhỏ insulin ban đầu được dùng cho bệnh nhân và chỉ khi không có triệu chứng dị ứng, liều lượng thông thường mới được kê đơn.
Nếu các triệu chứng dị ứng thuốc không thể dừng lại, việc tiêm insulin được thực hiện đồng thời với việc sử dụng hydrocortison. Trong trường hợp này, cả hai loại thuốc được thu thập trong một ống tiêm.
Dị ứng với lao tố
Sự phát triển của một quá trình dị ứng là do cả hai xét nghiệm miễn dịch:
- Phản ứng của Pirquet - khi thuốc được bôi lên vùng da bị trầy xước do sẹo;
- Phản ứng Mantoux - khi mẫu được tiêm.
Phản ứng xảy ra với chính lao tố và với phenol là một phần của vắc-xin.
Các quá trình dị ứng được biểu hiện dưới dạng:

Dị ứng với vắc-xin
Dị ứng với vắc-xin phát triển như một phản ứng bệnh lý của cơ thể với bất kỳ thành phần nào của vắc-xin:

Nguy hiểm nhất trong dị ứng là:
- tiêm phòng DTP- biểu hiện bằng các triệu chứng da liễu nghiêm trọng;
- Tiêm phòng viêm gan B- không được sử dụng trong trường hợp phát hiện phản ứng với men dinh dưỡng có trong vắc xin;
- Vắc xin bại liệt- phản ứng xảy ra trên cả hai dạng của nó - bất hoạt và bằng miệng. Sự phát triển của các quá trình dị ứng thường thấy nhất ở những bệnh nhân có phản ứng với kanamycin và neonacin;
- Vắc-xin uốn ván- các biểu hiện dị ứng nghiêm trọng, lên đến phù Quincke.
chẩn đoán
Chẩn đoán bao gồm:

Phương pháp kiểm tra trong phòng thí nghiệm
Các phương pháp chẩn đoán dụng cụ hiện nay bao gồm:
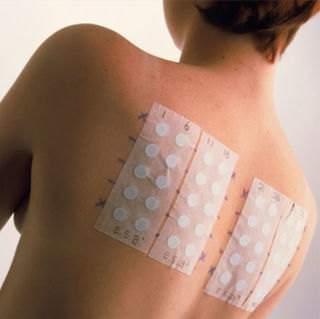
thử nghiệm khiêu khích
Trong chẩn đoán dị ứng thuốc, các xét nghiệm khiêu khích hiếm khi được sử dụng và chỉ trong trường hợp không thể xác định được mối quan hệ giữa việc sử dụng thuốc và sự phát triển của phản ứng và thuốc phải tiếp tục được sử dụng vì lý do sức khỏe.
Các thử nghiệm sau đây được thực hiện:
- kiểm tra dưới lưỡi- Thuốc được sử dụng ở dạng viên nén hoặc dung dịch nước của nó. Một viên thuốc hoặc đường có giọt thuốc được đặt dưới lưỡi. Sau một vài phút, bệnh nhân có dấu hiệu dị ứng đầu tiên;
- liều khiêu khích- với liều lượng rất nhỏ, bệnh nhân được tiêm dưới da hoặc tiêm bắp một loại thuốc. Giám sát y tế sau khi dùng thuốc ít nhất nửa giờ.
Có một số chống chỉ định có điều kiện và vô điều kiện đối với các xét nghiệm như vậy:
- khóa học cấp tính của bất kỳ loại dị ứng;
- Sốc phản vệ hoãn lại;
- Bệnh thận, gan, tim trong giai đoạn mất bù;
- Tổn thương nghiêm trọng các tuyến nội tiết;
- thời kỳ mang thai;
- Đứa trẻ dưới sáu tuổi.
Sơ cứu dị ứng với biến chứng biểu hiện ngay lập tức
Không thể đánh giá quá cao giá trị của việc hỗ trợ kịp thời khi bị phù Quincke và sốc phản vệ.
Đếm đến số phút mà mạng sống của một người có thể được cứu:

Điều trị dị ứng thuốc
Ở dạng nghiêm trọng, cần có sự trợ giúp của bác sĩ dị ứng và điều trị tại bệnh viện. Bước đầu tiên trong điều trị dị ứng thuốc là ngừng thuốc gây dị ứng.
Trong trường hợp việc bãi bỏ thuốc là không thể vì lý do sức khỏe, việc quản lý hoặc quản lý thuốc được thực hiện với việc sử dụng đồng thời thuốc kháng histamine.
Điều trị dựa trên việc sử dụng thuốc an thần, hấp thụ, thuốc kháng histamine và như sau:
- Chế phẩm hấp phụ- trong trường hợp uống một loại thuốc gây dị ứng, bệnh nhân được rửa dạ dày và kê đơn các chất hấp thụ, chẳng hạn như Polysorb, Enterosgel hoặc than hoạt tính;
- thuốc kháng histamin đường uống- các loại thuốc như Tavegil, Suprastin nhất thiết phải được kê đơn;
- Thuốc bôi ngoài da- để làm dịu các phản ứng tại chỗ, Fenistil gel được kê đơn cho các triệu chứng nhẹ, cũng như Advantan, một loại thuốc nội tiết tố cho các triệu chứng nghiêm trọng;
- - trong trường hợp các triệu chứng cấp tính kéo dài, prednisolone được tiêm bắp. Và cũng trong những trường hợp như vậy, việc khuếch tán tĩnh mạch bằng natri clorua được thực hiện.
Sốc phản vệ cần điều trị chống sốc. Điều trị được thực hiện trong các đơn vị chăm sóc đặc biệt. Bệnh nhân sẽ được kê đơn thuốc kháng histamine và thuốc nội tiết tố, họ sẽ thực hiện các biện pháp kiểm soát hoạt động của các cơ quan và hệ thống nội tạng.
Bệnh nhân cần điều trị tại bệnh viện:
- phù Quincke ở cổ;
- với vi phạm nghiêm trọng của phế quản;
- với một dạng viêm da bóng nước nghiêm trọng;
- hội chứng Steven-Johnson;
- với rối loạn chức năng của các cơ quan nội tạng.
Những bệnh nhân như vậy được tiêm tĩnh mạch các dung dịch bù đắp cho những tổn thất bệnh lý của cơ thể, glucocotic steroid và thuốc kháng histamine được tiêm ngoài da.
Thông thường, dị ứng với thuốc ở trẻ em xảy ra khi dùng kháng sinh, sulfonamid, thuốc hạ sốt.
Thường có những trường hợp phát triển phản ứng dương tính với thuốc chứa iốt, bromide, novocaine, thuốc nhóm B.
Nguy hiểm chủ yếu là tiêm tĩnh mạch và tiêm bắp. Dùng đường uống có hậu quả ít nghiêm trọng hơn.
Tình hình trở nên trầm trọng hơn so với các bệnh về đường tiêu hóa, rối loạn vi khuẩn, dị ứng thực phẩm.
Là triệu chứng dị ứng thuốc ở trẻ em, những điều sau đây được xem xét:

Dị ứng với thuốc ở trẻ có thể biểu hiện dưới dạng các quá trình toàn thân nghiêm trọng hoặc phản ứng tức thời, chẳng hạn như phù Quincke, sốc phản vệ hoặc hội chứng Lyell và Steven-Johnson.
Trong bối cảnh của các biểu hiện trên, giấc ngủ và sự thèm ăn của trẻ kém đi, nhiệt độ tăng và đường tiêu hóa bị xáo trộn.
Khi có dấu hiệu dị ứng thuốc đầu tiên, trẻ được rửa dạ dày, cho uống nước muối sinh lý. Bác sĩ kê đơn thuốc hấp thụ và thuốc kháng histamine với liều lượng phù hợp, cũng như men vi sinh để khôi phục hệ vi sinh vật của trẻ.
Các trường hợp nghiêm trọng hơn cần được chăm sóc y tế ngay lập tức và điều trị tại bệnh viện.
Đề phòng dị ứng thuốc
Có một số biện pháp phòng ngừa nhất định để tránh hậu quả:
- Bệnh nhân dị ứng với bất kỳ loại thuốc nào đều bị cấm sử dụng suốt đời;
- Không chỉ loại thuốc gây kích ứng bị hủy bỏ mà cả các chất tương tự của nó, có thành phần tương tự và gây ra phản ứng chéo;
- Các chế phẩm phức tạp không được quy định để sử dụng nếu các thành phần của chúng gây dị ứng hoặc phản ứng chéo. Vì vậy, khi bị dị ứng với axit acetylsalicylic, Citramon trở thành kẻ khiêu khích phản ứng;
- Bệnh nhân được chẩn đoán dị ứng thuốc nên tránh sử dụng ba loại thuốc trở lên;
- Nếu theo chỉ định, việc sử dụng một số lượng lớn thuốc là cần thiết, thì chúng được dùng cách nhau 1,5-2 giờ.
Phòng chống dị ứng thuốc
Phòng ngừa dị ứng thuốc dựa trên các nguyên tắc sau:

Phần kết luận
Cả dược lý và y học đều không đứng yên. Những căn bệnh được coi là gây tử vong cách đây vài năm đang được chữa khỏi. Nhưng mỗi viên thuốc là một tác nhân lạ đối với cơ thể, phản ứng có thể khó lường.
Thái độ quan tâm đến sức khỏe của bạn, thuốc men, tuân thủ các quy tắc dùng thuốc sẽ giúp tránh bị dị ứng với thuốc.
