Katk, nagu see avaldub. Katkuhaigus inimestel
Katkuhaigus, millega inimkond kokku puutus umbes poolteist tuhat aastat tagasi, põhjustas varem suuri haigestumuse puhanguid, nõudes kümneid ja sadu miljoneid inimelusid. Ajalugu ei tea midagi halastamatumat ja laastavamat ning siiani pole hoolimata meditsiini arengust suudetud sellega täielikult toime tulla.
Mis on katk?
Katk on inimestel esinev looduslikult fokaalne nakkav haigus, mis paljudel juhtudel lõppeb surmaga. See on väga nakkav patoloogia ja vastuvõtlikkus sellele on universaalne. Pärast katku põdemist ja väljaravimist stabiilset immuunsust ei moodustu, st säilib uuesti nakatumise oht (teine kord on haigus siiski mõnevõrra kergem).
Haiguse nimetuse täpset päritolu pole kindlaks tehtud, kuid türgi keelest tõlgitud sõna “katk” tähendab “ümmargune, muhk”, kreeka keelest – “võll”, ladina keelest – “löök, haav”. Iidsetest ja kaasaegsetest teaduslikest allikatest leiate sellise määratluse nagu haigus bubooniline katk. See on tingitud asjaolust, et üks haiguse eristavaid tunnuseid on bubo - põletikupiirkonna ümardatud turse. Siiski on ka teisi nakkuse vorme, kus ei teki muhke.

Katk on patogeen
Pikka aega polnud selge, mis põhjustas muhkkatku, avastati ja seostati haigusega alles 19. sajandi lõpus. Selgus, et tegemist on gramnegatiivse bakteriga enterobakterite perekonnast – katkubatsillist (Yersinia pestis). Patogeeni on põhjalikult uuritud, tuvastatud on mitu alamliiki ja tuvastatud järgmised tunnused:
- võib olla erineva kujuga - niidilaadsest kuni sfääriliseni;
- elujõulisuse pikaajaline säilimine haigete inimeste eritistes;
- hea taluvus madalate temperatuuride ja külmumise suhtes;
- kõrge tundlikkus desinfektsioonivahendite, päikesevalguse, happelise keskkonna, kõrgendatud temperatuuride suhtes;
- sisaldab umbes kolmkümmend antigeenset struktuuri, eritab endo- ja eksotoksiine.
Katk – viisid, kuidas bakterid inimkehasse tungivad
Oluline on teada, kuidas katk inimeselt inimesele, aga ka teistelt elusolenditelt edasi kandub. Katkubatsill ringleb looduslikes nakkuskolletes loomakandjate kehas, mille hulka kuuluvad metsikud närilised (kulblased, marmotid, uruhiired), hallid ja mustad rotid, koduhiired, kassid, jäneselised ja kaamelid. Haigusetekitajate kandjateks (levitajateks) on erinevat tüüpi kirbud ja mitut tüüpi verdimevad puugid, kes nakatuvad haigustekitajaga veres katkubatsilli sisaldavate haigete loomade toitmisel.
Eristatakse patogeeni ülekandumist kirpude kaudu loomakandjatelt inimesele ja inimeselt inimesele. Loetleme võimalikud viisid, kuidas katk inimkehasse siseneb:
- Ülekantav- sisenemine vereringesse pärast nakatunud putuka hammustust.
- Võtke ühendust– kui inimene, kellel on nahal või limaskestadel mikrotrauma, puutub kokku haige looma kehaga (näiteks korjuste lõikamisel, nahkade töötlemisel).
- Toitumisalane- seedetrakti limaskesta kaudu, kui sööte piisavalt kuumtöödeldud haigete loomade liha või muid saastunud tooteid.
- Kontakt ja majapidamine– haige inimese puudutamisel, kokkupuutel tema bioloogiliste vedelikega, riistade, isikliku hügieeni esemete jms kasutamisel.
- Aerosool– inimeselt inimesele läbi hingamisteede limaskestade köhimisel, aevastamisel või lähivestlusel.

Katk – sümptomid inimestel
Patogeeni sissetoomise koht määrab, milline haigusvorm areneb, milliste elundite kahjustustega ja milliste ilmingutega. Eristatakse järgmisi inimeste katku peamisi vorme:
- bubooniline;
- kopsu;
- septik;
- soolestiku.
Lisaks on selliseid haruldasi patoloogiavorme nagu naha-, neelu-, meningeaalne, asümptomaatiline ja katkendlik. Katkuhaiguse peiteaeg on 3–6 päeva, mõnikord 1–2 päeva (eeskätt pulmonaalse või septilise vormi korral) või 7–9 päeva (vaktsineeritud või juba paranenud patsientidel). Kõiki vorme iseloomustab äkiline tekkimine raskete sümptomitega ja joobeseisundi sündroom, mis väljendub järgmistes vormides:
- kõrge kehatemperatuur;
- külmavärinad;
- peavalu;
- lihaste-liigesevalu;
- iiveldus;
- oksendada;
- tugev nõrkus.
Haiguse edenedes muutub patsiendi välimus: nägu punnitab, muutub hüpereemiliseks, silmavalged muutuvad punaseks, huuled ja keel kuivavad, silmade alla tekivad tumedad ringid, nägu väljendab hirmu ja õudust (“katkumask”). ). Seejärel on patsiendi teadvus häiritud, kõne muutub arusaamatuks, liigutuste koordineerimine on häiritud, tekivad luulud ja hallutsinatsioonid. Lisaks tekivad spetsiifilised kahjustused, olenevalt katku vormist.
Bubooniline katk - sümptomid
Statistika näitab, et muhkkatk on kõige levinum haigusliik, mis areneb 80%-l nakatunutest, kui patogeensed bakterid tungivad läbi limaskestade ja naha. Sellisel juhul levib infektsioon lümfisüsteemi kaudu, põhjustades kubeme lümfisõlmede, harvadel juhtudel ka kaenla- või emakakaela lümfisõlmede kahjustusi. Saadud buboid võivad olla ühe- või mitmekordsed, nende suurus võib varieeruda 3–10 cm ja nende arengus läbivad nad sageli mitu etappi:

Pneumooniline katk
Seda vormi diagnoositakse 5-10% patsientidest, samas kui katkuhaigus areneb pärast aerogeenset infektsiooni (esmane) või buboonilise vormi tüsistusena (sekundaarne). See on kõige ohtlikum sort ja spetsiifilisi katku tunnuseid inimestel täheldatakse sel juhul ligikaudu 2-3 päeva pärast ägedate mürgistusnähtude ilmnemist. Patogeen nakatab kopsualveoolide seinu, põhjustades nekrootilisi nähtusi. Iseloomulikud ilmingud on:
- kiire hingamine, õhupuudus;
- köha;
- röga eritumine - algul vahune, läbipaistev, seejärel veretriibuline;
- valu rinnus;
- tahhükardia;
- vererõhu langus.
Katku septitseemiline vorm
Katku esmane septiline vorm, mis areneb välja, kui suur annus mikroobe satub vereringesse, on haruldane, kuid on väga raske. Mürgistusnähud tekivad välkkiirelt, kuna haigustekitaja levib kõikidesse organitesse. Kiire arenguga täheldatakse arvukalt hemorraagiaid nahas ja limaskestades, sidekestas, soole- ja neeruverejooksus. Mõnikord esineb see vorm teist tüüpi katku sekundaarse tüsistusena, mis väljendub sekundaarsete buboide moodustumisel.
Katku soolevorm
Mitte kõik eksperdid ei erista katku soolestiku sorti eraldi, pidades seda üheks septilise vormi ilminguks. Kui soolestiku katk areneb, registreeritakse inimestel järgmised haigusnähud üldise joobeseisundi ja palaviku taustal:
- terav valu kõhus;
- korduv verine oksendamine;
- kõhulahtisus koos lima-verise väljaheitega;
- Tenesmus on valulik tung soolestiku liikumise järele.
Katk - diagnoos
"Katku" diagnoosimisel mängib olulist rolli laboratoorne diagnostika, mis viiakse läbi järgmiste meetoditega:
- seroloogiline;
- bakterioloogiline;
- mikroskoopilised.
Uurimiseks võtavad nad verd, punktsioone, haavandite eraldumist, röga, orofarüngeaalset eritist ja oksendamist. Patogeeni esinemise kontrollimiseks võib valitud materjali kasvatada spetsiaalsel toitainekeskkonnal. Lisaks tehakse lümfisõlmede ja kopsude röntgen. Oluline on tuvastada putukahammustuse fakt, kokkupuude haigete loomade või inimestega ning külastada piirkondi, kus katk on endeemiline.

Katk - ravi
Patoloogia kahtluse või diagnoosimise korral hospitaliseeritakse patsient kiiresti nakkushaiglasse isoleeritud kasti, millest on välistatud otsene õhu väljavool. Katku ravi inimestel põhineb järgmistel meetmetel:
- antibiootikumide võtmine sõltuvalt haiguse vormist (tetratsükliin, streptomütsiin);
- võõrutusravi (albumiin, reopoliglükiin, hemodez);
- ravimite kasutamine mikrotsirkulatsiooni ja parandamise parandamiseks (Trental, Picamilon);
- palavikuvastane ja sümptomaatiline ravi;
- säilitusravi (vitamiinid, südameravimid);
- - septiliste kahjustustega.
Palaviku perioodil peab patsient jääma voodisse. Antibiootikumravi viiakse läbi 7-14 päeva, seejärel määratakse biomaterjalide kontrolluuringud. Patsient vabastatakse pärast täielikku paranemist, mida tõendab kolmekordse negatiivse tulemuse saamine. Ravi edukus sõltub suuresti katku õigeaegsest avastamisest.
Meetmed katku inimkehasse sattumise vältimiseks
Nakkuse leviku tõkestamiseks võetakse mittespetsiifilisi ennetusmeetmeid, sealhulgas:
- info analüüs katku esinemise kohta erinevates riikides;
- Patoloogiakahtlusega inimeste tuvastamine, isoleerimine ja ravi;
- katkuohtlikest piirkondadest saabuva transpordi desinfitseerimine.
Lisaks tehakse pidevalt tööd looduslikes haiguskolletes: metsnäriliste loendamine, nende uurimine katkubakteri tuvastamiseks, nakatunud isendite hävitamine ja võitlus kirpude vastu. Kui piirkonnas avastatakse kasvõi üks patsient, rakendatakse järgmisi epideemiavastaseid meetmeid:
- karantiin kehtestamine inimeste mitmepäevase sisse- ja väljasõidukeeluga;
- katkuhaigetega kokku puutunud inimeste isoleerimine;
- desinfitseerimine haiguspiirkondades.
Profülaktilistel eesmärkidel manustatakse katkuhaigetega kokku puutunud inimestele katkuvastast seerumit koos antibiootikumidega. Katku elusvaktsiiniga inimest vaktsineeritakse katku vastu järgmistel juhtudel:
- kui olete loomulikus nakkuskolletes või reisite ebasoodsasse piirkonda;
- töö ajal, mis hõlmab võimalikku kokkupuudet nakkusallikatega;
- kui asustatud alade läheduses tuvastatakse loomade seas laialt levinud nakkus.

Katk – haigestumuse statistika
Tänu meditsiini arengule ja riikidevaheliste ennetusmeetmete säilitamisele esineb katku harva laialdaselt. Iidsetel aegadel, kui selle nakkuse vastu ravi ei leiutatud, oli suremus peaaegu sada protsenti. Nüüd ei ületa need arvud 5-10%. Samas võib see, kui palju inimesi on maailmas viimasel ajal katku surnud, vaid murettekitav.
Katk inimkonna ajaloos
Katk on jätnud inimkonna ajalukku laastavad jäljed. Suurimateks peetakse järgmisi epideemiaid:
- "Justinianuse katk" (551–580), mis sai alguse Egiptusest ja tappis üle 100 miljoni inimese;
- Ida-Hiinast toodud musta surma epideemia (XIV sajand) Euroopas, mis nõudis umbes 40 miljonit inimelu;
- katk Venemaal (1654-1655) - umbes 700 tuhat surma;
- katk Marseille's (1720-1722) – suri 100 tuhat inimest;
- katku pandeemia (19. sajandi lõpp) Aasias – suri üle 5 miljoni inimese.
Katk täna
Buboonikat katku leidub praegu kõigil mandritel, välja arvatud Austraalia ja Antarktika. Aastatel 2010–2015 diagnoositi üle 3 tuhande haigusjuhu, kusjuures surma täheldati 584 nakatunul. Kõige rohkem juhtumeid registreeriti Madagaskaril (üle 2 tuhande). Katkukoldeid on registreeritud sellistes riikides nagu Boliivia, USA, Peruu, Kõrgõzstan, Kasahstan, Venemaa jt. Venemaa katkule endeemilised piirkonnad on: Altai, Ida-Uurali piirkond, Stavropoli piirkond, Transbaikalia, Kaspia madalik.
Üle poole Euroopa elanikkonnast hävitas keskajal (XIV sajand) musta surmana tuntud katk. Nende epideemiate õudus jäi inimeste mällu mitme sajandi pärast ja jäädvustas isegi kunstnike maalidele. Siis külastas katk korduvalt Euroopat ja nõudis inimelusid, kuigi mitte sellistes kogustes.
Praegu on katk endiselt haigus. Aastas nakatub umbes 2 tuhat inimest. Enamik neist sureb. Enamik nakkusjuhtumeid on täheldatud Hiina ja Kesk-Aasia riikide põhjapoolsetes piirkondades. Asjatundjate hinnangul pole tänapäeval musta surma tekkeks põhjusi ega tingimusi.
Katku tekitaja avastati 1894. aastal. Haiguse epideemiaid uurides töötasid Venemaa teadlased välja haiguse arendamise, diagnoosimise ja ravi põhimõtted ning loodi katkuvastane vaktsiin.
Katku sümptomid sõltuvad haiguse vormist. Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks, kuna nakkus levib keskkonda õhus olevate tilkade kaudu. Katku buboonilise vormi korral on patsiendid kergelt nakkavad või üldse mitte. Mõjutatud lümfisõlmede eritistes ei leidu patogeene või on neid väga vähe.
Katku ravi on kaasaegsete antibakteriaalsete ravimite tulekuga muutunud palju tõhusamaks. Suremus katku on sellest ajast alates langenud 70%ni.
Katku ennetamine hõlmab mitmeid meetmeid nakkuse leviku piiramiseks.
Katk on äge nakkuslik zoonootiline vektorite kaudu leviv haigus, mida SRÜ riikides peetakse koos selliste haigustega nagu koolera, tulareemia ja rõuged (OOI).
Riis. 1. Maal “Surma triumf”. Pieter Bruegel.
Katku agent
1878. aastal avastasid G. N. Minkh ning 1894. aastal A. Yersin ja S. Kitazato iseseisvalt katku tekitaja. Seejärel uurisid Venemaa teadlased haiguse arengumehhanismi, diagnoosimise ja ravi põhimõtteid ning lõid katkuvastase vaktsiini.
- Haiguse tekitaja (Yersinia pestis) on bipolaarne, mitteliikuv kookosbatsill, millel on õrn kapsel ja mis ei moodusta kunagi eoseid. Kapsli ja antifagotsüütilise lima moodustamise võime ei võimalda makrofaagidel ja leukotsüütidel patogeeniga aktiivselt võidelda, mille tulemusena paljuneb see kiiresti inimeste ja loomade elundites ja kudedes, levides vereringe ja lümfisüsteemi kaudu kogu kehas. keha.
- Katku patogeenid toodavad eksotoksiine ja endotoksiine. Ekso- ja endotoksiinid sisalduvad bakterite kehades ja kapslites.
- Bakteriaalse agressiooni ensüümid (hüaluronidaas, koagulaas, fibrinolüsiin, hemolüsiin) hõlbustavad nende tungimist kehasse. Pulk on võimeline läbistama isegi tervet nahka.
- Maapinnas ei kaota katkubatsill oma elujõulisust kuni mitu kuud. Loomade ja näriliste surnukehades säilib see kuni ühe kuu.
- Bakterid on vastupidavad madalatele temperatuuridele ja külmumisele.
- Katku patogeenid on tundlikud kõrgete temperatuuride, happelise keskkonna ja päikesevalguse suhtes, mis tapavad nad kõigest 2–3 tunniga.
- Patogeenid säilivad mädas kuni 30 päeva, piimas kuni 3 kuud, vees kuni 50 päeva.
- Desinfektsioonivahendid hävitavad katkubatsilli mõne minutiga.
- Katku patogeenid põhjustavad haigusi 250 loomaliigil. Nende hulgas on enamus närilised. Kaamelid, rebased, kassid ja muud loomad on haigusele vastuvõtlikud.

Riis. 2. Fotol on katkubatsill katku põhjustav bakter - Yersinia pestis.
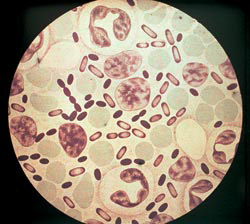
Riis. 3. Fotol on katku tekitajad. Värvimise intensiivsus aniliinvärvidega on suurim bakterite poolustel.
Php?post=4145&action=edit#

Riis. 4. Fotol katku patogeenid kasvavad tihedal kolooniasöötmel. Alguses näevad kolooniad välja nagu klaasikillud. Järgmisena muutub nende keskosa tihedamaks ja perifeeria meenutab pitsi.
Epidemioloogia
Nakkuse reservuaar
Katkubatsillile on kergesti vastuvõtlikud närilised (marmotid, liivahiired, gopherid, rotid ja koduhiired) ja loomad (kaamelid, kassid, rebased, jänesed, siilid jne). Laboriloomadest on nakkusele vastuvõtlikud valged hiired, merisead, küülikud ja ahvid.
Koerad ei haigestu kunagi katku, kuid nad kannavad patogeeni edasi verdimevate putukate – kirpude – hammustuste kaudu. Haigusse surnud loom lakkab olemast nakkusallikas. Kui katkubatsillidega nakatunud närilised jäävad talveunne, muutub nende haigus varjatuks ja pärast talveunest saavad nad taas patogeenide levitajateks. Kokku on kuni 250 loomaliiki, kes on haiged ja on seetõttu nakkuse allikad ja reservuaarid.

Riis. 5. Närilised on katku patogeeni reservuaariks ja allikaks.

Riis. 6. Fotol on näha katku tunnuseid närilistel: suurenenud lümfisõlmed ja mitmed nahaalused hemorraagid.

Riis. 7. Fotol väike jerboa on Kesk-Aasia katku kandja.

Riis. 8. Fotol on must rott mitte ainult katku, vaid ka leptospiroosi, leishmanioosi, salmonelloosi, trihhinoosi jt kandja.
Nakatumise teed
- Patogeenide edasikandumise peamine tee on kirbuhammustuste kaudu (transmissiivne tee).
- Inimese kehasse võib nakkus sattuda haigete loomadega töötamisel: tapmisel, nülgimisel ja lõikamisel (kontakttee).
- Patogeenid võivad inimkehasse sattuda koos saastunud toiduainetega nende ebapiisava kuumtöötlemise tulemusena.
- Kopsukatku põdevalt patsiendilt levib infektsioon õhus olevate tilkade kaudu.

Riis. 9. Fotol on inimese nahal kirp.

Riis. 10. Fotol on kirbuhammustuse hetk.
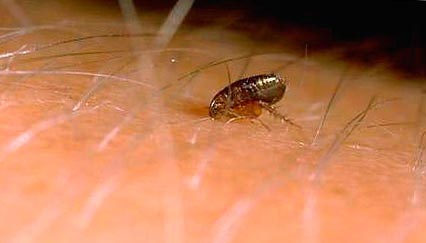
Riis. 11. Kirbuhammustuse hetk.
Patogeeni kandjad
- Patogeenide kandjad on kirbud (looduses on neid lülijalgseid rohkem kui 100 liiki),
- Teatud tüüpi puugid on patogeenide kandjad.
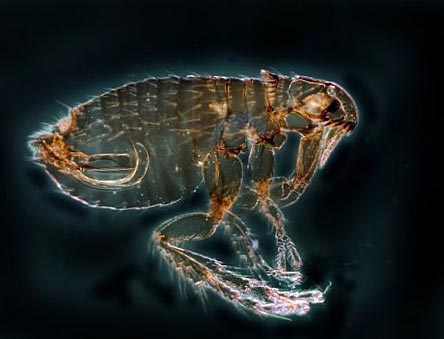
Riis. 12. Fotol on kirp peamine katku kandja. Looduses on neid putukaid rohkem kui 100 liiki.

Riis. 13. Fotol on peamiseks katku kandjaks kirp.
Kuidas infektsioon tekib?
Nakatumine toimub putukahammustuse ning selle väljaheidete ja soolte sisu hõõrumise kaudu, kui toitmise ajal regurgiteeritakse. Kui kirbu soolestikus koagulaasi (patogeenide eritatav ensüüm) toimel paljunevad bakterid, tekib “kork”, mis ei lase inimese verel tema kehasse sattuda. Selle tulemusena reurgiteerib kirp hammustatud inimese nahale trombi. Nakatunud kirbud püsivad väga nakkavatena 7 nädalat kuni 1 aasta.

Riis. 14. Fotol on kirbuhammustuse välimus pulikoosne ärritus.
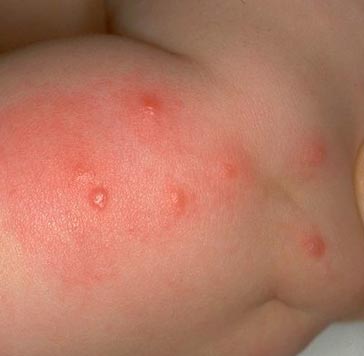
Riis. 15. Fotol on iseloomulik kirbuhammustuste seeria.
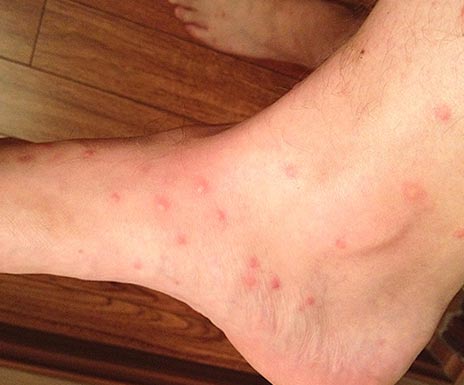
Riis. 16. Vaade säärele kirbuhammustustega.

Riis. 17. Reie välimus koos kirbuhammustustega.
Inimene kui nakkusallikas
- Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks. Nakkus levib keskkonda õhus olevate tilkade kaudu.
- Katku buboonilise vormi korral on patsiendid kergelt nakkavad või üldse mitte. Mõjutatud lümfisõlmede eritistes ei leidu patogeene või on neid väga vähe.
Katku arengu mehhanismid
Katkubatsilli võime moodustada kapslit ja antifagotsüütilist lima ei võimalda makrofaagidel ja leukotsüütidel sellega aktiivselt võidelda, mille tulemusena paljuneb haigustekitaja kiiresti inimeste ja loomade elundites ja kudedes.
- Katku patogeenid tungivad läbi kahjustatud naha ja seejärel läbi lümfisüsteemi lümfisõlmedesse, mis muutuvad põletikuliseks ja moodustavad konglomeraate (mubu). Putukahammustuse kohas tekib põletik.
- Patogeeni tungimine vereringesse ja selle massiline paljunemine viib bakteriaalse sepsise tekkeni.
- Kopsukatku põdevalt patsiendilt levib infektsioon õhus olevate tilkade kaudu. Bakterid sisenevad alveoolidesse ja põhjustavad rasket kopsupõletikku.
- Vastuseks bakterite massilisele levikule toodab patsiendi organism tohutul hulgal põletikumediaatoreid. Areneb dissemineeritud intravaskulaarse koagulatsiooni sündroom(DIC sündroom), mille puhul on kahjustatud kõik siseorganid. Hemorraagia südamelihases ja neerupealistes kujutavad endast organismile erilist ohtu. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.
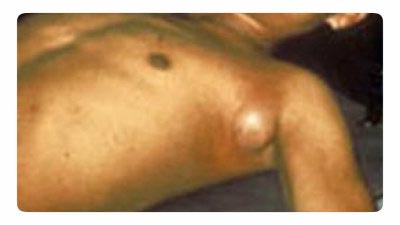
Riis. 18. Fotol on muhkkatk. Tüüpiline lümfisõlmede suurenemine aksillaarses piirkonnas.
Katku sümptomid
Haigus avaldub pärast haigusetekitaja organismi sattumist 3.–6. päeval (harva, kuid on esinenud juhtumeid, kui haigus avaldub 9. päeval). Kui infektsioon siseneb verre, on inkubatsiooniperiood mitu tundi.
Esialgse perioodi kliiniline pilt
- Äge algus, kõrge temperatuur ja külmavärinad.
- Müalgia (lihasvalu).
- Piinav janu.
- Tugev nõrkuse märk.
- Psühhomotoorse agitatsiooni kiire areng ("selliseid patsiente nimetatakse hulluks"). Näole ilmub õudusmask (“katkumask”). Letargia ja apaatia on vähem levinud.
- Nägu muutub hüpereemiliseks ja punniks.
- Keel on paksult kaetud valge kattega (“kriitne keel”).
- Nahale ilmuvad mitu hemorraagiat.
- Südame löögisagedus suureneb oluliselt. Ilmub arütmia. Vererõhk langeb.
- Hingamine muutub pinnapealseks ja kiireks (tahhüpnoe).
- Eritunud uriini kogus väheneb järsult. Tekib anuuria (uriini eritumise täielik puudumine).

Riis. 19. Fotol abistavad katkuhaiget katkuvastastesse ülikondadesse riietatud arstid.
Katku vormid
Haiguse kohalikud vormid
Nahavorm
Kirbuhammustuse või nakatunud loomaga kokkupuute kohas ilmub nahale paapul, mis haavandub kiiresti. Järgmisena ilmub must kärn ja arm. Kõige sagedamini on naha ilmingud esimesed märgid katku raskematest ilmingutest.
Bubooniline vorm
Kõige tavalisem haiguse ilmingu vorm. Suurenenud lümfisõlmed ilmuvad putukahammustuse koha lähedale (kubeme-, aksillaarne, emakakaela). Sagedamini muutub põletikuliseks üks lümfisõlm, harvem mitu. Kui mitu lümfisõlme korraga põletikuliseks muutuvad, tekib valulik bubo. Esialgu on lümfisõlm kõva konsistentsiga, palpatsioonil valulik. Tasapisi see pehmeneb, omandades taignataolise konsistentsi. Järgmisena lümfisõlm taandub või muutub haavandiks ja skleroosiks. Mõjutatud lümfisõlmest võib infektsioon siseneda vereringesse, millele järgneb bakteriaalse sepsise teke. Buboonkatku äge faas kestab umbes nädala.

Riis. 20. Fotol on kahjustatud emakakaela lümfisõlmed (buboes). Naha mitmekordne hemorraagia.

Riis. 21. Fotol katku bubooniline vorm mõjutab emakakaela lümfisõlmi. Mitu hemorraagiat nahas.

Riis. 22. Fotol on näha katku buboonilist vormi.
Levinud (üldistatud) vormid
Kui patogeen siseneb vereringesse, arenevad laialt levinud (üldistatud) katku vormid.
Esmane septiline vorm
Kui infektsioon, lümfisõlmedest mööda minnes, satub kohe verre, areneb haiguse esmane septiline vorm. Mürgistus tekib välkkiirelt. Patogeenide massilise levikuga patsiendi kehas toodetakse tohutul hulgal põletikumediaatoreid. See viib dissemineeritud intravaskulaarse koagulatsiooni sündroomi (DIC) tekkeni, mis mõjutab kõiki siseorganeid. Hemorraagia südamelihases ja neerupealistes kujutavad endast organismile erilist ohtu. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.
Haiguse sekundaarne septiline vorm
Kui infektsioon levib kahjustatud lümfisõlmedest kaugemale ja patogeenid sisenevad vereringesse, areneb nakkuslik sepsis, mis väljendub patsiendi seisundi järsus halvenemises, joobeseisundi sümptomite suurenemises ja DIC-sündroomi tekkes. Arenenud nakkuslik-toksiline šokk põhjustab patsiendi surma.
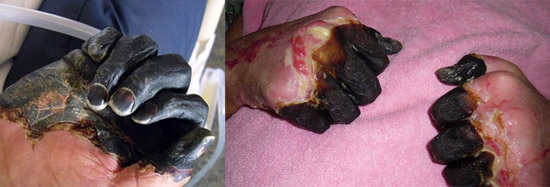
Riis. 23. Fotol on katku septiline vorm dissemineerunud intravaskulaarse koagulatsiooni sündroomi tagajärg.
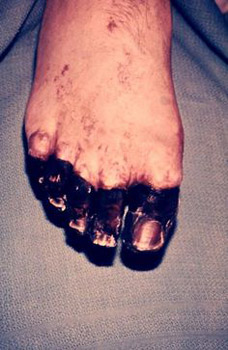
Riis. 24. Fotol on katku septiline vorm dissemineerunud intravaskulaarse koagulatsiooni sündroomi tagajärg.
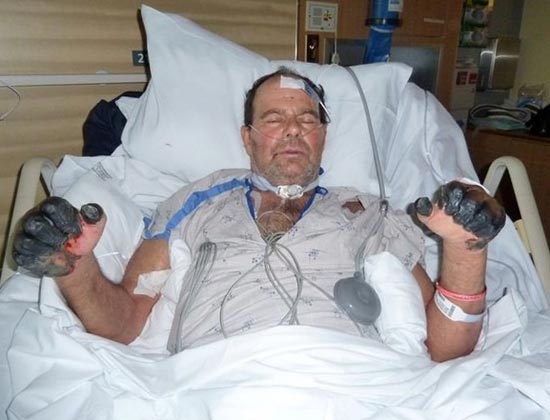
Riis. 25. 59-aastane Paul Gaylord (Portlandi elanik Oregonis, USA). Katkubakterid sattusid tema kehasse hulkuvast kassist. Haiguse sekundaarse septilise vormi väljakujunemise tagajärjel amputeeriti tema sõrmed ja varbad.

Riis. 26. DIC sündroomi tagajärjed.
Haiguse väliselt levivad vormid
Primaarne kopsuvorm
Katku kopsupõletik on haiguse kõige raskem ja ohtlikum vorm. Nakkus tungib õhus olevate tilkade kaudu alveoolidesse. Kopsukoe kahjustusega kaasneb köha ja õhupuudus. Kehatemperatuuri tõus tekib tugevate külmavärinatega. Röga on haiguse alguses paks ja läbipaistev (klaasjas), seejärel muutub vedelaks ja vahuseks, seguneb verega. Füüsiliste läbivaatuste vähesed andmed ei vasta haiguse tõsidusele. DIC sündroom areneb. Mõjutatud on siseorganid. Hemorraagia südamelihases ja neerupealistes kujutavad endast organismile erilist ohtu. Patsiendi surm saabub nakkus-toksilisest šokist.
Kui kopsud on kahjustatud, muutuvad patsiendid väga nakkavaks. Nad moodustavad enda ümber eriti ohtliku nakkushaiguse kolde.
Sekundaarne kopsuvorm
See on haiguse äärmiselt ohtlik ja raske vorm. Patogeenid tungivad kopsukoesse kahjustatud lümfisõlmedest või bakteriaalse sepsise ajal vereringe kaudu. Haiguse kliiniline pilt ja tulemus on samad, mis esmasel kopsuvormil.
Soole vorm
Selle haigusvormi olemasolu peetakse vastuoluliseks. Eeldatakse, et nakatumine toimub saastunud toodete tarbimise kaudu. Esialgu ilmnevad joobeseisundi taustal kõhuvalu ja oksendamine. Siis tuleb kõhulahtisus ja arvukad tungid (tenesmus). Väljaheide on rikkalik, limane-verine.
Riis. 27. Foto katkuvastasest ülikonnast - erivarustus meditsiinitöötajatele eriti ohtliku nakkushaiguse puhangu likvideerimisel.
Katku laboratoorne diagnoos
Katku diagnoosimise aluseks on katkubatsilli kiire avastamine. Esiteks tehakse määrdumise bakterioskoopia. Järgmisena eraldatakse patogeeni kultuur, mis nakatab katseloomi.
Uurimismaterjaliks on muhu sisu, röga, veri, väljaheited, surnud loomade organite koetükid ja surnukehad.
Bakterioskoopia
Katku (Yersinia pestis) tekitaja on pulgakujuline bipolaarne kokabatsilli. Analüüs katkubatsilli tuvastamiseks otsese bakterioskoopia abil on lihtsaim ja kiireim meetod. Tulemuse ooteaeg ei ületa 2 tundi.
Bioloogilise materjali põllukultuurid
Katku patogeeni kultuur isoleeritakse spetsiaalsetes kõrge turvalisusega laborites, mis on loodud nendega töötamiseks. Patogeeni kultuuri kasvuaeg on kaks päeva. Järgmisena tehakse antibiootikumitundlikkuse test.
Seroloogilised meetodid
Seroloogiliste meetodite kasutamine võimaldab määrata katku patogeeni vastaste antikehade olemasolu ja kasvu patsiendi vereseerumis. Tulemuste saamise aeg on 7 päeva.

Riis. 28. Katku diagnoosimine toimub spetsiaalsetes tundlikes laborites.

Riis. 29. Fotol on katku tekitajad. Fluorestsentsmikroskoopia.

Riis. 30. Fotol on Yersinia pestis'e kultuur.
Immuunsus katku vastu
Katku patogeeni sissetoomise vastased antikehad tekivad haiguse arengus üsna hilja. Immuunsus pärast haigust ei ole pikaajaline ega intensiivne. Korduvad haigusjuhtumid, mis on sama rasked kui esimesed.
Katku ravi
Enne ravi alustamist paigutatakse patsient haiglasse eraldi ruumis. Patsienti teenindavad meditsiinitöötajad kannavad spetsiaalset katkuvastast ülikonda.
Antibakteriaalne ravi
Antibakteriaalne ravi algab haiguse esimeste nähtude ja ilmingutega. Antibiootikumidest eelistatakse aminoglükosiidide rühma (streptomütsiin), tetratsükliini rühma (vibromütsiin, morfotsükliin), fluorokinoloonide rühma (tsiprofloksatsiin) ja ansamütsiini rühma (rifampitsiin) antibakteriaalseid ravimeid. Amfenikoolirühma antibiootikum (kortrimoksasool) on end haiguse nahavormi ravis hästi tõestanud. Haiguse septiliste vormide korral on soovitatav kombineerida antibiootikume. Antibakteriaalse ravi kestus on vähemalt 7-10 päeva.
Ravi on suunatud patoloogilise protsessi erinevatele arenguetappidele
Patogeneetilise ravi eesmärk on vähendada mürgistuse sündroomi, eemaldades patsiendi verest toksiine.
- Näidustatud on värskelt külmutatud plasma, valguravimite, reopolüglükiini ja teiste ravimite manustamine koos sunddiureesiga.
- Parem mikrotsirkulatsioon saavutatakse, kasutades trentalit koos salkoserüüli või pikamiloniga.
- Hemorraagiate tekkimisel tehakse koheselt plasmaferees, et leevendada dissemineerunud intravaskulaarse koagulatsiooni sündroomi.
- Kui vererõhk langeb, määratakse dopamiid. See seisund näitab sepsise üldistamist ja arengut.
Sümptomaatiline ravi
Sümptomaatiline ravi on suunatud katku ilmingute (sümptomite) allasurumisele ja kõrvaldamisele ning sellest tulenevalt patsiendi kannatuste leevendamisele. Selle eesmärk on kõrvaldada valu, köha, õhupuudus, lämbumine, tahhükardia jne.
Patsient loetakse terveks, kui kõik haigusnähud on kadunud ja saadud 3 negatiivset bakterioloogilise testi tulemust.
Epideemiavastased meetmed
Katkuhaige tuvastamine on signaal viivitamatuks tegutsemiseks, mis hõlmab:
- karantiinimeetmete võtmine;
- patsiendi viivitamatu isoleerimine ja teenindava personali ennetav antibakteriaalne ravi;
- desinfitseerimine haiguse allikas;
- patsiendiga kokkupuutuvate inimeste vaktsineerimine.
Pärast katkuvastase vaktsiiniga vaktsineerimist püsib immuunsus aasta. 6 kuu pärast uuesti vaktsineerida. uuesti nakatumise ohus olevad isikud: karjased, jahimehed, põllumajandustöötajad ja katkuvastaste asutuste töötajad.

Riis. 31. Fotol on meditsiinimeeskond riietatud katkuvastastesse ülikondadesse.
Haiguse prognoos
Katku prognoos sõltub järgmistest teguritest:
- haiguse vormid,
- ravi õigeaegsus,
- kogu meditsiinilise ja mittemeditsiinilise ravi arsenali kättesaadavus.
Kõige soodsam prognoos on lümfisõlmedega patsientidel. Selle haigusvormi suremus ulatub 5% -ni. Haiguse septilise vormi korral ulatub suremus 95% -ni.
Katk on ja isegi kõigi vajalike ravimite ja manipulatsioonide kasutamisel lõpeb haigus sageli patsiendi surmaga. Katku patogeenid ringlevad looduses pidevalt ning neid ei ole võimalik täielikult hävitada ja kontrollida. Katku sümptomid on erinevad ja sõltuvad haiguse vormist. Kõige levinum on katku bubooniline vorm.
Artiklid jaotises "Eriti ohtlikud infektsioonid"Populaarseim
Buboonkatk on väga iidne Aasia haigus, mis mõjutas erinevate riikide ja kontinentide elanikkonda. See nõudis Euroopas miljoneid elusid ja seda kutsuti "mustaks surmaks" või "karaji katkuks". Katku suremus ulatus 95%-ni, kuigi mõned haigestunud inimesed paranesid imekombel ise. Kuni 19. sajandi lõpuni ei suudetud seda rasket haigust ravida. Alles pärast katkuvastaste vaktsiinide leiutamist ja teatud antibiootikumide (streptomütsiin jt) praktikas kasutamise algust hakkasid paranema paljud patsiendid, kelle ravi alustati õigeaegselt.
Nüüd on seda haigust aeg-ajalt täheldatud mõnes Iraani, Brasiilia, Nepali, Mauritaania jne piirkonnas. Venemaal pole buboonikat katku ilmnenud alates 20. sajandi seitsmekümnendatest aastatest, kuid sellise epideemia puhkemise oht on olemas ja hirmutab paljusid. . Selle viimane lähim allikas likvideeriti Kõrgõzstanis 2013. aastal: selle haiguse tõttu suri 15-aastane teismeline. 2009. aastal oli Hiinas ka muhkkatku juhtum.
Seetõttu on paljud Venemaa ja SRÜ riikide kodanikud huvitatud teabest selle tõsise haiguse kohta. Meie artiklis räägime teile buboonkatku põhjustajast, allikatest, levimisviisidest, sümptomitest, diagnostikameetoditest, ravist ja ennetamisest.
Katk
See musta surmana tuntud haigus on üks vanimaid teadaolevaid haigusi ja seda leidub kogu maailmas. 14. sajandil kogu Euroopas levides hävitas see kolmandiku elanikkonnast.
Haiguse tekitajaks on bakter Yersinia Pestis, mis on peamiselt näriliste, eriti rottide haigus. Inimese katk võib esineda piirkondades, kus metsnärilistel leidub baktereid. Tavaliselt on nakkusoht kõrgeim maapiirkondades, sealhulgas kodudes, kus maa-oravad, vöötohatised ja puurotid leiavad toitu ja peavarju, ning mujal, kus närilisi võib kohata.
Kõige sagedamini nakatuvad inimesed katku siis, kui neid hammustavad katkubakteritega nakatunud kirbud. Inimesed võivad nakatuda ka otsesel kokkupuutel katku põdenud või surnud looma nakatunud kudede või vedelikega. Lõpuks võivad inimesed nakatuda õhu kaudu tihedas kokkupuutes kasside või kopsukatku põdeva inimesega.
Haigus esineb kolmes vormis: buboonkatk, septitseemiline katk ja kopsukatk.
Muhkkatku patogeen, allikad ja levikuteed
Buboonkatk areneb inimestel pärast nakatumist bakteriga Yersinia pestis. Need mikroorganismid elavad kehal (põldhiired, hamstrid, gopherid, oravad, jänesed). Neist saavad katkubatsilli kandjad: nad hammustavad närilist, neelavad patogeeni koos verega ja see paljuneb aktiivselt putuka seedetraktis. Seejärel muutub kirp haiguse kandjaks ja levitab seda teistele rottidele.
Kui selline kirp hammustab teist looma või inimest, nakatub Yersinia läbi naha. Lisaks võib see haigus inimeselt inimesele edasi kanduda õhus olevate tilkade kaudu või kokkupuutel haige eritise ja röga, nakatunud inimese majapidamistarvete või -riistadega.
Buboonkatku tekitaja levikuteed on järgmised:
- ülekantav (vere kaudu hammustamisel);
- õhus liikuv;
- fekaal-oraalne;
- kontakt-leibkond.
Buboonkatk on eriti ohtlik nakkus. Seda iseloomustab suur võime kiiresti levida ja see on väga nakkav. Oma nakkavuse poolest on katku bubooniline vorm kõige nakkavam nakkushaigus.
Sümptomid
Muhkkatku tekitajaga nakatumise inkubatsiooniperiood kestab mitu tundi kuni 2-3 päeva. Mõnikord võib see kesta 6–9 päevani inimestel, kes võtsid profülaktikaks streptomütsiini, tetratsükliini või immunoglobuliini.
Haiguse põhjustaja, mis siseneb kubeme- ja aksillaarsetesse lümfisõlmedesse, püütakse vere leukotsüütide poolt kinni ja levib kogu kehas. Bakterid paljunevad aktiivselt lümfisõlmedes ja nad lakkavad täitmast oma kaitsefunktsiooni, muutudes nakkuse reservuaariks.
Haiguse esimesed sümptomid ilmnevad äkki. Patsiendil tekib palavik ja ta kaebab üldist nõrkust, külmavärinaid, peavalu ja oksendamist. Mõnel juhul on kaebusi hallutsinatsioonide ja unetuse kohta.
- bubooniline;
- kopsu;
- septik.
Bubooniline vorm
 Mees ja naised, kellel on muhkkatk, kelle kehal on iseloomulikud mubud, keskaegne maal 1411. aasta saksakeelsest piiblist Šveitsis Toggenburgist.
Mees ja naised, kellel on muhkkatk, kelle kehal on iseloomulikud mubud, keskaegne maal 1411. aasta saksakeelsest piiblist Šveitsis Toggenburgist. Kõige tavalisem katku vorm, mida täheldatakse pärast Yersinia pestisega nakatumist, on katku bubooniline vorm. Patsiendil tekib putukahammustuse kohas lööve. See muutub kiiresti verise-mädase sisuga pustuliks. Pärast pustuli avamist moodustub selle asemele haavand.
Ligikaudu 7 päeva pärast patsiendiga suhtlemist ilmneb järsk temperatuuri tõus, peavalu, külmavärinad ja nõrkus ning 1-2 või enam suurenenud valulikku lümfisõlme (nn buboes). See vorm on tavaliselt nakatunud kirbuhammustuse tagajärg. Bakterid paljunevad lümfisõlmedes, mis on hammustuskohale kõige lähemal. Kui patsienti ei ravita sobivate antibiootikumidega, võib infektsioon levida teistesse kehaosadesse.
Juba teisel päeval suurenevad oluliselt patsiendi kaenlaalused, kubeme- või muud lümfisõlmed (võivad ulatuda sidruni suuruseni). Selles algab põletikuline protsess, see muutub valulikuks ja tiheneb - nii moodustub esmane bubo. Järgmistel päevadel levib infektsioon teistesse lümfisõlmedesse, need muutuvad samuti põletikuliseks, suurenevad ja moodustavad sekundaarseid muhke. Mõjutatud lümfisõlmede kohal olev nahk muutub punaseks, põletikuliseks ja läikivaks. Mubulad muutuvad selgelt määratletuks ja tihedaks.
Pärast 4-päevast haigust omandavad põletikulised lümfisõlmed pehmema konsistentsi ja neid koputades vibreerivad. 10. päevaks avanevad mullid ja nende kohale moodustuvad fistulid.
Yersinia pestis toodab pidevalt tugevatoimelisi toksiine ja buboonilise katkuga kaasnevad raske mürgistuse sümptomid. Alates haiguse esimesest päevast ilmnevad patsiendil kiiresti suurenevad sümptomid:
- tugev nõrkus ja peavalu;
- lihasvalu kogu kehas;
- närviline erutus.
Patsiendi nägu muutub punniks ja tumeneb, silmade alla tekivad mustad ringid, sidekesta muutub erkpunaseks. Keel on kaetud paksu valge kattega.
Mürgistus põhjustab häireid... Patsiendi vererõhk langeb, pulss muutub haruldaseks ja nõrgaks. Haiguse progresseerumisel võib südamepuudulikkus põhjustada patsiendi surma.
Bubooniline katk võib olla keeruline. Kui patsient kogeb piinavaid peavalusid, krampe ja tugevat pinget kaelalihastes.
Kopsuvorm
Täheldatakse palavikku, peavalu, nõrkust, kiiresti arenevat kopsupõletikku koos valuga rinnus, köha koos verise või vesise rögaga. Kopsupõletikku võib nakatuda õhu kaudu või see tekib kopsudesse leviva buboonilise või septitseemilise katku järel. Pneumoonia võib põhjustada hingamispuudulikkust ja šokki. Pneumooniline katk on haiguse kõige tõsisem vorm ja ainus katku vorm, mis võib inimeselt inimesele edasi kanduda (õhu kaudu).
 Esimene dokumenteeritud katkupandeemia on seotud Bütsantsi keisri Justinianus I-ga aastal 541 pKr, ühe päevaga suri 10 000 inimest
Esimene dokumenteeritud katkupandeemia on seotud Bütsantsi keisri Justinianus I-ga aastal 541 pKr, ühe päevaga suri 10 000 inimest Kui haigust ei ravita, levib haigus lümfisüsteemi kaudu kiiresti üle kogu keha. Kuid katku ravitakse edukalt antibiootikumidega. Patsiendil tekib katk, millega kaasneb köha, verega segunenud röga, õhupuudus ja naha tsüanoos. Sellised haigusvormid võivad isegi aktiivse ravi korral lõppeda surmaga 50-60% patsientidest.
Antibiootikumideta ajastul oli katku suremus umbes 66%. Antibiootikumid vähendavad oluliselt suremust ja üldine suremus on nüüdseks langenud 11%-ni. Vaatamata tõhusate antibiootikumide olemasolule on katk endiselt surmav haigus, kuid muhkkatku suremus on madalam kui septilisel või kopsukatkul.
Enamikul juhtudel komplitseerib seda haigust DIC-sündroom, mille korral patsiendi veri hüübib veresoonte sees. 10% juhtudest põhjustab muhkkatk sõrmede, naha või jalgade gangreeni.
Septiline vorm
Sümptomiteks on palavik, külmavärinad, tugev nõrkus, kõhuvalu, šokk ja võimalik intradermaalne verejooks ja hemorraagia teistesse organitesse. Nahk ja muud kuded muutuvad mustaks ja surevad, eriti sõrmedel, varvastel ja ninal. Septitseemiline katk võib olla esmane või areneda ravimata muhkkatku tagajärjel. Nakatumine toimub nakatunud kirbude hammustuste või nakatunud loomaga kokkupuute kaudu.
Septitseemilise katku korral ei teki patsiendil muhke ega kopsusümptomeid. Haiguse algusest peale ilmnevad tal üldised närvisüsteemi häired, mis ilma ravita lõppevad 100% juhtudest surmaga. Õigeaegse ravi korral streptomütsiiniga on septitseemiline katk hästi ravitav.
Diagnostika
Buboonkatku diagnoosimiseks kogutakse põletikulise lümfisõlme sisu punktsiooni abil. Sellesse süstitakse 1 ml soolalahust ja 5 minuti pärast imetakse selle sisu süstlasse. Järgmisena inokuleeritakse bubo mahl toitekeskkonnale (vereagar) ja uuritakse bakterioloogiliselt.
Patsient peab läbima väljaheite külvi. Järgmisena eraldatakse patogeeni puhaskultuur ja seda uuritakse hoolikalt laboris.
Ravi
Kõik buboonkatku põdevad patsiendid on kohustuslikult hospitaliseeritud nakkushaiglate spetsialiseeritud osakondades. Voodipesu, riided, toidujäägid, nõud, hooldustarbed ja patsiendijäätmed kuuluvad eritöötlusele ja desinfitseerimisele. Patsientide ravi ja hooldamise ajal kasutavad osakonna töötajad katkuvastaseid ülikondi.
Peamine buboonkatku ravimeetod on antibiootikumravi. Neid ravimeid manustatakse intramuskulaarselt ja buboes. Selleks kasutatakse tetratsükliini või streptomütsiini.
Lisaks antibakteriaalsetele ravimitele määratakse patsiendile sümptomaatiline ravi, mille eesmärk on leevendada tema seisundit ja ravida muhkkatku tüsistusi.
Patsiendi paranemist kinnitavad kolm negatiivset bakterioloogilise külvi tulemust. Pärast seda jääb patsient veel kuuks ajaks haiglasse arstide järelevalve all ja alles pärast seda kirjutatakse välja. Tervenenud patsiente peab infektsionist jälgima veel 3 kuud.
Ärahoidmine
 Näriliste arvukuse kontrollimine on vajalik nakkuse leviku tõkestamiseks.
Näriliste arvukuse kontrollimine on vajalik nakkuse leviku tõkestamiseks. Buboonkatku ennetamise meetmed on suunatud nakkuse leviku tõkestamisele ja selle põhjustaja allikate blokeerimisele. Selleks teostatakse regulaarset näriliste arvukuse jälgimist looduses ning pidevat rottide, hiirte ja kirpude hävitamist (eriti laevadel ja lennukitel).
Katk
Mis on katk -
Katk- äge, eriti ohtlik zoonootiline ülekantav infektsioon, millega kaasneb tõsine mürgistus ja seroos-hemorraagiline põletik lümfisõlmedes, kopsudes ja muudes organites, samuti sepsise võimalik areng.
Lühike ajalooline teave
Inimkonna ajaloos pole ühtegi teist nakkushaigust, mis tooks kaasa nii kolossaalse laastamise ja elanikkonna suremuse nagu katk. Alates iidsetest aegadest on säilinud teave katku kohta, mis esines inimestel suure hulga surmajuhtumitega epideemiate kujul. Märgiti, et haigete loomadega kokkupuutel tekkisid katkuepideemiad. Kohati oli haiguse levik pandeemialaadne. On teada kolm katku pandeemiat. Esimene, Justinianuse katk, möllas Egiptuses ja Ida-Rooma impeeriumis aastatel 527–565. Teine, mida nimetatakse "suureks" või "mustaks" surmaks, aastatel 1345-1350. hõlmas Krimmi, Vahemerd ja Lääne-Euroopat; see kõige laastavam pandeemia on nõudnud umbes 60 miljonit inimelu. Kolmas pandeemia algas 1895. aastal Hongkongis ja levis seejärel Indiasse, kus suri üle 12 miljoni inimese. Kohe selle alguses tehti olulisi avastusi (patogeen isoleeriti, tõestati rottide roll katku epidemioloogias), mis võimaldasid ennetustööd korraldada teaduslikul alusel. Katku tekitaja avastas G.N. Minkh (1878) ja temast sõltumatult A. Yersin ja S. Kitazato (1894). Alates 14. sajandist on katk Venemaad epideemiate näol korduvalt külastanud. Töötades haiguspuhangute kallal, et vältida haiguse levikut ja ravida patsiente, andsid Venemaa teadlased D.K. Zabolotny, N.N. Klodnitski, I.I. Mechnikov, N.F. Gamaleya ja teised 20. sajandil N.N. Žukov-Verežnikov, E.I. Korobkova ja G.P. Rudnev töötas välja katkuhaigete patogeneesi, diagnoosimise ja ravi põhimõtted ning lõi ka katkuvastase vaktsiini.
Mis provotseerib / katku põhjused:
Haigustekitajaks on gramnegatiivne, mitteliikuv fakultatiivne anaeroobne bakter Y. pestis, mis kuulub Enterobacteriaceae perekonna Yersinia perekonda. Paljude morfoloogiliste ja biokeemiliste omaduste poolest sarnaneb katkubatsill pseudotuberkuloosi, jersinioosi, tulareemia ja pastörelloosi patogeenidega, mis põhjustavad raskeid haigusi nii närilistel kui ka inimestel. Seda eristab väljendunud polümorfism, kõige tüüpilisemad on munakujulised vardad, mis värvivad bipolaarselt. Patogeenil on mitu alamliiki, mis erinevad virulentsuse poolest. Kasvab tavalistel toitainetel, millele on kasvu stimuleerimiseks lisatud hemolüüsitud verd või naatriumsulfiti. Sisaldab üle 30 antigeeni, ekso- ja endotoksiini. Kapslid kaitsevad baktereid imendumise eest polümorfonukleaarsete leukotsüütide poolt ning V- ja W-antigeenid kaitsevad neid lüüsi eest fagotsüütide tsütoplasmas, mis tagab nende rakusisese paljunemise. Katku tekitaja säilib hästi haigete väljaheidetes ja väliskeskkonna objektides (bubo mädades püsib see 20-30 päeva, inimeste, kaamelite, näriliste surnukehades - kuni 60 päeva), kuid on väga tundlik päikesevalguse, õhuhapniku, kõrgendatud temperatuuri, keskkonnareaktsioonide (eriti happeliste), kemikaalide (sh desinfektsioonivahendite) suhtes. Elavhõbekloriidi mõjul lahjenduses 1:1000 sureb see 1-2 minutiga. Talub hästi madalaid temperatuure ja külmumist.
Haige inimene võib teatud tingimustel saada nakkusallikaks: kopsukatku tekkega, otsese kokkupuutega katkububo mädase sisuga, aga ka katkuseptitseemiaga patsiendi kirbupõletiku tagajärjel. Katku surnud inimeste surnukehad on sageli teiste inimeste nakatumise otseseks põhjuseks. Eriti ohtlikud on kopsukatku põdevad patsiendid.
Edastamise mehhanism mitmekesised, enamasti edasikanduvad, kuid võimalikud on ka õhus levivad tilgad (katku kopsupõletiku vormide, laboritingimustes nakatumise korral). Haigustekitaja kandjateks on kirbud (umbes 100 liiki) ja teatud tüüpi puugid, kes toetavad looduses episootilist protsessi ning kannavad haigusetekitaja edasi sünantroopsetele närilistele, kaamelitele, kassidele ja koertele, kes võivad nakatunud kirpe inimese elupaikadesse kanda. Inimene nakatub mitte niivõrd kirbuhammustuse kaudu, kuivõrd pärast tema väljaheidete või nahka söötmise ajal tagasivoolanud masside hõõrumist. Kirbu soolestikus paljunevad bakterid eritavad koagulaasi, mis moodustab “korgi” (katkuploki), mis takistab verevoolu selle kehasse. Näljase putuka katsetega verd imeda kaasneb nakatunud masside tagasivool hammustuse kohas naha pinnale. Need kirbud on näljased ja püüavad sageli looma verd imeda. Kirbude nakkavus kestab keskmiselt umbes 7 nädalat ja mõningatel andmetel kuni 1 aasta.
Võimalik on kontakt (kahjustatud naha ja limaskestade kaudu) rümpade lõikamisel ja tapetud nakatunud loomade (jänesed, rebased, saigad, kaamelid jne) nahkade töötlemisel ja toiteväärtusega (nende liha süües) katku nakatumise teed.
Inimeste loomulik vastuvõtlikkus on väga kõrge, absoluutne kõigis vanuserühmades ja mis tahes nakatumistee kaudu. Pärast haigust tekib suhteline immuunsus, mis ei kaitse uuesti nakatumise eest. Korduvad haigusjuhud ei ole haruldased ega ole vähem rasked kui esmased.
Peamised epidemioloogilised tunnused. Looduslikud katkukolded hõivavad 6–7% maakera maismaa massist ja neid on registreeritud kõigil mandritel, välja arvatud Austraalia ja Antarktika. Igal aastal registreeritakse maailmas mitusada katku juhtumit inimestel. SRÜ riikides on tuvastatud 43 looduslikku katkukollet kogupindalaga üle 216 miljoni hektari, mis asuvad madalikul (stepp, poolkõrb, kõrb) ja kõrgmäestikualadel. Looduslikke koldeid on kahte tüüpi: "metsiku" ja roti katku kolded. Looduslikes koldes avaldub katk episootisena näriliste ja jäneseliste seas. Talvel mitteuinuvate näriliste (murmurid, jänesed jt) nakatumine toimub soojal aastaajal, talvel mitte magavatel närilistel ja jäneselistel (hiired, hiired, pikad jne) on aga kaks hooajalist tippu. , mis on seotud loomade sigimisperioodidega. Mehed haigestuvad naistest sagedamini ametialase tegevuse tõttu ja viibivad looduslikus katkufookuses (rändkarjatamine, jaht). Antropurgilistes fookustes täidavad nakkusreservuaari rolli mustad ja hallid rotid. Buboon- ja kopsukatku epidemioloogial on olulisi erinevusi selle kõige olulisemate tunnuste osas. Buboonkatku iseloomustab suhteliselt aeglane haigestumuse tõus, samas kui kopsukatk võib bakterite kerge edasikandumise tõttu levida lühikese aja jooksul. Katku buboonilise vormiga patsiendid on vähenakkavad ja praktiliselt mitteinfektsioossed, kuna nende eritised ei sisalda haigustekitajaid ning avanenud mubide materjalis on patogeene vähe või üldse mitte. Kui haigus läheb üle septilisse vormi, samuti kui buboonilist vormi komplitseerib sekundaarne kopsupõletik, kui patogeen võib edasi kanduda õhus olevate tilkade kaudu, tekivad primaarse kopsukatku rasked epideemiad ja väga kõrge nakkavusega. Tavaliselt järgneb kopsukatk muhkkatkule, levib koos sellega ja muutub kiiresti juhtivaks epidemioloogiliseks ja kliiniliseks vormiks. Viimasel ajal on intensiivselt arenenud arusaam, et katku tekitaja võib kultiveerimata olekus mullas kaua püsida. Näriliste esmane nakatumine võib tekkida nakatunud pinnasesse aukude kaevamisel. See hüpotees põhineb nii eksperimentaalsetel uuringutel kui ka tähelepanekutel patogeeni otsimise mõttetuse kohta näriliste ja nende kirpude seas episootiliste perioodide ajal.
Patogenees (mis juhtub?) Katku ajal:
Inimese kohanemismehhanismid ei ole praktiliselt kohandatud vastu pidama katkubatsilli sissetoomisele ja arengule organismis. Seda seletatakse sellega, et katkubatsill paljuneb väga kiiresti; bakterid toodavad suures koguses läbilaskvusfaktoreid (neuraminidaas, fibrinolüsiin, pestitsiin), fagotsütoosi pärssivaid antifagiine (F1, HMWP-d, V/W-Ar, PH6-Ag), mis soodustab kiiret ja massilist lümfogeenset ja hematogeenset levikut peamiselt mononukleaarsetesse fagotsüütilistesse organitesse. süsteem koos selle hilisema aktiveerimisega. Massiivne antigeneemia, põletikuliste vahendajate, sealhulgas šokkogeensete tsütokiinide vabanemine, põhjustab mikrotsirkulatsioonihäirete, DIC-sündroomi, millele järgneb nakkus-toksiline šokk, arengut.
Haiguse kliinilise pildi määrab suuresti naha, kopsude või seedetrakti kaudu tungiva patogeeni sissetoomise koht.
Katku patogenees hõlmab kolme etappi. Esiteks levib patogeen lümfogeenselt sissetoomiskohast lümfisõlmedesse, kus see viibib lühikest aega. Sel juhul moodustub katku bubo koos põletikuliste, hemorraagiliste ja nekrootiliste muutustega lümfisõlmedes. Seejärel sisenevad bakterid kiiresti vereringesse. Baktereemia staadiumis areneb raske toksikoos, millega kaasnevad muutused vere reoloogilistes omadustes, mikrotsirkulatsioonihäired ja hemorraagilised ilmingud erinevates organites. Ja lõpuks, pärast seda, kui patogeen ületab retikulohistiotsüütilise barjääri, levib see sepsise tekkega erinevatesse organitesse ja süsteemidesse.
Mikrovereringe häired põhjustavad muutusi südamelihases ja veresoontes, samuti neerupealistes, mis põhjustab ägedat kardiovaskulaarset puudulikkust.
Aerogeense nakkusteega mõjutavad alveoolid ja neis areneb põletikuline protsess koos nekroosi elementidega. Järgneva baktereemiaga kaasneb intensiivne toksikoos ja septiliste-hemorraagiliste ilmingute areng erinevates elundites ja kudedes.
Antikehade reaktsioon katkule on nõrk ja moodustub haiguse hilises staadiumis.
Katku sümptomid:
Inkubatsiooniperiood on 3-6 päeva (epideemiate või septiliste vormide korral väheneb see 1-2 päevani); Maksimaalne inkubatsiooniperiood on 9 päeva.
Iseloomustab haiguse äge algus, mida väljendab kehatemperatuuri kiire tõus kõrgele arvule koos uimastavate külmavärinatega ja raske joobeseisundi tekkega. Patsiendid kurdavad tavaliselt valu ristluus, lihastes ja liigestes ning peavalusid. Tekib oksendamine (sageli verine) ja piinav janu. Juba haiguse esimestest tundidest alates areneb psühhomotoorne agitatsioon. Patsiendid on rahutud, liiga aktiivsed, proovivad joosta (“jookseb nagu hullud”), neil on hallutsinatsioonid ja luulud. Kõne muutub segaseks ja kõnnak on ebakindel. Harvematel juhtudel on võimalik letargia, apaatia ja nõrkus ulatub nii kaugele, et patsient ei saa voodist tõusta. Väliselt täheldatakse näo hüpereemiat ja turset ning sklera süstimist. Näol on kannatuse või õuduse väljend (“katkumask”). Raskematel juhtudel võib nahale tekkida hemorraagiline lööve. Väga iseloomulikud haiguse tunnused on keele paksenemine ja katmine paksu valge kattega (“kriitkeel”). Kardiovaskulaarsüsteemist täheldatakse väljendunud tahhükardiat (kuni embrüokardiani), arütmiat ja progresseeruvat vererõhu langust. Isegi haiguse kohalike vormide korral areneb tahhüpnoe, aga ka oliguuria või anuuria.
See sümptomatoloogia avaldub, eriti esialgsel perioodil, kõigis katku vormides.
Vastavalt katku kliinilisele klassifikatsioonile, mille on välja pakkunud G.P. Rudnev (1970) eristavad haiguse lokaalseid vorme (naha-, bubooniline, naha-bubooniline), üldistatud vorme (esmane septiline ja sekundaarne septiline), väliselt levinud vorme (esmane kopsu-, sekundaarne kopsu- ja soolehaigus).
Naha vorm. Iseloomulik on karbunkuli moodustumine patogeeni sissetoomise kohas. Esialgu tekib nahale teravalt valulik tumepunase sisuga pustul; see paikneb ödeemsel nahaalusel koel ja on ümbritsetud infiltratsiooni ja hüpereemia tsooniga. Pärast pustuli avanemist tekib kollaka põhjaga haavand, mis kipub suurenema. Seejärel kaetakse haavandi põhi musta kärnaga, mille järel moodustuvad armid.
Bubooniline vorm. Kõige tavalisem katku vorm. Iseloomustab patogeeni sissetoomiskoha piirkondlike lümfisõlmede kahjustus - kubeme-, harvem aksillaarne ja väga harva emakakaela. Tavaliselt on mubud üksikud, harvem mitmekordsed. Raske joobeseisundi taustal tekib valu bubo tulevase lokaliseerimise piirkonnas. 1-2 päeva pärast saate palpeerida teravalt valusaid lümfisõlmi, mis on esmalt kõva konsistentsiga, seejärel pehmenevad ja muutuvad taignaks. Sõlmed ühinevad üheks konglomeraadiks, mis on periadeniidi esinemise tõttu inaktiivne, kõikudes palpeerimisel. Haiguse pikkuse kestus on umbes nädal, pärast mida algab taastumisperiood. Lümfisõlmed võivad seroos-hemorraagilise põletiku ja nekroosi tõttu taanduda iseenesest või muutuda haavandiliseks ja sklerootiliseks.
Naha bubooniline vorm. See on kombinatsioon nahakahjustustest ja muutustest lümfisõlmedes.
Need haiguse lokaalsed vormid võivad areneda sekundaarseks katku sepsiseks ja sekundaarseks kopsupõletikuks. Nende kliinilised omadused ei erine vastavalt katku primaarsetest septilistest ja primaarsetest kopsuvormidest.
Esmane septiline vorm. See tekib pärast lühikest 1-2-päevast peiteperioodi ja seda iseloomustab mürgistuse välkkiire areng, hemorraagilised ilmingud (naha ja limaskestade hemorraagia, seedetrakti ja neerude verejooks) ning nakkushaiguste kliinilise pildi kiire kujunemine. - toksiline šokk. Ilma ravita on see 100% juhtudest surmav.
Primaarne kopsuvorm. Areneb aerogeense infektsiooni ajal. Inkubatsiooniperiood on lühike, mitu tundi kuni 2 päeva. Haigus algab ägedalt katkule iseloomuliku joobeseisundi sündroomi ilmingutega. 2-3 haiguspäeval ilmneb tugev köha, terav valu rinnus ja õhupuudus. Köhaga kaasneb esmalt klaasja ja seejärel vedela, vahuse, verise röga eraldumine. Füüsilised andmed kopsudest on vähesed; Südame-veresoonkonna puudulikkus suureneb, väljendub tahhükardias ja progresseeruvas vererõhu languses ning tsüanoosi tekkes. Lõplikus staadiumis tekib patsientidel esmalt uimane seisund, millega kaasneb suurenenud õhupuudus ja hemorraagilised ilmingud petehhiate või ulatuslike hemorraagiate kujul ning seejärel kooma.
Soole vorm. Mürgistussündroomi taustal kogevad patsiendid tugevat kõhuvalu, korduvat oksendamist ja kõhulahtisust koos tenesmi ja rohke lima-verise väljaheitega. Kuna soolestiku ilminguid võib täheldada ka teiste haigusvormide korral, on kuni viimase ajani olnud vastuoluline küsimus soolekatku kui iseseisva vormi olemasolust, mis on ilmselt seotud enteraalse infektsiooniga.
Diferentsiaaldiagnostika
Katku naha-, buboonilisi ja naha buboonilisi vorme tuleks eristada tulareemiast, karbunkulitest, erinevatest lümfadenopaatiast, kopsu- ja septilistest vormidest – põletikulistest kopsuhaigustest ja sepsisest, sealhulgas meningokoki etioloogiast.
Kõigi katku vormide puhul on juba algperioodil murettekitavad kiiresti sagenevad raske mürgistuse nähud: kõrge kehatemperatuur, tohutud külmavärinad, oksendamine, piinav janu, psühhomotoorne agitatsioon, rahutus, deliirium ja hallutsinatsioonid. Patsientide uurimisel juhitakse tähelepanu ebaselgele kõnele, ebakindlale kõnnakule, pundunud, hüpereemilisele näole koos skleraalse süstiga, kannatuste või õuduste väljendusele ("katku mask") ja "kiidilisele keelele". Kardiovaskulaarse puudulikkuse nähud, tahhüpnoe kiiresti suurenevad ja oliguuria progresseerub.
Naha-, buboonilisi ja naha buboonilisi katku vorme iseloomustab tugev valu kahjustuse kohas, karbunkuli arengufaasid (pustul - haavand - must kärn - arm), väljendunud periadeniidi nähtused katku bubo moodustumise ajal .
Kopsu- ja septilisi vorme eristavad raske joobeseisundi välkkiire areng, hemorraagilise sündroomi väljendunud ilmingud ja nakkus-toksiline šokk. Kopsude kahjustuse korral täheldatakse teravat valu rinnus ja tugevat köha, klaasja ja seejärel vedela vahuse verise röga eraldumist. Napid füüsilised andmed ei vasta üldisele üliraskele seisundile.
Katku diagnoos:
Laboratoorsed diagnostikad
Põhineb mikrobioloogiliste, immunoseroloogiliste, bioloogiliste ja geneetiliste meetodite kasutamisel. Hemogramm näitab leukotsütoosi, neutrofiiliat koos nihkega vasakule ja ESR-i suurenemist. Patogeeni eraldamine toimub spetsiaalsetes kõrge turvalisusega laborites, mis on ette nähtud eriti ohtlike nakkuste patogeenidega töötamiseks. Uuringud viiakse läbi, et kinnitada kliiniliselt olulisi haigusjuhte, samuti uurida kõrgenenud kehatemperatuuriga inimesi, kes on nakkusallikas. Haigete ja surnute materjal allutatakse bakterioloogilisele uuringule: täppide ja karbunkulite, haavandite eritumine, röga ja lima orofarünksist, veri. Passeerimine viiakse läbi laboriloomadel (merisead, valged hiired), kes surevad 5.-7. päeval pärast nakatumist.
Kasutatavate seroloogiliste meetodite hulgas on RNGA, RNAT, RNAG ja RTPGA, ELISA.
Positiivsed PCR tulemused 5-6 tundi pärast manustamist näitavad katku mikroobi spetsiifilise DNA olemasolu ja kinnitavad esialgset diagnoosi. Haiguse katku etioloogia lõplik kinnitus on patogeeni puhaskultuuri eraldamine ja selle tuvastamine.
Katku ravi:
Katkuhaigeid ravitakse ainult haiglas. Etiotroopse ravi ravimite valik, nende annused ja kasutusskeemid määratakse haiguse vormi järgi. Etiotroopse ravi kulg kõigi haigusvormide korral on 7-10 päeva. Sel juhul kasutatakse järgmist:
nahavormi jaoks - kotrimoksasool 4 tabletti päevas;
buboonilise vormi puhul - klooramfenikool annuses 80 mg/kg/päevas ja samal ajal streptomütsiin annuses 50 mg/kg/päevas; ravimeid manustatakse intravenoosselt; Tetratsükliin on samuti efektiivne;
haiguse kopsu- ja septiliste vormide korral täiendatakse klooramfenikooli ja streptomütsiini kombinatsiooni doksütsükliini annuses 0,3 g päevas või tetratsükliini annuses 4-6 g päevas suukaudselt.
Samal ajal viiakse läbi massiivne detoksikatsiooniteraapia (värske külmutatud plasma, albumiin, reopolüglütsiin, hemodez, intravenoossed kristalloidilahused, kehavälised detoksikatsioonimeetodid), määratakse ravimid mikrotsirkulatsiooni parandamiseks ja parandamiseks (trental kombinatsioonis solkoserüüli, pikamiloniga), sundimine. diurees, samuti südameglükosiidid, veresoonte ja hingamisteede analeptikumid, palavikualandajad ja sümptomaatilised ained.
Ravi edukus sõltub ravi õigeaegsusest. Kliiniliste ja epidemioloogiliste andmete põhjal määratakse etiotroopsed ravimid katku esmasel kahtlusel.
Katku ennetamine:
Epidemioloogiline seire
Ennetusmeetmete mahu, olemuse ja suuna määrab katku episootilise ja epideemilise olukorra prognoos konkreetsetes looduskolletes, võttes arvesse andmeid haigestumuse liikumise jälgimise kohta kõigis maailma riikides. Kõik riigid on kohustatud WHO-le teatama katkuhaiguste ilmnemisest, haigestumuse liikumisest, näriliste episootiatest ja nakkuse vastu võitlemise meetmetest. Riigis on välja töötatud ja töötab looduslike katkukollete sertifitseerimise süsteem, mis võimaldas läbi viia territooriumi epidemioloogilist tsoneerimist.
Elanikkonna ennetava immuniseerimise näidustused on näriliste seas esinev katku episootia, katku põdevate koduloomade tuvastamine ja haige inimese poolt nakatumise võimalus. Olenevalt epideemiaolukorrast vaktsineeritakse rangelt piiritletud territooriumil kogu populatsiooni (üldine) ja valikuliselt eriti ohustatud kontingente - isikuid, kellel on alalised või ajutised sidemed episootia vaadeldava territooriumiga (loomakasvatajad, agronoomid, jahimehed, harvesterid, geoloogid, arheoloogid jne). Katkuhaige avastamise korral peab kõikides ravi- ja ennetusasutustes olema kindel ravimite varu ning isikukaitse- ja ennetusvahendid ning personali teavitamise ja vertikaalse teabe edastamise skeem. Meetmed katku nakatumise vältimiseks ensoootilistes piirkondades, eriti ohtlike nakkuste patogeenidega töötavate inimeste, samuti nakkuse leviku tõkestamiseks väljaspool koldeid teistesse riigi piirkondadesse teostavad katkuvastased ja muud tervishoiuteenused. institutsioonid.
Tegevused epideemiapuhangu ajal
Kui katku haige või selle nakkuse kahtlusega inimene ilmub, võetakse haiguspuhangu lokaliseerimiseks ja kõrvaldamiseks kiireloomulised meetmed. Piiravate meetmete (karantiin) kehtestamise territooriumi piiride määramisel lähtutakse konkreetsest epidemioloogilisest ja epizootoloogilisest olukorrast, nakkuse leviku võimalikest toimimisteguritest, sanitaar- ja hügieenitingimustest, rahvastiku rände intensiivsusest ja transpordiühendustest teiste territooriumidega. Kõigi katkupuhangu tegevuste üldjuhtimist teostab erakorraline epideemiavastane komisjon. Samal ajal järgitakse katkuvastaseid ülikondi kasutades rangelt epideemiavastast režiimi. Karantiin kehtestatakse erakorralise epideemiavastase komisjoni otsusega, mis hõlmab kogu haiguspuhangu territooriumi.
Katku põdevad ja selle haiguse kahtlusega patsiendid hospitaliseeritakse spetsiaalselt korraldatud haiglates. Katkuhaige transport peab toimuma vastavalt kehtivatele bioloogilise ohutuse sanitaareeskirjadele. Buboonkatku põdevad patsiendid paigutatakse ruumi mitmest inimesest koosnevatesse rühmadesse, kopsuhaigusega patsiendid aga ainult eraldi ruumidesse. Buboonkatku põdevad patsiendid väljastatakse mitte varem kui 4 nädalat, kopsukatkuga patsiendid - mitte varem kui 6 nädalat pärast kliinilise paranemise kuupäeva ja bakterioloogilise uuringu negatiivseid tulemusi. Pärast patsiendi haiglast väljakirjutamist on ta 3 kuud arsti järelevalve all.
Praegune ja lõplik desinfitseerimine viiakse läbi haiguspuhangu ajal. Katkuhaigete, surnukehade, saastunud asjadega kokku puutunud isikud, kes osalesid haige looma sundtapmisel jms, kuuluvad isoleerimisele ja arstlikule jälgimisele (6 päeva). Kopsukatku puhul viiakse läbi kõikide nakatunud isikute individuaalne isoleerimine (6 päevaks) ja profülaktika antibiootikumidega (streptomütsiin, rifampitsiin jne).
Milliste arstide poole peaksite pöörduma, kui teil on katk:
Kas miski häirib sind? Kas soovite saada täpsemat teavet katku, selle põhjuste, sümptomite, ravi- ja ennetusmeetodite, haiguse kulgemise ja toitumise kohta pärast seda? Või vajate ülevaatust? Sa saad leppige aeg arsti juurde- kliinik Eurolabor alati teie teenistuses! Parimad arstid vaatavad teid läbi, uurivad väliseid tunnuseid ja aitavad teil haigust sümptomite järgi tuvastada, nõustavad ja osutavad vajalikku abi ning panevad diagnoosi. sa saad ka kutsuge koju arst. Kliinik Eurolabor avatud teile ööpäevaringselt.
Kuidas kliinikuga ühendust võtta:
Meie Kiievi kliiniku telefoninumber: (+38 044) 206-20-00 (mitme kanaliga). Kliinikumi sekretär valib teile arsti juurde minekuks sobiva päeva ja kellaaja. Meie koordinaadid ja juhised on näidatud. Vaadake üksikasjalikumalt kõiki sellel olevaid kliiniku teenuseid.
(+38 044) 206-20-00
Kui olete varem mingeid uuringuid läbi viinud, Viige nende tulemused kindlasti arsti juurde konsultatsiooniks. Kui uuringuid pole tehtud, teeme kõik vajaliku oma kliinikus või koos kolleegidega teistes kliinikutes.
Sina? On vaja suhtuda oma üldisesse tervisesse väga hoolikalt. Inimesed ei pööra piisavalt tähelepanu haiguste sümptomid ja ei mõista, et need haigused võivad olla eluohtlikud. On palju haigusi, mis algul meie kehas ei avaldu, kuid lõpuks selgub, et kahjuks on juba hilja neid ravida. Igal haigusel on oma spetsiifilised tunnused, iseloomulikud välised ilmingud - nn haiguse sümptomid. Sümptomite tuvastamine on esimene samm haiguste üldisel diagnoosimisel. Selleks peate seda lihtsalt tegema mitu korda aastas. läbi vaadata arst, et mitte ainult ennetada kohutavat haigust, vaid ka säilitada terve vaim kehas ja organismis tervikuna.
Kui soovid arstilt küsimust esitada, kasuta veebikonsultatsiooni rubriiki, ehk leiad sealt oma küsimustele vastused ja loe enesehoolduse näpunäiteid. Kui olete huvitatud kliinikute ja arstide arvustustest, proovige leida jaotisest vajalikku teavet. Registreeruge ka meditsiiniportaalis Eurolabor et olla kursis saidi viimaste uudiste ja teabevärskendustega, mis saadetakse teile automaatselt e-posti teel.
