Yersinia pestis е предизвикувачкиот агенс на чумата. Што знаеме за предизвикувачкиот агенс на чумата?
Повеќе од половина од населението на Европа во средниот век (XIV век) било избришано од чума позната како Црна смрт. Ужасот на овие епидемии остана во сеќавањето на луѓето по неколку векови, па дури и беше фатен во сликите на уметниците. Тогаш чумата постојано ја посетуваше Европа и однесе човечки животи, иако не во такви количини.
Во моментов, чумата останува болест. Годишно се заразуваат околу 2 илјади луѓе. Од нив повеќетоумира. Повеќето случаи на инфекција се забележани во северните региони на Кина и земјите од Централна Азија. Според експертите, денес нема причини или услови за појава на црна смрт.
Предизвикувачкиот агенс на чумата е откриен во 1894 година. Проучувајќи ги епидемиите на болеста, руските научници развија принципи за развој на болеста, нејзина дијагноза и третман, а беше создадена и вакцина против чума.
Симптомите на чума зависат од формата на болеста. Кога белите дробови се погодени, пациентите стануваат многу заразни, бидејќи инфекцијата се шири во околината преку капки во воздухот. Со бубонската форма на чума, пациентите се малку заразни или воопшто не се заразни. Нема патогени во секретите на погодените лимфни јазли или има многу малку од нив.
Третманот на чума стана многу поефикасен со појавата на современи антибактериски лекови. Смртноста од чума оттогаш падна на 70%.
Превенцијата на чума вклучува голем број мерки за ограничување на ширењето на инфекцијата.
Чумата е акутна инфективна зооноза вектор пренослива болест, што во земјите на ЗНД, заедно со болестите како колера, туларемија и сипаници, се смета (ООИ).
Ориз. 1. Слика „Триумфот на смртта“. Питер Бројгел.
Агенс за чума
Во 1878 година, G. N. Minkh и во 1894 година, A. Yersin и S. Kitazato, независно го открија предизвикувачкиот агенс на чумата. Потоа, руските научници го проучувале механизмот на развој на болеста, принципите на дијагноза и третман и создале вакцина против чума.
- Предизвикувачкиот агенс на болеста (Yersinia pestis) е биполарен, недвижен кокобацил, кој има деликатна капсула и никогаш не формира спори. Способноста да се формира капсула и антифагоцитна слуз не им дозволува на макрофагите и леукоцитите активно да се борат со патогенот, како резултат на што тој брзо се размножува во органите и ткивата на луѓето и животните, ширејќи се низ крвотокот и низ лимфниот тракт низ тело.
- Патогените на чумата произведуваат егзотоксини и ендотоксини. Егзо- и ендотоксините се содржани во телата и капсулите на бактериите.
- Ензимите на бактериска агресија (хијалуронидаза, коагулаза, фибринолизин, хемолизин) го олеснуваат нивното навлегување во телото. Стапчето е способно да навлезе дури и во недопрена кожа.
- Во земјата, бацилот од чума не ја губи својата одржливост до неколку месеци. Во трупови на животни и глодари преживува до еден месец.
- Бактериите се отпорни на ниски температурии замрзнување.
- Патогените на чумата се чувствителни на високи температури, кисела средина и сончеви зраци, кои ги убиваат за само 2 - 3 часа.
- Патогените микроорганизми се чуваат во гној до 30 дена, во млеко до 3 месеци и во вода до 50 дена.
- Средствата за дезинфекција го уништуваат бацилот од чума за неколку минути.
- Патогени на чума предизвикуваат болести кај 250 животински видови. Меѓу нив, мнозинството се глодари. Камили, лисици, мачки и други животни се подложни на болеста.

Ориз. 2. На фотографијата бацилот од чума е бактеријата која предизвикува чума - Yersinia pestis.
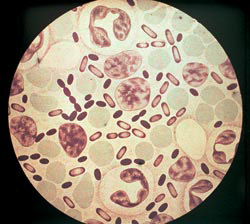
Ориз. 3. На фотографијата се прикажани предизвикувачките агенси на чумата. Интензитетот на обојување со анилинските бои е најголем на половите на бактериите.
Php?post=4145&action=edit#
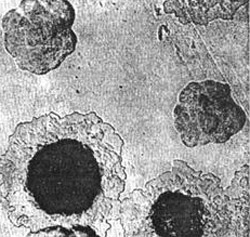
Ориз. 4. На фотографијата, патогените на чумата растат на густа колонијална средина. На почетокот, колониите изгледаат како скршено стакло. Следно, нивниот централен дел станува погуст, а периферијата наликува на чипка.
Епидемиологија
Резервоар на инфекција
Глодарите (тарбагани, мрмоти, гербили, гофери, стаорци и домашни глувци) и животните (камили, мачки, лисици, зајаци, ежи, итн.) се лесно подложни на бацилот од чума. Кај лабораториските животни, белите глувци се подложни на инфекции, Заморчиња, зајаци и мајмуни.
Кучињата никогаш не добиваат чума, но го пренесуваат патогенот преку каснувања на инсекти кои цицаат крв - болви. Животното што умира од болест престанува да биде извор на инфекција. Ако глодарите инфицирани со бацили од чума хибернираат, нивната болест станува латентна, а по хибернацијата тие повторно стануваат дистрибутери на патогени. Вкупно има до 250 видови на животни кои се болни, па затоа се извор и резервоар на инфекција.

Ориз. 5. Глодарите се резервоар и извор на патогенот на чумата.

Ориз. 6. Фотографијата покажува знаци на чума кај глодарите: зголемени лимфни јазли и повеќекратни крварења под кожата.

Ориз. 7. На фотографијата малиот џербоа е носител на чумата во Централна Азија.

Ориз. 8. На фотографијата црниот стаорец е носител не само на чума, туку и на лептоспироза, лајшманиоза, салмонелоза, трихиноза итн.
Патишта на инфекција
- Главниот пат на пренос на патогени е преку каснување од болви (пренослив пат).
- Инфекцијата може да навлезе во човечкото тело при работа со болни животни: колење, дерење и сечење (контактен пат).
- Патогени може да навлезат во човечкото тело со контаминирани прехранбени производи како резултат на нивната недоволна термичка обработка.
- Од пациент со пулмонална формаИнфекцијата со чума се шири со капки во воздухот.

Ориз. 9. На фотографијата се гледа болва на човечка кожа.

Ориз. 10. На фотографијата е прикажан моментот на каснување од болва.
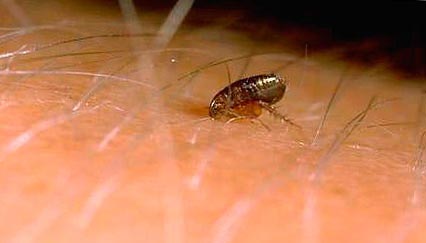
Ориз. 11. Моментот на каснување од болва.
Носачи на патогени
- Носители на патогени се болви (во природата има повеќе од 100 видови на овие членконоги инсекти),
- Некои видови крлежи се носители на патогени.
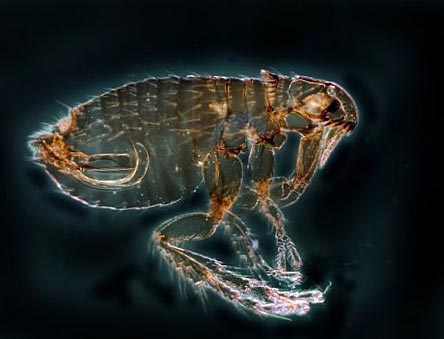
Ориз. 12. На фотографијата болвата е главен носител на чумата. Во природата има повеќе од 100 видови на овие инсекти.

Ориз. 13. На фотографијата гоферската болва е главен носител на чума.
Како настанува инфекција?
Инфекцијата се јавува преку каснување од инсект и триење на неговиот измет и цревната содржина при регургитација за време на хранењето. Кога бактериите се размножуваат во цревната цевка на болвата под влијание на коагулаза (ензим што се лачи од патогени), се формира „приклучок“ што спречува човечка крв да влезе во нејзиното тело. Како резултат на тоа, болвата регургитира згрутчување на кожата на каснатото лице. Инфицираните болви остануваат многу заразни 7 недели до 1 година.

Ориз. 14. На фотографијата појавата на каснување од болва е пуликотична иритација.
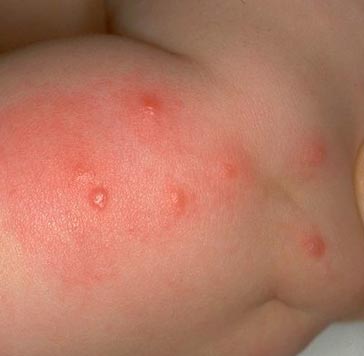
Ориз. 15. На фотографијата се гледа карактеристична серија каснувања од болви.

Ориз. 16. Поглед на потколеницата со каснувања од болви.

Ориз. 17. Изглед на бутот со каснувања од болви.
Човекот како извор на инфекција
- Кога белите дробови се погодени, пациентите стануваат многу заразни. Инфекцијата се шири во околината преку воздушни капки.
- Со бубонската форма на чума, пациентите се малку заразни или воопшто не се заразни. Нема патогени во секретите на погодените лимфни јазли или има многу малку од нив.
Механизми за развој на чума
Способноста на бацилот од чума да формира капсула и антифагоцитна слуз не дозволува макрофагите и леукоцитите активно да се борат со него, како резултат на што патогенот брзо се размножува во органите и ткивата на луѓето и животните.
- Патогените на чумата продираат низ оштетената кожа, а потоа низ лимфниот тракт во лимфните јазли, кои стануваат воспалени и формираат конгломерати (бубои). Воспалението се развива на местото на каснување од инсект.
- Пенетрацијата на патогенот во крвотокот и неговата масивна репродукција доведува до развој на бактериска сепса.
- Од пациент со пневмонична чума, инфекцијата се шири преку капки во воздухот. Бактериите влегуваат во алвеолите и предизвикуваат тешка пневмонија.
- Како одговор на масовната пролиферација на бактерии, телото на пациентот произведува огромен број воспалителни медијатори. Развивање синдром на дисеминирана интраваскуларна коагулација(DIC синдром), во кој сите се засегнати внатрешни органи. Хеморагиите во срцевиот мускул и надбубрежните жлезди претставуваат посебна опасност за телото. Развиениот инфективно-токсичен шок предизвикува смрт на пациентот.
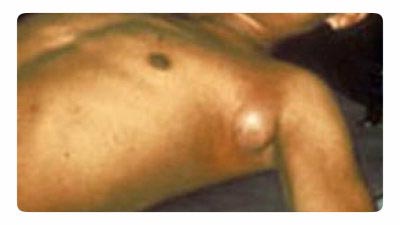
Ориз. 18. На фотографијата е прикажана бубонската чума. Типично зголемување на лимфниот јазол во аксиларната област.
Симптоми на чума
Болеста се манифестира откако патогенот ќе влезе во телото на 3-6 ден (ретко, но има случаи на болеста да се манифестира на 9-тиот ден). Кога инфекцијата влегува во крвта, периодот на инкубација е неколку часа.
Клиничка слика на почетниот период
- Акутен почеток, високи температури и треска.
- Мијалгија (мускулна болка).
- Измачувачка жед.
- Силен знак на слабост.
- Брз развој на психомоторна агитација („таквите пациенти се нарекуваат луди“). На лицето се појавува маска на ужас („маска од чума“). Летаргијата и апатијата се поретки.
- Лицето станува хиперемично и подуено.
- Јазикот е густо покриен со бела обвивка („кредав јазик“).
- На кожата се појавуваат повеќекратни хеморагии.
- Отчукувањата на срцето значително се зголемуваат. Се појавува аритмија. Крвниот притисок опаѓа.
- Дишењето станува плитко и забрзано (тахипнеа).
- Количината на излачена урина нагло се намалува. Се развива анурија (целосно отсуство на урина).
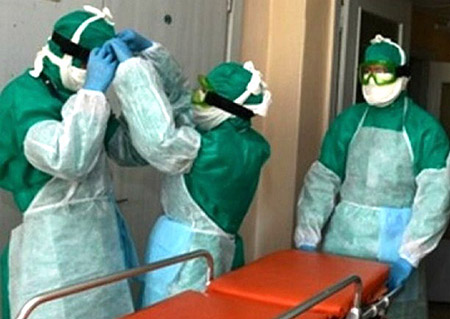
Ориз. 19. На фотографијата помош на болен од чума даваат лекари облечени во одела против чума.
Форми на чума
Локалните форми на болеста
Кожна форма
На местото на каснување од болва или контакт со заразено животно на кожатасе појавува папула, која брзо улцерира. Следно, се појавува црна краста и лузна. Најчесто кожните манифестации се првите знаци на потешки манифестации на чума.
Бубонска форма
Најчеста форма на манифестација на болеста. Зголемени лимфни јазли се појавуваат во близина на местото на каснување од инсект (ингвинални, аксиларни, цервикални). Почесто еден лимфен јазол станува воспален, поретко неколку. Кога неколку лимфни јазли се воспалени одеднаш, се формира болен бубо. Првично, лимфниот јазол има тврда конзистентност, болна при палпација. Постепено омекнува, добивајќи конзистентност како тесто. Следно, лимфниот јазол или се разрешува или станува улцерозен и склерозиран. Од засегнатиот лимфен јазол, инфекцијата може да влезе во крвотокот, со последователен развој на бактериска сепса. Акутна фазаБубонската форма на чума трае околу една недела.

Ориз. 20. Фотографијата ги прикажува зафатените цервикални лимфни јазли (бубои). Повеќекратни хеморагии на кожата.
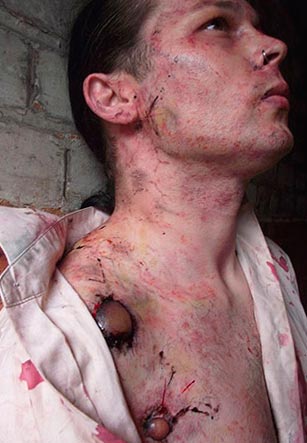
Ориз. 21. На фотографијата, бубонската форма на чума е пораз цервикални лимфни јазли. Повеќекратни хеморагии во кожата.

Ориз. 22. На фотографијата е прикажана бубонската форма на чума.
Заеднички (генерализирани) форми
Кога патогенот влегува во крвотокот, се развиваат широко распространети (генерализирани) форми на чума.
Примарна септичка форма
Ако инфекцијата, заобиколувајќи ги лимфните јазли, веднаш влезе во крвта, тогаш се развива примарната септичка форма на болеста. Интоксикацијата се развива со молскавична брзина. Со масовната пролиферација на патогени во телото на пациентот, се произведуваат огромен број воспалителни медијатори. Ова доведува до развој на синдром на дисеминирана интраваскуларна коагулација (ДИК), кој ги зафаќа сите внатрешни органи. Хеморагиите во срцевиот мускул и надбубрежните жлезди претставуваат посебна опасност за телото. Развиениот инфективно-токсичен шок предизвикува смрт на пациентот.
Секундарна септичка форма на болеста
Кога инфекцијата се шири надвор од погодените лимфни јазли и патогените микроорганизми влегуваат во крвотокот, се развива заразна сепса, која се манифестира нагло влошувањесостојбата на пациентот, зголемени симптоми на интоксикација и развој на DIC синдром. Развиениот инфективно-токсичен шок предизвикува смрт на пациентот.

Ориз. 23. На фотографијата, септичката форма на чума се последиците од синдромот на дисеминирана интраваскуларна коагулација.

Ориз. 24. На фотографијата, септичката форма на чума се последиците од синдромот на дисеминирана интраваскуларна коагулација.
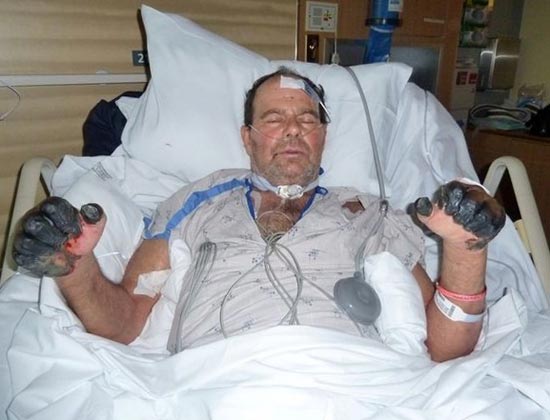
Ориз. 25. 59-годишниот Пол Гејлорд (жител на Портланд, Орегон, САД). Бактериите на чумата влегле во неговото тело од мачка скитник. Како резултат на развојот на секундарна септичка форма на болеста, му биле ампутирани прстите на рацете и нозете.

Ориз. 26. Последици од DIC синдром.
Однадвор дисеминирани форми на болеста
Примарна пулмонална форма
Пневмоничната форма на чума е најтешката и најопасната форма на болеста. Инфекцијата продира во алвеолите преку воздушни капки. Оштетувањето на ткивото на белите дробови е придружено со кашлица и отежнато дишење. Зголемување на телесната температура се јавува со силни морници. Спутумот на почетокот на болеста е густ и проѕирен (стаклестото тело), потоа станува течен и пенлив, измешан со крв. Скудните податоци од физичките прегледи не одговараат на тежината на болеста. Се развива DIC синдром. Внатрешните органи се засегнати. Хеморагиите во срцевиот мускул и надбубрежните жлезди претставуваат посебна опасност за телото. Смртта на пациентот доаѓа од инфективно-токсичен шок.
Кога белите дробови се погодени, пациентите стануваат многу заразни. Тие формираат околу себе фокус на особено опасна заразна болест.
Секундарна пулмонална форма
Тоа е исклучително опасна и тешка форма на болеста. Патогените микроорганизми продираат во ткивото на белите дробови од погодените лимфни јазли или преку крвотокот за време на бактериска сепса. Клиничката слика и исходот на болеста се исти како кај примарната пулмонална форма.
Цревна форма
Постоењето на оваа форма на болеста се смета за контроверзно. Се претпоставува дека инфекцијата се јавува преку консумирање на контаминирани производи. Првично, на позадината на синдромот на интоксикација, се појавуваат болки во стомакот и повраќање. Потоа доаѓа дијареа и бројни нагони (тенезми). Столицата е обилна, мукозно-крвава.
Ориз. 27. Фотографија од костум против чума - специјална опрема за медицински работници при елиминирање на појава на особено опасна заразна болест.
Лабораториска дијагноза на чума
Основа за дијагностицирање на чумата е брзото откривање на бацилот на чумата. Прво се врши бактериоскопија на размаски. Следно, се изолира култура на патогенот, кој ги инфицира експерименталните животни.
Материјал за истражување е содржината на бубо, спутум, крв, измет, парчиња ткиво од органи на починати животни и лешеви.
Бактериоскопија
Предизвикувачкиот агенс на чумата (Yersinia pestis) е биполарни кокобацили во форма на прачка. Анализата за откривање на бацил од чума со директна бактериоскопија е наједноставна и на брз начин. Времето на чекање за резултатот не е повеќе од 2 часа.
Култури од биолошки материјал
Културата на патогенот на чумата е изолирана во специјализирани високобезбедни лаборатории дизајнирани да работат со. Времето на раст на културата на патогенот е два дена. Следно, се врши тест за чувствителност на антибиотици.
Серолошки методи
Употребата на серолошки методи овозможува да се утврди присуството и растот на антителата во крвниот серум на пациентот на патогенот на чума. Времето за добивање резултати е 7 дена.

Ориз. 28. Дијагнозата на чума се спроведува во посебни чувствителни лаборатории.

Ориз. 29. На фотографијата се прикажани предизвикувачките агенси на чумата. Флуоресцентна микроскопија.

Ориз. 30. На фотографијата е прикажана културата на Yersinia pestis.
Имунитет на чума
Антителата против воведувањето на патогенот на чумата се формираат во доволно време доцни датумиразвој на болеста. Имунитетот по болест не е долг или интензивен. Има повторени случаи на болеста, кои се тешки како и првите.
Третман на чума
Пред да започне третманот, пациентот е хоспитализиран во посебна просторија. Медицински персонал, опслужувајќи го пациентот, се облекува во специјално одело против чума.
Антибактериски третман
Антибактерискиот третман започнува со првите знаци и манифестации на болеста. Меѓу антибиотиците, предност се дава на антибактериски лековиаминогликозидна група (стрептомицин), тетрациклинска група (вибромицин, морфоциклин), флуорокинолонска група (ципрофлоксацин), група ансамицин (рифампицин). Антибиотик од групата амфеникол (кортримоксазол) добро се покажа во третманот на кожниот облик на болеста. За септички форми на болеста се препорачува комбинација на антибиотици. Текот на антибактериската терапија е најмалку 7-10 дена.
Третман насочен кон различни фази на развој на патолошкиот процес
Целта на патогенетската терапија е да се намали синдромот на интоксикација со отстранување на токсините од крвта на пациентот.
- Индицирана е администрација на свежо замрзната плазма, протеински лекови, реополиглуцин и други лекови во комбинација со форсирана диуреза.
- Подобрена микроциркулација се постигнува со употреба на трентал во комбинација со салкосерил или пикамилон.
- Ако се развијат хеморагии, веднаш се изведува плазма фереза за да се олесни синдромот на дисеминирана интраваскуларна коагулација.
- Ако крвниот притисок се намали, се препишува допамид. Оваа состојба укажува на генерализација и развој на сепса.
Симптоматски третман
Симптоматскиот третман е насочен кон сузбивање и елиминирање на манифестациите (симптомите) на чумата и, како резултат на тоа, ублажување на страдањата на пациентот. Таа е насочена кон елиминирање на болка, кашлица, отежнато дишење, гушење, тахикардија итн.
Пациентот се смета за здрав ако сите симптоми на болеста исчезнале и 3 негативни резултатибактериолошки истражувања.
Мерки против епидемијата
Идентификацијата на пациент од чума е сигнал за итна акција, која вклучува:
- спроведување на карантински мерки;
- итна изолација на пациентот и спроведување на превентивни антибактериски третмансервисен персонал;
- дезинфекција на изворот на болеста;
- вакцинација на лица во контакт со пациентот.
По вакцинирањето со вакцина против чума, имунитетот трае една година. Повторно вакцинирајте по 6 месеци. лица во ризик реинфекција: овчари, ловци, земјоделски работници и вработени во институции за борба против чума.

Ориз. 31. На фотографијата лекарскиот тим е облечен во одела против чума.
Прогноза на болеста
Прогнозата на чума зависи од следниве фактори:
- форми на болеста,
- започнатото навремено лекување,
- достапност на целиот арсенал на медицински и немедицински третмани.
Најповолна прогноза е за пациенти со зафатеност на лимфните јазли. Стапката на смртност за оваа форма на болеста достигнува 5%. Во септичката форма на болеста, стапката на смртност достигнува 95%.
Чумата се појавува, па дури и со употреба на сите потребни лековии манипулација, болеста често завршува со смрт на пациентот. Патогените на чумата постојано циркулираат во природата и не можат целосно да се уништат и контролираат. Симптомите на чума се различни и зависат од формата на болеста. Бубонската форма на чума е најчеста.
Статии во делот „Особено опасни инфекции“Најпопуларни
Статија за натпреварот „био/мол/текст“:На прв поглед се работи за микроскопска и безопасна бактерија, но во реалноста тоа е безмилосен убиец кој уби речиси една третина од европската популација во 14 век. Yersinia pestis, популарно познат како стап за чума, е предизвикувачкиот агенс на најопасната болест - чума. Уште од античко време Y. pestisСе појавија научни спорови кои продолжуваат до ден-денес. Највпечатливите од нив, како и фактите од животот на еден од најмистериозните микроорганизми, се истакнати во оваа статија.
Забелешка!
Ова дело го освои првото место во категоријата „Најдобра порака за вести“ на натпреварот „bio/mol/text“ 2015 година.
Спонзор на номинацијата „Најдобра статија за механизмите на стареење и долговечност“ е фондацијата „Наука за продолжување на животот“. Наградата од публиката беше спонзорирана од Хеликон.
Спонзори на натпреварот: Биотехнолошка истражувачка лабораторија 3D решенија за биопечатење и научна графика, анимација и моделирање студио Visual Science.
Странец во маска
Y. pestisдолго време се криеше од човечки очи поради многу околности. Во почетокот, големината беше пречка: пред пронаоѓањето на микроскопот од браќата Јансен во 1590* и неговата понатамошна употреба од страна на Хук и Ливенхук (на кои, патем, им се родиле бактериите и протозоите), никој не ни помислил на фактот дека покрај живите објекти видливи за око, постојат и ситни организми. Но, дури и со доаѓањето на оптика, стапчето за чума продолжи да го одржува својот инкогнито статус, обвинувајќи ги бактериите на раѓање Бактерија, БацилусИ Пастерела. во меѓу време Y. pestisшеташе слободно по светот и се занесуваше човечки животиповеќе од војна.
Низ историјата имало три познати пандемии на чума. Првата од нив беше „Јустинијан чума“ (наречена по византискиот владетел Јустинијан I), која го зафати целиот цивилизиран свет од тоа време. Историчарите го датираат од 541-580 година од нашата ера, иако епидемиите на непозната болест го измачуваа човештвото уште два века. Според познатиот векторски истражувач, медицинскиот ентомолог Милан Даниел, на врвот на болеста во Константинопол (сега Истанбул, Турција), секој ден умирале до десет илјади луѓе. Врз основа на современите истражувања, научниците заклучиле дека половина од Европејците умреле долго пред чумата да ја остави истенчената и исцрпена популација.
Втората пандемија, најпозната како Црна смрт, го започна својот напад на Европа во 1346 година. Воведен од Источна Кинаспоред Велики патот на свилатадо Крим, инфекцијата брзо се проби на север и за четири години успеа да ги одземе животите на повеќе од 25 милиони луѓе, што во тоа време изнесуваше една третина од целокупното европско население. Болеста не се откажа четири века - или се криеше или се разгоре (главно во големите градови), талкајќи од земја до земја. Во 1665–1666 година, секој петти лондончанец умрел од бубонска чума; но, и покрај лошата состојба, медицината остана немоќна.
Лица на чума
Во моментов, главните форми на чума се бубонски, пулмоналенИ септички. Повремено се среќаваат и други сорти: кожни, цревни, фарингеални и менингеални. Бубонската чума обично се развива по каснувањето на болвата што ја носи Y. pestisили по ракување со трупови на заразени животни и се карактеризира со воспаление лимфни јазлисо формирање на нивните болни конгломерати - „бубои“, „конуси“ различни големини. Ако третманот не се третира навреме, инфекцијата може да стане генерализирана: се развива сепса (секундарна септикемична чума) или пневмонија (секундарна пневмонска чума). Во вториот случај, спутумот служи како заразна супстанца за други луѓе, кои последователно развиваат примарна пневмонична чума. Токму поради способноста да се пренесува од човек на човек (со капки во воздухот) најголема загриженост предизвикува пулмоналната форма на болеста. Септичките и пулмоналните форми понекогаш се јавуваат со молскавична брзина, а смртта не може да се избегне без итна антибиотска терапија.
Можно е доминацијата на која било форма на чума (доминантно оштетување на еден или друг орган) за време на разни епидемии е поврзана не само со механизмите на пренос на бактерии, туку и со својствата на одреден вид на патоген.
Жртва на мутација
Веќе подолго време е познато дека предок на бацилот од чума е Јерсинија псевдотуберкулоза- ентеропатоген, предизвикувачки агенс на псевдотуберкулоза. Веројатно Y. pestisодвоени од своите предци видови пред околу дваесет илјади години. Причината за еволуцијата беше остра климатска промена во доцниот плеистоцен (кватернерниот период од кенозојската ера): студот беше заменет со топлина, предизвикувајќи реструктуирање на екосистемите; Како по правило, таквите „скокови“ во временските услови ја стимулираат еволуцијата на видовите. Сепак, до неодамна, не беа познати генетските промени кои се клучни за трансформацијата на патогенот кој предизвикува заразна цревна болест во опасен микроорганизам кој може да ги инфицира белите дробови и да предизвика фулминантна сепса.
Еволутивна гранка Y. pestisго проучувале научниците од Универзитетот Нортвестерн во САД. Во студијата на Виндам Латем и Даниел Зимблер, тие откриле дека стекнувањето на еден ген ги трансформира раните форми Y. pestis, веќе малку различни генетски и фенотипски од Y. pseudotuberculosis, во успешен пулмонален патоген. За да го идентификуваат механизмот на „преместување“ на бацилот на чумата од цревата во белите дробови, авторите спровеле експерименти на древни видови бактерии и го анализирале нивното однесување во телото на глувците. Кога се споредуваат соеви кои предизвикуваат пневмонична чума со релативно безопасни предци, откриена е само една, но многу значајна разлика: стекнувањето на површинскиот ген стана критично верверица Пла (цм.кутија) како дел од плазмидот pPCP1. За да се тестира хипотезата, овој ген беше воведен во ДНК на еволутивно претходните соеви - а резултатите ја потврдија вклученоста на Pla протеазата во ефективно оштетување на респираторниот тракт.
Сепак, оваа аквизиција Y. pestisне беше доволно да се научи како да се предизвика најопасната системска инфекција (септичка форма на чума). Се испостави дека е потребно такво подобрување само една (!) замена на аминокиселина во протеинот Pla - I259T . Оваа замена ја оптимизираше протеолитичката активност на протеинот и значително го зголеми инвазивниот потенцијал на бактериите за време на развојот на бубонската чума. Така, научниците веруваат дека пред сè, бактеријата се здобила со својства на пулмонален патоген, провокатор епидемиипневмонична чума, а подоцна, како резултат на дополнителна мутација, се појавија уште поопасни соеви кои предизвикуваат пандемскипулмонална септикемична и бубонска септимична чума.
Сепак, меѓу сите недостатоци Y. pestisНаучниците исто така наоѓаат предности од нејзиниот контакт со луѓе. Во 2014 година во списанието PLoS ONEЕдна статија беше објавена од Шерон де Вит од Универзитетот во Јужна Каролина, во која се наведува дека луѓето кои ја преживеале пандемијата на чума станале сопственици на повеќе добро здравје. Научниците ги испитувале остатоците од луѓето кои живееле пред, за време и по чумата, цртајќи Посебно вниманиеза причините за смртта и состојбата на нивните коски. Резултатите покажаа дека преживеаните од епидемијата, како и нивните потомци, живееле во просек до 75 години и имале завиден имунитет.
Малку за Пла
Слика 1. Механизам на спречување на апоптоза со Pla протеаза Y. pestis. Лево- нормална Fas сигнализација кога Pla е деактивирана, десно- супресија на апоптозата од „работната“ протеаза. FasL- трансмембрански протеин локализиран на површината на лимфоцитите; Фас- FasL рецептор; Пла- протеаза вградена во надворешната мембрана на бактериската клетка. Цртеж од.
Зошто протеазата Pla е класифицирана како вирулентен фактор, т.е. како точнодали таа му помогна на бацилот од чума, кој веќе може да се пофали со богат арсенал на адаптации за просперитет кај цицачите и пренос преку болви? Една од обврските на Пла е активација на плазминоген: добиениот плазмин ги уништува фибринските згрутчувања, што е важно, на пример, за ширење на бактериите од бубоите низ телото.
Неодамна, развојот на примарна белодробна инфекција е поврзан со механизам поврзан со инактивација на апоптотична сигнална молекула наречена Fas лиганд(FasL). Улогата на FasL во клетката е одредена од неговата способност да го активира процесот на апоптоза. Овој протеин, кој ја опфаќа мембраната на активираните цитотоксични Т-лимфоцити и епителните клетки на дишните патишта, има екстрацелуларен домен кој се врзува за FasR рецепторот на површината на другите клетки (главно лимфоцити, но и хепатоцити, рак и некои други), кои, преку активирање на каспазните протеази, 8 и каспаза-3/7 предизвикуваат апоптоза. Ова ја одржува хомеостазата на имуноцитите, ги спречува автоимуните процеси и ги уништува клетките кои изразуваат туѓи антигени.
Пла протеазата го катализира расцепувањето на „работниот“ домен FasL на неколку места и со тоа го инактивира овој протеин - и неговата мембрана и растворлива форма. Така, Pla спречува апоптоза и сродни воспалителни реакции, неопходен за целосен имунолошки одговор, кој придонесува за преживување на патогенот во телото на домаќинот (сл. 1).
Експериментите спроведени на глувци го покажаа следново: бактериите со нормална Pla протеаза придонесоа за намалување на количината на FasL, што доведе до брза колонизација на белите дробови, додека Yersinia со инактивирана Pla се размножуваше побавно. Опишаниот механизам за потиснување на имунолошкиот одговор, според научниците, може да го користат и други патогени, особено предизвикувајќи инфекцииреспираторен тракт. И ова, пак, отвора нови перспективи во борбата против ваквите болести: можете да размислите, на пример, за развој на инхибитори на Pla или воведување дополнителни молекули FasL.
„Такси дома“
Главен носач Y. pestisод глодари до луѓе е болвата (слика 2), а за инсектот ова е присилна „достава на патници“, чија цена е животот на „превозникот“.

Слика 2. Болва се прилепува за крзно на стаорец.Фотографијата е направена со помош на електронски микроскоп и се применува боење. Слика од science.nationalgeographic.com.
Болвите се незаситни крвопијци. Хранењето на поединецот може да трае од една минута до неколку часа; некои видови успеваат да го наполнат својот стомак до крај - толку многу што немаат време ни да го сварат својот крвав ручек. Можеби токму овој факт играше сурова шега со инсектите, но не можеше да дојде во попогодно време. Y. pestis.
Бацилот од чума влегува во телото на болвата за време на неговото хранење и се акумулира во културата, каде што почнува интензивно да се размножува. Во овој случај, бактериите формираат еден вид биофилм - повеќеслојна акумулација на клетки потопени во матрица на егзополисахарид. Овој феномен беше наречен дури и „блок од чума“. Така, кога болвата последователно се храни, крвта не влегува во стомакот - инсектот се чувствува гладен и почесто „излегува на лов“. Заразените болви не живеат долго (ова е разбирливо - не можете да трчате далеку без храна), но за тоа време успеваат да заразат околу 15 животни, вклучително и луѓе.
Ова се случува на следниов начин. Бидејќи крвта не поминува подалеку од биофилмот, таа се акумулира во хранопроводникот и културата. Кога болвата каснува жртва, едноставно нема каде да оди нова порција храна, а дел од претходниот оброк на инсектот заедно со дел од бактерии Y. pestisнавлегува во раната. На бебето му треба само еден час да го „заобиколи“ телото на несреќникот и заедно со крвотокот да навлезе во слезината, црниот дроб и белите дробови. Период на инкубација(времето од навлегувањето на патогенот во организмот до првите клинички манифестации) трае од неколку часа до 12 дена. Дијаграмот за пренос на патогенот* е прикажан на слика 3.
* - За жал, човек може да се натпреварува со болвата во софистицираноста на механизмите на ширење на инфекцијата. Последната голема епидемија на чума се случи во Далечен Истокво 1910-1911 година, но сè уште се случуваат локални епидемии - чумата не е целосно победена, друга работа е што антибиотиците сега се достапни речиси насекаде. Но, како беа елиминирани епидемиите пред „ерата на антибиотици“? Извонредна приказна за борбата против чумата во Советскиот Хадрут (1930) раскажа брилијантниот виролог и доктор Лев Зилбер во своите мемоари. Операција „ОРЕ““. Ова е навистина медицинска (па дури и мала шпионажа - поради посебниот поглед на „партијата и владата“ за вакви настани) детективска приказна, возбудлива и трагична, што ве тера да размислите за концептот „доктор“, особеностите на ерата и несебичната работа спротивносè (дивјаштвото на населението, дивјаштвото на раководството на земјата итн.). Тогаш сè уште можеше да се утврди причината за избувнувањето. Но... какви болви има! Топло препорачуваме да го прочитате. - Ед.
„Верувам, не верувам“
Околу Y. pestisПостојат многу гласини и митови кои лебдат наоколу. На пример, бактеријата се сметаше за виновник на „Атинската чума“ - епидемија што ја зафати Античка Атина во втората година од Пелопонеската војна. Приливот на бегалци во грчкиот град предизвика пренаселеност и пренатрупаност, што несомнено придонесе за нехигиенски услови: немаше време да се следи хигиената, бидејќи главните сили беа насочени кон постигнување воена супериорност над непријателите. Под овие услови, се појави епидемија на „чума“, која Грците ја сфатија како божествена казна за семејното проклетство на Алкмеонидите. Меѓутоа, современите истражувања ја докажуваат неинволвирањето Y. pestisдо епидемија во Античка Грција. Со помош на молекуларната генетска анализа, беше утврдено дека забите* пронајдени во погребите на жртвите од атинската епидемија не содржат ДНК на бацилот на чумата, туку има ДНК на бактерии. Салмонела тифи- патоген тифусна треска.
* - Можете да прочитате повеќе за тоа како се извлекува ДНК од забите во статијата “ » .
Понатамошни контроверзии се појавуваат околу „асистентите“ во дистрибуцијата Y. pestis. Болеста се пренесува преку болви, а болвите се пренесуваат преку глодари. Се веруваше дека европските стаорци (сл. 4), некогаш заразени со чума, служеле како резервоар на инфекција неколку векови, но овој факт сега го оспоруваат норвешките научници. Нилс Кристијан Стенсет од Универзитетот во Осло објаснува дека појавата на чума треба да биде поврзана со временските флуктуации: особено топлите и влажни пролет-летни периоди се карактеризираат со брз развој на растенијата и изобилство на храна, бројот на глодари во такви години значително се зголемува , што значи и чумата се шири побрзо. Студијата на древните записи за климатските промени во Европа и Азија за време на пандемии доведе до заклучок дека во Европа појавата на епидемии навистина одговара на поволните природни услови, но само... во Азија и со стабилно задоцнување од околу 15 години. Ова ни овозможи да заклучиме дека бацилот од чума не бил скриен во европските стаорци многу векови, туку бил увезен од трговци од Азија повторно и повторно. Дали е вистина, оваа хипотезасè уште бара строга научна потврда - Стенсет планира да спроведе генетска анализапосмртните останки на жртвите на европските епидемии на чума и споредување на геномите на патогени;
Стап од чума(Yersinia pestis) - вид на грам-негативни бактерии кои формираат спори, факултативни анаероби. Предизвикувачкиот агенс на бубонска чума, пневмонија (пневмонична чума) и септикемична чума.
Чума на човекот
Кај луѓето, чумата се карактеризира со нагло зголемување на температурата и малаксаност, што може да биде придружено со абдоминална болка, гадење и повраќање. Постојат три главни форми на чума, во зависност од начинот на инфекција: Стапката на смртност од чума доколку не се лекува се движи од 63% до 93%. За време на третманот современи антибиотици- приближно 16%. Навременото лекување со антимикробни лекови како што се аминогликозиди, флуорохинолони или доксициклин значително ја зголемува веројатноста за поволен исход.
Стапката на смртност од чума доколку не се лекува се движи од 63% до 93%. За време на третманот современи антибиотици- приближно 16%. Навременото лекување со антимикробни лекови како што се аминогликозиди, флуорохинолони или доксициклин значително ја зголемува веројатноста за поволен исход. Во XIV-XVII век во Европа, од бубонската чума, според различни проценки, починале од 50 до 75 милиони луѓе. Последната епидемија на чума е забележана на Мадагаскар во летото 2015 година.
Човечка чума во САД
Според соопштението на Центрите за контрола и превенција на болести (ЦДЦ), САД од 25 август 2015 година, меѓу 1 и 17 човечки случаи на чума биле пријавени годишно во Соединетите држави од 2001 до 2012 година (во просек по три случаи годишно ). Во периодот од 1 април 2015 година (до 25 август 2015 година), пријавени се 11 случаи на чума кај луѓето во 6 држави (предизвикувачки агенс Yersinia pestis). 2 случаи се поврзани со посети на националниот парк Јосемит во Калифорнија. Починале 3 пациенти (на возраст од 16, 52 и 79 години). Причината за наглото зголемување на инциденцата на чума во САД во 2015 година, како што е наведено во споменатото издание, не е јасна.Yersinia pestis во МКБ-10
Yersinia pestisсе споменува во Меѓународната класификација на болести МКБ-10 во „Класа I. Некои заразни и паразитски болести“, во блокот „А20-А28 Некои бактериски зоонози“, каде што има наслов со три знаци „А20 Чума“ со објаснување , дека вклучува инфекција предизвикана од Yersinia pestis. Оваа категорија вклучува категории со четири знаци:
дека вклучува инфекција предизвикана од Yersinia pestis. Оваа категорија вклучува категории со четири знаци: - A20.0 Бубонска чума
- А20.1 Целулококутана чума
- А20.2 Пневмонична чума
- А20.3 Менингитис од чума
- A20.7 Септикемична чума
- А20.8 Други форми на чума (со толкување: абортирана чума. Асимптоматска чума. Мала чума)
- A20.9 Чума, неодредена
Дали мала мутација во Yersinia pestis ја промени човечката историја?
Во трудот од 2015 година објавен во списанието Nature Communications, Др. D. Zimbler и Dr. В. Латем од Универзитетот Нортвестерн (САД) го опиша единствениот што го открија генетска карактеристика Yersinia pestis, што фундаментално го промени текот на еволуцијата на микроорганизмите и историјата на човештвото. Во минатото Yersinia pestisне може да предизвика пневмонични форми на чума. Стекнувањето на еден ген за површинскиот протеин Pla доведе до трансформација Yersinia pestisод патоген кој предизвикува цревни заразни болести до микроорганизам поврзан со развој на тешки и смртоносни инфекцииорганите за дишење.Улога Yersinia pestisво Црната смрт се дискутира. Некои тврдат дека Црната смрт се проширила премногу брзо за да биде предизвикана од Yersinia pestis. ДНК на оваа бактерија е пронајдена во забите на оние кои умреле од Црната смрт, додека тестирањето на средновековните останки на луѓето кои починале од други причини не открило позитивна реакцијана Yersinia pestis. Ова го докажува тоа Yersinia pestisе барем фактор кој придонесува за некои (можеби не сите) европски епидемии на чума. Можно е селекцијата од чума да влијае на патогеноста на бактеријата, елиминирајќи ги индивидуите кои биле најподложни на неа.
Достапно во Русија жива вакцинаврз основа на невирулентен вид на чума.
Геном
Достапни се целосни генетски секвенци за различни подвидови на бактеријата: сој KIM (од биовар Medievalis), сој CO92 (од биовар Orientalis добиен од установа за клиничка изолација во САД), сој Antiqua, Непал516, Pestoides F. Хромозомите на се состои од 4.600.755 базни парови, во сој CO92 - 4.653.728 базни парови. Како роднини Y. pseudotuberculosisИ Y. enterocolitica, бактерија Y. pestisсодржи плазмиди pCD1. Покрај тоа, содржи и плазмиди pPCP1И pMT1, кои ги нема кај другите видови од родот Јерсинија. Наведените плазмиди и именуван островот на патогеноста HPI, кодираат протеини кои се причина за патогеноста на бактеријата. Меѓу другото, овие фактори на вирулентност се потребни за бактериска адхезија и вбризгување на протеини во клетката домаќин, бактериска инвазија на клетката домаќин и преземање и врзување на железото добиено од црвените крвни зрнца.
Третман
Од 1947 година, традиционалниот третман во прва фаза за Y. pestisбеа стрептомицин, хлорамфеникол или тетрациклин. Исто така, постојат докази за корист од употребата на доксициклин или гентамицин.
Треба да се забележи дека се изолирани соеви кои се отпорни на еден или два од агенсите наведени погоре и третманот, доколку е можно, треба да се заснова на нивната чувствителност на антибиотици. За некои пациенти, само антибиотскиот третман не е доволен и може да биде потребна циркулаторна, респираторна или бубрежна поддршка.
Напишете рецензија за написот „Чума стап“
Белешки
- Колинс ФМ.Пастерела, Јерсинија и Францисела. Во:Медицинска микробиологија на Барон (Барон С et al , изд.). - 4th ed.. - Univ of Texas Medical Branch, 1996. - ISBN.
- - статија објавена во списанието „Knowledge-Power“ бр. 2 за 2002 година содржи мисли кои ја критикуваат врската помеѓу бактериите и чумата.
- Дранкур М; Абударам Г; Сигнолидагер М; Дутурдагер О; Raoult D. (1998). "". PNAS 95 (21): 12637–12640.
- Дранкур М; Raoult D. (2002). "". Микробите заразуваат. 4 : 105–9.
- . Лента.ру. Преземено 23-10=2015.
- Даниел Л. Зимблер, Џеј А. Шредер, Џастин Л. Еди и Виндам В. Латем.. природата.com. Преземено 13-02=2016.
- . Лента.ру. Преземено 23-10=2015.
- Симон Расмусен.. cell.com. Преземено 13-02=2016.
- Салиерс АА, Вит Д.Д.Бактериска патогенеза: молекуларен пристап. - 2nd ed.. - ASM Press, 2002. - ISBN стр.207-12.
- Велкос С et al.. (2002). "". Вакцина 20 : 2206–2214.
- наслов=Вакцина чума жива, сува | url=http://www.epidemiolog.ru/catalog_vac/index.php?SECTION_ID=&ELEMENT_ID=476
- Супотницки М.В., Супотницкаја Н.С., 2006 година,
- Супотницки М.В., Супотницкаја Н.С., 2006 година,
- Денг В et al.. (2002). "". Весник за бактериологија 184 (16): 4601–4611.
- Пархил Ј et al.. (2001). "". Природата 413 : 523–527.
- Вегле PM. (1948). „Неодамнешниот напредок во третманот на бубонската чума“. Индискиот J Med Sci 2 : 489–94.
- Мајер КФ. (1950). „Модерна терапија на чума“. ЈАМА 144 : 982–5.
- Kilonzo BS, Makundi RH, Mbise TJ. (1992). „Една деценија на измачена епидемиологија и контрола во западните планини Усамбара, северо-источна Танзанија“. Acta Tropica 50 : 323–9.
- Мвенџи В, Батлер Т, Мгема С, et al.(2006). „Третман на чума со гентамицин или доксициклин во рандомизирано клиничко испитување во Танзанија“. Clin Infect Dis 42 : 614–21.
Содржината на статијата
Името е дадено во чест на А. Јерсин. Родот Yersinia вклучува неколку видови, од кои Y. pestis, Y. enterocolitica и Y. pseudotuberculosis се патогени за луѓето. Тие се грам-негативни прачки кои не формираат спори. Тие се разликуваат по биохемиски, антигенски и други карактеристики.
