ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ: ಅದು ಏನು, ಲಕ್ಷಣಗಳು, ಚಿಕಿತ್ಸೆ, ಕಾರಣಗಳು, ಚಿಹ್ನೆಗಳು, ಸಹಾಯ. ಹೃದಯಾಘಾತ
RCHD (ರಿಪಬ್ಲಿಕನ್ ಸೆಂಟರ್ ಫಾರ್ ಹೆಲ್ತ್ ಡೆವಲಪ್ಮೆಂಟ್ ಆಫ್ ಕಝಾಕಿಸ್ತಾನ್ ಗಣರಾಜ್ಯದ ಆರೋಗ್ಯ ಸಚಿವಾಲಯ)
ಆವೃತ್ತಿ: ಕಝಾಕಿಸ್ತಾನ್ ಗಣರಾಜ್ಯದ ಆರೋಗ್ಯ ಸಚಿವಾಲಯದ ಕ್ಲಿನಿಕಲ್ ಪ್ರೋಟೋಕಾಲ್ಗಳು - 2013
ಇತರ ನಿರ್ದಿಷ್ಟಪಡಿಸಿದ ಸ್ಥಳಗಳ ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ (I21.2)
ಕಾರ್ಡಿಯಾಲಜಿ
ಸಾಮಾನ್ಯ ಮಾಹಿತಿ
ಸಣ್ಣ ವಿವರಣೆ
ಸಭೆಯ ನಡಾವಳಿಗಳಿಂದ ಅನುಮೋದಿಸಲಾಗಿದೆ
ಕಝಾಕಿಸ್ತಾನ್ ಗಣರಾಜ್ಯದ ಆರೋಗ್ಯ ಸಚಿವಾಲಯದ ಆರೋಗ್ಯ ಅಭಿವೃದ್ಧಿಯ ತಜ್ಞರ ಆಯೋಗ
ಸಂ.13 ದಿನಾಂಕ 06/28/2013
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ (AHF)- AHF - ಹೃದಯದ ಸಿಸ್ಟೊಲಿಕ್ ಮತ್ತು / ಅಥವಾ ಡಯಾಸ್ಟೊಲಿಕ್ ಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆಯನ್ನು ನಿರ್ಧರಿಸುವ ರೋಗಲಕ್ಷಣಗಳ ತ್ವರಿತ ಆಕ್ರಮಣದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟ ಕ್ಲಿನಿಕಲ್ ಸಿಂಡ್ರೋಮ್ (ಸಿಒ ಕಡಿಮೆಯಾಗಿದೆ, ಸಾಕಷ್ಟು ಅಂಗಾಂಶ ಪರ್ಫ್ಯೂಷನ್, ಶ್ವಾಸಕೋಶದ ಕ್ಯಾಪಿಲ್ಲರಿಗಳಲ್ಲಿ ಹೆಚ್ಚಿದ ಒತ್ತಡ, ಅಂಗಾಂಶಗಳಲ್ಲಿ ನಿಶ್ಚಲತೆ) .
ಹೃದಯದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯ ಇತಿಹಾಸವಿಲ್ಲದ ರೋಗಿಗಳಲ್ಲಿ ಮೊದಲ ಬಾರಿಗೆ AHF (ಡಿ ನೋವೊ) ಅನ್ನು ನಿಯೋಜಿಸಿ, ಜೊತೆಗೆ CHF ನ ತೀವ್ರವಾದ ಡಿಕಂಪೆನ್ಸೇಶನ್. ನಲ್ಲಿ ತ್ವರಿತ ಅಭಿವೃದ್ಧಿ AHF, ಕ್ರಮೇಣ ಹೆಚ್ಚುತ್ತಿರುವ ರೋಗಲಕ್ಷಣಗಳು ಮತ್ತು CHF ನ ತೀವ್ರವಾದ ಕೊಳೆಯುವಿಕೆಗೆ ವ್ಯತಿರಿಕ್ತವಾಗಿ, ದೇಹದಲ್ಲಿ ದ್ರವವನ್ನು ಹಿಡಿದಿಟ್ಟುಕೊಳ್ಳುವ ಯಾವುದೇ ಚಿಹ್ನೆಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುವುದಿಲ್ಲ (ತೀವ್ರ ಮತ್ತು ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆಗಾಗಿ ಯುರೋಪಿಯನ್ ಸೊಸೈಟಿ ಆಫ್ ಕಾರ್ಡಿಯಾಲಜಿಯ ಶಿಫಾರಸುಗಳು, 2012).
ಪರಿಚಯ
ಪ್ರೋಟೋಕಾಲ್ ಹೆಸರು:ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆಗಾಗಿ ಪ್ರೋಟೋಕಾಲ್
ಪ್ರೋಟೋಕಾಲ್ ಕೋಡ್:
ICD-10 ಸಂಕೇತಗಳು:
I50 - ಹೃದಯ ವೈಫಲ್ಯ
I50.0 - ರಕ್ತ ಕಟ್ಟಿ ಹೃದಯ ಸ್ಥಂಭನ
I50.1 - ಎಡ ಕುಹರದ ವೈಫಲ್ಯ
I50.9 ಹೃದಯ ವೈಫಲ್ಯ, ಅನಿರ್ದಿಷ್ಟ
R57.0 ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ
I21.0 - ಮುಂಭಾಗದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಗೋಡೆಯ ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.00 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಮಯೋಕಾರ್ಡಿಯಂನ ಮುಂಭಾಗದ ಗೋಡೆಯ ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.1 - ಕೆಳ ಮಯೋಕಾರ್ಡಿಯಲ್ ಗೋಡೆಯ ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.10 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಕೆಳಮಟ್ಟದ ಹೃದಯ ಸ್ನಾಯುವಿನ ಗೋಡೆಯ ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.2 - ಇತರ ನಿರ್ದಿಷ್ಟಪಡಿಸಿದ ಸೈಟ್ಗಳ ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.20 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಇತರ ನಿಗದಿತ ಸ್ಥಳಗಳ ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.3 - ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್, ಅನಿರ್ದಿಷ್ಟ
I21.30 - ತೀವ್ರವಾದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್, ಅನಿರ್ದಿಷ್ಟ, ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ
I21.4 - ತೀವ್ರವಾದ ಸಬ್ಎಂಡೋಕಾರ್ಡಿಯಲ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.40 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಸಬ್ಎಂಡೋಕಾರ್ಡಿಯಲ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I21.9 - ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್, ಅನಿರ್ದಿಷ್ಟ
I21.90 - ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್, ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಅನಿರ್ದಿಷ್ಟವಾಗಿದೆ
I22.0 - ಮುಂಭಾಗದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಗೋಡೆಯ ಪುನರಾವರ್ತಿತ ಇನ್ಫಾರ್ಕ್ಷನ್
I22.00 ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಪುನರಾವರ್ತಿತ ಮುಂಭಾಗದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I22.1 - ಕೆಳ ಮಯೋಕಾರ್ಡಿಯಲ್ ಗೋಡೆಯ ಪುನರಾವರ್ತಿತ ಇನ್ಫಾರ್ಕ್ಷನ್
I22.10 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಮರುಕಳಿಸುವ ಕೆಳಮಟ್ಟದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I22.8 - ಇತರ ನಿರ್ದಿಷ್ಟ ಸ್ಥಳದ ಮರುಕಳಿಸುವ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು
I22.80 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಮತ್ತೊಂದು ನಿರ್ದಿಷ್ಟ ಸ್ಥಳದ ಮರುಕಳಿಸುವ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು
I22.9 - ಮರುಕಳಿಸುವ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್, ಅನಿರ್ದಿಷ್ಟ
I22.90 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಅನಿರ್ದಿಷ್ಟ ಸ್ಥಳದ ಮರುಕಳಿಸುವ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
I23.0 ತೀವ್ರ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು ತಕ್ಷಣದ ತೊಡಕಾಗಿ ಹೆಮೊಪೆರಿಕಾರ್ಡಿಯಮ್
I23.00 ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು ತಕ್ಷಣದ ತೊಡಕಾಗಿ ಹೆಮೊಪೆರಿಕಾರ್ಡಿಯಮ್
I23.1 ಹೃತ್ಕರ್ಣದ ಸೆಪ್ಟಲ್ ದೋಷವು ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಪ್ರಸ್ತುತ ತೊಡಕು
I23.10 - ಹೃತ್ಕರ್ಣದ ಸೆಪ್ಟಲ್ ದೋಷವು ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಪ್ರಸ್ತುತ ತೊಡಕು
I23.2 ತೀವ್ರ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು ಪ್ರಸ್ತುತ ತೊಡಕಾಗಿ ಕುಹರದ ಸೆಪ್ಟಲ್ ದೋಷ
I23.20 ಕುಹರದ ಸೆಪ್ಟಲ್ ದೋಷವು ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವಿನ ಪ್ರಸ್ತುತ ತೊಡಕು
I23.3 ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಪ್ರಸ್ತುತ ತೊಡಕಾಗಿ ಹೆಮೊಪೆರಿಕಾರ್ಡಿಯಮ್ ಇಲ್ಲದೆ ಹೃದಯದ ಗೋಡೆಯ ಛಿದ್ರ
I23.30 ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು ಸಂಭವಿಸುವಿಕೆಯ ಪ್ರಸ್ತುತ ತೊಡಕಾಗಿ ಹೆಮೊಪೆರಿಕಾರ್ಡಿಯಮ್ ಇಲ್ಲದೆ ಹೃದಯದ ಗೋಡೆಯ ಛಿದ್ರ
I23.4 ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಪ್ರಸ್ತುತ ತೊಡಕಾಗಿ ಚೋರ್ಡಾ ಸ್ನಾಯುರಜ್ಜು ಛಿದ್ರ
I23.40 ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಪ್ರಸ್ತುತ ತೊಡಕಾಗಿ ಚೋರ್ಡಾ ಸ್ನಾಯುರಜ್ಜು ಛಿದ್ರ
I23.5 ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಪ್ರಸ್ತುತ ತೊಡಕಾಗಿ ಪ್ಯಾಪಿಲ್ಲರಿ ಸ್ನಾಯುವಿನ ಛಿದ್ರ
I23.50 ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಪ್ರಸ್ತುತ ತೊಡಕಾಗಿ ಪ್ಯಾಪಿಲ್ಲರಿ ಸ್ನಾಯುವಿನ ಛಿದ್ರ
I23.6 ಹೃತ್ಕರ್ಣದ ಥ್ರಂಬೋಸಿಸ್, ಹೃತ್ಕರ್ಣದ ಅನುಬಂಧ ಮತ್ತು ಕುಹರದ ತೀವ್ರ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು ಪ್ರಸ್ತುತ ತೊಡಕು
I23.60 ಹೃತ್ಕರ್ಣದ ಅನುಬಂಧ ಮತ್ತು ಕುಹರದ ಹೃತ್ಕರ್ಣದ ಥ್ರಂಬೋಸಿಸ್ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವಿನ ಪ್ರಸ್ತುತ ತೊಡಕು
I23.8 - ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಇತರ ನಡೆಯುತ್ತಿರುವ ತೊಡಕುಗಳು
I23.80 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಇತರ ನಡೆಯುತ್ತಿರುವ ತೊಡಕುಗಳು
I24.1 - ಡ್ರೆಸ್ಲರ್ ಸಿಂಡ್ರೋಮ್
I24.10 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಡ್ರೆಸ್ಲರ್ ಸಿಂಡ್ರೋಮ್
I24.8 - ತೀವ್ರವಾದ ರಕ್ತಕೊರತೆಯ ಹೃದಯ ಕಾಯಿಲೆಯ ಇತರ ರೂಪಗಳು
I24.80 - ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ತೀವ್ರವಾದ ರಕ್ತಕೊರತೆಯ ಹೃದಯ ಕಾಯಿಲೆಯ ಇತರ ರೂಪಗಳು
I24.9 ತೀವ್ರವಾದ ರಕ್ತಕೊರತೆಯ ಹೃದಯ ಕಾಯಿಲೆ, ಅನಿರ್ದಿಷ್ಟ
I24.90 ತೀವ್ರವಾದ ರಕ್ತಕೊರತೆಯ ಹೃದಯ ಕಾಯಿಲೆ, ಅನಿರ್ದಿಷ್ಟ
ಪ್ರೋಟೋಕಾಲ್ನಲ್ಲಿ ಬಳಸಲಾದ ಸಂಕ್ಷೇಪಣಗಳು:
ಬಿಪಿ - ರಕ್ತದೊತ್ತಡ
APTT - ಸಕ್ರಿಯ ಭಾಗಶಃ ಥ್ರಂಬೋಪ್ಲ್ಯಾಸ್ಟಿನ್ ಸಮಯ
BAB - ಬೀಟಾ-ಬ್ಲಾಕರ್ಗಳು
VACP - ಇಂಟ್ರಾ-ಮಹಾಪಧಮನಿಯ ಕೌಂಟರ್ಪಲ್ಸೇಟರ್
DZLA - ಜ್ಯಾಮಿಂಗ್ ಒತ್ತಡ ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿ
ಎಸಿಇ ಇನ್ಹಿಬಿಟರ್ - ಆಂಜಿಯೋಟೆನ್ಸಿನ್-ಪರಿವರ್ತಿಸುವ ಕಿಣ್ವ ಪ್ರತಿರೋಧಕ
IHD - ರಕ್ತಕೊರತೆಯ ಹೃದಯ ಕಾಯಿಲೆ
MI - ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್
ಎಲ್ವಿ - ಎಡ ಕುಹರದ
LA - ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿ
ಎಚ್ಎಫ್ - ಹೃದಯ ವೈಫಲ್ಯ
CO - ಹೃದಯದ ಔಟ್ಪುಟ್
SBP - ಸಿಸ್ಟೊಲಿಕ್ ರಕ್ತದೊತ್ತಡ
SI - ಹೃದಯ ಸೂಚ್ಯಂಕ
SPPP - ನಿರಂತರ ಧನಾತ್ಮಕ ಒತ್ತಡದೊಂದಿಗೆ ಸ್ವಾಭಾವಿಕ ಉಸಿರಾಟ
NVPV - ಆಕ್ರಮಣಶೀಲವಲ್ಲದ ಧನಾತ್ಮಕ ಒತ್ತಡದ ವಾತಾಯನ
IVS - ಇಂಟರ್ವೆಂಟ್ರಿಕ್ಯುಲರ್ ಸೆಪ್ಟಮ್
IOC - ರಕ್ತ ಪರಿಚಲನೆಯ ನಿಮಿಷದ ಪರಿಮಾಣ
CAG - ಕಾರನಾರಂಜಿಯೋಗ್ರಫಿ
TPVR - ಒಟ್ಟು ಬಾಹ್ಯ ನಾಳೀಯ ಪ್ರತಿರೋಧ
RV - ಬಲ ಕುಹರದ
ಟಿಎಸ್ - ಹೃದಯ ಕಸಿ
TLT - ಥ್ರಂಬೋಲಿಟಿಕ್ ಚಿಕಿತ್ಸೆ
PE - ಪಲ್ಮನರಿ ಎಂಬಾಲಿಸಮ್
CHF - ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯ
ಮಾನವ ಸಂಪನ್ಮೂಲ - ಹೃದಯ ಬಡಿತ
CVP - ಕೇಂದ್ರ ಸಿರೆಯ ಒತ್ತಡ
ಇಸಿಜಿ - ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಫಿ
EKS - ಪೇಸ್ಮೇಕರ್
ECMO - ಎಕ್ಸ್ಟ್ರಾಕಾರ್ಪೋರಿಯಲ್ ಮೆಂಬರೇನ್ ಆಮ್ಲಜನಕೀಕರಣ
ಎಕೋಸಿಜಿ - ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿ
NYHA - ನ್ಯೂಯಾರ್ಕ್ ಹಾರ್ಟ್ ಅಸೋಸಿಯೇಷನ್
CPAP - ನಿರಂತರ ಧನಾತ್ಮಕ ವಾಯುಮಾರ್ಗದ ಒತ್ತಡ
NIPPV - ಆಕ್ರಮಣಶೀಲವಲ್ಲದ ಧನಾತ್ಮಕ ಒತ್ತಡದ ವಾತಾಯನ
ಪ್ರೋಟೋಕಾಲ್ ಅಭಿವೃದ್ಧಿ ದಿನಾಂಕ:ಏಪ್ರಿಲ್ 2013
ಪ್ರೋಟೋಕಾಲ್ ಬಳಕೆದಾರರು:ಹೃದ್ರೋಗ ತಜ್ಞರು, ಹೃದಯ ಶಸ್ತ್ರಚಿಕಿತ್ಸಕರು, ಅರಿವಳಿಕೆ ತಜ್ಞರು-ಪುನರುಜ್ಜೀವನಕಾರರು, ಚಿಕಿತ್ಸಕರು
ಹಿತಾಸಕ್ತಿ ಸಂಘರ್ಷದ ಸೂಚನೆ:ಇಲ್ಲವಾಗಿದೆ.
ಕೋಷ್ಟಕ 1.ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಪ್ರಚೋದಿಸುವ ಅಂಶಗಳು ಮತ್ತು ಕಾರಣಗಳು 
ವರ್ಗೀಕರಣ
ತೀವ್ರವಾದ ರಕ್ತಪರಿಚಲನಾ ವೈಫಲ್ಯವು ಈ ಕೆಳಗಿನ ಷರತ್ತುಗಳಲ್ಲಿ ಒಂದರಿಂದ ವ್ಯಕ್ತವಾಗಬಹುದು:
I. ತೀವ್ರ ಕೊಳೆತ ಹೃದಯ ವೈಫಲ್ಯ(ಡಿ ನೋವೋ ಅಥವಾ CHF ನ ಡಿಕಂಪೆನ್ಸೇಶನ್ ಆಗಿ) AHF ನ ವಿಶಿಷ್ಟವಾದ ದೂರುಗಳು ಮತ್ತು ರೋಗಲಕ್ಷಣಗಳೊಂದಿಗೆ ಮಧ್ಯಮ ಮತ್ತು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ, ಪಲ್ಮನರಿ ಎಡಿಮಾ ಅಥವಾ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟಿನ ಮಾನದಂಡಗಳನ್ನು ಪೂರೈಸುವುದಿಲ್ಲ.
II. ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಹೃದಯ ವೈಫಲ್ಯ:ಹೃದಯಾಘಾತದ ದೂರುಗಳು ಮತ್ತು ರೋಗಲಕ್ಷಣಗಳು ತುಲನಾತ್ಮಕವಾಗಿ ಸಂರಕ್ಷಿಸಲ್ಪಟ್ಟ LV ಕ್ರಿಯೆಯೊಂದಿಗೆ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಇರುತ್ತವೆ. ಎದೆಯ ಕ್ಷ-ಕಿರಣದಲ್ಲಿ ಪಲ್ಮನರಿ ಎಡಿಮಾದ ಯಾವುದೇ ಲಕ್ಷಣಗಳಿಲ್ಲ.
III. ಪಲ್ಮನರಿ ಎಡಿಮಾ(ಎದೆಯ ಕ್ಷ-ಕಿರಣದಿಂದ ದೃಢೀಕರಿಸಲ್ಪಟ್ಟಿದೆ) ತೀವ್ರವಾದ ಉಸಿರಾಟದ ವೈಫಲ್ಯ, ಆರ್ಥೋಪ್ನಿಯಾ, ಶ್ವಾಸಕೋಶದಲ್ಲಿ ಉಬ್ಬಸದಿಂದ ಕೂಡಿರುತ್ತದೆ, ಆದರೆ ಚಿಕಿತ್ಸೆಯ ಮೊದಲು ರಕ್ತದ ಆಮ್ಲಜನಕದ ಶುದ್ಧತ್ವದ ಮಟ್ಟವು ಸಾಮಾನ್ಯವಾಗಿ 90% ಕ್ಕಿಂತ ಕಡಿಮೆಯಿರುತ್ತದೆ.
IV. ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ- AHF ನ ತೀವ್ರ ಅಭಿವ್ಯಕ್ತಿ. ಇದು ಕ್ಲಿನಿಕಲ್ ಸಿಂಡ್ರೋಮ್ ಆಗಿದ್ದು, 90-100 mm Hg ಗಿಂತ ಕಡಿಮೆ ಸಂಕೋಚನದ ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ಇಳಿಕೆ ಕಂಡುಬರುತ್ತದೆ. ಅಂಗಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳ ಪರ್ಫ್ಯೂಷನ್ ಕಡಿಮೆಯಾದ ಚಿಹ್ನೆಗಳು ಇವೆ (ಶೀತ ಚರ್ಮ, ಆಲಿಗೋನುರಿಯಾ, ಆಲಸ್ಯ ಮತ್ತು ಆಲಸ್ಯ). ಅದೇ ಸಮಯದಲ್ಲಿ, ಹೃದಯದ ಸೂಚ್ಯಂಕವು ಕಡಿಮೆಯಾಗುತ್ತದೆ (ಸಾಮಾನ್ಯವಾಗಿ 1 m2 ಗೆ 2.2 l / min) ಮತ್ತು ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿ ಬೆಣೆಯ ಒತ್ತಡವು ಹೆಚ್ಚಾಗುತ್ತದೆ (> 18-20 mm Hg). ಎರಡನೆಯದು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತವನ್ನು ಹೈಪೋವೊಲೆಮಿಯಾದೊಂದಿಗೆ ಇದೇ ರೀತಿಯ ಸ್ಥಿತಿಯಿಂದ ಪ್ರತ್ಯೇಕಿಸುತ್ತದೆ. ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದ ರೋಗಕಾರಕದಲ್ಲಿನ ಮುಖ್ಯ ಲಿಂಕ್ ಹೃದಯದ ಉತ್ಪಾದನೆಯಲ್ಲಿನ ಇಳಿಕೆಯಾಗಿದೆ, ಇದು ಬಾಹ್ಯ ವ್ಯಾಸೋಕನ್ಸ್ಟ್ರಿಕ್ಷನ್ ಮೂಲಕ ಸರಿದೂಗಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ, ಇದು ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಹೈಪೋಪರ್ಫ್ಯೂಷನ್ನಲ್ಲಿ ಗಮನಾರ್ಹ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅಂತೆಯೇ, ಚಿಕಿತ್ಸೆಯ ಮುಖ್ಯ ಗುರಿಗಳು ಹೃದಯದ ಕುಹರಗಳ ಭರ್ತಿಯ ಒತ್ತಡವನ್ನು ಉತ್ತಮಗೊಳಿಸುವುದು, ರಕ್ತದೊತ್ತಡವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವುದು ಮತ್ತು ಹೃದಯದ ಉತ್ಪಾದನೆಯಲ್ಲಿನ ಇಳಿಕೆಗೆ ಕಾರಣವಾದ ಕಾರಣಗಳನ್ನು ತೆಗೆದುಹಾಕುವುದು.
V. ಹೆಚ್ಚಿನ ಹೃದಯದ ಉತ್ಪಾದನೆಯೊಂದಿಗೆ HFಸಾಮಾನ್ಯವಾಗಿ ಹೆಚ್ಚಿದ ಹೃದಯ ಬಡಿತದೊಂದಿಗೆ (ಆರ್ಹೆತ್ಮಿಯಾ, ಥೈರೊಟಾಕ್ಸಿಕೋಸಿಸ್, ರಕ್ತಹೀನತೆ, ಪ್ಯಾಗೆಟ್ಸ್ ಕಾಯಿಲೆ, ಐಟ್ರೋಜೆನಿಕ್ ಮತ್ತು ಇತರ ಕಾರ್ಯವಿಧಾನಗಳಿಂದಾಗಿ), ಬೆಚ್ಚಗಿನ ತುದಿಗಳು, ಶ್ವಾಸಕೋಶದಲ್ಲಿ ದಟ್ಟಣೆ ಮತ್ತು ಕೆಲವೊಮ್ಮೆ ಕಡಿಮೆಯಾದ ರಕ್ತದೊತ್ತಡ (ಸೆಪ್ಟಿಕ್ ಆಘಾತದಂತೆ) ಹೆಚ್ಚಿದ ಹೃದಯದ ಉತ್ಪಾದನೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
VI. ಬಲ ಕುಹರದ ಹೃದಯ ವೈಫಲ್ಯಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಪಂಪಿಂಗ್ ವೈಫಲ್ಯದಿಂದಾಗಿ (ಮಯೋಕಾರ್ಡಿಯಲ್ ಹಾನಿ ಅಥವಾ ಹೆಚ್ಚಿನ ಹೊರೆ - ಪಿಇ, ಇತ್ಯಾದಿ) ಕಡಿಮೆ ಹೃದಯದ ಉತ್ಪಾದನೆಯ ಸಿಂಡ್ರೋಮ್ನಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಕಂಠನಾಳಗಳಲ್ಲಿ ಹೆಚ್ಚಿದ ಸಿರೆಯ ಒತ್ತಡ, ಹೆಪಟೊಮೆಗಾಲಿ ಮತ್ತು ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್.
ಟಿ. ಕಿಲ್ಲಿಪ್ ವರ್ಗೀಕರಣ(1967) ವೈದ್ಯಕೀಯ ಚಿಹ್ನೆಗಳು ಮತ್ತು ಎದೆಯ ಕ್ಷ-ಕಿರಣ ಸಂಶೋಧನೆಗಳನ್ನು ಆಧರಿಸಿದೆ.
ವರ್ಗೀಕರಣವು ಪ್ರಾಥಮಿಕವಾಗಿ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನಲ್ಲಿನ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಅನ್ವಯಿಸುತ್ತದೆ, ಆದರೆ ಡಿ ನೊವೊ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಅನ್ವಯಿಸಬಹುದು.
ತೀವ್ರತೆಯ ನಾಲ್ಕು ಹಂತಗಳಿವೆ (ವರ್ಗಗಳು):
ಹಂತ I- ಹೃದಯ ವೈಫಲ್ಯದ ಯಾವುದೇ ಲಕ್ಷಣಗಳಿಲ್ಲ;
ಹಂತ II- CH (ಶ್ವಾಸಕೋಶದ ಕ್ಷೇತ್ರಗಳ ಕೆಳಗಿನ ಅರ್ಧಭಾಗದಲ್ಲಿ ಆರ್ದ್ರ ರೇಲ್ಸ್, ಟೋನ್ III, ಶ್ವಾಸಕೋಶದಲ್ಲಿ ಸಿರೆಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಚಿಹ್ನೆಗಳು);
ಹಂತ III- ತೀವ್ರ HF (ಸ್ಪಷ್ಟ ಪಲ್ಮನರಿ ಎಡಿಮಾ, ತೇವಾಂಶವುಳ್ಳ ರೇಲ್ಗಳು ಶ್ವಾಸಕೋಶದ ಕ್ಷೇತ್ರಗಳ ಕೆಳಗಿನ ಅರ್ಧಕ್ಕಿಂತ ಹೆಚ್ಚು ಹರಡುತ್ತವೆ);
ಹಂತ IV- ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ (ಬಾಹ್ಯ ವ್ಯಾಸೋಕನ್ಸ್ಟ್ರಿಕ್ಷನ್ ಚಿಹ್ನೆಗಳೊಂದಿಗೆ SBP 90 mm Hg: ಒಲಿಗುರಿಯಾ, ಸೈನೋಸಿಸ್, ಬೆವರುವುದು).
J. S. ಫಾರೆಸ್ಟರ್ ವರ್ಗೀಕರಣ(1977) ಬಾಹ್ಯ ಹೈಪೋಪರ್ಫ್ಯೂಷನ್ನ ತೀವ್ರತೆ, ಶ್ವಾಸಕೋಶದಲ್ಲಿ ದಟ್ಟಣೆಯ ಉಪಸ್ಥಿತಿ, ಕಡಿಮೆಯಾದ ಕ್ಲಿನಿಕಲ್ ಚಿಹ್ನೆಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ಆಧರಿಸಿದೆ. ಹೃದಯ ಸೂಚ್ಯಂಕ(SI) ≤ 2.2 L/min/m2 ಮತ್ತು ಎಲಿವೇಟೆಡ್ ಪಲ್ಮನರಿ ಆರ್ಟರಿ ವೆಡ್ಜ್ ಒತ್ತಡ (PWP) > 18 mmHg. ಕಲೆ.
ರೂಢಿ (ಗುಂಪು I), ಪಲ್ಮನರಿ ಎಡಿಮಾ (ಗುಂಪು II), ಹೈಪೋವೊಲೆಮಿಕ್ ಮತ್ತು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ (ಕ್ರಮವಾಗಿ ಗುಂಪು III ಮತ್ತು IV) ಅನ್ನು ನಿಯೋಜಿಸಿ.
ಸ್ಥಿತಿಯನ್ನು ಸ್ಥಿರಗೊಳಿಸಿದ ನಂತರ, ರೋಗಿಗಳಿಗೆ NYHA ಪ್ರಕಾರ ಹೃದಯ ವೈಫಲ್ಯದ ಕ್ರಿಯಾತ್ಮಕ ವರ್ಗವನ್ನು ನಿಗದಿಪಡಿಸಲಾಗಿದೆ
ಕೋಷ್ಟಕ 2.ನ್ಯೂಯಾರ್ಕ್ ಹಾರ್ಟ್ ಅಸೋಸಿಯೇಷನ್ (NYHA) ವರ್ಗೀಕರಣ. 
ರೋಗನಿರ್ಣಯ
II. ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆಗಾಗಿ ವಿಧಾನಗಳು, ವಿಧಾನಗಳು ಮತ್ತು ವಿಧಾನಗಳು
ಮೂಲಭೂತ ಮತ್ತು ಹೆಚ್ಚುವರಿ ರೋಗನಿರ್ಣಯ ಕ್ರಮಗಳ ಪಟ್ಟಿ
ಕೋಷ್ಟಕ 1- ಮೂಲಭೂತ ಮತ್ತು ಹೆಚ್ಚುವರಿ ರೋಗನಿರ್ಣಯ ಕ್ರಮಗಳ ಪಟ್ಟಿ 

ರೋಗನಿರ್ಣಯದ ಮಾನದಂಡಗಳು
ದೂರುಗಳು ಮತ್ತು ಇತಿಹಾಸ:
ಉಸಿರಾಟದ ತೊಂದರೆ / ಉಸಿರುಗಟ್ಟುವಿಕೆ, ಒಣ ಕೆಮ್ಮು, ಹೆಮೊಪ್ಟಿಸಿಸ್, ಸಾವಿನ ಭಯದ ಬಗ್ಗೆ ದೂರುಗಳು ಸಾಧ್ಯ. ಪಲ್ಮನರಿ ಎಡಿಮಾದ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ, ಕೆಮ್ಮು ನೊರೆಗೂಡಿದ ಕಫದೊಂದಿಗೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಆಗಾಗ್ಗೆ ಬಣ್ಣದಲ್ಲಿ ಗುಲಾಬಿ ಬಣ್ಣ. ರೋಗಿಯು ಬಲವಂತದ ಕುಳಿತುಕೊಳ್ಳುವ ಸ್ಥಾನವನ್ನು ಪಡೆದುಕೊಳ್ಳುತ್ತಾನೆ.
ದೈಹಿಕ ಪರೀಕ್ಷೆ:
ದೈಹಿಕ ಪರೀಕ್ಷೆಯ ಸಮಯದಲ್ಲಿ, ಹೃದಯದ ಶಬ್ದಗಳ ಗುಣಮಟ್ಟ, III ಮತ್ತು IV ಟೋನ್ಗಳ ಉಪಸ್ಥಿತಿ, ಗೊಣಗುವಿಕೆ ಮತ್ತು ಅವುಗಳ ಸ್ವಭಾವದ ನಿರ್ಣಯದೊಂದಿಗೆ ಹೃದಯದ ಸ್ಪರ್ಶ ಮತ್ತು ಆಸ್ಕಲ್ಟೇಶನ್ಗೆ ವಿಶೇಷ ಗಮನ ನೀಡಬೇಕು.
ಬಾಹ್ಯ ಪರಿಚಲನೆ, ತಾಪಮಾನದ ಸ್ಥಿತಿಯನ್ನು ವ್ಯವಸ್ಥಿತವಾಗಿ ನಿರ್ಣಯಿಸುವುದು ಮುಖ್ಯವಾಗಿದೆ ಚರ್ಮ, ಹೃದಯದ ಕುಹರಗಳನ್ನು ತುಂಬುವ ಮಟ್ಟ. ಉನ್ನತ ವೆನಾ ಕ್ಯಾವದಲ್ಲಿ ಅಳೆಯಲಾದ ಸಿರೆಯ ಒತ್ತಡವನ್ನು ಬಳಸಿಕೊಂಡು RV ಭರ್ತಿ ಮಾಡುವ ಒತ್ತಡವನ್ನು ಅಂದಾಜು ಮಾಡಬಹುದು. ಆದಾಗ್ಯೂ, ಫಲಿತಾಂಶವನ್ನು ಅರ್ಥೈಸುವಾಗ ಎಚ್ಚರಿಕೆ ವಹಿಸಬೇಕು, ಏಕೆಂದರೆ ಹೆಚ್ಚಿದ ಕೇಂದ್ರ ಸಿರೆಯ ಒತ್ತಡ (ಸಿವಿಪಿ) ಸಿರೆಗಳ ದುರ್ಬಲ ಅನುಸರಣೆ ಮತ್ತು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ನಂತರದ ಅಸಮರ್ಪಕ ಭರ್ತಿಯಿಂದಾಗಿರಬಹುದು. ಶ್ವಾಸಕೋಶದ ಆಸ್ಕಲ್ಟೇಶನ್ ಮತ್ತು/ಅಥವಾ ಎದೆಯ ಕ್ಷ-ಕಿರಣದಲ್ಲಿ ಶ್ವಾಸಕೋಶದ ದಟ್ಟಣೆಯ ಪುರಾವೆಗಳ ಮೇಲೆ ಕ್ರ್ಯಾಕಲ್ಸ್ ಇರುವಿಕೆಯಿಂದ ಎಲ್ವಿ ತುಂಬುವಿಕೆಯ ಒತ್ತಡವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಆದಾಗ್ಯೂ, ವೇಗವಾಗಿ ಬದಲಾಗುತ್ತಿರುವ ಪರಿಸರದಲ್ಲಿ ಕ್ಲಿನಿಕಲ್ ಮೌಲ್ಯಮಾಪನಹೃದಯದ ಎಡ ಭಾಗಗಳ ಭರ್ತಿಯ ಪ್ರಮಾಣವು ತಪ್ಪಾಗಿರಬಹುದು.
ಕೋಷ್ಟಕ 2- ವಿವಿಧ ರೀತಿಯ AHF ನಲ್ಲಿ ಕ್ಲಿನಿಕಲ್ ಮತ್ತು ಹೆಮೊಡೈನಮಿಕ್ ಚಿಹ್ನೆಗಳು 
ಸೂಚನೆ:* ಕಡಿಮೆ CO ಸಿಂಡ್ರೋಮ್ ಮತ್ತು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದ ನಡುವಿನ ವ್ಯತ್ಯಾಸವು ವ್ಯಕ್ತಿನಿಷ್ಠವಾಗಿದೆ; ನಿರ್ದಿಷ್ಟ ರೋಗಿಯನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡುವಾಗ, ಈ ವರ್ಗೀಕರಣದ ಅಂಶಗಳು ಭಾಗಶಃ ಹೊಂದಿಕೆಯಾಗಬಹುದು.
ಇಸಿಜಿ
12-ಲೀಡ್ ECG ಹೃದಯದ ಲಯವನ್ನು ನಿರ್ಧರಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ ಮತ್ತು ಕೆಲವೊಮ್ಮೆ AHF ನ ಎಟಿಯಾಲಜಿಯನ್ನು ಸ್ಪಷ್ಟಪಡಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಕೋಷ್ಟಕ 6 HF ನಲ್ಲಿ ಅತ್ಯಂತ ಸಾಮಾನ್ಯವಾದ ECG ಬದಲಾವಣೆಗಳು. 

ಎದೆಯ ಕ್ಷ - ಕಿರಣ
ಹೃದಯದ ನೆರಳಿನ ಗಾತ್ರ ಮತ್ತು ಸ್ಪಷ್ಟತೆ, ಹಾಗೆಯೇ ಶ್ವಾಸಕೋಶದಲ್ಲಿ ರಕ್ತದ ದಟ್ಟಣೆಯ ತೀವ್ರತೆಯನ್ನು ನಿರ್ಣಯಿಸಲು AHF ಹೊಂದಿರುವ ಎಲ್ಲಾ ರೋಗಿಗಳಲ್ಲಿ ಎದೆಯ ಕ್ಷ-ಕಿರಣವನ್ನು ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ನಡೆಸಬೇಕು. ಇದು ರೋಗನಿರ್ಣಯದ ಅಧ್ಯಯನರೋಗನಿರ್ಣಯವನ್ನು ಖಚಿತಪಡಿಸಲು ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲು ಇದನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಎದೆಯ ಕ್ಷ-ಕಿರಣವು ಉರಿಯೂತದ ಶ್ವಾಸಕೋಶದ ಕಾಯಿಲೆಯಿಂದ ಎಡ ಕುಹರದ ವೈಫಲ್ಯವನ್ನು ಪ್ರತ್ಯೇಕಿಸುತ್ತದೆ. ಅದನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುವುದು ಮುಖ್ಯ ವಿಕಿರಣಶಾಸ್ತ್ರದ ಚಿಹ್ನೆಗಳುಶ್ವಾಸಕೋಶದಲ್ಲಿನ ದಟ್ಟಣೆಯು ಶ್ವಾಸಕೋಶದ ಕ್ಯಾಪಿಲ್ಲರಿಗಳಲ್ಲಿ ಹೆಚ್ಚಿದ ಒತ್ತಡದ ನಿಖರವಾದ ಪ್ರತಿಫಲನವಲ್ಲ. ಅವರು 25 mm Hg ವರೆಗೆ PAWP ಯಲ್ಲಿ ಇಲ್ಲದಿರಬಹುದು. ಕಲೆ. ಮತ್ತು ಚಿಕಿತ್ಸೆಗೆ ಸಂಬಂಧಿಸಿದ ಅನುಕೂಲಕರ ಹಿಮೋಡೈನಮಿಕ್ ಬದಲಾವಣೆಗಳಿಗೆ ತಡವಾಗಿ ಪ್ರತಿಕ್ರಿಯಿಸಿ (12 ಗಂಟೆಗಳವರೆಗೆ ವಿಳಂಬವಾಗಬಹುದು).
ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿ (EchoCG)
ರಚನಾತ್ಮಕ ಮತ್ತು ನಿರ್ಧರಿಸಲು EchoCG ಅವಶ್ಯಕ ಕ್ರಿಯಾತ್ಮಕ ಬದಲಾವಣೆಗಳು DOS ನ ಆಧಾರವಾಗಿದೆ. ಹೃದಯದ ಕುಹರಗಳ ಸ್ಥಳೀಯ ಮತ್ತು ಸಾಮಾನ್ಯ ಕಾರ್ಯ, ಕವಾಟಗಳ ರಚನೆ ಮತ್ತು ಕಾರ್ಯ, ಪೆರಿಕಾರ್ಡಿಯಂನ ರೋಗಶಾಸ್ತ್ರ, MI ಯ ಯಾಂತ್ರಿಕ ತೊಡಕುಗಳನ್ನು ನಿರ್ಣಯಿಸಲು ಮತ್ತು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಲು ಇದನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ವಾಲ್ಯೂಮೆಟ್ರಿಕ್ ರಚನೆಗಳುಹೃದಯಗಳು. ಮಹಾಪಧಮನಿಯ ಅಥವಾ LA ಬಾಹ್ಯರೇಖೆಗಳ ಚಲನೆಯ ವೇಗದಿಂದ CO ಅನ್ನು ಅಂದಾಜು ಮಾಡಬಹುದು. ಡಾಪ್ಲರ್ ಅಧ್ಯಯನದೊಂದಿಗೆ - LA ನಲ್ಲಿನ ಒತ್ತಡವನ್ನು ನಿರ್ಧರಿಸಲು (ಟ್ರೈಸ್ಕಪಿಡ್ ರಿಗರ್ಗಿಟೇಶನ್ನ ಜೆಟ್ ಪ್ರಕಾರ) ಮತ್ತು ಎಡ ಕುಹರದ ಪೂರ್ವ ಲೋಡ್ ಅನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಿ. ಆದಾಗ್ಯೂ, AHF ನಲ್ಲಿನ ಈ ಅಳತೆಗಳ ಸಿಂಧುತ್ವವನ್ನು ಬಲ ಹೃದಯದ ಕ್ಯಾತಿಟೆರೈಸೇಶನ್ ಮೂಲಕ ಪರಿಶೀಲಿಸಲಾಗಿಲ್ಲ (ಕೋಷ್ಟಕ 4).
ಕೋಷ್ಟಕ 4- ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿಯಿಂದ ಪತ್ತೆಯಾದ ವಿಶಿಷ್ಟ ಅಸಹಜತೆಗಳು 
ಪ್ರಮುಖ ಹೆಮೊಡೈನಮಿಕ್ ನಿಯತಾಂಕವೆಂದರೆ ಎಲ್ವಿ ಇಎಫ್, ಇದು ಎಲ್ವಿ ಮಯೋಕಾರ್ಡಿಯಂನ ಸಂಕೋಚನವನ್ನು ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ. "ಸರಾಸರಿ" ಸೂಚಕವಾಗಿ, ಸಿಂಪ್ಸನ್ ಪ್ರಕಾರ 2-ಆಯಾಮದ EchoCG ವಿಧಾನದಿಂದ ಲೆಕ್ಕಾಚಾರ ಮಾಡಲಾದ 45% ನಷ್ಟು LV EF ನ "ಸಾಮಾನ್ಯ" ಮಟ್ಟವನ್ನು ನಾವು ಶಿಫಾರಸು ಮಾಡಬಹುದು.
ಟ್ರಾನ್ಸ್ಸೊಫೇಜಿಲ್ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿ
ಟ್ರಾನ್ಸ್ಸೊಫೇಜಿಲ್ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿಯನ್ನು ವಾಡಿಕೆಯ ರೋಗನಿರ್ಣಯದ ಸಾಧನವಾಗಿ ಪರಿಗಣಿಸಬಾರದು; ಟ್ರಾನ್ಸ್ಥೊರಾಸಿಕ್ ಪ್ರವೇಶ, ಸಂಕೀರ್ಣವಾದ ಕವಾಟದ ಹಾನಿ, ಶಂಕಿತ ಪ್ರಾಸ್ಥೆಸಿಸ್ ಅಸಮರ್ಪಕ ಕ್ರಿಯೆಯೊಂದಿಗೆ ಸಾಕಷ್ಟು ಸ್ಪಷ್ಟವಾದ ಚಿತ್ರವನ್ನು ಪಡೆದಾಗ ಮಾತ್ರ ಇದನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಆಶ್ರಯಿಸಲಾಗುತ್ತದೆ. ಮಿಟ್ರಲ್ ಕವಾಟ, ಥ್ರಂಬೋಬಾಂಬಲಿಸಮ್ನ ಹೆಚ್ಚಿನ ಅಪಾಯದಲ್ಲಿ ಎಡ ಹೃತ್ಕರ್ಣದ ಅನುಬಂಧದ ಥ್ರಂಬೋಸಿಸ್ ಅನ್ನು ಹೊರಗಿಡಲು.
ದೈನಂದಿನ ಮೇಲ್ವಿಚಾರಣೆಇಸಿಜಿ (ಹೋಲ್ಟರ್ ಮಾನಿಟರಿಂಗ್)
ಸ್ಟ್ಯಾಂಡರ್ಡ್ ಹೋಲ್ಟರ್ ಇಸಿಜಿ ಮಾನಿಟರಿಂಗ್ ರೋಗಲಕ್ಷಣಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ ಮಾತ್ರ ರೋಗನಿರ್ಣಯದ ಅರ್ಥವನ್ನು ಹೊಂದಿದೆ, ಬಹುಶಃ ಆರ್ಹೆತ್ಮಿಯಾಗಳ ಉಪಸ್ಥಿತಿಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ (ಅಡೆತಡೆಗಳ ವ್ಯಕ್ತಿನಿಷ್ಠ ಸಂವೇದನೆಗಳು, ತಲೆತಿರುಗುವಿಕೆ, ಮೂರ್ಛೆ, ಮೂರ್ಛೆ ಇತಿಹಾಸ, ಇತ್ಯಾದಿ.).
ಮ್ಯಾಗ್ನೆಟಿಕ್ ರೆಸೋನೆನ್ಸ್ ಇಮೇಜಿಂಗ್
ಮ್ಯಾಗ್ನೆಟಿಕ್ ರೆಸೋನೆನ್ಸ್ ಇಮೇಜಿಂಗ್ (MRI) ಹೃದಯದ ಪರಿಮಾಣ, ಅದರ ಗೋಡೆಯ ದಪ್ಪ ಮತ್ತು ಎಲ್ವಿ ದ್ರವ್ಯರಾಶಿಯನ್ನು ಲೆಕ್ಕಾಚಾರ ಮಾಡಲು ಲೆಕ್ಕಾಚಾರಗಳ ಗರಿಷ್ಠ ಪುನರುತ್ಪಾದನೆಯೊಂದಿಗೆ ಅತ್ಯಂತ ನಿಖರವಾದ ವಿಧಾನವಾಗಿದೆ, ಈ ನಿಯತಾಂಕದಲ್ಲಿ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿ ಮತ್ತು ರೇಡಿಯೊಐಸೋಟೋಪ್ ಆಂಜಿಯೋಗ್ರಫಿ (RIA) ಅನ್ನು ಮೀರಿಸುತ್ತದೆ. ಜೊತೆಗೆ, ವಿಧಾನವು ಹೃದಯ ಸ್ನಾಯುವಿನ ನೆಕ್ರೋಸಿಸ್ನ ವ್ಯಾಪ್ತಿ, ಅದರ ರಕ್ತ ಪೂರೈಕೆಯ ಸ್ಥಿತಿ ಮತ್ತು ಕಾರ್ಯನಿರ್ವಹಣೆಯ ವೈಶಿಷ್ಟ್ಯಗಳನ್ನು ನಿರ್ಣಯಿಸಲು, ಪೆರಿಕಾರ್ಡಿಯಂನ ದಪ್ಪವಾಗುವುದನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಅನುಮತಿಸುತ್ತದೆ. ರೋಗನಿರ್ಣಯದ MRI ಅನ್ನು ನಡೆಸುವುದು ಇತರ ಇಮೇಜಿಂಗ್ ತಂತ್ರಗಳ ಸಾಕಷ್ಟು ಮಾಹಿತಿ ವಿಷಯದ ಸಂದರ್ಭಗಳಲ್ಲಿ ಮಾತ್ರ ಸಮರ್ಥಿಸಲ್ಪಡುತ್ತದೆ.
ರೇಡಿಯೋಐಸೋಟೋಪ್ ವಿಧಾನಗಳು
ರೇಡಿಯೋನ್ಯೂಕ್ಲೈಡ್ ವೆಂಟ್ರಿಕ್ಯುಲೋಗ್ರಫಿಯನ್ನು ತುಂಬಾ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ ನಿಖರವಾದ ವಿಧಾನ LV EF ನ ನಿರ್ಣಯ ಮತ್ತು ಅದರ ಕಾರ್ಯಸಾಧ್ಯತೆ ಮತ್ತು ರಕ್ತಕೊರತೆಯ ಮಟ್ಟವನ್ನು ನಿರ್ಣಯಿಸಲು ಮಯೋಕಾರ್ಡಿಯಲ್ ಪರ್ಫ್ಯೂಷನ್ ಅನ್ನು ಅಧ್ಯಯನ ಮಾಡುವಾಗ ಹೆಚ್ಚಾಗಿ ನಡೆಸಲಾಗುತ್ತದೆ.
ತಜ್ಞರ ಸಲಹೆಗಾಗಿ ಸೂಚನೆಗಳು:
1. ಆರ್ಹೆತ್ಮಾಲಜಿಸ್ಟ್ ಸಮಾಲೋಚನೆ - ಕಾರ್ಡಿಯಾಕ್ ಆರ್ಹೆತ್ಮಿಯಾ (ಪ್ಯಾರೊಕ್ಸಿಸ್ಮಲ್ ಹೃತ್ಕರ್ಣದ ಟಾಕಿಕಾರ್ಡಿಯಾ, ಹೃತ್ಕರ್ಣದ ಕಂಪನ ಮತ್ತು ಬೀಸು, ಸಿಕ್ ಸೈನಸ್ ಸಿಂಡ್ರೋಮ್) ಉಪಸ್ಥಿತಿ, ECG ಮತ್ತು HMECG ಪ್ರಕಾರ ಪ್ರಾಯೋಗಿಕವಾಗಿ ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗುತ್ತದೆ.
2. ನರವಿಜ್ಞಾನಿಗಳ ಸಮಾಲೋಚನೆ - ಸೆಳೆತದ ಕಂತುಗಳ ಉಪಸ್ಥಿತಿ, ಪರೇಸಿಸ್, ಹೆಮಿಪರೆಸಿಸ್ ಮತ್ತು ಇತರ ನರವೈಜ್ಞಾನಿಕ ಅಸ್ವಸ್ಥತೆಗಳ ಉಪಸ್ಥಿತಿ.
3. ಸಾಂಕ್ರಾಮಿಕ ರೋಗ ತಜ್ಞರ ಸಮಾಲೋಚನೆ - ಚಿಹ್ನೆಗಳ ಉಪಸ್ಥಿತಿ ಸಾಂಕ್ರಾಮಿಕ ರೋಗ(ಉಚ್ಚಾರಣೆ ಕ್ಯಾಥರ್ಹಾಲ್ ವಿದ್ಯಮಾನಗಳು, ಅತಿಸಾರ, ವಾಂತಿ, ದದ್ದು, ಬದಲಾವಣೆ ಜೀವರಾಸಾಯನಿಕ ಸೂಚಕಗಳುರಕ್ತ, ELISA ಪರೀಕ್ಷೆಗಳ ಧನಾತ್ಮಕ ಫಲಿತಾಂಶಗಳು ಗರ್ಭಾಶಯದ ಸೋಂಕುಗಳು, ಹೆಪಟೈಟಿಸ್ ಗುರುತುಗಳು).
4. ಇಎನ್ಟಿ ವೈದ್ಯರೊಂದಿಗೆ ಸಮಾಲೋಚನೆ - ಮೂಗಿನ ರಕ್ತಸ್ರಾವಗಳು, ಮೇಲ್ಭಾಗದ ಶ್ವಾಸೇಂದ್ರಿಯ ಪ್ರದೇಶದ ಸೋಂಕಿನ ಚಿಹ್ನೆಗಳು, ಗಲಗ್ರಂಥಿಯ ಉರಿಯೂತ, ಸೈನುಟಿಸ್.
5. ಹೆಮಟೊಲೊಜಿಸ್ಟ್ನ ಸಮಾಲೋಚನೆ - ರಕ್ತಹೀನತೆ, ಥ್ರಂಬೋಸೈಟೋಸಿಸ್, ಥ್ರಂಬೋಸೈಟೋಪೆನಿಯಾ, ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ ಅಸ್ವಸ್ಥತೆಗಳು, ಹೆಮೋಸ್ಟಾಸಿಸ್ನ ಇತರ ಅಸಹಜತೆಗಳ ಉಪಸ್ಥಿತಿ.
6. ಮೂತ್ರಪಿಂಡಶಾಸ್ತ್ರಜ್ಞರ ಸಮಾಲೋಚನೆ - UTI ಗಾಗಿ ಡೇಟಾದ ಉಪಸ್ಥಿತಿ, ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯದ ಚಿಹ್ನೆಗಳು, ಕಡಿಮೆಯಾದ ಮೂತ್ರವರ್ಧಕ, ಪ್ರೋಟೀನುರಿಯಾ.
7. ಶ್ವಾಸಕೋಶಶಾಸ್ತ್ರಜ್ಞರೊಂದಿಗೆ ಸಮಾಲೋಚನೆ - ಶ್ವಾಸಕೋಶದ ರೋಗಶಾಸ್ತ್ರದ ಉಪಸ್ಥಿತಿ, ಶ್ವಾಸಕೋಶದ ಕಾರ್ಯವು ಕಡಿಮೆಯಾಗುತ್ತದೆ.
8. ನೇತ್ರಶಾಸ್ತ್ರಜ್ಞರೊಂದಿಗೆ ಸಮಾಲೋಚನೆ - ನಿಗದಿತ ತಪಾಸಣೆಕಣ್ಣಿನ ಫಂಡಸ್.
ಪ್ರಯೋಗಾಲಯ ರೋಗನಿರ್ಣಯ
ತೀವ್ರ AHF ಎಲ್ಲಾ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಆಕ್ರಮಣಕಾರಿ ಅನಿಲ ಸಂಯೋಜನೆಯ ಅಂದಾಜು ಅಪಧಮನಿಯ ರಕ್ತ
ಅದನ್ನು ನಿರೂಪಿಸುವ ನಿಯತಾಂಕಗಳ ನಿರ್ಣಯದೊಂದಿಗೆ (PO2, PCO2, pH, ಬೇಸ್ ಕೊರತೆ).
ಅತಿ ಕಡಿಮೆ CO ಮತ್ತು ರಕ್ತನಾಳಗಳ ಸಂಕೋಚನದೊಂದಿಗೆ ಆಘಾತವಿಲ್ಲದ ರೋಗಿಗಳಲ್ಲಿ, ಪಲ್ಸ್ ಆಕ್ಸಿಮೆಟ್ರಿ ಮತ್ತು ಅಂತ್ಯ-ಉಬ್ಬರವಿಳಿತದ CO2 ಪರ್ಯಾಯವಾಗಿರಬಹುದು. ಆಮ್ಲಜನಕದ ಪೂರೈಕೆಯ ಸಮತೋಲನ ಮತ್ತು ಅದರ ಅಗತ್ಯವನ್ನು SvO2 ಮೂಲಕ ನಿರ್ಣಯಿಸಬಹುದು.
ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ ಮತ್ತು ದೀರ್ಘಾವಧಿಯೊಂದಿಗೆ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ಸಿಂಡ್ರೋಮ್ಸಣ್ಣ ಎಜೆಕ್ಷನ್, LA ನಲ್ಲಿ ಮಿಶ್ರ ಸಿರೆಯ ರಕ್ತದ PO2 ಅನ್ನು ನಿರ್ಧರಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಮಟ್ಟಗಳು ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ BNP ಮತ್ತು NT-proBNPಹೆಚ್ಚಿದ ಕುಹರದ ಗೋಡೆಯ ಒತ್ತಡ ಮತ್ತು ವಾಲ್ಯೂಮ್ ಓವರ್ಲೋಡ್ಗೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ ಹೃದಯದ ಕುಹರಗಳಿಂದ ಅವುಗಳ ಬಿಡುಗಡೆಯ ಕಾರಣದಿಂದಾಗಿ ಹೆಚ್ಚಳ. BNP > 100 pg/mL ಮತ್ತು NT-proBNP > 300 pg/mL ಅನ್ನು ಡಿಸ್ಪ್ನಿಯಾದೊಂದಿಗೆ ತುರ್ತು ವಿಭಾಗಕ್ಕೆ ದಾಖಲಾದ ರೋಗಿಗಳಲ್ಲಿ CHF ಅನ್ನು ಖಚಿತಪಡಿಸಲು ಮತ್ತು/ಅಥವಾ ತಳ್ಳಿಹಾಕಲು ಸೂಚಿಸಲಾಗಿದೆ.
ಆದಾಗ್ಯೂ, ವಯಸ್ಸಾದ ರೋಗಿಗಳಲ್ಲಿ, ಈ ಸೂಚಕಗಳನ್ನು ಸಾಕಷ್ಟು ಅಧ್ಯಯನ ಮಾಡಲಾಗಿಲ್ಲ, ಮತ್ತು AHF ನ ಕ್ಷಿಪ್ರ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ, ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಾದ ನಂತರ ಅವರ ರಕ್ತದ ಮಟ್ಟವು ಸಾಮಾನ್ಯವಾಗಿ ಉಳಿಯಬಹುದು. ಇತರ ಸಂದರ್ಭಗಳಲ್ಲಿ, BNP ಅಥವಾ NT-proBNP ಯ ಸಾಮಾನ್ಯ ವಿಷಯವು ಹೆಚ್ಚಿನ ನಿಖರತೆಯೊಂದಿಗೆ CH ಉಪಸ್ಥಿತಿಯನ್ನು ಹೊರಗಿಡಲು ಸಾಧ್ಯವಾಗಿಸುತ್ತದೆ.
BNP ಅಥವಾ NT-proBNP ಯ ಸಾಂದ್ರತೆಯು ಹೆಚ್ಚಾಗಿದ್ದರೆ, ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯ ಮತ್ತು ಸೆಪ್ಟಿಸೆಮಿಯಾ ಸೇರಿದಂತೆ ಇತರ ಕಾಯಿಲೆಗಳ ಅನುಪಸ್ಥಿತಿಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ. ಉನ್ನತ ಮಟ್ಟದ BNP ಅಥವಾ NT-proBNP ಕಳಪೆ ಮುನ್ನರಿವನ್ನು ಸೂಚಿಸುತ್ತದೆ.
ಹೃದಯ ಟ್ರೋಪೋನಿನ್ಗಳುರೋಗನಿರ್ಣಯ ಮತ್ತು ಅಪಾಯದ ಶ್ರೇಣೀಕರಣವನ್ನು ನಿರ್ಧರಿಸುವಲ್ಲಿ ಪ್ರಮುಖವಾಗಿವೆ, ಹಾಗೆಯೇ MI BP ST ಮತ್ತು ಅಸ್ಥಿರ ಆಂಜಿನ ನಡುವಿನ ವ್ಯತ್ಯಾಸವನ್ನು ಸಕ್ರಿಯಗೊಳಿಸಲು. ಟ್ರೊಪೋನಿನ್ಗಳು ಸಾಂಪ್ರದಾಯಿಕ ಕಾರ್ಡಿಯೋಸ್ಪೆಸಿಫಿಕ್ ಕಿಣ್ವಗಳಾದ ಕ್ರಿಯಾಟಿನ್ ಕೈನೇಸ್ (CK), ಮಯೋಕಾರ್ಡಿಯಲ್ ಐಸೊಎಂಜೈಮ್ MB (MB-CK) ಮತ್ತು ಮಯೋಗ್ಲೋಬಿನ್ಗಳಿಗಿಂತ ಹೆಚ್ಚು ನಿರ್ದಿಷ್ಟ ಮತ್ತು ಸೂಕ್ಷ್ಮವಾಗಿರುತ್ತವೆ.
ಕಾರ್ಡಿಯಾಕ್ ಟ್ರೋಪೋನಿನ್ಗಳ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳವು ಮಯೋಕಾರ್ಡಿಯಲ್ ಕೋಶಗಳಿಗೆ ಹಾನಿಯನ್ನು ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ, ಇದು ACS BP ST ನಲ್ಲಿ ಪ್ಲೇಕ್ನ ಛಿದ್ರ ಅಥವಾ ಕಣ್ಣೀರಿನ ಸ್ಥಳದಿಂದ ಪ್ಲೇಟ್ಲೆಟ್ ಥ್ರಂಬಿಯ ದೂರದ ಎಂಬೋಲೈಸೇಶನ್ ಪರಿಣಾಮವಾಗಿರಬಹುದು. ಅಂತೆಯೇ, ಟ್ರೋಪೋನಿನ್ ಅನ್ನು ಸಕ್ರಿಯ ಥ್ರಂಬಸ್ ರಚನೆಯ ಬದಲಿ ಮಾರ್ಕರ್ ಎಂದು ಪರಿಗಣಿಸಬಹುದು. ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ (ಎದೆ ನೋವು, ಇಸಿಜಿ ಬದಲಾವಣೆಗಳು ಅಥವಾ ಹೊಸ ಗೋಡೆಯ ಚಲನೆಯ ಅಸಹಜತೆಗಳು) ಚಿಹ್ನೆಗಳು ಇದ್ದರೆ, ಟ್ರೋಪೋನಿನ್ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳವು MI ಅನ್ನು ಸೂಚಿಸುತ್ತದೆ. MI ರೋಗಿಗಳಲ್ಲಿ, ಟ್ರೋಪೋನಿನ್ಗಳ ಆರಂಭಿಕ ಏರಿಕೆಯು ರೋಗಲಕ್ಷಣಗಳ ಪ್ರಾರಂಭದ ~4 ಗಂಟೆಗಳ ಒಳಗೆ ಸಂಭವಿಸುತ್ತದೆ. ಸುಧಾರಿತ ಮಟ್ಟಸಂಕೋಚನದ ಉಪಕರಣದ ಪ್ರೋಟಿಯೋಲಿಸಿಸ್ನಿಂದಾಗಿ ಟ್ರೋಪೋನಿನ್ಗಳು 2 ವಾರಗಳವರೆಗೆ ಇರುತ್ತವೆ. ಟ್ರೋಪೋನಿನ್ ಟಿ ಮತ್ತು ಟ್ರೋಪೋನಿನ್ I ನಡುವೆ ಯಾವುದೇ ಗಮನಾರ್ಹ ವ್ಯತ್ಯಾಸಗಳಿಲ್ಲ.
ರಕ್ತದಲ್ಲಿ ಆರೋಗ್ಯವಂತ ಜನರುಅತಿಯಾದ ವ್ಯಾಯಾಮದ ನಂತರವೂ, ಟ್ರೋಪೋನಿನ್ ಟಿ ಮಟ್ಟವು 0.2 - 0.5 ng / ml ಅನ್ನು ಮೀರುವುದಿಲ್ಲ, ಆದ್ದರಿಂದ, ನಿಗದಿತ ಮಿತಿಗಿಂತ ಅದರ ಹೆಚ್ಚಳವು ಹೃದಯ ಸ್ನಾಯುವಿನ ಹಾನಿಯನ್ನು ಸೂಚಿಸುತ್ತದೆ.
ಶಂಕಿತ HF ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಈ ಕೆಳಗಿನ ಪ್ರಯೋಗಾಲಯ ಪರೀಕ್ಷೆಗಳನ್ನು ವಾಡಿಕೆಯಂತೆ ನಡೆಸಲಾಗುತ್ತದೆ: ಸಾಮಾನ್ಯ ವಿಶ್ಲೇಷಣೆರಕ್ತ(ಹಿಮೋಗ್ಲೋಬಿನ್ ಮಟ್ಟ, ಲ್ಯುಕೋಸೈಟ್ಗಳು ಮತ್ತು ಪ್ಲೇಟ್ಲೆಟ್ಗಳ ಸಂಖ್ಯೆಯ ನಿರ್ಣಯದೊಂದಿಗೆ), ರಕ್ತದ ವಿದ್ಯುದ್ವಿಚ್ಛೇದ್ಯ ವಿಶ್ಲೇಷಣೆ, ಸೀರಮ್ ಕ್ರಿಯೇಟಿನೈನ್ ಮತ್ತು ಗ್ಲೋಮೆರುಲರ್ ಶೋಧನೆ ದರ (GFR), ರಕ್ತದ ಗ್ಲೂಕೋಸ್, ಯಕೃತ್ತಿನ ಕಿಣ್ವಗಳು, ಮೂತ್ರದ ವಿಶ್ಲೇಷಣೆ. ನಿರ್ದಿಷ್ಟತೆಯನ್ನು ಅವಲಂಬಿಸಿ ಹೆಚ್ಚುವರಿ ವಿಶ್ಲೇಷಣೆಗಳನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರ(ಕೋಷ್ಟಕ 3).
ಕೋಷ್ಟಕ 3- ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ವಿಶಿಷ್ಟ ಪ್ರಯೋಗಾಲಯದ ಅಸಹಜತೆಗಳು




ಡಿಫರೆನ್ಷಿಯಲ್ ಡಯಾಗ್ನಾಸಿಸ್
ಡಿಫರೆನ್ಷಿಯಲ್ ಡಯಾಗ್ನಾಸಿಸ್
ಕೋಷ್ಟಕ 5 - ಡಿಫರೆನ್ಷಿಯಲ್ ಡಯಾಗ್ನಾಸಿಸ್ಇತರ ಹೃದಯ ಮತ್ತು ಹೃದ್ರೋಗವಲ್ಲದ ಕಾಯಿಲೆಗಳೊಂದಿಗೆ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯ

ವೈದ್ಯಕೀಯ ಪ್ರವಾಸೋದ್ಯಮ
ಕೊರಿಯಾ, ಇಸ್ರೇಲ್, ಜರ್ಮನಿ, USA ನಲ್ಲಿ ಚಿಕಿತ್ಸೆ ಪಡೆಯಿರಿ
ವೈದ್ಯಕೀಯ ಪ್ರವಾಸೋದ್ಯಮ
ವೈದ್ಯಕೀಯ ಪ್ರವಾಸೋದ್ಯಮದ ಬಗ್ಗೆ ಸಲಹೆ ಪಡೆಯಿರಿ
ಚಿಕಿತ್ಸೆ
ಚಿಕಿತ್ಸೆಯ ಗುರಿಗಳು
ತುರ್ತು ಚಿಕಿತ್ಸೆಯ ಉದ್ದೇಶ- ಹಿಮೋಡೈನಮಿಕ್ಸ್ನ ತ್ವರಿತ ಸ್ಥಿರೀಕರಣ ಮತ್ತು ರೋಗಲಕ್ಷಣಗಳ ಕಡಿತ (ಉಸಿರಾಟದ ತೊಂದರೆ ಮತ್ತು / ಅಥವಾ ದೌರ್ಬಲ್ಯ). ಹೆಮೊಡೈನಮಿಕ್ ನಿಯತಾಂಕಗಳಲ್ಲಿ ಸುಧಾರಣೆ, ಪ್ರಾಥಮಿಕವಾಗಿ CO ಮತ್ತು VR, PA ಮತ್ತು RA ಒತ್ತಡ.
ಕೋಷ್ಟಕ 6- AHF ಗಾಗಿ ಚಿಕಿತ್ಸೆಯ ಗುರಿಗಳು 
ಚಿಕಿತ್ಸೆಯ ತಂತ್ರಗಳು
AHF ಒಂದು ಮಾರಣಾಂತಿಕ ಸ್ಥಿತಿಯಾಗಿದೆ ಮತ್ತು ತುರ್ತು ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. AHF ನೊಂದಿಗೆ ಹೆಚ್ಚಿನ ರೋಗಿಗಳಿಗೆ ಸೂಚಿಸಲಾದ ಮಧ್ಯಸ್ಥಿಕೆಗಳು ಈ ಕೆಳಗಿನಂತಿವೆ. ಅವುಗಳಲ್ಲಿ ಕೆಲವು ತ್ವರಿತವಾಗಿ ಮಾಡಬಹುದು ವೈದ್ಯಕೀಯ ಸಂಸ್ಥೆ, ಇತರರು ಸೀಮಿತ ಸಂಖ್ಯೆಯ ರೋಗಿಗಳಿಗೆ ಮಾತ್ರ ಲಭ್ಯವಿರುತ್ತಾರೆ ಮತ್ತು ಸಾಮಾನ್ಯವಾಗಿ ಆರಂಭಿಕ ಕ್ಲಿನಿಕಲ್ ಸ್ಥಿರೀಕರಣದ ನಂತರ ನಡೆಸಲಾಗುತ್ತದೆ.
1) AHF ನಲ್ಲಿ, ಕ್ಲಿನಿಕಲ್ ಪರಿಸ್ಥಿತಿಗೆ ತುರ್ತು ಮತ್ತು ಪರಿಣಾಮಕಾರಿ ಮಧ್ಯಸ್ಥಿಕೆಗಳು ಬೇಕಾಗುತ್ತವೆ ಮತ್ತು ಸಾಕಷ್ಟು ವೇಗವಾಗಿ ಬದಲಾಗಬಹುದು. ಆದ್ದರಿಂದ, ಅಪರೂಪದ ವಿನಾಯಿತಿಗಳೊಂದಿಗೆ (ನಾಲಿಗೆ ಅಡಿಯಲ್ಲಿ ನೈಟ್ರೊಗ್ಲಿಸರಿನ್ ಅಥವಾ ಏರೋಸಾಲ್ ರೂಪದಲ್ಲಿ ನೈಟ್ರೇಟ್), ಔಷಧಿಗಳನ್ನು ಅಭಿದಮನಿ ಮೂಲಕ ನಿರ್ವಹಿಸಬೇಕು, ಇದು ಇತರ ವಿಧಾನಗಳೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ, ಅತ್ಯಂತ ತ್ವರಿತ, ಸಂಪೂರ್ಣ, ಊಹಿಸಬಹುದಾದ ಮತ್ತು ನಿರ್ವಹಿಸಬಹುದಾದ ಪರಿಣಾಮವನ್ನು ನೀಡುತ್ತದೆ.
2) AHF ಶ್ವಾಸಕೋಶದಲ್ಲಿ ರಕ್ತದ ಆಮ್ಲಜನಕದ ಪ್ರಗತಿಶೀಲ ಕ್ಷೀಣತೆ, ಅಪಧಮನಿಯ ಹೈಪೊಕ್ಸೆಮಿಯಾ ಮತ್ತು ಬಾಹ್ಯ ಅಂಗಾಂಶಗಳ ಹೈಪೋಕ್ಸಿಯಾಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. AHF ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಪ್ರಮುಖ ಕಾರ್ಯವೆಂದರೆ ಅವುಗಳ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ ಮತ್ತು ಬಹು ಅಂಗಗಳ ವೈಫಲ್ಯದ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಗಟ್ಟಲು ಸಾಕಷ್ಟು ಅಂಗಾಂಶ ಆಮ್ಲಜನಕೀಕರಣವನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳುವುದು. ಇದನ್ನು ಮಾಡಲು, ಸಾಮಾನ್ಯ ಮಿತಿಗಳಲ್ಲಿ (95-100%) ಕ್ಯಾಪಿಲ್ಲರಿ ರಕ್ತದ ಶುದ್ಧತ್ವವನ್ನು ನಿರ್ವಹಿಸುವುದು ಬಹಳ ಮುಖ್ಯ.
ಆಮ್ಲಜನಕ ಚಿಕಿತ್ಸೆ. ಹೈಪೋಕ್ಸೆಮಿಯಾ ರೋಗಿಗಳಲ್ಲಿ, ದುರ್ಬಲಗೊಂಡ ವಾಯುಮಾರ್ಗದ ಪೇಟೆನ್ಸಿ ಇಲ್ಲ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಬೇಕು, ನಂತರ ಉಸಿರಾಟದ ಮಿಶ್ರಣದಲ್ಲಿ O2 ನ ಹೆಚ್ಚಿದ ವಿಷಯದೊಂದಿಗೆ ಆಮ್ಲಜನಕ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಿ, ಅಗತ್ಯವಿದ್ದರೆ, ಹೆಚ್ಚಾಗುತ್ತದೆ. ಹೈಪೋಕ್ಸೆಮಿಯಾ ಇಲ್ಲದ ರೋಗಿಗಳಲ್ಲಿ O2 ನ ಹೆಚ್ಚಿದ ಸಾಂದ್ರತೆಯನ್ನು ಬಳಸುವ ಕಾರ್ಯಸಾಧ್ಯತೆಯು ಚರ್ಚಾಸ್ಪದವಾಗಿದೆ: ಅಂತಹ ವಿಧಾನವು ಅಪಾಯಕಾರಿಯಾಗಿದೆ.
ಎಂಡೋಟ್ರಾಶಿಯಲ್ ಇಂಟ್ಯೂಬೇಷನ್ ಇಲ್ಲದೆ ಉಸಿರಾಟದ ಬೆಂಬಲ (ಆಕ್ರಮಣಶೀಲವಲ್ಲದ ವಾತಾಯನ). ಶ್ವಾಸನಾಳದ ಒಳಹರಿವು ಇಲ್ಲದೆ ಉಸಿರಾಟದ ಬೆಂಬಲಕ್ಕಾಗಿ, ಎರಡು ವಿಧಾನಗಳನ್ನು ಮುಖ್ಯವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ: ನಿರಂತರ ಧನಾತ್ಮಕ ವಾಯುಮಾರ್ಗದ ಒತ್ತಡ (CPAP) ಸ್ವಾಭಾವಿಕ ಉಸಿರಾಟದ ಮೋಡ್. SPDS ನ ಬಳಕೆಯು ಶ್ವಾಸಕೋಶದ ಕಾರ್ಯಚಟುವಟಿಕೆಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸಬಹುದು ಮತ್ತು ಕ್ರಿಯಾತ್ಮಕ ಉಳಿದ ಪರಿಮಾಣವನ್ನು ಹೆಚ್ಚಿಸಬಹುದು. ಅದೇ ಸಮಯದಲ್ಲಿ, ಶ್ವಾಸಕೋಶದ ಅನುಸರಣೆ ಸುಧಾರಿಸುತ್ತದೆ, ಟ್ರಾನ್ಸ್ಡಿಯಾಫ್ರಾಗ್ಮ್ಯಾಟಿಕ್ ಒತ್ತಡದ ಗ್ರೇಡಿಯಂಟ್ ಕಡಿಮೆಯಾಗುತ್ತದೆ ಮತ್ತು ಡಯಾಫ್ರಾಮ್ ಚಟುವಟಿಕೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಇದೆಲ್ಲವೂ ಉಸಿರಾಟಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಕೆಲಸವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ದೇಹದ ಚಯಾಪಚಯ ಅಗತ್ಯಗಳನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಪಲ್ಮನರಿ ಎಡಿಮಾ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಆಕ್ರಮಣಶೀಲವಲ್ಲದ ವಿಧಾನಗಳ ಬಳಕೆಯು ಅಪಧಮನಿಯ ರಕ್ತದ pO2 ಅನ್ನು ಸುಧಾರಿಸುತ್ತದೆ, AHF ನ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಶ್ವಾಸನಾಳದ ಒಳಹರಿವು ಮತ್ತು ಯಾಂತ್ರಿಕ ವಾತಾಯನ ಅಗತ್ಯವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಎಂಡೋಟ್ರಾಶಿಯಲ್ ಇಂಟ್ಯೂಬೇಷನ್ನೊಂದಿಗೆ ಉಸಿರಾಟದ ಬೆಂಬಲ.
ಆಮ್ಲಜನಕ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಆಕ್ರಮಣಶೀಲವಲ್ಲದ ವಾತಾಯನ ವಿಧಾನಗಳಿಂದ ಸರಿಪಡಿಸಬಹುದಾದ ಹೈಪೋಕ್ಸೆಮಿಯಾ ಚಿಕಿತ್ಸೆಗಾಗಿ ಆಕ್ರಮಣಕಾರಿ ಉಸಿರಾಟದ ಬೆಂಬಲವನ್ನು (ಶ್ವಾಸನಾಳದ ಒಳಹರಿವಿನೊಂದಿಗೆ IVL) ಬಳಸಬಾರದು.
ಶ್ವಾಸನಾಳದ ಒಳಹರಿವಿನೊಂದಿಗೆ ಯಾಂತ್ರಿಕ ವಾತಾಯನಕ್ಕೆ ಸೂಚನೆಗಳು ಹೀಗಿವೆ:
ಉಸಿರಾಟದ ಸ್ನಾಯುಗಳ ದೌರ್ಬಲ್ಯದ ಚಿಹ್ನೆಗಳು - ಹೈಪರ್ಕ್ಯಾಪ್ನಿಯಾ ಮತ್ತು ಪ್ರಜ್ಞೆಯ ಖಿನ್ನತೆಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಉಸಿರಾಟದ ಆವರ್ತನದಲ್ಲಿನ ಇಳಿಕೆ;
ತೀವ್ರ ಉಸಿರಾಟದ ವೈಫಲ್ಯ (ಉಸಿರಾಟದ ಕೆಲಸವನ್ನು ಕಡಿಮೆ ಮಾಡಲು);
ಗ್ಯಾಸ್ಟ್ರಿಕ್ ವಿಷಯಗಳ ಪುನರುಜ್ಜೀವನದಿಂದ ಉಸಿರಾಟದ ಪ್ರದೇಶವನ್ನು ರಕ್ಷಿಸುವ ಅಗತ್ಯತೆ;
ದೀರ್ಘಕಾಲದ ಪುನರುಜ್ಜೀವನ ಅಥವಾ ಔಷಧಿ ಆಡಳಿತದ ನಂತರ ಸುಪ್ತಾವಸ್ಥೆಯ ರೋಗಿಗಳಲ್ಲಿ ಹೈಪರ್ಕ್ಯಾಪ್ನಿಯಾ ಮತ್ತು ಹೈಪೋಕ್ಸೆಮಿಯಾವನ್ನು ತೆಗೆದುಹಾಕುವುದು;
ಎಟೆಲೆಕ್ಟಾಸಿಸ್ ಮತ್ತು ಶ್ವಾಸನಾಳದ ಅಡಚಣೆಯನ್ನು ತಡೆಗಟ್ಟಲು ಟ್ರಾಕಿಯೊಬ್ರಾಂಚಿಯಲ್ ಮರದ ನೈರ್ಮಲ್ಯದ ಅಗತ್ಯತೆ.
ಎಸಿಎಸ್ಗೆ ಸಂಬಂಧಿಸಿದ ಶ್ವಾಸಕೋಶದ ಎಡಿಮಾದೊಂದಿಗೆ ತಕ್ಷಣದ ಆಕ್ರಮಣಕಾರಿ ವಾತಾಯನ ಅಗತ್ಯವು ಸಂಭವಿಸಬಹುದು.
3) ರಕ್ತದೊತ್ತಡವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವುದು ಮತ್ತು ಹೃದಯ ಸ್ನಾಯುವಿನ ಸಂಕೋಚನದಲ್ಲಿ (ಹೈಪೋಕ್ಸಿಯಾ, ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ, ಹೈಪರ್- ಅಥವಾ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ, ಎಲೆಕ್ಟ್ರೋಲೈಟ್ ಅಡಚಣೆಗಳು) ಕಡಿಮೆಯಾಗಲು ಕಾರಣವಾಗುವ ಅಸ್ವಸ್ಥತೆಗಳನ್ನು ತೊಡೆದುಹಾಕಲು ಅವಶ್ಯಕ. ಅಡ್ಡ ಪರಿಣಾಮಗಳುಅಥವಾ ಔಷಧ ಮಿತಿಮೀರಿದ, ಇತ್ಯಾದಿ). ಆಮ್ಲವ್ಯಾಧಿ (ಸೋಡಿಯಂ ಬೈಕಾರ್ಬನೇಟ್, ಇತ್ಯಾದಿ) ತಿದ್ದುಪಡಿಗಾಗಿ ವಿಶೇಷ ಏಜೆಂಟ್ಗಳ ಆರಂಭಿಕ ಪರಿಚಯದ ವರ್ತನೆ ಹಿಂದಿನ ವರ್ಷಗಳುಸಾಕಷ್ಟು ಸಂಯಮದಿಂದ. ಚಯಾಪಚಯ ಆಮ್ಲವ್ಯಾಧಿಯಲ್ಲಿ ಕ್ಯಾಟೆಕೊಲಮೈನ್ಗಳಿಗೆ ಕಡಿಮೆಯಾದ ಪ್ರತಿಕ್ರಿಯೆಯನ್ನು ಪ್ರಶ್ನಿಸಲಾಗಿದೆ. ಆರಂಭದಲ್ಲಿ, ಶ್ವಾಸಕೋಶದ ಅಲ್ವಿಯೋಲಿಯ ಸಾಕಷ್ಟು ವಾತಾಯನವನ್ನು ನಿರ್ವಹಿಸುವುದು ಮತ್ತು ಬಾಹ್ಯ ಅಂಗಾಂಶಗಳ ಸಾಕಷ್ಟು ಪರ್ಫ್ಯೂಷನ್ ಅನ್ನು ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಪುನಃಸ್ಥಾಪಿಸುವುದು ಹೆಚ್ಚು ಮುಖ್ಯವಾಗಿದೆ; ಹೈಪೊಟೆನ್ಷನ್ ಮತ್ತು ಮೆಟಬಾಲಿಕ್ ಆಸಿಡೋಸಿಸ್ ದೀರ್ಘಕಾಲದವರೆಗೆ ಮುಂದುವರಿದರೆ ಹೆಚ್ಚಿನ ಮಧ್ಯಸ್ಥಿಕೆಗಳು ಅಗತ್ಯವಾಗಬಹುದು. ಐಟ್ರೊಜೆನಿಕ್ ಆಲ್ಕಲೋಸಿಸ್ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಬೇಸ್ ಕೊರತೆಯ ಸಂಪೂರ್ಣ ತಿದ್ದುಪಡಿಯನ್ನು ತಪ್ಪಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
4) ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ, ಹಾಗೆಯೇ ವಾಸೋಡಿಲೇಟರ್ಗಳನ್ನು ನೇಮಿಸುವ ಮೊದಲು, ಯಾವುದೇ ಹೈಪೋವೊಲೆಮಿಯಾ ಇಲ್ಲ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ. ಹೈಪೋವೊಲೆಮಿಯಾವು ಹೃದಯದ ಕೋಣೆಗಳ ಸಾಕಷ್ಟು ಭರ್ತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಸ್ವತಃ ಹೃದಯದ ಉತ್ಪಾದನೆ, ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ ಮತ್ತು ಆಘಾತದಲ್ಲಿನ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗಿದೆ. ಕಡಿಮೆ ಬಿಪಿಯು ಹೃದಯದ ಪಂಪಿಂಗ್ನ ದುರ್ಬಲತೆಯಿಂದಾಗಿ ಸಾಕಷ್ಟು ತುಂಬುವಿಕೆಯ ಬದಲಿಗೆ ಸಾಕಷ್ಟು ಎಡ ಕುಹರದ ತುಂಬುವಿಕೆಯ ಒತ್ತಡ (18 mmHg ಗಿಂತ ಹೆಚ್ಚಿನ ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿ ಬೆಣೆಯ ಒತ್ತಡ) ಕಾರಣವಾಗಿದೆ. ನೈಜ ಕ್ಲಿನಿಕಲ್ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಎಡ ಕುಹರವನ್ನು ತುಂಬುವ ಸಮರ್ಪಕತೆಯನ್ನು ನಿರ್ಣಯಿಸುವಾಗ, ಒಬ್ಬರು ಹೆಚ್ಚಾಗಿ ಗಮನಹರಿಸಬೇಕು ಪರೋಕ್ಷ ಸೂಚಕಗಳು(ಶ್ವಾಸಕೋಶದಲ್ಲಿನ ದಟ್ಟಣೆಯ ಭೌತಿಕ ಚಿಹ್ನೆಗಳು, ಕತ್ತಿನ ರಕ್ತನಾಳಗಳ ವಿಸ್ತರಣೆಯ ಮಟ್ಟ, ಡೇಟಾ ಕ್ಷ-ಕಿರಣ ಪರೀಕ್ಷೆ), ಆದಾಗ್ಯೂ, ಚಿಕಿತ್ಸೆಯಿಂದ ಉಂಟಾಗುವ ಅನುಕೂಲಕರ ಹಿಮೋಡೈನಮಿಕ್ ಬದಲಾವಣೆಗಳಿಗೆ ಅವರು ತಡವಾಗಿ ಪ್ರತಿಕ್ರಿಯಿಸುತ್ತಾರೆ. ಎರಡನೆಯದು ಅಸಮಂಜಸವಾಗಿ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ಔಷಧಿಗಳ ಬಳಕೆಗೆ ಕಾರಣವಾಗಬಹುದು.
5) ರಕ್ತದೊತ್ತಡವನ್ನು ಹೆಚ್ಚಿಸಲು, ಎಡ ಕುಹರದ ನಂತರದ ಹೊರೆ ಕಡಿಮೆ ಮಾಡಲು ಮತ್ತು ಪರಿಧಮನಿಯ ಅಪಧಮನಿಗಳಲ್ಲಿ ಪರ್ಫ್ಯೂಷನ್ ಒತ್ತಡವನ್ನು ಹೆಚ್ಚಿಸಲು ಪರಿಣಾಮಕಾರಿ ವಿಧಾನವೆಂದರೆ ಇಂಟ್ರಾ-ಮಹಾಪಧಮನಿಯ ಬಲೂನ್ ಕೌಂಟರ್ಪಲ್ಸೇಶನ್ (IBD). ಇದು ಎಡ ಕುಹರದ ಸಂಕೋಚನವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ ಮತ್ತು ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಇದರ ಜೊತೆಗೆ, ಮಿಟ್ರಲ್ ರಿಗರ್ಗಿಟೇಶನ್ ಮತ್ತು ವೆಂಟ್ರಿಕ್ಯುಲರ್ ಸೆಪ್ಟಲ್ ದೋಷಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ IBD ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ. ಮಹಾಪಧಮನಿಯ ಪುನರುಜ್ಜೀವನ, ಮಹಾಪಧಮನಿಯ ಛೇದನ ಮತ್ತು ತೀವ್ರವಾದ ಬಾಹ್ಯ ಅಪಧಮನಿಕಾಠಿಣ್ಯದಲ್ಲಿ ಇದು ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ. ಔಷಧ ಚಿಕಿತ್ಸೆಗಿಂತ ಭಿನ್ನವಾಗಿ, ಇದು ಹೃದಯ ಸ್ನಾಯುವಿನ ಆಮ್ಲಜನಕದ ಬೇಡಿಕೆಯನ್ನು ಹೆಚ್ಚಿಸುವುದಿಲ್ಲ (ಧನಾತ್ಮಕ ಐನೋಟ್ರೋಪಿಕ್ ಏಜೆಂಟ್ಗಳಾಗಿ), ಹೃದಯ ಸ್ನಾಯುವಿನ ಸಂಕೋಚನವನ್ನು ತಗ್ಗಿಸುವುದಿಲ್ಲ ಮತ್ತು ರಕ್ತದೊತ್ತಡವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದಿಲ್ಲ (ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾವನ್ನು ತೊಡೆದುಹಾಕಲು ಅಥವಾ ನಂತರದ ಹೊರೆ ಕಡಿಮೆ ಮಾಡಲು ಬಳಸುವ ಔಷಧಿಗಳಂತೆ). ಅದೇ ಸಮಯದಲ್ಲಿ, ಇದು ತಾತ್ಕಾಲಿಕ ಅಳತೆಯಾಗಿದ್ದು ಅದು ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ಸ್ಥಿತಿಯ ಕಾರಣಗಳನ್ನು ತೊಡೆದುಹಾಕಲು ಸಾಧ್ಯವಿರುವ ಸಂದರ್ಭಗಳಲ್ಲಿ ಸಮಯವನ್ನು ಪಡೆಯಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ (ಕೆಳಗೆ ನೋಡಿ). ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಗಾಗಿ ಕಾಯುತ್ತಿರುವ ರೋಗಿಗಳಲ್ಲಿ, ಯಾಂತ್ರಿಕ ಬೆಂಬಲದ ಇತರ ವಿಧಾನಗಳು ಬೇಕಾಗಬಹುದು (ಎಡ ಕುಹರದ ಬೈಪಾಸ್ ಮಾಡುವ ಯಾಂತ್ರಿಕ ವಿಧಾನಗಳು, ಇತ್ಯಾದಿ).
6) ನಿರ್ದಿಷ್ಟ ರೋಗಿಯಲ್ಲಿ AHF ನ ಆಧಾರವಾಗಿರುವ ಕಾರಣಗಳನ್ನು ಪರಿಹರಿಸುವುದು ಮುಖ್ಯವಾಗಿದೆ. ಟ್ಯಾಕಿಕಾರ್ಡಿಯಾ ಅಥವಾ ಬ್ರಾಡಿಕಾರ್ಡಿಯಾವು AHF ಅನ್ನು ಉಂಟುಮಾಡಿದರೆ ಅಥವಾ ಉಲ್ಬಣಗೊಳಿಸಿದರೆ ಅದನ್ನು ನಿವಾರಿಸಿ.
ದೊಡ್ಡ ಎಪಿಕಾರ್ಡಿಯಲ್ ಪರಿಧಮನಿಯ ತೀವ್ರವಾದ ನಿರಂತರ ಮುಚ್ಚುವಿಕೆಯ ಚಿಹ್ನೆಗಳು ಇದ್ದರೆ (ಇಸಿಜಿಯಲ್ಲಿ ನಿರಂತರ ಎಸ್ಟಿ ವಿಭಾಗದ ಎತ್ತರದ ನೋಟ), ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಅದರ ಪೇಟೆನ್ಸಿ ಪುನಃಸ್ಥಾಪಿಸಲು ಅವಶ್ಯಕ. AHF ನಲ್ಲಿ, ಪೆರ್ಕ್ಯುಟೇನಿಯಸ್ ಆಂಜಿಯೋಪ್ಲ್ಯಾಸ್ಟಿ/ಸ್ಟೆಂಟಿಂಗ್ (ಬಹುಶಃ ಪ್ಲೇಟ್ಲೆಟ್ ಗ್ಲೈಕೊಪ್ರೋಟೀನ್ IIb/IIIa ರಿಸೆಪ್ಟರ್ ಬ್ಲಾಕರ್ಗಳ ಇಂಟ್ರಾವೆನಸ್ ಇಂಜೆಕ್ಷನ್ ಹಿನ್ನೆಲೆಯಲ್ಲಿ) ಅಥವಾ ಪರಿಧಮನಿಯ ಬೈಪಾಸ್ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ (ಅನುಗುಣವಾದ ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಯೊಂದಿಗೆ) ಥ್ರಂಬೋಲಿಟಿಕ್ ಚಿಕಿತ್ಸೆಗಿಂತ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ, ವಿಶೇಷವಾಗಿ ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದ ಉಪಸ್ಥಿತಿ.
ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಯ ಉಲ್ಬಣಗೊಳ್ಳುವಿಕೆಯ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ, ಇಸಿಜಿಯ ಪ್ರಕಾರ ದೊಡ್ಡ ಎಪಿಕಾರ್ಡಿಯಲ್ ಪರಿಧಮನಿಯ ನಿರಂತರ ಮುಚ್ಚುವಿಕೆಯ ಯಾವುದೇ ಚಿಹ್ನೆಗಳು ಇಲ್ಲದಿದ್ದಾಗ (ಅಸ್ಥಿರ ಆಂಜಿನಾ, ಪೋಸ್ಟ್ಇನ್ಫಾರ್ಕ್ಷನ್, ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ಸೇರಿದಂತೆ, ಇಸಿಜಿಯಲ್ಲಿ ಎಸ್ಟಿ ವಿಭಾಗದ ಎತ್ತರದೊಂದಿಗೆ ಇರುವುದಿಲ್ಲ) , ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾವನ್ನು ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ನಿಗ್ರಹಿಸುವುದು ಮತ್ತು ಅದನ್ನು ತಡೆಯುವುದು ಅವಶ್ಯಕ ಮರು ಸಂಭವಿಸುವಿಕೆ. ಅಂತಹ ರೋಗಿಗಳಲ್ಲಿ AHF ನ ಲಕ್ಷಣಗಳು ಗರಿಷ್ಠ ಸಂಭವನೀಯ ಆಂಟಿಥ್ರಂಬೋಟಿಕ್ ಚಿಕಿತ್ಸೆಗೆ ಸೂಚನೆಯಾಗಿದೆ (ಸಂಯೋಜನೆ ಸೇರಿದಂತೆ ಅಸೆಟೈಲ್ಸಲಿಸಿಲಿಕ್ ಆಮ್ಲ, ಕ್ಲೋಪಿಡೋಗ್ರೆಲ್, ಹೆಪಾರಿನ್ ಮತ್ತು ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ಪ್ಲೇಟ್ಲೆಟ್ ಗ್ಲೈಕೊಪ್ರೋಟೀನ್ IIb/IIIa ರಿಸೆಪ್ಟರ್ ಬ್ಲಾಕರ್ನ ಇಂಟ್ರಾವೆನಸ್ ಇನ್ಫ್ಯೂಷನ್) ಮತ್ತು ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಪರಿಧಮನಿಯ ಆಂಜಿಯೋಗ್ರಫಿಯನ್ನು ಮಾಡಿ, ನಂತರ ಹೃದಯ ಸ್ನಾಯುವಿನ ರಿವಾಸ್ಕುಲರೈಸೇಶನ್ (ವಿಧಾನವು ಪರಿಧಮನಿಯ ಅಂಗರಚನಾಶಾಸ್ತ್ರವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ - ಪರ್ಕ್ಯುಟೇನಿಯಸ್ ಆಂಜಿಯೋಪ್ಲ್ಯಾಸ್ಟಿ / ಸ್ಟೆಂಟಿಂಗ್ ಪರಿಧಮನಿಯ ಬೈಪಾಸ್ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ). ಅದೇ ಸಮಯದಲ್ಲಿ, ಆಂಜಿಯೋಪ್ಲ್ಯಾಸ್ಟಿ / ಪರಿಧಮನಿಯ ಅಪಧಮನಿಗಳ ಸ್ಟೆಂಟಿಂಗ್ ಆರಂಭಿಕ ದಿನಾಂಕಗಳುಮೇಲಿನ ಔಷಧಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿಲ್ಲಿಸದೆ ರೋಗಗಳನ್ನು ಕೈಗೊಳ್ಳಬೇಕು. ಕ್ಷಿಪ್ರ ಪರಿಧಮನಿಯ ಬೈಪಾಸ್ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಸಾಧ್ಯವಾದಾಗ, ಪರಿಧಮನಿಯ ಆಂಜಿಯೋಗ್ರಫಿ ಫಲಿತಾಂಶಗಳಿಗಾಗಿ ಕ್ಲೋಪಿಡೋಗ್ರೆಲ್ ಅನ್ನು ಮುಂದೂಡಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ; ರೋಗಿಗೆ ಪರಿಧಮನಿಯ ಬೈಪಾಸ್ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿದೆ ಮತ್ತು ಮುಂದಿನ 5-7 ದಿನಗಳಲ್ಲಿ ಕಾರ್ಯಾಚರಣೆಯನ್ನು ಯೋಜಿಸಲಾಗಿದೆ ಎಂದು ಅದು ತಿರುಗಿದರೆ, ಔಷಧವನ್ನು ಶಿಫಾರಸು ಮಾಡಬಾರದು. ಪರಿಧಮನಿಯ ಬೈಪಾಸ್ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯನ್ನು ಮುಂದಿನ 24 ಗಂಟೆಗಳಲ್ಲಿ ನಡೆಸಬಹುದಾದರೆ, ಕಡಿಮೆ ಆಣ್ವಿಕ ತೂಕದ ಹೆಪಾರಿನ್ಗಿಂತ ಭಿನ್ನಾಭಿಪ್ರಾಯದ ಬದಲಿಗೆ ಬಳಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಯ ದೀರ್ಘಕಾಲದ ರೂಪಗಳ ರೋಗಿಗಳಲ್ಲಿ ಅತ್ಯಂತ ಸಂಪೂರ್ಣವಾದ ಹೃದಯ ಸ್ನಾಯುವಿನ ಪುನರುತ್ಪಾದನೆಯನ್ನು ನಿರ್ವಹಿಸಿ (ವಿಶೇಷವಾಗಿ ಕಾರ್ಯಸಾಧ್ಯವಾದ ಹೈಬರ್ನೇಟೆಡ್ ಮಯೋಕಾರ್ಡಿಯಂನ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ).
ಇಂಟ್ರಾಕಾರ್ಡಿಯಾಕ್ ಹಿಮೋಡೈನಮಿಕ್ ಅಸ್ವಸ್ಥತೆಗಳ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ತಿದ್ದುಪಡಿಯನ್ನು ಮಾಡಿ ( ಕವಾಟದ ದೋಷಗಳು, ಹೃತ್ಕರ್ಣದ ಅಥವಾ ಕುಹರದ ಸೆಪ್ಟಲ್ ದೋಷಗಳು, ಇತ್ಯಾದಿ); ಅಗತ್ಯವಿದ್ದರೆ, ಹೃದಯದ ಟ್ಯಾಂಪೊನೇಡ್ ಅನ್ನು ತ್ವರಿತವಾಗಿ ನಿವಾರಿಸಿ.
ಕೆಲವು ರೋಗಿಗಳಲ್ಲಿ, ಕೇವಲ ಸಂಭವನೀಯ ಮಾರ್ಗಚಿಕಿತ್ಸೆಯು ಹೃದಯ ಕಸಿಯಾಗಿದೆ.
ಆದಾಗ್ಯೂ, ಸಂಕೀರ್ಣ ಆಕ್ರಮಣಕಾರಿ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸಕ ಮಧ್ಯಸ್ಥಿಕೆಗಳು ಅಂತಿಮ ಹಂತದ ಸಹವರ್ತಿ ರೋಗಿಗಳಲ್ಲಿ ಸಮರ್ಥನೀಯವೆಂದು ಪರಿಗಣಿಸಲಾಗುವುದಿಲ್ಲ, AHF ಒಂದು ಚೇತರಿಸಿಕೊಳ್ಳಲಾಗದ ಕಾರಣವನ್ನು ಆಧರಿಸಿದ್ದಾಗ ಅಥವಾ ಸರಿಪಡಿಸುವ ಮಧ್ಯಸ್ಥಿಕೆಗಳು ಅಥವಾ ಹೃದಯ ಕಸಿ ಸಾಧ್ಯವಾಗದಿದ್ದಾಗ.
7) AHF ಹೊಂದಿರುವ ರೋಗಿಗಳ ಆಹಾರ (ಸ್ಥಿತಿಯ ಸ್ಥಿರೀಕರಣದ ನಂತರ).
ಮುಖ್ಯ ಸ್ಥಾನಗಳು ಈ ಕೆಳಗಿನಂತಿವೆ:
I ಕ್ರಿಯಾತ್ಮಕ ವರ್ಗ (FC) - ಉಪ್ಪು ಆಹಾರವನ್ನು ಸೇವಿಸಬೇಡಿ (ದಿನಕ್ಕೆ 3 ಗ್ರಾಂ NaCl ಗೆ ಉಪ್ಪು ಸೇವನೆಯ ನಿರ್ಬಂಧ);
II FC - ಆಹಾರಕ್ಕೆ ಉಪ್ಪನ್ನು ಸೇರಿಸಬೇಡಿ (ದಿನಕ್ಕೆ 1.5 ಗ್ರಾಂ NaCl ವರೆಗೆ);
III FC - ಕಡಿಮೆ ಉಪ್ಪಿನಂಶವಿರುವ ಆಹಾರವನ್ನು ಸೇವಿಸಿ ಮತ್ತು ಉಪ್ಪು ಇಲ್ಲದೆ ಅಡುಗೆ ಮಾಡಿ (<1,0 г NaCl в день).
2. ಉಪ್ಪು ಸೇವನೆಯನ್ನು ಸೀಮಿತಗೊಳಿಸುವಾಗ, ದ್ರವ ಸೇವನೆಯನ್ನು ಸೀಮಿತಗೊಳಿಸುವುದು ವಿಪರೀತ ಸಂದರ್ಭಗಳಲ್ಲಿ ಮಾತ್ರ ಪ್ರಸ್ತುತವಾಗಿದೆ: ಡಿಕಂಪೆನ್ಸೇಟೆಡ್ ತೀವ್ರ CHF ನೊಂದಿಗೆ, ಇಂಟ್ರಾವೆನಸ್ ಮೂತ್ರವರ್ಧಕಗಳ ಅಗತ್ಯವಿರುತ್ತದೆ. ಸಾಮಾನ್ಯ ಸಂದರ್ಭಗಳಲ್ಲಿ, ದಿನಕ್ಕೆ 2 ಲೀಟರ್ಗಿಂತ ಹೆಚ್ಚಿನ ದ್ರವದ ಪ್ರಮಾಣವನ್ನು ಬಳಸಲು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ (ಗರಿಷ್ಠ ದ್ರವ ಸೇವನೆಯು ದಿನಕ್ಕೆ 1.5 ಲೀಟರ್).
3. ಆಹಾರವು ಹೆಚ್ಚಿನ ಕ್ಯಾಲೋರಿಗಳಾಗಿರಬೇಕು, ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ, ವಿಟಮಿನ್ಗಳು ಮತ್ತು ಪ್ರೋಟೀನ್ನ ಸಾಕಷ್ಟು ವಿಷಯದೊಂದಿಗೆ ಇರಬೇಕು.
4. NB! 1-3 ದಿನಗಳಲ್ಲಿ ತೂಕ ಹೆಚ್ಚಾಗುವುದು> 2 ಕೆಜಿ ದೇಹದಲ್ಲಿ ದ್ರವದ ಧಾರಣ ಮತ್ತು ಕೊಳೆಯುವಿಕೆಯ ಅಪಾಯವನ್ನು ಸೂಚಿಸುತ್ತದೆ!
5. ಸ್ಥೂಲಕಾಯತೆಯ ಉಪಸ್ಥಿತಿ ಅಥವಾ ಅಧಿಕ ತೂಕರೋಗಿಯ ಮುನ್ನರಿವು ಹದಗೆಡುತ್ತದೆ ಮತ್ತು ಎಲ್ಲಾ ಸಂದರ್ಭಗಳಲ್ಲಿ ಬಾಡಿ ಮಾಸ್ ಇಂಡೆಕ್ಸ್ (BMI) 25 kg / m2 ಗಿಂತ ಹೆಚ್ಚಿನ ವಿಶೇಷ ಕ್ರಮಗಳು ಮತ್ತು ಕ್ಯಾಲೋರಿ ನಿರ್ಬಂಧದ ಅಗತ್ಯವಿರುತ್ತದೆ.
8) ಮೋಡ್ ದೈಹಿಕ ಚಟುವಟಿಕೆಹಾಸಿಗೆ
ದೈಹಿಕ ಪುನರ್ವಸತಿವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ:
ಸಕ್ರಿಯ ಮಯೋಕಾರ್ಡಿಟಿಸ್;
ಕವಾಟ ತೆರೆಯುವಿಕೆಯ ಸ್ಟೆನೋಸಿಸ್;
ಸೈನೋಟಿಕ್ ಜನ್ಮ ದೋಷಗಳು;
ಉನ್ನತ ಹಂತಗಳ ಲಯದ ಉಲ್ಲಂಘನೆ;
ಕಡಿಮೆ ಎಜೆಕ್ಷನ್ ಫ್ರ್ಯಾಕ್ಷನ್ (EF), ಎಡ ಕುಹರದ (LV) ರೋಗಿಗಳಲ್ಲಿ ಆಂಜಿನಾ ಪೆಕ್ಟೋರಿಸ್ನ ದಾಳಿಗಳು.
ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯದ ಔಷಧ ಚಿಕಿತ್ಸೆ
ಅಗತ್ಯ ಔಷಧಗಳು,ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ.
1) ಧನಾತ್ಮಕ ಐನೋಟ್ರೋಪಿಕ್ ಏಜೆಂಟ್ಮಯೋಕಾರ್ಡಿಯಲ್ ಸಂಕೋಚನವನ್ನು ಹೆಚ್ಚಿಸಲು AHF ನಲ್ಲಿ ತಾತ್ಕಾಲಿಕವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ ಮತ್ತು ಅವುಗಳ ಕ್ರಿಯೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಹೃದಯ ಸ್ನಾಯುವಿನ ಆಮ್ಲಜನಕದ ಬೇಡಿಕೆಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಇರುತ್ತದೆ.
ಪ್ರೆಸ್ಸರ್ (ಸಿಂಪಥೋಮಿಮೆಟಿಕ್) ಅಮೈನ್ಸ್(ನೊರ್ಪೈನ್ಫ್ರಿನ್, ಡೋಪಮೈನ್ ಮತ್ತು ಸ್ವಲ್ಪ ಮಟ್ಟಿಗೆ, ಡೊಬುಟಮೈನ್), ಮಯೋಕಾರ್ಡಿಯಲ್ ಸಂಕೋಚನವನ್ನು ಹೆಚ್ಚಿಸುವುದರ ಜೊತೆಗೆ, ಬಾಹ್ಯ ವ್ಯಾಸೋಕನ್ಸ್ಟ್ರಿಕ್ಷನ್ಗೆ ಕಾರಣವಾಗಬಹುದು, ಇದು ರಕ್ತದೊತ್ತಡದ ಹೆಚ್ಚಳದೊಂದಿಗೆ, ಬಾಹ್ಯ ಅಂಗಾಂಶಗಳ ಆಮ್ಲಜನಕೀಕರಣದಲ್ಲಿ ಕ್ಷೀಣಿಸಲು ಕಾರಣವಾಗುತ್ತದೆ.
ಚಿಕಿತ್ಸೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ಅಗತ್ಯವಿದ್ದರೆ, ಸೂಕ್ತವಾದ ಪರಿಣಾಮವನ್ನು ಪಡೆಯುವವರೆಗೆ ಕ್ರಮೇಣ ಹೆಚ್ಚಾಗುತ್ತದೆ (ಟೈಟ್ರೇಟೆಡ್). ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಡೋಸ್ ಆಯ್ಕೆಯು ಹೃದಯದ ಉತ್ಪಾದನೆ ಮತ್ತು ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿಯ ಬೆಣೆಯ ಒತ್ತಡದ ನಿರ್ಣಯದೊಂದಿಗೆ ಹಿಮೋಡೈನಮಿಕ್ ನಿಯತಾಂಕಗಳ ಆಕ್ರಮಣಕಾರಿ ಮೇಲ್ವಿಚಾರಣೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ಸಾಮಾನ್ಯ ಅನನುಕೂಲತೆಈ ಗುಂಪಿನಲ್ಲಿರುವ ಔಷಧಿಗಳು ಟಾಕಿಕಾರ್ಡಿಯಾ (ಅಥವಾ ನೊರ್ಪೈನ್ಫ್ರಿನ್ ಬಳಸುವಾಗ ಬ್ರಾಡಿಕಾರ್ಡಿಯಾ), ಕಾರ್ಡಿಯಾಕ್ ಆರ್ಹೆತ್ಮಿಯಾ, ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ, ಹಾಗೆಯೇ ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿಯನ್ನು ಉಂಟುಮಾಡುವ ಅಥವಾ ಉಲ್ಬಣಗೊಳಿಸುವ ಸಾಮರ್ಥ್ಯ. ಈ ಪರಿಣಾಮಗಳು ಡೋಸ್ ಅವಲಂಬಿತವಾಗಿದೆ ಮತ್ತು ಆಗಾಗ್ಗೆ ಮತ್ತಷ್ಟು ಡೋಸ್ ಹೆಚ್ಚಳವನ್ನು ತಡೆಯುತ್ತದೆ.
ನೊರ್ಪೈನ್ಫ್ರಿನ್α-ಅಡ್ರಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳ ಪ್ರಚೋದನೆಯಿಂದಾಗಿ ಬಾಹ್ಯ ವ್ಯಾಸೋಕನ್ಸ್ಟ್ರಿಕ್ಷನ್ (ಉದರದ ಅಪಧಮನಿಗಳು ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ನಾಳಗಳು ಸೇರಿದಂತೆ) ಕಾರಣವಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಆರಂಭಿಕ ಬಾಹ್ಯ ನಾಳೀಯ ಪ್ರತಿರೋಧ, ಎಡ ಕುಹರದ ಕ್ರಿಯಾತ್ಮಕ ಸ್ಥಿತಿ ಮತ್ತು ಶೀರ್ಷಧಮನಿ ಬ್ಯಾರೆಸೆಪ್ಟರ್ಗಳ ಮೂಲಕ ಮಧ್ಯಸ್ಥಿಕೆಯ ಪ್ರತಿಫಲಿತ ಪ್ರಭಾವಗಳನ್ನು ಅವಲಂಬಿಸಿ ಹೃದಯದ ಉತ್ಪಾದನೆಯು ಹೆಚ್ಚಾಗಬಹುದು ಅಥವಾ ಕಡಿಮೆಯಾಗಬಹುದು. ಕಡಿಮೆ ಬಾಹ್ಯ ನಾಳೀಯ ಪ್ರತಿರೋಧದೊಂದಿಗೆ ತೀವ್ರವಾದ ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ (70 mm Hg ಗಿಂತ ಕಡಿಮೆ ಸಂಕೋಚನದ ರಕ್ತದೊತ್ತಡ) ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಇದನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ನೊರ್ಪೈನ್ಫ್ರಿನ್ ನ ಸಾಮಾನ್ಯ ಆರಂಭಿಕ ಡೋಸ್ 0.5-1 mcg / min ಆಗಿದೆ; ಭವಿಷ್ಯದಲ್ಲಿ, ಪರಿಣಾಮವನ್ನು ಸಾಧಿಸುವವರೆಗೆ ಅದನ್ನು ಟೈಟ್ರೇಟ್ ಮಾಡಲಾಗುತ್ತದೆ ಮತ್ತು ವಕ್ರೀಭವನದ ಆಘಾತದಲ್ಲಿ ಇದು 8-30 mcg / min ಆಗಿರಬಹುದು.
ಡೋಪಮೈನ್α- ಮತ್ತು β-ಅಡ್ರಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ, ಹಾಗೆಯೇ ಮೂತ್ರಪಿಂಡಗಳು ಮತ್ತು ಮೆಸೆಂಟರಿಗಳ ನಾಳಗಳಲ್ಲಿರುವ ಡೋಪಮಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳು. ಇದರ ಪರಿಣಾಮವು ಡೋಸ್ ಅನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ನಿಮಿಷಕ್ಕೆ 2-4 mcg / kg ಪ್ರಮಾಣದಲ್ಲಿ ಅಭಿದಮನಿ ಕಷಾಯದೊಂದಿಗೆ, ಡೋಪಮಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳ ಮೇಲಿನ ಪರಿಣಾಮವು ಮುಖ್ಯವಾಗಿ ವ್ಯಕ್ತವಾಗುತ್ತದೆ, ಇದು ಉದರದ ಅಪಧಮನಿಗಳು ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ನಾಳಗಳ ವಿಸ್ತರಣೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಡೋಪಮೈನ್ ಮೂತ್ರವರ್ಧಕ ದರವನ್ನು ಹೆಚ್ಚಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ ಮತ್ತು ಕಡಿಮೆಯಾದ ಮೂತ್ರಪಿಂಡದ ಪರ್ಫ್ಯೂಷನ್ನಿಂದ ಉಂಟಾಗುವ ಮೂತ್ರವರ್ಧಕ ವಕ್ರೀಕಾರಕತೆಯನ್ನು ನಿವಾರಿಸುತ್ತದೆ ಮತ್ತು ಪರಿಣಾಮ ಬೀರಬಹುದು ಮೂತ್ರಪಿಂಡದ ಕೊಳವೆಗಳುನ್ಯಾಟ್ರಿಯುರೆಸಿಸ್ ಅನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಗಮನಿಸಿದಂತೆ, ತೀವ್ರವಾದ ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯದ ಆಲಿಗುರಿಕ್ ಹಂತದ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲೋಮೆರುಲರ್ ಶೋಧನೆಯಲ್ಲಿ ಯಾವುದೇ ಸುಧಾರಣೆ ಇಲ್ಲ. ಪ್ರತಿ ನಿಮಿಷಕ್ಕೆ 5-10 mcg / kg ಪ್ರಮಾಣದಲ್ಲಿ, ಡೋಪಮೈನ್ ಪ್ರಧಾನವಾಗಿ 1-ಅಡ್ರಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ, ಇದು ಹೃದಯದ ಉತ್ಪಾದನೆಯಲ್ಲಿ ಹೆಚ್ಚಳಕ್ಕೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ; venoconstriction ಸಹ ಗಮನಿಸಲಾಗಿದೆ. ನಿಮಿಷಕ್ಕೆ 10-20 mcg / kg ಪ್ರಮಾಣದಲ್ಲಿ, α- ಅಡ್ರಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳ ಪ್ರಚೋದನೆಯು ಮೇಲುಗೈ ಸಾಧಿಸುತ್ತದೆ, ಇದು ಬಾಹ್ಯ ವ್ಯಾಸೋಕನ್ಸ್ಟ್ರಿಕ್ಷನ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ (ಉದರದ ಅಪಧಮನಿಗಳು ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ನಾಳಗಳು ಸೇರಿದಂತೆ). ಡೋಪಮೈನ್, ಏಕಾಂಗಿಯಾಗಿ ಅಥವಾ ಇತರ ಪ್ರೆಸ್ಸರ್ ಅಮೈನ್ಗಳ ಸಂಯೋಜನೆಯಲ್ಲಿ, ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ ಅನ್ನು ತೊಡೆದುಹಾಕಲು, ಹೃದಯ ಸ್ನಾಯುವಿನ ಸಂಕೋಚನವನ್ನು ಹೆಚ್ಚಿಸಲು ಮತ್ತು ತಿದ್ದುಪಡಿಯ ಅಗತ್ಯವಿರುವ ಬ್ರಾಡಿಕಾರ್ಡಿಯಾ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಹೃದಯ ಬಡಿತವನ್ನು ಹೆಚ್ಚಿಸಲು ಬಳಸಲಾಗುತ್ತದೆ. ಸಾಕಷ್ಟು ಕುಹರದ ತುಂಬುವಿಕೆಯ ಒತ್ತಡವನ್ನು ಹೊಂದಿರುವ ರೋಗಿಯಲ್ಲಿ ರಕ್ತದೊತ್ತಡವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು 20 mcg/kg/min ಗಿಂತ ಹೆಚ್ಚಿನ ದರದಲ್ಲಿ ಡಾಪ್ಮಿನ್ ಆಡಳಿತವು ಅಗತ್ಯವಿದ್ದರೆ, ನೊರ್ಪೈನ್ಫ್ರಿನ್ ಅನ್ನು ಸೇರಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಡೊಬುಟಮೈನ್- ಸಂಶ್ಲೇಷಿತ ಕ್ಯಾಟೆಕೊಲಮೈನ್, ಮುಖ್ಯವಾಗಿ β- ಅಡ್ರಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಹೃದಯದ ಉತ್ಪಾದನೆಯಲ್ಲಿ ಹೆಚ್ಚಳ ಮತ್ತು ಹೃದಯದ ಕುಹರದ ತುಂಬುವ ಒತ್ತಡದಲ್ಲಿ ಇಳಿಕೆಯೊಂದಿಗೆ ಮಯೋಕಾರ್ಡಿಯಲ್ ಸಂಕೋಚನದಲ್ಲಿ ಸುಧಾರಣೆ ಕಂಡುಬರುತ್ತದೆ. ಬಾಹ್ಯ ನಾಳೀಯ ಪ್ರತಿರೋಧದಲ್ಲಿನ ಇಳಿಕೆಯಿಂದಾಗಿ, ರಕ್ತದೊತ್ತಡವು ಬದಲಾಗದೆ ಇರಬಹುದು. ಹೃದಯದ ಉತ್ಪಾದನೆಯನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವುದು ಡೊಬುಟಮೈನ್ ಚಿಕಿತ್ಸೆಯ ಗುರಿಯಾಗಿರುವುದರಿಂದ, ಔಷಧದ ಸೂಕ್ತ ಪ್ರಮಾಣವನ್ನು ಆಯ್ಕೆ ಮಾಡಲು ಈ ಸೂಚಕದ ಮೇಲ್ವಿಚಾರಣೆ ಅಗತ್ಯವಿದೆ. ಪ್ರತಿ ನಿಮಿಷಕ್ಕೆ 5-20 mcg/kg ಪ್ರಮಾಣವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಡೊಬುಟಮೈನ್ ಅನ್ನು ಡೋಪಮೈನ್ನೊಂದಿಗೆ ಸಂಯೋಜಿಸಬಹುದು; ಇದು ಶ್ವಾಸಕೋಶದ ನಾಳೀಯ ಪ್ರತಿರೋಧವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ ಮತ್ತು ಬಲ ಕುಹರದ ವೈಫಲ್ಯದ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಆಯ್ಕೆಯ ಔಷಧವಾಗಿದೆ. ಆದಾಗ್ಯೂ, ಔಷಧದ ಕಷಾಯ ಪ್ರಾರಂಭವಾದ 12 ಗಂಟೆಗಳ ನಂತರ, ಟ್ಯಾಕಿಫಿಲ್ಯಾಕ್ಸಿಸ್ ಬೆಳೆಯಬಹುದು.
ಫಾಸ್ಫೋಡಿಸ್ಟರೇಸ್ III ಪ್ರತಿರೋಧಕಗಳು(ಅಮ್ರಿನೋನ್, ಮಿಲ್ರಿನೋನ್) ಧನಾತ್ಮಕ ಐನೋಟ್ರೋಪಿಕ್ ಮತ್ತು ವಾಸೋಡಿಲೇಟಿಂಗ್ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿದೆ, ಇದು ಪ್ರಧಾನವಾಗಿ ವೆನೋಡಿಲೇಷನ್ ಮತ್ತು ಶ್ವಾಸಕೋಶದ ನಾಳೀಯ ಟೋನ್ನಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಪ್ರೆಸ್ಸರ್ ಅಮೈನ್ಗಳ ಜೊತೆಗೆ, ಅವರು ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾವನ್ನು ಉಲ್ಬಣಗೊಳಿಸಬಹುದು ಮತ್ತು ಕುಹರದ ಆರ್ಹೆತ್ಮಿಯಾವನ್ನು ಪ್ರಚೋದಿಸಬಹುದು. ಅವರ ಅತ್ಯುತ್ತಮ ಬಳಕೆಗಾಗಿ, ಹಿಮೋಡೈನಮಿಕ್ ನಿಯತಾಂಕಗಳ ಮೇಲ್ವಿಚಾರಣೆ ಅಗತ್ಯವಿದೆ; ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿಯ ಬೆಣೆಯ ಒತ್ತಡವು 16-18 mm Hg ಗಿಂತ ಕಡಿಮೆಯಿರಬಾರದು. ಫಾಸ್ಫೋಡಿಸ್ಟರೇಸ್ III ಪ್ರತಿರೋಧಕಗಳ IV ಕಷಾಯವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯ ಅಥವಾ ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ, ಇದು ಪ್ರೆಸ್ಸರ್ ಅಮೈನ್ಗಳೊಂದಿಗೆ ಪ್ರಮಾಣಿತ ಚಿಕಿತ್ಸೆಗೆ ಸಮರ್ಪಕವಾಗಿ ಪ್ರತಿಕ್ರಿಯಿಸುವುದಿಲ್ಲ. ಅಮ್ರಿನಾನ್ ಆಗಾಗ್ಗೆ ಥ್ರಂಬೋಸೈಟೋಪೆನಿಯಾವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ, ಟ್ಯಾಕಿಫಿಲ್ಯಾಕ್ಸಿಸ್ ತ್ವರಿತವಾಗಿ ಬೆಳೆಯಬಹುದು. ಹದಗೆಡುತ್ತಿರುವ ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯದಲ್ಲಿ ಮಿಲ್ರಿನೋನ್ ಬಳಕೆಯು ರೋಗದ ಕ್ಲಿನಿಕಲ್ ಕೋರ್ಸ್ನಲ್ಲಿ ಸುಧಾರಣೆಗೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ ಎಂದು ಇತ್ತೀಚೆಗೆ ತೋರಿಸಲಾಗಿದೆ, ಆದರೆ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಸುಪ್ರಾವೆಂಟ್ರಿಕ್ಯುಲರ್ ಆರ್ಹೆತ್ಮಿಯಾಗಳ ಅಗತ್ಯವಿರುವ ನಿರಂತರ ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ ಸಂಭವಿಸುವಿಕೆಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಇರುತ್ತದೆ.
ಕ್ಯಾಲ್ಸಿಯಂಗಾಗಿ ಕಾರ್ಡಿಯೋಮಯೋಸೈಟ್ಗಳ ಸಂಕೋಚನದ ಮೈಯೋಫಿಬ್ರಿಲ್ಗಳ ಸಂಬಂಧವನ್ನು ಹೆಚ್ಚಿಸುವ ವಿಧಾನಗಳು. ಈ ಗುಂಪಿನಲ್ಲಿ ವ್ಯಾಪಕವಾದ ಹಂತವನ್ನು ತಲುಪಿದ ಏಕೈಕ ಔಷಧ ಕ್ಲಿನಿಕಲ್ ಅಪ್ಲಿಕೇಶನ್ AHF ನಲ್ಲಿ, ಲೆವೊಸಿಮೆಂಡನ್ ಆಗಿದೆ. ಇದರ ಸಕಾರಾತ್ಮಕ ಐನೋಟ್ರೋಪಿಕ್ ಪರಿಣಾಮವು ಮಯೋಕಾರ್ಡಿಯಲ್ ಆಮ್ಲಜನಕದ ಬೇಡಿಕೆಯಲ್ಲಿ ಗಮನಾರ್ಹ ಹೆಚ್ಚಳ ಮತ್ತು ಮಯೋಕಾರ್ಡಿಯಂ ಮೇಲೆ ಸಹಾನುಭೂತಿಯ ಪರಿಣಾಮಗಳ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಇರುವುದಿಲ್ಲ. ಕ್ರಿಯೆಯ ಇತರ ಸಂಭವನೀಯ ಕಾರ್ಯವಿಧಾನಗಳು ಫಾಸ್ಫೋಡಿಸ್ಟರೇಸ್ III ನ ಆಯ್ದ ಪ್ರತಿಬಂಧ, ಸಕ್ರಿಯಗೊಳಿಸುವಿಕೆ ಪೊಟ್ಯಾಸಿಯಮ್ ಚಾನಲ್ಗಳು. ಲೆವೊಸಿಮೆಂಡನ್ ವಾಸೋಡಿಲೇಟಿಂಗ್ ಮತ್ತು ಆಂಟಿ-ಇಸ್ಕೆಮಿಕ್ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿದೆ; ದೀರ್ಘಕಾಲದವರೆಗೆ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಸಕ್ರಿಯ ಮೆಟಾಬೊಲೈಟ್ನ ಉಪಸ್ಥಿತಿಯಿಂದಾಗಿ, ಔಷಧವನ್ನು ನಿಲ್ಲಿಸಿದ ನಂತರ ಪರಿಣಾಮವು ಸ್ವಲ್ಪ ಸಮಯದವರೆಗೆ ಇರುತ್ತದೆ. AHF ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಡಿಗೋಕ್ಸಿನ್ ಸೀಮಿತ ಮೌಲ್ಯವನ್ನು ಹೊಂದಿದೆ. ಔಷಧವು ಸಣ್ಣ ಚಿಕಿತ್ಸಕ ಅಗಲವನ್ನು ಹೊಂದಿದೆ ಮತ್ತು ವಿಶೇಷವಾಗಿ ಹೈಪೋಕಾಲೆಮಿಯಾ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ ತೀವ್ರವಾದ ಕುಹರದ ಆರ್ಹೆತ್ಮಿಯಾವನ್ನು ಉಂಟುಮಾಡಬಹುದು. ನಿರಂತರ ಹೃತ್ಕರ್ಣದ ಕಂಪನ ಅಥವಾ ಹೃತ್ಕರ್ಣದ ಬೀಸು ರೋಗಿಗಳಲ್ಲಿ ಕುಹರದ ಸಂಕೋಚನಗಳ ಆವರ್ತನವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಹೃತ್ಕರ್ಣದ ವಹನವನ್ನು ನಿಧಾನಗೊಳಿಸುವ ಅದರ ಸಾಮರ್ಥ್ಯವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
2) ವಾಸೋಡಿಲೇಟರ್ಗಳುರಕ್ತನಾಳಗಳು ಮತ್ತು ಅಪಧಮನಿಗಳ ವಿಸ್ತರಣೆಯಿಂದಾಗಿ ಪೂರ್ವ ಮತ್ತು ನಂತರದ ಹೊರೆಗಳನ್ನು ತ್ವರಿತವಾಗಿ ಕಡಿಮೆ ಮಾಡಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ, ಇದು ಶ್ವಾಸಕೋಶದ ಕ್ಯಾಪಿಲ್ಲರಿಗಳಲ್ಲಿನ ಒತ್ತಡದಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಬಾಹ್ಯ ನಾಳೀಯ ಪ್ರತಿರೋಧ ಮತ್ತು ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ಇಳಿಕೆ. ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ಗಾಗಿ ಅವುಗಳನ್ನು ಬಳಸಲಾಗುವುದಿಲ್ಲ.
ಐಸೋಸೋರ್ಬೈಡ್ ಡೈನೈಟ್ರೇಟ್ಸಿರೆಯ ನಾಳಗಳ ಮೇಲೆ ಪ್ರಧಾನ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿರುವ ಬಾಹ್ಯ ವಾಸೋಡಿಲೇಟರ್. ಆಂಟಿಆಂಜಿನಲ್ ಏಜೆಂಟ್. ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನವು ನಾಳಗಳ ನಯವಾದ ಸ್ನಾಯುಗಳಲ್ಲಿ ಸಕ್ರಿಯ ವಸ್ತುವಿನ ನೈಟ್ರಿಕ್ ಆಕ್ಸೈಡ್ನ ಬಿಡುಗಡೆಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ. ನೈಟ್ರಿಕ್ ಆಕ್ಸೈಡ್ ಗ್ವಾನಿಲೇಟ್ ಸೈಕ್ಲೇಸ್ ಅನ್ನು ಸಕ್ರಿಯಗೊಳಿಸುತ್ತದೆ ಮತ್ತು cGMP ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಇದು ಅಂತಿಮವಾಗಿ ನಯವಾದ ಸ್ನಾಯುವಿನ ವಿಶ್ರಾಂತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಐಸೊಸಾರ್ಬೈಡ್ ಡೈನೈಟ್ರೇಟ್ ಅಪಧಮನಿಗಳು ಮತ್ತು ಪ್ರಿಕ್ಯಾಪಿಲ್ಲರಿ ಸ್ಪಿಂಕ್ಟರ್ಗಳ ಪ್ರಭಾವದ ಅಡಿಯಲ್ಲಿ
ದೊಡ್ಡ ಅಪಧಮನಿಗಳು ಮತ್ತು ಸಿರೆಗಳಿಗಿಂತ ಸ್ವಲ್ಪ ಮಟ್ಟಿಗೆ ವಿಶ್ರಾಂತಿ ಪಡೆಯಿರಿ.
ಐಸೊಸೋರ್ಬೈಡ್ ಡೈನಿಟ್ರೇಟ್ನ ಕ್ರಿಯೆಯು ಮುಖ್ಯವಾಗಿ ಮಯೋಕಾರ್ಡಿಯಲ್ ಆಮ್ಲಜನಕದ ಬೇಡಿಕೆಯಲ್ಲಿನ ಇಳಿಕೆಗೆ ಸಂಬಂಧಿಸಿದೆ ಏಕೆಂದರೆ ಪೂರ್ವ ಲೋಡ್ (ಬಾಹ್ಯ ರಕ್ತನಾಳಗಳ ಹಿಗ್ಗುವಿಕೆ ಮತ್ತು ಬಲ ಹೃತ್ಕರ್ಣಕ್ಕೆ ರಕ್ತದ ಹರಿವಿನ ಇಳಿಕೆ) ಮತ್ತು ಆಫ್ಟರ್ಲೋಡ್ (ಬಾಹ್ಯ ನಾಳೀಯ ಪ್ರತಿರೋಧದಲ್ಲಿ ಇಳಿಕೆ), ಜೊತೆಗೆ ನೇರ ಪರಿಧಮನಿಯ ವಿಸ್ತರಣೆ ಪರಿಣಾಮದೊಂದಿಗೆ. ಕಡಿಮೆ ರಕ್ತ ಪೂರೈಕೆಯಿರುವ ಪ್ರದೇಶಗಳಲ್ಲಿ ಪರಿಧಮನಿಯ ರಕ್ತದ ಹರಿವಿನ ಪುನರ್ವಿತರಣೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. ಶ್ವಾಸಕೋಶದ ಪರಿಚಲನೆಯಲ್ಲಿ ಒತ್ತಡವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
IV ದ್ರಾವಣಸಾಮಾನ್ಯವಾಗಿ 10-20 ಮೈಕ್ರೋಗ್ರಾಂ / ನಿಮಿಷದಿಂದ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ ಮತ್ತು ಅಪೇಕ್ಷಿತ ಹಿಮೋಡೈನಮಿಕ್ ಅಥವಾ ಕ್ಲಿನಿಕಲ್ ಪರಿಣಾಮವನ್ನು ಪಡೆಯುವವರೆಗೆ ಪ್ರತಿ 5-10 ನಿಮಿಷಗಳಿಗೊಮ್ಮೆ 5-10 ಮೈಕ್ರೋಗ್ರಾಂಗಳು / ನಿಮಿಷ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಔಷಧದ ಕಡಿಮೆ ಪ್ರಮಾಣಗಳು (30-40 mcg/min) ಮುಖ್ಯವಾಗಿ ವೆನೋಡಿಲೇಷನ್ ಅನ್ನು ಉಂಟುಮಾಡುತ್ತವೆ, ಹೆಚ್ಚಿನ ಪ್ರಮಾಣಗಳು (150-500 mcg/min) ಸಹ ಅಪಧಮನಿಗಳ ವಿಸ್ತರಣೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ. 16-24 ಗಂಟೆಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ರಕ್ತದಲ್ಲಿ ನೈಟ್ರೇಟ್ಗಳ ನಿರಂತರ ಸಾಂದ್ರತೆಯನ್ನು ನಿರ್ವಹಿಸುವಾಗ, ಅವರಿಗೆ ಸಹಿಷ್ಣುತೆ ಬೆಳೆಯುತ್ತದೆ. ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ, ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ತುರ್ತುಸ್ಥಿತಿಗಳು ಅಥವಾ ರಕ್ತ ಕಟ್ಟಿ ಹೃದಯ ಸ್ಥಂಭನದಲ್ಲಿ (ಮಿಟ್ರಲ್ ಅಥವಾ ಮಹಾಪಧಮನಿಯ ರಿಗರ್ಗಿಟೇಶನ್ ಸೇರಿದಂತೆ) ನೈಟ್ರೇಟ್ಗಳು ಪರಿಣಾಮಕಾರಿ. ಅವುಗಳನ್ನು ಬಳಸುವಾಗ, ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ ಅನ್ನು ತಪ್ಪಿಸಬೇಕು (ಅದರ ಸಂಭವನೀಯತೆಯು ಹೈಪೋವೊಲೆಮಿಯಾ, ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಕಡಿಮೆ ಸ್ಥಳೀಕರಣ, ಬಲ ಕುಹರದ ವೈಫಲ್ಯದೊಂದಿಗೆ ಹೆಚ್ಚಾಗುತ್ತದೆ). ನೈಟ್ರೇಟ್ ಬಳಕೆಯಿಂದ ಉಂಟಾಗುವ ಹೈಪೊಟೆನ್ಷನ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಇಂಟ್ರಾವೆನಸ್ ದ್ರವದ ಆಡಳಿತದಿಂದ ಹೊರಹಾಕಲಾಗುತ್ತದೆ, ಬ್ರಾಡಿಕಾರ್ಡಿಯಾ ಮತ್ತು ಹೈಪೊಟೆನ್ಷನ್ ಸಂಯೋಜನೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಅಟ್ರೊಪಿನ್ ಮೂಲಕ ಹೊರಹಾಕಲಾಗುತ್ತದೆ. ಅವರು ಟ್ಯಾಕಿಕಾರ್ಡಿಯಾ, ಬ್ರಾಡಿಕಾರ್ಡಿಯಾ, ಶ್ವಾಸಕೋಶದಲ್ಲಿ ದುರ್ಬಲಗೊಂಡ ವಾತಾಯನ-ಪರ್ಫ್ಯೂಷನ್ ಸಂಬಂಧಗಳು ಮತ್ತು ತಲೆನೋವುಗಳ ಆಕ್ರಮಣ ಅಥವಾ ಉಲ್ಬಣಕ್ಕೆ ಸಹ ಕೊಡುಗೆ ನೀಡಬಹುದು.
ನೈಟ್ರೇಟ್ಗಳು ಬಲ ಕುಹರದ ತೀವ್ರ ಸಂಕೋಚನದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯಲ್ಲಿ ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ಅದರ ಬಿಡುಗಡೆಯು ಪ್ರಿಲೋಡ್ ಅನ್ನು ಅವಲಂಬಿಸಿದ್ದಾಗ, 90 mm Hg ಗಿಂತ ಕಡಿಮೆ ಸಂಕೋಚನದ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ ಮತ್ತು 50 ಬಡಿತಗಳಿಗಿಂತ ಕಡಿಮೆ ಹೃದಯ ಬಡಿತದೊಂದಿಗೆ. ಪ್ರತಿ ನಿಮಿಷ ಅಥವಾ ತೀವ್ರ ಟಾಕಿಕಾರ್ಡಿಯಾ.
ಸೋಡಿಯಂ ನೈಟ್ರೋಪ್ರಸ್ಸೈಡ್ಅಪಧಮನಿಗಳು ಮತ್ತು ರಕ್ತನಾಳಗಳ ಮೇಲೆ ಅದರ ಪರಿಣಾಮದಲ್ಲಿ ನೈಟ್ರೋಗ್ಲಿಸರಿನ್ ಅನ್ನು ಹೋಲುತ್ತದೆ. ಇದನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಪ್ರತಿ ನಿಮಿಷಕ್ಕೆ 0.1-5 mcg/kg ಪ್ರಮಾಣದಲ್ಲಿ ನೀಡಲಾಗುತ್ತದೆ (ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ನಿಮಿಷಕ್ಕೆ 10 mcg/kg ವರೆಗೆ) ಮತ್ತು ಬೆಳಕಿಗೆ ಒಡ್ಡಿಕೊಳ್ಳಬಾರದು.
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ (ವಿಶೇಷವಾಗಿ ಮಹಾಪಧಮನಿಯ ಅಥವಾ ಮಿಟ್ರಲ್ ರಿಗರ್ಗಿಟೇಶನ್ಗೆ ಸಂಬಂಧಿಸಿದ) ಮತ್ತು ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದಿಂದ ಉಂಟಾಗುವ ತುರ್ತುಸ್ಥಿತಿಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಬಳಸಲಾಗುತ್ತದೆ. ಕಡಿಮೆ ಹೃದಯದ ಉತ್ಪಾದನೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಬಾಹ್ಯ ಪ್ರತಿರೋಧವು ಡೋಪಮೈನ್ಗೆ ಪ್ರತಿಕ್ರಿಯಿಸದ ಪರಿಸ್ಥಿತಿಗಳ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಹೆಚ್ಚಿದ ರೋಗಲಕ್ಷಣದ ಪರಿಣಾಮಕಾರಿತ್ವದ (ಆದರೆ ಫಲಿತಾಂಶಗಳಲ್ಲ) ಪುರಾವೆಗಳಿವೆ.
ಸೋಡಿಯಂ ನೈಟ್ರೋಪ್ರಸ್ಸೈಡ್ ಅನ್ನು ನಿರಂತರ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾದಲ್ಲಿ ಬಳಸಬಾರದು, ಏಕೆಂದರೆ ಇದು ಗಮನಾರ್ಹವಾಗಿ ಸ್ಟೆನೋಟಿಕ್ ಎಪಿಕಾರ್ಡಿಯಲ್ ಪರಿಧಮನಿಯ ಅಪಧಮನಿಗಳಿಗೆ ರಕ್ತ ಪೂರೈಕೆಯ ಪ್ರದೇಶಗಳಲ್ಲಿ ರಕ್ತ ಪರಿಚಲನೆಯನ್ನು ದುರ್ಬಲಗೊಳಿಸುತ್ತದೆ. ಹೈಪೋವೊಲೆಮಿಯಾದೊಂದಿಗೆ, ಸೋಡಿಯಂ ನೈಟ್ರೊಪ್ರಸ್ಸೈಡ್, ಹಾಗೆಯೇ ನೈಟ್ರೇಟ್, ರಿಫ್ಲೆಕ್ಸ್ ಟಾಕಿಕಾರ್ಡಿಯಾದೊಂದಿಗೆ ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ಗಮನಾರ್ಹ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಆದ್ದರಿಂದ ಎಡ ಕುಹರದ ತುಂಬುವ ಒತ್ತಡವು ಕನಿಷ್ಠ 16-18 ಎಂಎಂ ಎಚ್ಜಿ ಆಗಿರಬೇಕು.
ಇತರ ಅಡ್ಡ ಪರಿಣಾಮಗಳು ಶ್ವಾಸಕೋಶದ ಕಾಯಿಲೆಯಲ್ಲಿ ಹೈಪೋಕ್ಸೆಮಿಯಾ ಉಲ್ಬಣಗೊಳ್ಳುವುದನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ (ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿಗಳ ಹೈಪೋಕ್ಸಿಕ್ ಸಂಕೋಚನವನ್ನು ತೆಗೆದುಹಾಕುವ ಮೂಲಕ), ತಲೆನೋವು, ವಾಕರಿಕೆ, ವಾಂತಿ ಮತ್ತು ಕಿಬ್ಬೊಟ್ಟೆಯ ಸೆಳೆತ. ಹೆಪಾಟಿಕ್ ಅಥವಾ ಮೂತ್ರಪಿಂಡದ ಕೊರತೆಯೊಂದಿಗೆ, ಹಾಗೆಯೇ ಸೋಡಿಯಂ ನೈಟ್ರೊಪ್ರಸ್ಸೈಡ್ ಅನ್ನು ನಿಮಿಷಕ್ಕೆ 3 μg / kg ಗಿಂತ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ 72 ಗಂಟೆಗಳಿಗೂ ಹೆಚ್ಚು ಕಾಲ ಪರಿಚಯಿಸುವುದರೊಂದಿಗೆ, ಸೈನೈಡ್ ಅಥವಾ ಥಿಯೋಸೈನೇಟ್ ರಕ್ತದಲ್ಲಿ ಸಂಗ್ರಹವಾಗಬಹುದು. ಸೈನೈಡ್ ಮಾದಕತೆ ಮೆಟಾಬಾಲಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಸಂಭವದಿಂದ ವ್ಯಕ್ತವಾಗುತ್ತದೆ. ಥಿಯೋಸೈನೇಟ್> 12 mg/dL ಸಾಂದ್ರತೆಗಳಲ್ಲಿ, ಆಲಸ್ಯ, ಹೈಪರ್ರೆಫ್ಲೆಕ್ಸಿಯಾ ಮತ್ತು ಸೆಳೆತಗಳು ಸಂಭವಿಸುತ್ತವೆ.
ಚಿಕಿತ್ಸೆಯು ಔಷಧದ ಕಷಾಯದ ತಕ್ಷಣದ ಮುಕ್ತಾಯವನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ, ತೀವ್ರತರವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ, ಸೋಡಿಯಂ ಥಿಯೋಸಲ್ಫೇಟ್ ಅನ್ನು ಪರಿಚಯಿಸಲಾಗುತ್ತದೆ.
3) ಮಾರ್ಫಿನ್- ನಾರ್ಕೋಟಿಕ್ ನೋವು ನಿವಾರಕ, ಇದು ನೋವು ನಿವಾರಕ ಜೊತೆಗೆ, ನಿದ್ರಾಜನಕ ಕ್ರಿಯೆಮತ್ತು ವಾಗಲ್ ಟೋನ್ ಹೆಚ್ಚಳ, ವೆನೋಡಿಲೇಷನ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಪಲ್ಮನರಿ ಎಡಿಮಾವನ್ನು ನಿವಾರಿಸಲು ಮತ್ತು ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಎದೆನೋವಿನ ನಿವಾರಣೆಗೆ ಇದು ಆಯ್ಕೆಯ ಔಷಧವೆಂದು ಪರಿಗಣಿಸಲಾಗಿದೆ ಮತ್ತು ಪುನರಾವರ್ತಿತ ಸಬ್ಲಿಂಗ್ಯುಯಲ್ ನೈಟ್ರೋಗ್ಲಿಸರಿನ್ ಆಡಳಿತದ ನಂತರ ಹಾದುಹೋಗುವುದಿಲ್ಲ.
ಮುಖ್ಯ ಅಡ್ಡಪರಿಣಾಮಗಳೆಂದರೆ ಬ್ರಾಡಿಕಾರ್ಡಿಯಾ, ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿ (ಅಟ್ರೋಪಿನ್ನಿಂದ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ), ಉಸಿರಾಟದ ಖಿನ್ನತೆ, ಮತ್ತು ಹೈಪೋವೊಲೆಮಿಯಾ ರೋಗಿಗಳಲ್ಲಿ ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ ಸಂಭವಿಸುವುದು ಅಥವಾ ಹದಗೆಡುವುದು (ಸಾಮಾನ್ಯವಾಗಿ ಕಾಲುಗಳನ್ನು ಎತ್ತುವ ಮೂಲಕ ಮತ್ತು / ದ್ರವವನ್ನು ಪರಿಚಯಿಸುವ ಮೂಲಕ ತೆಗೆದುಹಾಕಲಾಗುತ್ತದೆ).
ಇದನ್ನು ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಅಭಿದಮನಿ ಮೂಲಕ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ (10 ಮಿಗ್ರಾಂ ಔಷಧವನ್ನು ಕನಿಷ್ಠ 10 ಮಿಲಿಗಳಲ್ಲಿ ದುರ್ಬಲಗೊಳಿಸಲಾಗುತ್ತದೆ ಶಾರೀರಿಕ ಲವಣಯುಕ್ತ, ಸುಮಾರು 5 ಮಿಗ್ರಾಂ ಅನ್ನು ಅಭಿದಮನಿ ಮೂಲಕ ನಿಧಾನವಾಗಿ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ, ನಂತರ, ಅಗತ್ಯವಿದ್ದರೆ, ಪರಿಣಾಮವನ್ನು ಸಾಧಿಸುವವರೆಗೆ ಕನಿಷ್ಠ 5 ನಿಮಿಷಗಳ ಮಧ್ಯಂತರದಲ್ಲಿ 2-4 ಮಿಗ್ರಾಂ).
4) ಫ್ಯೂರೋಸೆಮೈಡ್- ನೇರವಾದ ವೆನೋಡಿಲೇಟಿಂಗ್ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿರುವ ಲೂಪ್ ಮೂತ್ರವರ್ಧಕ. ನಂತರದ ಪರಿಣಾಮವು ಅಭಿದಮನಿ ಆಡಳಿತದ ನಂತರ ಮೊದಲ 5 ನಿಮಿಷಗಳಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ, ಆದರೆ ಮೂತ್ರದ ಉತ್ಪಾದನೆಯಲ್ಲಿ ಹೆಚ್ಚಳವು ನಂತರ ಸಂಭವಿಸುತ್ತದೆ.
ಆರಂಭಿಕ ಡೋಸ್ 0.5-1 ಮಿಗ್ರಾಂ / ಕೆಜಿ IV ಆಗಿದೆ. ಅಗತ್ಯವಿದ್ದರೆ, ಪರಿಚಯವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ 1-4 ಗಂಟೆಗಳ ನಂತರ ಪುನರಾವರ್ತಿಸಲಾಗುತ್ತದೆ.
5) ಬೀಟಾ-ಬ್ಲಾಕರ್ಗಳು.
ದುರ್ಬಲಗೊಂಡ ಹೃದಯ ಸ್ನಾಯುವಿನ ಸಂಕೋಚನಕ್ಕೆ ಸಂಬಂಧಿಸಿದ AHF ನಲ್ಲಿ ಈ ಗುಂಪಿನ ಔಷಧಿಗಳ ಬಳಕೆಯು ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ. ಆದಾಗ್ಯೂ, ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಸಬಾರ್ಟಿಕ್ ಅಥವಾ ಪ್ರತ್ಯೇಕವಾದ ಮಿಟ್ರಲ್ ಸ್ಟೆನೋಸಿಸ್ ಹೊಂದಿರುವ ರೋಗಿಯಲ್ಲಿ ಪಲ್ಮನರಿ ಎಡಿಮಾ ಸಂಭವಿಸಿದಾಗ ಮತ್ತು ಟ್ಯಾಕಿಸಿಸ್ಟೋಲ್ ಸಂಭವಿಸುವಿಕೆಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ, ಆಗಾಗ್ಗೆ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ, ಬೀಟಾ-ಬ್ಲಾಕರ್ನ ಪರಿಚಯವು ರೋಗಲಕ್ಷಣಗಳನ್ನು ನಿವಾರಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ರೋಗ.
ರಷ್ಯಾದಲ್ಲಿ ಇಂಟ್ರಾವೆನಸ್ ಬಳಕೆಗಾಗಿ ಮೂರು ಔಷಧಗಳು ಲಭ್ಯವಿದೆ - ಪ್ರೊಪ್ರಾನೊಲೊಲ್, ಮೆಟೊಪ್ರೊರೊಲ್ ಮತ್ತು ಎಸ್ಮೊಲೊಲ್. ಹಿಂದಿನ ಡೋಸ್ನ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ನಿರ್ಣಯಿಸಲು ಸಾಕಷ್ಟು ಮಧ್ಯಂತರದಲ್ಲಿ ಮೊದಲ ಎರಡನ್ನು ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ (ರಕ್ತದೊತ್ತಡದಲ್ಲಿನ ಬದಲಾವಣೆಗಳು, ಹೃದಯ ಬಡಿತ, ಇಂಟ್ರಾಕಾರ್ಡಿಯಾಕ್ ವಹನ, AHF ನ ಅಭಿವ್ಯಕ್ತಿಗಳು). ಎಸ್ಮೊಲೋಲ್ ಬಹಳ ಕಡಿಮೆ ಅರ್ಧ-ಜೀವಿತಾವಧಿಯನ್ನು ಹೊಂದಿದೆ (2-9 ನಿಮಿಷಗಳು), ಆದ್ದರಿಂದ ತೀವ್ರವಾದ ರೋಗಿಗಳಲ್ಲಿ ಹೆಚ್ಚಿನ ಅಪಾಯತೊಡಕುಗಳು, ಅದರ ಬಳಕೆಯನ್ನು ಯೋಗ್ಯವೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ.
6) ಹೆಪ್ಪುರೋಧಕಗಳು.
ಎಸಿಎಸ್, ಹೃತ್ಕರ್ಣದ ಕಂಪನ, ಕೃತಕ ಹೃದಯ ಕವಾಟಗಳು, ಆಳವಾದ ರಕ್ತನಾಳದ ಥ್ರಂಬೋಸಿಸ್ ರೋಗಿಗಳಿಗೆ ಹೆಪ್ಪುರೋಧಕಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಕೆಳಗಿನ ತುದಿಗಳುಮತ್ತು TELA. ಕಡಿಮೆ ಆಣ್ವಿಕ ತೂಕದ ಹೆಪಾರಿನ್ಗಳ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಆಡಳಿತವು (ಎನೋಕ್ಸಪರಿನ್ 40 ಮಿಗ್ರಾಂ 1 ಸಮಯ / ದಿನ, ಡಾಲ್ಟೆಪರಿನ್ 5000 ME 1 ಸಮಯ / ದಿನ) ತೀವ್ರವಾದ ಚಿಕಿತ್ಸಕ ಕಾಯಿಲೆಯಿಂದ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಾದ ರೋಗಿಗಳಲ್ಲಿ ಕೆಳ ತುದಿಗಳ ಆಳವಾದ ರಕ್ತನಾಳದ ಥ್ರಂಬೋಸಿಸ್ ಸಂಭವವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಎಂಬುದಕ್ಕೆ ಪುರಾವೆಗಳಿವೆ. . ತೀವ್ರ CH ಎಎಚ್ಎಫ್ನಲ್ಲಿ ಕಡಿಮೆ ಆಣ್ವಿಕ ತೂಕದ ಹೆಪಾರಿನ್ಗಳು ಮತ್ತು ಅನ್ಫ್ರಾಕ್ಟೇಟೆಡ್ ಹೆಪಾರಿನ್ (5000 IU s / c 2-3 ಬಾರಿ / ದಿನ.) ನ ರೋಗನಿರೋಧಕ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಹೋಲಿಸುವ ದೊಡ್ಡ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿಲ್ಲ.
7) ಫೈಬ್ರಿನೋಲಿಟಿಕ್ ಚಿಕಿತ್ಸೆ.
ST-ಸೆಗ್ಮೆಂಟ್ ಎಲಿವೇಶನ್ MI ಮತ್ತು PCI ಯ ಸಾಧ್ಯತೆಯಿರುವ ರೋಗಿಗಳು ಸಹಾಯವನ್ನು ಕೋರಿದ ಕ್ಷಣದಿಂದ 60 ನಿಮಿಷಗಳಲ್ಲಿ ಯಾಂತ್ರಿಕ (ಕ್ಯಾತಿಟರ್) ರಿಪರ್ಫ್ಯೂಷನ್ (ಪ್ರಾಥಮಿಕ ಪರಿಧಮನಿಯ ಮಧ್ಯಸ್ಥಿಕೆ) ಗೆ ಒಳಗಾಗಬೇಕು. ಪ್ರಾಥಮಿಕ PCI ಯ ಸಾಧ್ಯತೆಯ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ರೋಗಿಯೊಂದಿಗೆ ಮೊದಲ ಸಂಪರ್ಕದ ನಂತರ 30 ನಿಮಿಷಗಳಲ್ಲಿ ಔಷಧೀಯ ರಿಪರ್ಫ್ಯೂಷನ್ (ಫೈಬ್ರಿನೊಲಿಸಿಸ್) ಮೂಲಕ ಇನ್ಫಾರ್ಕ್ಟ್-ಅವಲಂಬಿತ ಅಪಧಮನಿಯಲ್ಲಿ ರಕ್ತದ ಹರಿವಿನ ಮರುಸ್ಥಾಪನೆಯನ್ನು ಸಾಧಿಸಬಹುದು.
ಸೀಮಿತ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ರಕ್ತಸ್ರಾವದ ಹೆಚ್ಚಿನ ಅಪಾಯದ ಹೊರತಾಗಿಯೂ, ಫೈಬ್ರಿನೊಲಿಸಿಸ್ ಆನ್ ಆಗಿದೆ ಆಸ್ಪತ್ರೆಯ ಪೂರ್ವ ಹಂತಚಿಕಿತ್ಸೆಯ ಆದ್ಯತೆಯ ವಿಧಾನವೆಂದು ಪರಿಗಣಿಸಬೇಕು, ಅದರ ಅನುಷ್ಠಾನಕ್ಕೆ ಎಲ್ಲಾ ಷರತ್ತುಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ (ಇಸಿಜಿಯನ್ನು ಅರ್ಥೈಸಿಕೊಳ್ಳುವ ಸಾಮರ್ಥ್ಯ ಹೊಂದಿರುವ ತರಬೇತಿ ಪಡೆದ ಸಿಬ್ಬಂದಿ). ಬೋಲಸ್ ಔಷಧ (ಟೆನೆಕ್ಟೆಪ್ಲೇಸ್) ನಿರ್ವಹಿಸಲು ಸುಲಭವಾಗಿದೆ ಮತ್ತು ರಕ್ತಸ್ರಾವದ ಕಡಿಮೆ ಅಪಾಯದೊಂದಿಗೆ ಉತ್ತಮ ಮುನ್ನರಿವು ಹೊಂದಿದೆ.
ವಿರೋಧಾಭಾಸಗಳ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಈ ಕೆಳಗಿನ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಟ್ರೋಬೋಲಿಟಿಕ್ ಚಿಕಿತ್ಸೆಯನ್ನು (ಟಿಎಲ್ಟಿ) ಪ್ರಾರಂಭಿಸುವುದು ಅವಶ್ಯಕ:
ಆಂಜಿನಲ್ ದಾಳಿಯ ಪ್ರಾರಂಭದ ಸಮಯವು 4-6 ಗಂಟೆಗಳಾಗಿದ್ದರೆ, ಕನಿಷ್ಟಪಕ್ಷ 12 ಗಂಟೆಗಳ ಮೀರುವುದಿಲ್ಲ;
ECG ಕನಿಷ್ಠ 2 ಸತತ ಎದೆಯ ಲೀಡ್ಗಳು ಅಥವಾ 2 ಲಿಂಬ್ ಲೀಡ್ಗಳಲ್ಲಿ ST-ಸೆಗ್ಮೆಂಟ್ ಎಲಿವೇಶನ್>0.1 mV ತೋರಿಸುತ್ತದೆ ಅಥವಾ ಹೊಸ ಎಡ ಬಂಡಲ್ ಬ್ರಾಂಚ್ ಬ್ಲಾಕ್ (LBBB) ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ.
ಥ್ರಂಬೋಲಿಟಿಕ್ಸ್ನ ಪರಿಚಯವು ನಿಜವಾದ ಹಿಂಭಾಗದ MI ಯ ECG ಚಿಹ್ನೆಗಳೊಂದಿಗೆ ಅದೇ ಸಮಯದಲ್ಲಿ ಸಮರ್ಥಿಸಲ್ಪಟ್ಟಿದೆ (ಬಲ ಪೂರ್ವಭಾವಿ ಲೀಡ್ಸ್ V1-V2 ನಲ್ಲಿ ಹೆಚ್ಚಿನ R ಅಲೆಗಳು ಮತ್ತು ಮೇಲ್ಮುಖವಾದ T ತರಂಗದೊಂದಿಗೆ ಲೀಡ್ಸ್ V1-V4 ನಲ್ಲಿ ST ವಿಭಾಗದ ಖಿನ್ನತೆ).
ಮರುಸಂಯೋಜಕ ಅಂಗಾಂಶ ಪ್ಲಾಸ್ಮಿನೋಜೆನ್ ಆಕ್ಟಿವೇಟರ್ (ಆಲ್ಟೆಪ್ಲೇಸ್)"ಬೋಲಸ್ + ಇನ್ಫ್ಯೂಷನ್" ಯೋಜನೆಯ ಪ್ರಕಾರ ಅಭಿದಮನಿ ಮೂಲಕ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ (ಹಿಂದೆ ಔಷಧವನ್ನು 100-200 ಮಿಲಿ ಡಿಸ್ಟಿಲ್ಡ್ ವಾಟರ್ ಅಥವಾ 0.9% ಸೋಡಿಯಂ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣದಲ್ಲಿ ಕರಗಿಸಲಾಗುತ್ತದೆ). ಔಷಧದ ಡೋಸ್ 1 mg / kg ದೇಹದ ತೂಕ (ಆದರೆ 100 mg ಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ): 15 mg ಅನ್ನು ಬೋಲಸ್ ಆಗಿ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ; ನಂತರದ ಇನ್ಫ್ಯೂಷನ್ 0.75 ಮಿಗ್ರಾಂ / ಕೆಜಿ ದೇಹದ ತೂಕ 30 ನಿಮಿಷಗಳಲ್ಲಿ (ಆದರೆ 50 ಮಿಗ್ರಾಂಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ), ನಂತರ 0.5 ಮಿಗ್ರಾಂ / ಕೆಜಿ (ಆದರೆ 35 ಮಿಗ್ರಾಂಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ) 60 ನಿಮಿಷಗಳಲ್ಲಿ (ಒಟ್ಟು ಕಷಾಯದ ಅವಧಿ - 1.5 ಗಂಟೆಗಳು).
ಸ್ಟ್ರೆಪ್ಟೋಕಿನೇಸ್ 0.9% ಸೋಡಿಯಂ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣದ ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ 30-60 ನಿಮಿಷಗಳ ಕಾಲ 1500000 ME ಪ್ರಮಾಣದಲ್ಲಿ / ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ. ಹೈಪೊಟೆನ್ಷನ್, ತೀವ್ರವಾದ ಅಲರ್ಜಿಯ ಪ್ರತಿಕ್ರಿಯೆಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ಹೆಚ್ಚಾಗಿ ಗುರುತಿಸಲಾಗುತ್ತದೆ. ಅದರ ಚಟುವಟಿಕೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವ ಪ್ರತಿಕಾಯಗಳ ನೋಟ ಮತ್ತು ಅನಾಫಿಲ್ಯಾಕ್ಟಿಕ್ ಆಘಾತದವರೆಗೆ ಅಲರ್ಜಿಯ ಪ್ರತಿಕ್ರಿಯೆಗಳ ಬೆಳವಣಿಗೆಯಿಂದಾಗಿ ಸ್ಟ್ರೆಪ್ಟೋಕಿನೇಸ್ ಅನ್ನು ಮರು-ಪರಿಚಯಿಸಬಾರದು (ಇತಿಹಾಸವನ್ನು ಸೂಚಿಸಿ).
ಟೆನೆಕ್ಟೆಪ್ಲೇಸ್ (ಮೆಟಲೈಸ್)ದೇಹದ ತೂಕದಲ್ಲಿ 30 ಮಿಗ್ರಾಂ ಅಭಿದಮನಿ ಮೂಲಕ<60 кг, 35 мг при 60-70 кг, 40 мг при 70-80 кг; 45 мг при 80-90 кг и 50 мг при массе тела >90 ಕೆಜಿ, ಅಗತ್ಯವಿರುವ ಡೋಸ್ ಅನ್ನು 5-10 ಸೆಕೆಂಡುಗಳಲ್ಲಿ ಬೋಲಸ್ ಆಗಿ ನೀಡಲಾಗುತ್ತದೆ. ಆಡಳಿತಕ್ಕಾಗಿ, ಹಿಂದೆ ಸ್ಥಾಪಿಸಲಾದ ಸಿರೆಯ ಕ್ಯಾತಿಟರ್ ಅನ್ನು ಬಳಸಬಹುದು, ಆದರೆ ಅದನ್ನು 0.9% ಸೋಡಿಯಂ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣದಿಂದ ತುಂಬಿಸಿದರೆ ಮಾತ್ರ, ಮೆಟಾಲೈಸ್ ಅನ್ನು ಪರಿಚಯಿಸಿದ ನಂತರ ಅದನ್ನು ಚೆನ್ನಾಗಿ ತೊಳೆಯಬೇಕು (ರಕ್ತಕ್ಕೆ ಔಷಧವನ್ನು ಪೂರ್ಣಗೊಳಿಸಲು ಮತ್ತು ಸಮಯೋಚಿತವಾಗಿ ತಲುಪಿಸಲು. ) ಮೆಟಲೈಸ್ ಡೆಕ್ಸ್ಟ್ರೋಸ್ ದ್ರಾವಣದೊಂದಿಗೆ ಹೊಂದಿಕೆಯಾಗುವುದಿಲ್ಲ ಮತ್ತು ಡೆಕ್ಸ್ಟ್ರೋಸ್ ಡ್ರಿಪ್ನೊಂದಿಗೆ ಬಳಸಬಾರದು. ಇಂಜೆಕ್ಷನ್ ದ್ರಾವಣಕ್ಕೆ ಅಥವಾ ಇನ್ಫ್ಯೂಷನ್ ಲೈನ್ಗೆ ಯಾವುದೇ ಇತರ ಔಷಧಿಗಳನ್ನು ಸೇರಿಸಬಾರದು. ಹೆಚ್ಚು ಪರಿಗಣಿಸಲಾಗುತ್ತಿದೆ ದೀರ್ಘ ಅವಧಿದೇಹದಿಂದ ಅರ್ಧ-ಜೀವಿತಾವಧಿಯಲ್ಲಿ, ಔಷಧವನ್ನು ಒಂದೇ ಬೋಲಸ್ ಆಗಿ ಬಳಸಲಾಗುತ್ತದೆ, ಇದು ಆಸ್ಪತ್ರೆಯ ಪೂರ್ವ ಹಂತದಲ್ಲಿ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ವಿಶೇಷವಾಗಿ ಅನುಕೂಲಕರವಾಗಿದೆ.
ಫೈಬ್ರಿನೋಲಿಟಿಕ್ ಚಿಕಿತ್ಸೆಗೆ ಸಂಪೂರ್ಣ ವಿರೋಧಾಭಾಸಗಳು:
ಹಿಂದಿನ ಹೆಮರಾಜಿಕ್ ಸ್ಟ್ರೋಕ್ ಅಥವಾ ಅಸ್ವಸ್ಥತೆ ಸೆರೆಬ್ರಲ್ ಪರಿಚಲನೆಅಜ್ಞಾತ ಮೂಲ.
ಕಳೆದ 6 ತಿಂಗಳೊಳಗೆ ಇಸ್ಕೆಮಿಕ್ ಸ್ಟ್ರೋಕ್, 3 ಗಂಟೆಗಳಲ್ಲಿ ಸಂಭವಿಸುವ ರಕ್ತಕೊರತೆಯ ಪಾರ್ಶ್ವವಾಯು ಹೊರತುಪಡಿಸಿ, ಇದನ್ನು ಥ್ರಂಬೋಲಿಟಿಕ್ಸ್ ಮೂಲಕ ಚಿಕಿತ್ಸೆ ನೀಡಬಹುದು.
ಇತ್ತೀಚಿನ ಪ್ರಮುಖ ಆಘಾತ/ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ/ತಲೆಗೆ ಗಾಯ (ಕಳೆದ 3 ತಿಂಗಳೊಳಗೆ).
ಮೆದುಳಿನ ಗೆಡ್ಡೆ, ಪ್ರಾಥಮಿಕ ಅಥವಾ ಮೆಟಾಸ್ಟಾಟಿಕ್.
ಸೆರೆಬ್ರಲ್ ನಾಳಗಳ ರಚನೆಯಲ್ಲಿ ಬದಲಾವಣೆಗಳು, ಅಪಧಮನಿಯ ವಿರೂಪತೆಯ ಉಪಸ್ಥಿತಿ, ಅಪಧಮನಿಯ ಅನ್ಯೂರಿಮ್ಸ್.
ಛೇದಿಸುವ ಮಹಾಪಧಮನಿಯ ಅನ್ಯೂರಿಮ್ನ ಅನುಮಾನ.
ಕಳೆದ ತಿಂಗಳಲ್ಲಿ ಜಠರಗರುಳಿನ ರಕ್ತಸ್ರಾವ.
ರಕ್ತಸ್ರಾವದ ಚಿಹ್ನೆಗಳ ಉಪಸ್ಥಿತಿ ಅಥವಾ ಹೆಮರಾಜಿಕ್ ಡಯಾಟೆಸಿಸ್ (ಮುಟ್ಟಿನ ಹೊರತುಪಡಿಸಿ).
ಸಂಕೋಚನಕ್ಕೆ ಒಳಗಾಗದ ಸ್ಥಳಗಳಲ್ಲಿನ ಪಂಕ್ಚರ್ಗಳು (ಉದಾಹರಣೆಗೆ, ಯಕೃತ್ತಿನ ಬಯಾಪ್ಸಿ, ಸೊಂಟದ ಪಂಕ್ಚರ್).
ಫೈಬ್ರಿನೋಲಿಟಿಕ್ ಚಿಕಿತ್ಸೆಗೆ ಸಾಪೇಕ್ಷ ವಿರೋಧಾಭಾಸಗಳು:
ಕಳೆದ 6 ತಿಂಗಳುಗಳಲ್ಲಿ ಅಸ್ಥಿರ ರಕ್ತಕೊರತೆಯ ದಾಳಿ.
ವಕ್ರೀಕಾರಕ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ (ಸಿಸ್ಟೊಲಿಕ್ ರಕ್ತದೊತ್ತಡ ≥180 mm Hg ಮತ್ತು / ಅಥವಾ ಡಯಾಸ್ಟೊಲಿಕ್ ರಕ್ತದೊತ್ತಡ ≥110 mm Hg).
ಪರೋಕ್ಷ ಹೆಪ್ಪುರೋಧಕಗಳನ್ನು (ವಾರ್ಫರಿನ್) ತೆಗೆದುಕೊಳ್ಳುವುದು (ಹೆಚ್ಚಿನ INR, ರಕ್ತಸ್ರಾವದ ಅಪಾಯ ಹೆಚ್ಚು).
ಗರ್ಭಧಾರಣೆಯ ಸ್ಥಿತಿ ಅಥವಾ ಹೆರಿಗೆಯ ನಂತರ 1 ವಾರದೊಳಗೆ.
ಮುಂದುವರಿದ ಹಂತದಲ್ಲಿ ಯಕೃತ್ತಿನ ರೋಗ.
ಉಲ್ಬಣಗೊಳ್ಳುವಿಕೆ ಜಠರದ ಹುಣ್ಣುಅಥವಾ 12 ಡ್ಯುವೋಡೆನಲ್ ಅಲ್ಸರ್.
ಸಾಂಕ್ರಾಮಿಕ ಎಂಡೋಕಾರ್ಡಿಟಿಸ್.
ನಿಷ್ಪರಿಣಾಮಕಾರಿ ಪುನರುಜ್ಜೀವನದ ಕ್ರಮಗಳು. ಆಘಾತಕಾರಿ ಅಥವಾ ದೀರ್ಘಕಾಲದ (> 10 ನಿಮಿಷ) ಕಾರ್ಡಿಯೋಪಲ್ಮನರಿ ಪುನರುಜ್ಜೀವನ.
ಸ್ಟ್ರೆಪ್ಟೋಕಿನೇಸ್ಗಾಗಿ, ಪೂರ್ವ ಬಳಕೆ (> 5 ದಿನಗಳ ಹಿಂದೆ ಮತ್ತು ಒಂದು ವರ್ಷ ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚು) ಅಥವಾ ಅಲರ್ಜಿಯ ಪ್ರತಿಕ್ರಿಯೆಅವಳ ಮೇಲೆ.
ಯಶಸ್ವಿ ಫೈಬ್ರಿನೊಲಿಸಿಸ್ನ ಮಾನದಂಡವೆಂದರೆ 60-90 ನಿಮಿಷಗಳಲ್ಲಿ 50% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಇಸಿಜಿಯಲ್ಲಿನ ಎಸ್ಟಿ ವಿಭಾಗದ ಶಿಫ್ಟ್ನಲ್ಲಿ ಇಳಿಕೆ (ವೈದ್ಯಕೀಯ ಇತಿಹಾಸದಲ್ಲಿ ದಾಖಲಿಸಬೇಕು), ವಿಶಿಷ್ಟವಾದ ರಿಪರ್ಫ್ಯೂಷನ್ ಆರ್ಹೆತ್ಮಿಯಾಗಳ ಸಂಭವ ಮತ್ತು ಎದೆ ನೋವು ಕಣ್ಮರೆಯಾಗುತ್ತದೆ.
ಡಿಕಂಪೆನ್ಸೇಶನ್ ಕಾರಣವನ್ನು ಅವಲಂಬಿಸಿ AHF ನ ಚಿಕಿತ್ಸೆಯ ಲಕ್ಷಣಗಳು
ಡಿಕಂಪೆನ್ಸೇಶನ್ ಕಾರಣವನ್ನು ನಿರ್ಮೂಲನೆ ಮಾಡುವುದು AHF ನ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಅದರ ಮರುಕಳಿಕೆಯನ್ನು ತಡೆಗಟ್ಟುವಲ್ಲಿ ಅತ್ಯಗತ್ಯ ಅಂಶವಾಗಿದೆ. ಹೃದಯವಲ್ಲದ ಕಾಯಿಲೆಗಳು AHF ನ ಕೋರ್ಸ್ ಅನ್ನು ಗಂಭೀರವಾಗಿ ಸಂಕೀರ್ಣಗೊಳಿಸಬಹುದು ಮತ್ತು ಚಿಕಿತ್ಸೆ ನೀಡಲು ಕಷ್ಟವಾಗುತ್ತದೆ.
ರಕ್ತಕೊರತೆಯ ಹೃದಯ ರೋಗ
ಇದು AHF ನ ಸಾಮಾನ್ಯ ಕಾರಣವಾಗಿದೆ, ಇದು ಕಡಿಮೆ CO ನೊಂದಿಗೆ ಎಡ ಕುಹರದ ವೈಫಲ್ಯ, ರಕ್ತದ ನಿಶ್ಚಲತೆಯ ಲಕ್ಷಣಗಳೊಂದಿಗೆ ಎಡ ಕುಹರದ ವೈಫಲ್ಯ ಮತ್ತು ಬಲ ಕುಹರದ ವೈಫಲ್ಯದಿಂದ ಪ್ರತಿನಿಧಿಸಬಹುದು. ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಯ ಉಲ್ಬಣಗೊಳ್ಳುವ ಎಲ್ಲಾ ರೋಗಿಗಳಿಗೆ ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ CAG ಅನ್ನು ತೋರಿಸಲಾಗುತ್ತದೆ.
ECG ನಲ್ಲಿ ST ಎತ್ತರಗಳೊಂದಿಗೆ AMI ನಲ್ಲಿ ಸಮಯೋಚಿತ ಮರುಪರಿಶೀಲನೆಯು AHF ಅನ್ನು ತಡೆಯಬಹುದು ಅಥವಾ ಅದರ ಕೋರ್ಸ್ ಅನ್ನು ಸುಧಾರಿಸಬಹುದು. ಪರ್ಕ್ಯುಟೇನಿಯಸ್ ಪರಿಧಮನಿಯ ಮಧ್ಯಸ್ಥಿಕೆಗೆ ಆದ್ಯತೆ ನೀಡಲಾಗುತ್ತದೆ, ಸೂಕ್ತವಾದರೆ, ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ, ತುರ್ತು ಪರಿಧಮನಿಯ ಬೈಪಾಸ್ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯನ್ನು ಸಮರ್ಥಿಸಲಾಗುತ್ತದೆ. ಆಕ್ರಮಣಕಾರಿ ಚಿಕಿತ್ಸೆಯು ಲಭ್ಯವಿಲ್ಲದಿದ್ದರೆ ಅಥವಾ ಗಮನಾರ್ಹವಾದ ಸಮಯದ ನಷ್ಟದೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದ್ದರೆ, TLT ಅನ್ನು ನಿರ್ವಹಿಸಬೇಕು. ಎಎಚ್ಎಫ್ಗೆ ತುರ್ತು ಮಯೋಕಾರ್ಡಿಯಲ್ ರಿವಾಸ್ಕುಲರೈಸೇಶನ್ ಅನ್ನು ಸಹ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು, ಇಸಿಜಿಯಲ್ಲಿ ಎಸ್ಟಿ ವಿಭಾಗದ ಎತ್ತರವಿಲ್ಲದೆ ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ. ಹಾಗೆಯೇ ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾದೊಂದಿಗೆ ಎನ್ಎಸ್ನಲ್ಲಿ.
ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಯ ಉಲ್ಬಣಗೊಳ್ಳುವಿಕೆಯ ಸಮಯದಲ್ಲಿ AHF ಸಂಭವಿಸುವಿಕೆಯು ಪ್ರತಿಫಲಿತ ಪ್ರತಿಕ್ರಿಯೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು, ಜೊತೆಗೆ ಹೃದಯದ ಲಯ ಮತ್ತು ವಹನದಲ್ಲಿನ ಅಡಚಣೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಆದ್ದರಿಂದ, ಎರಡೂ ಸಾಕಷ್ಟು ನೋವು ಪರಿಹಾರ ಮತ್ತು ತ್ವರಿತ ನಿರ್ಮೂಲನೆಆರ್ಹೆತ್ಮಿಯಾಗಳು ಹಿಮೋಡೈನಮಿಕ್ ಅಡಚಣೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತವೆ.
ನಿಜವಾದ ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದಲ್ಲಿ, ಹೃದಯದ ಕೋಣೆಗಳ ಸಾಕಷ್ಟು ಭರ್ತಿ, VACP, ವೈದ್ಯಕೀಯ ಐನೋಟ್ರೋಪಿಕ್ ಬೆಂಬಲ ಮತ್ತು ಯಾಂತ್ರಿಕ ವಾತಾಯನವನ್ನು ನಿರ್ವಹಿಸುವ ಮೂಲಕ ತಾತ್ಕಾಲಿಕ ಸ್ಥಿರೀಕರಣವನ್ನು ಸಾಧಿಸಬಹುದು. ರಕ್ತದ ನಿಶ್ಚಲತೆಯ ರೋಗಲಕ್ಷಣಗಳೊಂದಿಗೆ ಎಡ ಕುಹರದ ವೈಫಲ್ಯಕ್ಕೆ, AHF ನ ಈ ರೂಪಾಂತರದ ಇತರ ಕಾರಣಗಳಿಗೆ ತೀವ್ರವಾದ ಚಿಕಿತ್ಸೆಯು ಒಂದೇ ಆಗಿರುತ್ತದೆ. ಐನೋಟ್ರೋಪಿಕ್ ಏಜೆಂಟ್ಗಳು ಅಪಾಯಕಾರಿಯಾಗಿರುವುದರಿಂದ, UACP ಯ ಸಾಧ್ಯತೆಯನ್ನು ಚರ್ಚಿಸಬೇಕು. ತರುವಾಯ, ಸಾಕಷ್ಟು ಮಯೋಕಾರ್ಡಿಯಲ್ ರಿವಾಸ್ಕುಲರೈಸೇಶನ್ ಜೊತೆಗೆ, β- ಬ್ಲಾಕರ್ಗಳು ಮತ್ತು RAAS ಪ್ರತಿರೋಧಕಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಯ ಉಲ್ಬಣಗೊಳ್ಳುವಿಕೆಯ ಸಮಯದಲ್ಲಿ AHF ಚಿಕಿತ್ಸೆಗೆ ಹೆಚ್ಚು ವಿವರವಾದ ವಿಧಾನಗಳು ECG ನಲ್ಲಿ ST ವಿಭಾಗದ ಎಲಿವೇಶನ್ಗಳೊಂದಿಗೆ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನ ಚಿಕಿತ್ಸೆಗಾಗಿ VNOK ನ ಶಿಫಾರಸುಗಳಲ್ಲಿ ಹೊಂದಿಸಲಾಗಿದೆ ಮತ್ತು ECG ನಲ್ಲಿ ನಿರಂತರ ST ವಿಭಾಗದ ಎತ್ತರಗಳಿಲ್ಲದೆ ACS (ಕಾರ್ಡಿಯಾಲಜಿ. - 2004. - ಸಂಖ್ಯೆ 4 (ಅನುಬಂಧ) - P. 1-28 ).
ಹೃದಯದ ಕವಾಟದ ಉಪಕರಣದ ರೋಗಶಾಸ್ತ್ರ
ಪರಿಧಮನಿಯ ಕಾಯಿಲೆ (ಸಾಮಾನ್ಯವಾಗಿ ಮಿಟ್ರಲ್ ಕೊರತೆ), ತೀವ್ರವಾದ ಮಿಟ್ರಲ್ ಅಥವಾ ಮಹಾಪಧಮನಿಯ ಮತ್ತೊಂದು ಎಟಿಯಾಲಜಿ (ಎಂಡೋಕಾರ್ಡಿಟಿಸ್, ಟ್ರಾಮಾ), ಮಹಾಪಧಮನಿಯ ಅಥವಾ ಮಿಟ್ರಲ್ ಸ್ಟೆನೋಸಿಸ್, ಕೃತಕ ಕವಾಟದ ಥ್ರಂಬೋಸಿಸ್, ಎಕ್ಸ್ಫೋಲಿಯಸ್ ಥ್ರಂಬೋಸಿಸ್ ಉಲ್ಬಣಗೊಳ್ಳುವ ಸಮಯದಲ್ಲಿ AHF ಗೆ ಕಾರಣ ಹೃದಯ ಕವಾಟಗಳ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ.
ನಲ್ಲಿ ಸಾಂಕ್ರಾಮಿಕ ಎಂಡೋಕಾರ್ಡಿಟಿಸ್ AHF ನ ಮುಖ್ಯ ಕಾರಣವೆಂದರೆ ಹೃದಯ ಕವಾಟದ ಕೊರತೆ. ಹೃದಯದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯ ತೀವ್ರತೆಯು ಮಯೋಕಾರ್ಡಿಟಿಸ್ನಿಂದ ಉಲ್ಬಣಗೊಳ್ಳಬಹುದು. AHF ಗೆ ಪ್ರಮಾಣಿತ ಚಿಕಿತ್ಸೆಗೆ ಹೆಚ್ಚುವರಿಯಾಗಿ ಪ್ರತಿಜೀವಕಗಳನ್ನು ನೀಡಬೇಕು. ತ್ವರಿತ ರೋಗನಿರ್ಣಯಕ್ಕಾಗಿ, ತಜ್ಞರ ಸಮಾಲೋಚನೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ತೀವ್ರವಾದ ಮಿಟ್ರಲ್ ಅಥವಾ ಮಹಾಪಧಮನಿಯ ಕೊರತೆಯೊಂದಿಗೆ, ತುರ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ಕಡಿಮೆಯಾದ CI ಮತ್ತು ಕಡಿಮೆ EF ನೊಂದಿಗೆ ದೀರ್ಘಾವಧಿಯ ಮಿಟ್ರಲ್ ಪುನರುಜ್ಜೀವನದೊಂದಿಗೆ, ತುರ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಸಾಮಾನ್ಯವಾಗಿ ಮುನ್ನರಿವನ್ನು ಸುಧಾರಿಸುವುದಿಲ್ಲ. ಈ ಸಂದರ್ಭಗಳಲ್ಲಿ ಹೆಚ್ಚಿನ ಪ್ರಾಮುಖ್ಯತೆ UACP ಸಹಾಯದಿಂದ ರಾಜ್ಯದ ಪ್ರಾಥಮಿಕ ಸ್ಥಿರೀಕರಣವನ್ನು ಹೊಂದಿರಬಹುದು.
ಕೃತಕ ಹೃದಯ ಕವಾಟದ ಥ್ರಂಬೋಸಿಸ್
ಈ ರೋಗಿಗಳಲ್ಲಿ AHF ಹೆಚ್ಚಾಗಿ ಸಾವಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಪ್ರಾಸ್ಥೆಟಿಕ್ ಕವಾಟದ ಥ್ರಂಬೋಸಿಸ್ನ ಶಂಕಿತ ರೋಗಿಗಳಲ್ಲಿ, ಎದೆಯ ಕ್ಷ-ಕಿರಣ ಮತ್ತು ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿಯನ್ನು ನಡೆಸಬೇಕು. ಬಗ್ಗೆ ಪ್ರಶ್ನೆ ಸೂಕ್ತ ಚಿಕಿತ್ಸೆಅಸ್ಪಷ್ಟವಾಗಿಯೇ ಉಳಿದಿದೆ. ಎಡ ಹೃದಯ ಕವಾಟದ ಥ್ರಂಬೋಸಿಸ್ನಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯು ಆಯ್ಕೆಯ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ. TLT ಅನ್ನು ಬಲ ಹೃದಯದ ಕವಾಟದ ಥ್ರಂಬೋಸಿಸ್ಗೆ ಮತ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯು ಹೆಚ್ಚಿನ ಅಪಾಯದೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದ ಸಂದರ್ಭಗಳಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ.
TLT ಗಾಗಿ, ಟಿಶ್ಯೂ ಪ್ಲಾಸ್ಮಿನೋಜೆನ್ ಆಕ್ಟಿವೇಟರ್ನ ಮರುಸಂಯೋಜಕ ಪ್ರತಿಬಂಧಕ (10 mg IV ಬೋಲಸ್ ನಂತರ 90 ನಿಮಿಷಗಳಲ್ಲಿ 90 mg ಇನ್ಫ್ಯೂಷನ್) ಮತ್ತು ಸ್ಟ್ರೆಪ್ಟೋಕಿನೇಸ್ (20 ನಿಮಿಷಗಳಲ್ಲಿ 250,000-500,000 IU ನಂತರ 1,000,000-1,000,000-1.000,000-1. ಗಂಟೆಗಳು). ಥ್ರಂಬೋಲಿಟಿಕ್ ಅನ್ನು ಪರಿಚಯಿಸಿದ ನಂತರ, ಈ ಪ್ರಯೋಗಾಲಯಕ್ಕೆ ಸಾಮಾನ್ಯ (ನಿಯಂತ್ರಣ) ಮೌಲ್ಯಗಳಿಂದ ಎಪಿಟಿಟಿಯಲ್ಲಿ 1.5-2 ಪಟ್ಟು ಹೆಚ್ಚಳವನ್ನು ಒದಗಿಸುವ ಡೋಸ್ನಲ್ಲಿ ಅನ್ಫ್ರಾಕ್ಷೇಟೆಡ್ ಹೆಪಾರಿನ್ನ IV ಕಷಾಯವನ್ನು ಪ್ರಾರಂಭಿಸುವುದು ಅವಶ್ಯಕ. ಪರ್ಯಾಯಗಳಲ್ಲಿ 12 ಗಂಟೆಗಳ ಕಾಲ ಹೆಪಾರಿನ್ ಇಲ್ಲದೆ ಯುರೊಕಿನೇಸ್ 4400 IU/(kg h) ಅಥವಾ 24 ಗಂಟೆಗಳ ಕಾಲ 2000 IU/(kg h) ಜೊತೆಗೆ ಅನ್ಫ್ರಾಕ್ಷನ್ ಮಾಡದ ಹೆಪಾರಿನ್ ಅನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ.
ಸೆಕೆಂಡರಿ ಥ್ರಂಬೋಸಿಸ್ನ ಸಣ್ಣ ಪ್ರದೇಶಗಳೊಂದಿಗೆ ಫೈಬ್ರಸ್ ಅಂಗಾಂಶದ ಅತಿಯಾದ ಬೆಳವಣಿಗೆ ಇದ್ದರೆ TLT ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ. ಅತಿ ದೊಡ್ಡ ಮತ್ತು/ಅಥವಾ ಮೊಬೈಲ್ ಥ್ರಂಬಿ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ, TLT ಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ ಹೆಚ್ಚಿದ ಅಪಾಯಥ್ರಂಬೋಎಂಬೊಲಿಕ್ ತೊಡಕುಗಳು ಮತ್ತು ಪಾರ್ಶ್ವವಾಯು. ಈ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆ ಸಾಧ್ಯ. ಪೂರ್ವಭಾವಿಯಾಗಿ, ಕವಾಟದ ಗಾಯದ ಸ್ವರೂಪವನ್ನು ಸ್ಪಷ್ಟಪಡಿಸಲು, ಟ್ರಾನ್ಸ್ಸೊಫೇಜಿಲ್ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. TLT ನಂತರ, ಪುನರಾವರ್ತಿತ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಾಮ್ ಅಗತ್ಯ. TLT ಮುಚ್ಚುವಿಕೆಯನ್ನು ತೊಡೆದುಹಾಕಲು ಸಾಧ್ಯವಾಗದಿದ್ದಲ್ಲಿ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪದ ಸೂಕ್ತತೆಯನ್ನು ಪರಿಗಣಿಸಬೇಕು.
ಥ್ರಂಬೋಲಿಟಿಕ್ನ ಹೆಚ್ಚುವರಿ ಪ್ರಮಾಣಗಳನ್ನು ನಿರ್ವಹಿಸುವುದು ಪರ್ಯಾಯ ವಿಧಾನವಾಗಿದೆ. ನ್ಯೂಯಾರ್ಕ್ ಹಾರ್ಟ್ ಅಸೋಸಿಯೇಷನ್ (NYHA) (ಪಲ್ಮನರಿ ಎಡಿಮಾ, ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್) ವರ್ಗೀಕರಣದ ಪ್ರಕಾರ III-IV FC ಯ ಹಿಮೋಡೈನಮಿಕ್ ಅಸ್ಥಿರತೆಯ ರೋಗಿಗಳಲ್ಲಿ ತುರ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಮರಣವು ಅಧಿಕವಾಗಿದ್ದರೂ, TLT ಸಮಯ ನಷ್ಟಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು ಮತ್ತು ಮತ್ತಷ್ಟು ಹೆಚ್ಚಾಗುತ್ತದೆ ಅವಳ ವೈಫಲ್ಯದ ಸಂದರ್ಭದಲ್ಲಿ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಅಪಾಯ. ಯಾದೃಚ್ಛಿಕವಲ್ಲದ ಪ್ರಯೋಗಗಳ ಪ್ರಕಾರ, ಕಡಿಮೆ ತೀವ್ರತರವಾದ ರೋಗಿಗಳಲ್ಲಿ, ದೀರ್ಘಾವಧಿಯ ಆಂಟಿಥ್ರಂಬೋಟಿಕ್ ಮತ್ತು/ಅಥವಾ TLT ಪರಿಣಾಮಕಾರಿಯಾಗಿರಬಹುದು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆ.
ಮಹಾಪಧಮನಿಯ ಅನ್ಯೂರಿಮ್ ಅನ್ನು ವಿಭಜಿಸುವುದು
ಡಿಸೆಕ್ಟಿಂಗ್ ಮಹಾಪಧಮನಿಯ ಅನ್ಯೂರಿಸ್ಮ್ ಅನ್ನು ಜಿಸಿ, ತೀವ್ರವಾದ ಕವಾಟದ ಪುನರುಜ್ಜೀವನ, ಕಾರ್ಡಿಯಾಕ್ ಟ್ಯಾಂಪೊನೇಡ್, ಹೃದಯ ಸ್ನಾಯುವಿನ ರಕ್ತಕೊರತೆಯ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ AHF ಜೊತೆಗೂಡಿಸಲಾಗುತ್ತದೆ. ಛೇದಿಸುವ ಮಹಾಪಧಮನಿಯ ಅನ್ಯೂರಿಮ್ ಅನ್ನು ಶಂಕಿಸಿದರೆ, ಶಸ್ತ್ರಚಿಕಿತ್ಸಕರೊಂದಿಗೆ ತುರ್ತು ಸಮಾಲೋಚನೆ ಅಗತ್ಯ. ಮಹಾಪಧಮನಿಯ ಕವಾಟದ ರೂಪವಿಜ್ಞಾನ ಮತ್ತು ಕಾರ್ಯ, ಹಾಗೆಯೇ ಪೆರಿಕಾರ್ಡಿಯಂನಲ್ಲಿ ದ್ರವದ ಉಪಸ್ಥಿತಿ, ಟ್ರಾನ್ಸ್ಸೊಫೇಜಿಲ್ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿಯಿಂದ ಉತ್ತಮವಾಗಿ ನಿರ್ಣಯಿಸಲಾಗುತ್ತದೆ. ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಪ್ರಮುಖ ಸೂಚನೆಗಳ ಪ್ರಕಾರ ನಡೆಸಲಾಗುತ್ತದೆ.
ಕಾರ್ಡಿಯಾಕ್ ಟ್ಯಾಂಪೊನೇಡ್
ಕಾರ್ಡಿಯಾಕ್ ಟ್ಯಾಂಪೊನೇಡ್ ಎಂಬುದು ಪೆರಿಕಾರ್ಡಿಯಂನಲ್ಲಿ ದ್ರವದ ಶೇಖರಣೆಯಿಂದ ಉಂಟಾಗುವ ಅದರ ಸಂಕೋಚನದ ಡಿಕಂಪೆನ್ಸೇಟೆಡ್ ಹಂತವಾಗಿದೆ. "ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ" ಟ್ಯಾಂಪೊನೇಡ್ (ರಕ್ತಸ್ರಾವ) ದೊಂದಿಗೆ, ಇಂಟ್ರಾಪೆರಿಕಾರ್ಡಿಯಲ್ ಒತ್ತಡವು ವೇಗವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ - ಹಲವಾರು ನಿಮಿಷಗಳಿಂದ ಗಂಟೆಗಳವರೆಗೆ, ಆದರೆ "ಚಿಕಿತ್ಸಕ" ಟ್ಯಾಂಪೊನೇಡ್ (ಉರಿಯೂತ), ಈ ಪ್ರಕ್ರಿಯೆಯು ಹಲವಾರು ದಿನಗಳಿಂದ ವಾರಗಳವರೆಗೆ ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ. ಹಿಮೋಡೈನಾಮಿಕ್ಸ್ ಉಲ್ಲಂಘನೆ - ಸಂಪೂರ್ಣ ಓದುವಿಕೆಪೆರಿಕಾರ್ಡಿಯೊಸೆಂಟೆಸಿಸ್ಗೆ. ಹೈಪೋವೊಲೆಮಿಯಾ ರೋಗಿಗಳಲ್ಲಿ, ಇಂಟ್ರಾವೆನಸ್ ದ್ರವದ ಆಡಳಿತದಿಂದ ತಾತ್ಕಾಲಿಕ ಸುಧಾರಣೆಯನ್ನು ಸಾಧಿಸಬಹುದು, ಇದು ಹೃದಯದ ಕುಹರದ ತುಂಬುವ ಒತ್ತಡದಲ್ಲಿ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಗಾಯಗಳ ಸಂದರ್ಭದಲ್ಲಿ, ಮಹಾಪಧಮನಿಯ ಛೇದನದಿಂದಾಗಿ ಹೃದಯದ ಕುಹರದ ಅಥವಾ ಹೆಮೊಪೆರಿಕಾರ್ಡಿಯಂನ ಅನ್ಯಾರಿಮ್ನ ಛಿದ್ರ, ರಕ್ತಸ್ರಾವದ ಮೂಲವನ್ನು ತೊಡೆದುಹಾಕಲು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಅಗತ್ಯ. ಸಾಧ್ಯವಾದಾಗಲೆಲ್ಲಾ, ಎಫ್ಯೂಷನ್ ಪೆರಿಕಾರ್ಡಿಟಿಸ್ ಕಾರಣಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕು.
OSN ಅತ್ಯಂತ ಒಂದಾಗಿದೆ ಆಗಾಗ್ಗೆ ತೊಡಕುಗಳುಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟುಗಳು.
ಕ್ಲಿನಿಕಲ್ ಚಿಹ್ನೆಗಳುಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟಿನಲ್ಲಿ AHF ಶ್ವಾಸಕೋಶದಲ್ಲಿನ ದಟ್ಟಣೆಯನ್ನು ಮಾತ್ರ ಒಳಗೊಂಡಿರುತ್ತದೆ, ಇದು ಹಠಾತ್ ಪಲ್ಮನರಿ ಎಡಿಮಾದವರೆಗೆ ಚಿಕ್ಕದಾಗಿರಬಹುದು ಅಥವಾ ತೀವ್ರವಾಗಿರುತ್ತದೆ.
ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟಿನ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಪಲ್ಮನರಿ ಎಡಿಮಾದೊಂದಿಗೆ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಾದ ರೋಗಿಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಎಲ್ವಿ ಸಿಸ್ಟೊಲಿಕ್ ಕಾರ್ಯದಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಗಳನ್ನು ಕಾಣುವುದಿಲ್ಲ; LV EF ನ ಅರ್ಧಕ್ಕಿಂತ ಹೆಚ್ಚು > 45%. ಡಯಾಸ್ಟೊಲಿಕ್ ಅಡಚಣೆಗಳು ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತವೆ, ಇದರಲ್ಲಿ ಮಯೋಕಾರ್ಡಿಯಂನ ವಿಶ್ರಾಂತಿ ಪ್ರಕ್ರಿಯೆಗಳು ಹದಗೆಡುತ್ತವೆ.
ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ತೀವ್ರವಾದ ಶ್ವಾಸಕೋಶದ ಎಡಿಮಾದ ಚಿಕಿತ್ಸೆಯ ಗುರಿಯು ಎಡ ಕುಹರದ ಮೇಲಿನ ಪೂರ್ವ ಮತ್ತು ನಂತರದ ಲೋಡ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು, ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ ಮತ್ತು ಶ್ವಾಸಕೋಶದ ಸಾಕಷ್ಟು ವಾತಾಯನವನ್ನು ನಿರ್ವಹಿಸುವ ಮೂಲಕ ಹೈಪೋಕ್ಸೆಮಿಯಾವನ್ನು ತೊಡೆದುಹಾಕುವುದು. ಈ ಕೆಳಗಿನ ಕ್ರಮದಲ್ಲಿ ಚಿಕಿತ್ಸೆಯನ್ನು ತಕ್ಷಣವೇ ಪ್ರಾರಂಭಿಸಬೇಕು: ಆಮ್ಲಜನಕ ಚಿಕಿತ್ಸೆ, PPD ಅಥವಾ ಇತರ ಆಕ್ರಮಣಶೀಲವಲ್ಲದ ವಾತಾಯನ ಕಟ್ಟುಪಾಡುಗಳು, ಅಗತ್ಯವಿದ್ದರೆ - ಯಾಂತ್ರಿಕ ವಾತಾಯನ, ಸಾಮಾನ್ಯವಾಗಿ ಕಡಿಮೆ ಅವಧಿ, ಆಂಟಿಹೈಪರ್ಟೆನ್ಸಿವ್ ಔಷಧಿಗಳ ಪರಿಚಯದೊಂದಿಗೆ / ಸಂಯೋಜನೆಯಲ್ಲಿ.
ಆಂಟಿಹೈಪರ್ಟೆನ್ಸಿವ್ ಥೆರಪಿಯು ಸಾಕಷ್ಟು ವೇಗವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ, ಕೆಲವೇ ನಿಮಿಷಗಳಲ್ಲಿ, SBP ಅಥವಾ DBP ಯಲ್ಲಿ 30 mm Hg ರಷ್ಟು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ತರುವಾಯ, ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟಿನ ಮೊದಲು ಸಂಭವಿಸಿದ ಮೌಲ್ಯಗಳಿಗೆ ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ನಿಧಾನವಾಗಿ ಇಳಿಕೆ ಕಂಡುಬರುತ್ತದೆ, ಸಾಮಾನ್ಯವಾಗಿ ಕೆಲವೇ ಗಂಟೆಗಳಲ್ಲಿ. ರಕ್ತದೊತ್ತಡವನ್ನು ಸಾಮಾನ್ಯ ಮಟ್ಟಕ್ಕೆ ತಗ್ಗಿಸಲು ಪ್ರಯತ್ನಿಸಬೇಡಿ, ಏಕೆಂದರೆ ಇದು ಅಂಗಗಳ ಪರ್ಫ್ಯೂಷನ್ನಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗಬಹುದು. ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ಆರಂಭಿಕ ಕ್ಷಿಪ್ರ ಇಳಿಕೆಯನ್ನು ಈ ಕೆಳಗಿನ ಔಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವ ಮೂಲಕ ಸಾಧಿಸಬಹುದು, ಏಕಾಂಗಿಯಾಗಿ ಅಥವಾ ಸಂಯೋಜನೆಯಲ್ಲಿ (ಅಧಿಕ ರಕ್ತದೊತ್ತಡವನ್ನು ನಿರ್ವಹಿಸುವಾಗ):
ಐಸೊಸೋರ್ಬೈಡ್ ಡೈನಿಟ್ರೇಟ್, ನೈಟ್ರೊಗ್ಲಿಸರಿನ್ ಅಥವಾ ನೈಟ್ರೋಪ್ರಸ್ಸೈಡ್ನ ಪರಿಚಯದಲ್ಲಿ /;
ಲೂಪ್ ಮೂತ್ರವರ್ಧಕಗಳ ಪರಿಚಯದಲ್ಲಿ, ವಿಶೇಷವಾಗಿ ದ್ರವದ ಧಾರಣ ಮತ್ತು CHF ನ ಸುದೀರ್ಘ ಇತಿಹಾಸ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ;
ಬಹುಶಃ ಡೈಹೈಡ್ರೊಪಿರಿಡಿನ್ (ನಿಕಾರ್ಡಿಪೈನ್) ನ ದೀರ್ಘ-ನಟನೆಯ ಉತ್ಪನ್ನದ ಪರಿಚಯದಲ್ಲಿ / ರಲ್ಲಿ. ಆದಾಗ್ಯೂ, ನೈಟ್ರೇಟ್ಗಳಂತೆಯೇ ಹಿಮೋಡೈನಮಿಕ್ ಪರಿಣಾಮದೊಂದಿಗೆ, ಈ ಗುಂಪಿನ drugs ಷಧಿಗಳು ಹೈಪರ್ಸಿಂಪಥಿಕೋಟೋನಿಯಾ (ಟ್ಯಾಕಿಕಾರ್ಡಿಯಾ), ಶ್ವಾಸಕೋಶದಲ್ಲಿ ರಕ್ತವನ್ನು ಹೆಚ್ಚಿಸಬಹುದು (ಹೈಪೋಕ್ಸೆಮಿಯಾ) ಮತ್ತು ಕೇಂದ್ರ ನರಮಂಡಲದಿಂದ ತೊಡಕುಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು.
ನಾಲಿಗೆ ಅಡಿಯಲ್ಲಿ ಕ್ಯಾಪ್ಟೋಪ್ರಿಲ್ ಅನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಮೂಲಕ ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ತ್ವರಿತ ಇಳಿಕೆ ಸಾಧಿಸಬಹುದು. ಸ್ಪಷ್ಟವಾಗಿ, ಔಷಧಗಳನ್ನು ಅಭಿದಮನಿ ಮೂಲಕ ನಿರ್ವಹಿಸುವುದು ಅಸಾಧ್ಯವಾದರೆ, ಹಾಗೆಯೇ ನೈಟ್ರೇಟ್ಗಳ ಇನ್ಹೇಲ್ ರೂಪಗಳ ಅಸಾಮರ್ಥ್ಯ ಅಥವಾ ಸಾಕಷ್ಟು ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಅದರ ಬಳಕೆಯನ್ನು ಸಮರ್ಥಿಸಬಹುದು.
β-ಅಡ್ರೆನರ್ಜಿಕ್ ಬ್ಲಾಕರ್ಗಳನ್ನು ಪಲ್ಮನರಿ ಎಡಿಮಾಗೆ ಬಳಸಬಾರದು, ಎಲ್ವಿ ಸಂಕೋಚನದ ಗಂಭೀರ ದುರ್ಬಲತೆಯಿಲ್ಲದ ರೋಗಿಗಳಲ್ಲಿ ಎಎಚ್ಎಫ್ ಅನ್ನು ಟಾಕಿಕಾರ್ಡಿಯಾದೊಂದಿಗೆ ಸಂಯೋಜಿಸದ ಹೊರತು, ಉದಾಹರಣೆಗೆ, ಡಯಾಸ್ಟೊಲಿಕ್ ಎಚ್ಎಫ್, ಮಿಟ್ರಲ್ ಸ್ಟೆನೋಸಿಸ್. ಫಿಯೋಕ್ರೊಮೋಸೈಟೋಮಾದಲ್ಲಿನ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟು ರಕ್ತದೊತ್ತಡದ ಕಡ್ಡಾಯ ಮೇಲ್ವಿಚಾರಣೆಯೊಂದಿಗೆ 5-15 ಮಿಗ್ರಾಂ ಫೆಂಟೋಲಮೈನ್ನ ಅಭಿದಮನಿ ಆಡಳಿತದಿಂದ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ; 1-2 ಗಂಟೆಗಳ ನಂತರ ಮರು-ಪರಿಚಯ ಸಾಧ್ಯ.
ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ
ಮೈನರ್ ಮತ್ತು ಮಧ್ಯಮ ಬದಲಾವಣೆಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವು ಸಾಮಾನ್ಯವಾಗಿ ಲಕ್ಷಣರಹಿತವಾಗಿರುತ್ತದೆ ಮತ್ತು ರೋಗಿಗಳು ತೃಪ್ತಿಕರವಾಗಿ ಸಹಿಸಿಕೊಳ್ಳುತ್ತಾರೆ, ಆದಾಗ್ಯೂ, ಸ್ವಲ್ಪ ಎತ್ತರದ ಸೀರಮ್ ಕ್ರಿಯೇಟಿನೈನ್ ಮತ್ತು/ಅಥವಾ GFR ನಲ್ಲಿನ ಇಳಿಕೆಯು AHF ನಲ್ಲಿ ಕಳಪೆ ಮುನ್ನರಿವುಗೆ ಸ್ವತಂತ್ರ ಅಪಾಯಕಾರಿ ಅಂಶಗಳಾಗಿವೆ.
ತೀವ್ರವಾದ ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯದ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ, ಕೊಮೊರ್ಬಿಡಿಟಿಗಳ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆ ಅಗತ್ಯ: ರಕ್ತಹೀನತೆ, ಎಲೆಕ್ಟ್ರೋಲೈಟ್ ಅಡಚಣೆಗಳುಮತ್ತು ಚಯಾಪಚಯ ಆಮ್ಲವ್ಯಾಧಿ. ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯವು ಡಿಗೋಕ್ಸಿನ್, ಎಸಿಇ ಇನ್ಹಿಬಿಟರ್ಗಳು, ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ರಿಸೆಪ್ಟರ್ ಬ್ಲಾಕರ್ಗಳು, ಸ್ಪಿರೊನೊಲ್ಯಾಕ್ಟೋನ್ ಬಳಕೆಯನ್ನು ಒಳಗೊಂಡಿರುವ ಎಚ್ಎಫ್ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಸೀರಮ್ ಕ್ರಿಯೇಟಿನೈನ್ನಲ್ಲಿ 25-30% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಹೆಚ್ಚಳ ಮತ್ತು / ಅಥವಾ 3.5 mg / dL (266 μmol / L) ಗಿಂತ ಹೆಚ್ಚಿನ ಸಾಂದ್ರತೆಯನ್ನು ತಲುಪುವುದು ACE ಪ್ರತಿರೋಧಕ ಚಿಕಿತ್ಸೆಯನ್ನು ಮುಂದುವರಿಸಲು ಸಾಪೇಕ್ಷ ವಿರೋಧಾಭಾಸವಾಗಿದೆ.
ಮಧ್ಯಮದಿಂದ ತೀವ್ರವಾದ ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯವು [2.5-3 mg/dL (190-226 µmol/L) ಗಿಂತ ಹೆಚ್ಚಿನ ಸೀರಮ್ ಕ್ರಿಯೇಟಿನೈನ್] ಮೂತ್ರವರ್ಧಕಗಳಿಗೆ ಕಡಿಮೆ ಪ್ರತಿಕ್ರಿಯೆಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ. ಈ ರೋಗಿಗಳಿಗೆ ಆಗಾಗ್ಗೆ ಅಗತ್ಯವಿರುತ್ತದೆ ನಿರಂತರ ಹೆಚ್ಚಳಲೂಪ್ ಮೂತ್ರವರ್ಧಕಗಳ ಪ್ರಮಾಣಗಳು ಮತ್ತು/ಅಥವಾ ಕ್ರಿಯೆಯ ವಿಭಿನ್ನ ಕಾರ್ಯವಿಧಾನದೊಂದಿಗೆ ಮೂತ್ರವರ್ಧಕವನ್ನು ಸೇರಿಸುವುದು. ಇದು ಪ್ರತಿಯಾಗಿ, ಹೈಪೋಕಾಲೆಮಿಯಾವನ್ನು ಉಂಟುಮಾಡಬಹುದು ಮತ್ತು GFR ನಲ್ಲಿ ಮತ್ತಷ್ಟು ಕಡಿಮೆಯಾಗಬಹುದು. ವಿನಾಯಿತಿಯು ಟೊರಾಸೆಮೈಡ್ ಆಗಿದೆ, ಇದರ ಔಷಧೀಯ ಗುಣಲಕ್ಷಣಗಳು ಪ್ರಾಯೋಗಿಕವಾಗಿ ದುರ್ಬಲಗೊಂಡ ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವನ್ನು ಅವಲಂಬಿಸಿರುವುದಿಲ್ಲ, ಏಕೆಂದರೆ ಔಷಧವು ಯಕೃತ್ತಿನಲ್ಲಿ 80% ರಷ್ಟು ಚಯಾಪಚಯಗೊಳ್ಳುತ್ತದೆ.
ಜೊತೆಗೆ ಅನಾರೋಗ್ಯ ತೀವ್ರ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಮೂತ್ರಪಿಂಡಗಳು ಮತ್ತು ವಕ್ರೀಕಾರಕ ದ್ರವದ ಧಾರಣವು ನಿರಂತರವಾದ ಅಭಿಧಮನಿಯ ಹಿಮೋಫಿಲ್ಟ್ರೇಶನ್ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಐನೋಟ್ರೋಪಿಕ್ ಏಜೆಂಟ್ಗಳ ಸಂಯೋಜನೆಯು ಮೂತ್ರಪಿಂಡದ ರಕ್ತದ ಹರಿವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ ಮತ್ತು ಮೂತ್ರವರ್ಧಕಗಳ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಪುನಃಸ್ಥಾಪಿಸುತ್ತದೆ. ಹೈಪೋನಾಟ್ರೀಮಿಯಾ, ಆಮ್ಲವ್ಯಾಧಿ ಮತ್ತು ಅನಿಯಂತ್ರಿತ ದ್ರವದ ಧಾರಣಕ್ಕೆ ಡಯಾಲಿಸಿಸ್ ಅಗತ್ಯವಾಗಬಹುದು. ಪೆರಿಟೋನಿಯಲ್ ಡಯಾಲಿಸಿಸ್, ಹಿಮೋಡಯಾಲಿಸಿಸ್ ಮತ್ತು ಅಲ್ಟ್ರಾಫಿಲ್ಟ್ರೇಶನ್ ನಡುವಿನ ಆಯ್ಕೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಆಸ್ಪತ್ರೆಯ ತಾಂತ್ರಿಕ ಉಪಕರಣಗಳು ಮತ್ತು ರಕ್ತದೊತ್ತಡದ ಮೌಲ್ಯವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಶ್ವಾಸಕೋಶದ ಕಾಯಿಲೆ ಮತ್ತು ಶ್ವಾಸನಾಳದ ಅಡಚಣೆ
ಎಎಸ್ಐ ಅನ್ನು ಬ್ರಾಂಕೋ-ಅಬ್ಸ್ಟ್ರಕ್ಟಿವ್ ಸಿಂಡ್ರೋಮ್ನೊಂದಿಗೆ ಸಂಯೋಜಿಸಿದಾಗ, ಬ್ರಾಂಕೋಡಿಲೇಟರ್ಗಳನ್ನು ಬಳಸುವುದು ಅವಶ್ಯಕ. ಈ ಗುಂಪಿನ ಔಷಧಗಳು ಹೃದಯದ ಕಾರ್ಯವನ್ನು ಸುಧಾರಿಸಬಹುದಾದರೂ, ಅವುಗಳನ್ನು AHF ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಬಳಸಬಾರದು.
ಅಲ್ಬುಟೆರಾಲ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ (20 ನಿಮಿಷಗಳ ಕಾಲ ನೆಬ್ಯುಲೈಸರ್ ಮೂಲಕ 2.5 ಮಿಲಿ ಸಲೈನ್ನಲ್ಲಿ 0.5% ದ್ರಾವಣದ 0.5 ಮಿಲಿ). ಮೊದಲ ಕೆಲವು ಗಂಟೆಗಳವರೆಗೆ ಪ್ರತಿ ಗಂಟೆಗೆ ಕಾರ್ಯವಿಧಾನವನ್ನು ಪುನರಾವರ್ತಿಸಬಹುದು ಮತ್ತು ಭವಿಷ್ಯದಲ್ಲಿ - ಸೂಚನೆಗಳ ಪ್ರಕಾರ.
ಹೃದಯದ ಲಯದ ಅಸ್ವಸ್ಥತೆಗಳು
ಹೃದಯದ ಲಯದ ಅಡಚಣೆಗಳು ಸಂರಕ್ಷಿಸಲ್ಪಟ್ಟ ಮತ್ತು ದುರ್ಬಲಗೊಂಡ ಹೃದಯದ ಕಾರ್ಯವನ್ನು ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ AHF ನ ಮುಖ್ಯ ಕಾರಣವಾಗಿರಬಹುದು, ಜೊತೆಗೆ ಈಗಾಗಲೇ ಅಭಿವೃದ್ಧಿಪಡಿಸಿದ AHF ನ ಕೋರ್ಸ್ ಅನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ. ಹೃದಯದ ಲಯದ ಅಡಚಣೆಗಳನ್ನು ತಡೆಗಟ್ಟಲು ಮತ್ತು ಯಶಸ್ವಿಯಾಗಿ ತೊಡೆದುಹಾಕಲು, ರಕ್ತದಲ್ಲಿ ಪೊಟ್ಯಾಸಿಯಮ್ ಮತ್ತು ಮೆಗ್ನೀಸಿಯಮ್ನ ಸಾಮಾನ್ಯ ಸಾಂದ್ರತೆಯನ್ನು ನಿರ್ವಹಿಸುವುದು ಅವಶ್ಯಕ.
ಬ್ರಾಡಿಯಾರಿಥ್ಮಿಯಾಸ್
ಚಿಕಿತ್ಸೆಯು ಸಾಮಾನ್ಯವಾಗಿ 0.25-5 ಮಿಗ್ರಾಂ ಅಟ್ರೊಪಿನ್ನ ಅಭಿದಮನಿ ಆಡಳಿತದೊಂದಿಗೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ಅಗತ್ಯವಿದ್ದರೆ, ಪುನರಾವರ್ತಿತವಾಗಿ ಗರಿಷ್ಠ ಡೋಸ್ 2 ಮಿಗ್ರಾಂ. ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ ಇಲ್ಲದ ರೋಗಿಗಳಲ್ಲಿ ಅಪರೂಪದ ಕುಹರದ ಚಟುವಟಿಕೆಯೊಂದಿಗೆ ಆಟ್ರಿಯೊವೆಂಟ್ರಿಕ್ಯುಲರ್ ವಿಘಟನೆಯೊಂದಿಗೆ, 2-20 mcg / min ಪ್ರಮಾಣದಲ್ಲಿ ಐಸೊಪ್ರೊಟೆರೆನಾಲ್ನ ಇಂಟ್ರಾವೆನಸ್ ಇನ್ಫ್ಯೂಷನ್ ಅನ್ನು ಬಳಸಬಹುದು.
ಹೃತ್ಕರ್ಣದ ಕಂಪನದಲ್ಲಿನ ಕಡಿಮೆ ಹೃದಯ ಬಡಿತವನ್ನು 0.2-0.4 mg / (kg h) ದರದಲ್ಲಿ ಥಿಯೋಫಿಲಿನ್ನ ಅಭಿದಮನಿ ಆಡಳಿತದಿಂದ ತಾತ್ಕಾಲಿಕವಾಗಿ ತೆಗೆದುಹಾಕಬಹುದು, ಮೊದಲು ಬೋಲಸ್ ಆಗಿ, ನಂತರ ಇನ್ಫ್ಯೂಷನ್ ಆಗಿ. ವೈದ್ಯಕೀಯ ಚಿಕಿತ್ಸೆಗೆ ಯಾವುದೇ ಪ್ರತಿಕ್ರಿಯೆ ಇಲ್ಲದಿದ್ದರೆ, ಕೃತಕ ಪೇಸ್ಮೇಕರ್ ಅನ್ನು ಬಳಸಬೇಕು. ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ, ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಅದನ್ನು ಹೊರಹಾಕಬೇಕು.
ಸುಪ್ರಾವೆಂಟ್ರಿಕ್ಯುಲರ್ ಟಾಕಿಯಾರಿಥ್ಮಿಯಾಸ್
ಹೃತ್ಕರ್ಣದ ಕಂಪನ ಮತ್ತು ಹೃತ್ಕರ್ಣದ ಬೀಸು. ಹೃದಯ ಬಡಿತವನ್ನು ನಿಯಂತ್ರಿಸುವುದು ಅವಶ್ಯಕ, ವಿಶೇಷವಾಗಿ ಡಯಾಸ್ಟೊಲಿಕ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ. ಆದಾಗ್ಯೂ, ನಿರ್ಬಂಧಿತ HF ಅಥವಾ ಕಾರ್ಡಿಯಾಕ್ ಟ್ಯಾಂಪೊನೇಡ್ನಲ್ಲಿ, ಹೃದಯ ಬಡಿತದಲ್ಲಿ ತ್ವರಿತ ಇಳಿಕೆಯೊಂದಿಗೆ, ರೋಗಿಗಳ ಸ್ಥಿತಿಯು ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಹದಗೆಡಬಹುದು.
ಕ್ಲಿನಿಕಲ್ ಪರಿಸ್ಥಿತಿಯನ್ನು ಅವಲಂಬಿಸಿ, ನಿರಂತರ ಆರ್ಹೆತ್ಮಿಯಾ ಅಥವಾ ಚೇತರಿಕೆ ಮತ್ತು ಧಾರಣದೊಂದಿಗೆ ನಾರ್ಮೋಸಿಸ್ಟೋಲ್ ಅನ್ನು ನಿರ್ವಹಿಸಲು ಸಾಧ್ಯವಿದೆ. ಸೈನಸ್ ರಿದಮ್. ಆರ್ಹೆತ್ಮಿಯಾಗಳು ಪ್ಯಾರೊಕ್ಸಿಸ್ಮಲ್ ಆಗಿದ್ದರೆ, ಸ್ಥಿತಿಯನ್ನು ಸ್ಥಿರಗೊಳಿಸಿದ ನಂತರ ವೈದ್ಯಕೀಯ ಅಥವಾ ವಿದ್ಯುತ್ ಕಾರ್ಡಿಯೋವರ್ಶನ್ ಅನ್ನು ಪರಿಗಣಿಸಬೇಕು. 48 ಗಂಟೆಗಳಿಗಿಂತಲೂ ಕಡಿಮೆಯಿರುವ ಪ್ಯಾರೊಕ್ಸಿಸಮ್ನ ಅವಧಿಯೊಂದಿಗೆ, ಹೆಪ್ಪುರೋಧಕಗಳ ಬಳಕೆಯು ಅನಿವಾರ್ಯವಲ್ಲ.
ಕೋಷ್ಟಕ 7. - AHF ನಲ್ಲಿ ಆರ್ಹೆತ್ಮಿಯಾ ಚಿಕಿತ್ಸೆ 
ಆರ್ಹೆತ್ಮಿಯಾ 48 ಗಂಟೆಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಮುಂದುವರಿದರೆ, ಹೆಪ್ಪುರೋಧಕಗಳನ್ನು ಬಳಸಬೇಕು ಮತ್ತು ಕನಿಷ್ಠ ಮೂರು ವಾರಗಳುಕಾರ್ಡಿಯೋವರ್ಷನ್ ಮೊದಲು, ನಾರ್ಮೋಸಿಸ್ಟೋಲ್ ಅನ್ನು ಸೂಕ್ತವಾಗಿ ನಿರ್ವಹಿಸಿ ಔಷಧಿಗಳು. ಹೆಚ್ಚು ತೀವ್ರತರವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ: ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್, ತೀವ್ರವಾದ ಶ್ವಾಸಕೋಶದ ದಟ್ಟಣೆ - ಹೆಪಾರಿನ್ನ ಚಿಕಿತ್ಸಕ ಡೋಸ್ನ ಪರಿಚಯದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ತುರ್ತು ವಿದ್ಯುತ್ ಕಾರ್ಡಿಯೋವರ್ಶನ್ ಅನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಯಶಸ್ವಿ ಕಾರ್ಡಿಯೋವರ್ಶನ್ ನಂತರ ಹೆಪ್ಪುರೋಧಕ ಬಳಕೆಯ ಅವಧಿಯು ಕನಿಷ್ಠ 4 ವಾರಗಳಾಗಿರಬೇಕು. ನಿರಂತರ ಹೃತ್ಕರ್ಣದ ಕಂಪನ ಮತ್ತು ಹೃತ್ಕರ್ಣದ ಬೀಸು ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ, ಹೆಪ್ಪುರೋಧಕಗಳನ್ನು ಬಳಸುವ ಸಲಹೆಯು ಅಪಧಮನಿಯ ಥ್ರಂಬೋಎಂಬೊಲಿಸಮ್ನ ಅಪಾಯದ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ ಮತ್ತು ಸಂಬಂಧಿತ ಮಾರ್ಗಸೂಚಿಗಳಲ್ಲಿ ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ.
ಹೃದಯ ಬಡಿತವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಮತ್ತು ಆರ್ಹೆತ್ಮಿಯಾ ಮರುಕಳಿಸುವಿಕೆಯನ್ನು ತಡೆಯಲು β- ಬ್ಲಾಕರ್ಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಕ್ಷಿಪ್ರ ಡಿಜಿಟಲೈಸೇಶನ್ ಅನ್ನು ಸಹ ಪರಿಗಣಿಸಬೇಕು, ವಿಶೇಷವಾಗಿ ಹೃತ್ಕರ್ಣದ ಕಂಪನವು AHF ಗೆ ದ್ವಿತೀಯಕವಾಗಿದೆ. ಅಮಿಯೊಡಾರೊನ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ವೈದ್ಯಕೀಯ ಕಾರ್ಡಿಯೋವರ್ಷನ್ ಮತ್ತು ಆರ್ಹೆತ್ಮಿಯಾ ಮರುಕಳಿಸುವಿಕೆಯನ್ನು ತಡೆಗಟ್ಟಲು ಬಳಸಲಾಗುತ್ತದೆ.
ಕಡಿಮೆ ಇಎಫ್ ಹೊಂದಿರುವ ರೋಗಿಗಳು ಬಳಸಬಾರದು ಆಂಟಿಅರಿಥಮಿಕ್ ಔಷಧಗಳುವರ್ಗ I, ವೆರಪಾಮಿಲ್ ಮತ್ತು ಡಿಲ್ಟಿಯಾಜೆಮ್. ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಹೃದಯ ಬಡಿತವನ್ನು ನಿಯಂತ್ರಿಸಲು ಅಥವಾ ಕಿರಿದಾದ ಕ್ಯೂಆರ್ಎಸ್ ಸಂಕೀರ್ಣಗಳೊಂದಿಗೆ ಪ್ಯಾರೊಕ್ಸಿಸ್ಮಲ್ ಸುಪ್ರಾವೆಂಟ್ರಿಕ್ಯುಲರ್ ಟಾಕಿಕಾರ್ಡಿಯಾವನ್ನು ತೊಡೆದುಹಾಕಲು ಎಲ್ವಿ ಸಂಕೋಚನದಲ್ಲಿ ಗಮನಾರ್ಹ ಇಳಿಕೆ ಇಲ್ಲದೆ ರೋಗಿಗಳಲ್ಲಿ ವೆರಪಾಮಿಲ್ ಅನ್ನು ಸೂಚಿಸುವ ಸಾಧ್ಯತೆಯನ್ನು ಪರಿಗಣಿಸಬಹುದು.
ಕುಹರದ ಆರ್ಹೆತ್ಮಿಯಾಗಳು.
ಕುಹರದ ಕಂಪನ ಮತ್ತು ನಿರಂತರವಾದ ಕುಹರದ ಟಾಕಿಕಾರ್ಡಿಯಾಕ್ಕೆ ತಕ್ಷಣದ EIT ಅಗತ್ಯವಿರುತ್ತದೆ ಮತ್ತು ಅಗತ್ಯವಿದ್ದರೆ, ಉಸಿರಾಟದ ಬೆಂಬಲ.
ಅಮಿಯೊಡಾರಾನ್ ಮತ್ತು β- ಬ್ಲಾಕರ್ಗಳು ಅವುಗಳ ಮರುಕಳಿಕೆಯನ್ನು ತಡೆಯಬಹುದು.
ತೀವ್ರವಾದ ಕುಹರದ ಆರ್ಹೆತ್ಮಿಯಾ ಮತ್ತು ಹಿಮೋಡೈನಮಿಕ್ ಅಸ್ಥಿರತೆಯ ಮರುಕಳಿಸುವಿಕೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಸಿಎಜಿ ಮತ್ತು ಎಲೆಕ್ಟ್ರೋಫಿಸಿಯೋಲಾಜಿಕಲ್ ಅಧ್ಯಯನಗಳನ್ನು ತಕ್ಷಣವೇ ನಡೆಸಬೇಕು.
ಇತರ ರೀತಿಯ ಚಿಕಿತ್ಸೆ:- ಚಿಕಿತ್ಸಾ ಆಯ್ಕೆಯಾಗಿ, CHF ನ ಟರ್ಮಿನಲ್ ಹಂತಕ್ಕೆ ಪರಿವರ್ತನೆಯ ನಂತರ, ಇದು ಎಡ ಕುಹರವನ್ನು ಬೆಂಬಲಿಸಲು ಯಾಂತ್ರಿಕ ಸಹಾಯಕ ಸಾಧನಗಳ ಅಳವಡಿಕೆಯಾಗಿದೆ, ಜೊತೆಗೆ ಹೃದಯ ಕಸಿ (ವಿವರಗಳಿಗಾಗಿ, CHF ಚಿಕಿತ್ಸೆಯನ್ನು ನೋಡಿ).
ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪ
1) ತುರ್ತು ಪರಿಧಮನಿಯ ಆಂಜಿಯೋಗ್ರಫಿತೀವ್ರವಾದ ಗಂಟಲೂತ, ಆಳವಾದ ಅಥವಾ ಡೈನಾಮಿಕ್ ಇಸಿಜಿ ಬದಲಾವಣೆಗಳು, ತೀವ್ರವಾದ ಆರ್ಹೆತ್ಮಿಯಾಗಳು ಅಥವಾ ಪ್ರವೇಶದ ನಂತರ ಅಥವಾ ನಂತರದ ಹಿಮೋಡೈನಮಿಕ್ ಅಸ್ಥಿರತೆಯ ರೋಗಿಗಳಲ್ಲಿ ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ನಡೆಸಬೇಕು. ಈ ರೋಗಿಗಳು 2-15% ರಷ್ಟು ರೋಗಿಗಳು ST ACS ರೋಗನಿರ್ಣಯದೊಂದಿಗೆ ದಾಖಲಾಗಿದ್ದಾರೆ.
ಹೆಚ್ಚಿನ ಥ್ರಂಬೋಟಿಕ್ ಅಪಾಯದಲ್ಲಿರುವ ಮತ್ತು ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಹೆಚ್ಚಿನ ಅಪಾಯದಲ್ಲಿರುವ ರೋಗಿಗಳು ವಿಳಂಬವಿಲ್ಲದೆ ಆಂಜಿಯೋಗ್ರಾಫಿಕ್ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗಬೇಕು. ವಿಶೇಷವಾಗಿ HF ಅಥವಾ ಪ್ರಗತಿಶೀಲ ಹಿಮೋಡೈನಮಿಕ್ ಅಸ್ಥಿರತೆ (ಆಘಾತ) ಮತ್ತು ಮಾರಣಾಂತಿಕ ಕಾರ್ಡಿಯಾಕ್ ಆರ್ಹೆತ್ಮಿಯಾ (VF- ಕುಹರದ ಕಂಪನ, VT- ಕುಹರದ ಟಾಕಿಕಾರ್ಡಿಯಾ) (ಕೋಷ್ಟಕ 8) ನ ಕ್ಲಿನಿಕಲ್ ರೋಗಲಕ್ಷಣಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ.
ಕೋಷ್ಟಕ 8- ಹೆಚ್ಚಿನ ಥ್ರಂಬೋಟಿಕ್ ಅಪಾಯದ ಮುನ್ಸೂಚಕರು ಅಥವಾ ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವಿನ ಹೆಚ್ಚಿನ ಅಪಾಯ, ಇದು ತುರ್ತು ಪರಿಧಮನಿಯ ಆಂಜಿಯೋಗ್ರಫಿಗೆ ಸೂಚನೆಯಾಗಿದೆ 
ರಕ್ತಕೊರತೆಯ ನಿರಂತರ ಲಕ್ಷಣಗಳು ಮತ್ತು ಮುಂಭಾಗದ ಎದೆಯ ಲೀಡ್ಗಳಲ್ಲಿ ಎಸ್ಟಿ ವಿಭಾಗದ ಖಿನ್ನತೆಯ ಚಿಹ್ನೆಗಳನ್ನು ಹೊಂದಿರುವ ರೋಗಿಗಳು (ವಿಶೇಷವಾಗಿ ಟ್ರೊಪೊನಿನ್ನ ಹೆಚ್ಚಳದೊಂದಿಗೆ), ಇದು ಸಂಭವನೀಯ ಹಿಂಭಾಗದ ಟ್ರಾನ್ಸ್ಮುರಲ್ ಇಷ್ಕೆಮಿಯಾವನ್ನು ಸೂಚಿಸಬಹುದು, ತುರ್ತು ಪರಿಧಮನಿಯ ಆಂಜಿಯೋಗ್ರಫಿಗೆ ಒಳಗಾಗಬೇಕು (<2 ч).
ರೋಗನಿರ್ಣಯದ ಇಸಿಜಿ ಬದಲಾವಣೆಗಳ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ನಿರಂತರ ರೋಗಲಕ್ಷಣಗಳು ಅಥವಾ ದಾಖಲಿತ ಟ್ರೋಪೋನಿನ್ ಎತ್ತರದ ರೋಗಿಗಳಿಗೆ, ಎಡ ಸರ್ಕಮ್ಫ್ಲೆಕ್ಸ್ ಅಪಧಮನಿಯಲ್ಲಿ ತೀವ್ರವಾದ ಥ್ರಂಬೋಟಿಕ್ ಮುಚ್ಚುವಿಕೆಯನ್ನು ಗುರುತಿಸಲು ತುರ್ತು ಪರಿಧಮನಿಯ ಆಂಜಿಯೋಗ್ರಫಿ ಅಗತ್ಯವಿರುತ್ತದೆ. ವಿಶೇಷವಾಗಿ ಮತ್ತೊಂದು ಕ್ಲಿನಿಕಲ್ ಪರಿಸ್ಥಿತಿಯ ಭೇದಾತ್ಮಕ ರೋಗನಿರ್ಣಯವು ಅಸ್ಪಷ್ಟವಾಗಿ ಉಳಿದಿರುವ ಸಂದರ್ಭಗಳಲ್ಲಿ.
2) ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆ. AHF ನ ಕೆಲವು ಆಧಾರವಾಗಿರುವ ಪರಿಸ್ಥಿತಿಗಳಿಗೆ, ತ್ವರಿತ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪವು ಮುನ್ನರಿವನ್ನು ಸುಧಾರಿಸಬಹುದು (ಕೋಷ್ಟಕ 9). ಚಿಕಿತ್ಸೆಯ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳಲ್ಲಿ ಮಯೋಕಾರ್ಡಿಯಲ್ ರಿವಾಸ್ಕುಲರೈಸೇಶನ್, ಹೃದಯದ ಅಂಗರಚನಾ ದೋಷಗಳ ತಿದ್ದುಪಡಿ, ಕವಾಟದ ಬದಲಿ ಮತ್ತು ಪುನರ್ನಿರ್ಮಾಣ ಸೇರಿದಂತೆ ತಾತ್ಕಾಲಿಕ ರಕ್ತ ಪರಿಚಲನೆ ಬೆಂಬಲದ ಯಾಂತ್ರಿಕ ವಿಧಾನಗಳು ಸೇರಿವೆ. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಸೂಚನೆಗಳನ್ನು ನಿರ್ಧರಿಸುವಲ್ಲಿ ಪ್ರಮುಖ ರೋಗನಿರ್ಣಯ ವಿಧಾನವೆಂದರೆ ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಫಿ.
ಕೋಷ್ಟಕ 9- ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ತಿದ್ದುಪಡಿಯ ಅಗತ್ಯವಿರುವ AHF ನಲ್ಲಿ ಹೃದಯ ಕಾಯಿಲೆ 
3) ಹೃದಯ ಕಸಿ.ಹೃದಯ ಕಸಿ ಅಗತ್ಯವು ಸಾಮಾನ್ಯವಾಗಿ ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಟಿಸ್, ಪ್ರಸವಾನಂತರದ ಕಾರ್ಡಿಯೊಮಿಯೋಪತಿ, ರಿವಾಸ್ಕುಲರೈಸೇಶನ್ ನಂತರ ಕಳಪೆ ಮುನ್ನರಿವಿನೊಂದಿಗೆ ವ್ಯಾಪಕವಾದ MI ಯೊಂದಿಗೆ ಸಂಭವಿಸುತ್ತದೆ.
ರೋಗಿಯನ್ನು ಯಾಂತ್ರಿಕ ರಕ್ತಪರಿಚಲನೆಯ ಬೆಂಬಲದೊಂದಿಗೆ ಸ್ಥಿರಗೊಳಿಸುವವರೆಗೆ ಹೃದಯ ಕಸಿ ಸಾಧ್ಯವಿಲ್ಲ.
4) ರಕ್ತ ಪರಿಚಲನೆಯನ್ನು ಬೆಂಬಲಿಸಲು ಯಾಂತ್ರಿಕ ವಿಧಾನಗಳು. ಪ್ರಮಾಣಿತ ಚಿಕಿತ್ಸೆಗೆ ಪ್ರತಿಕ್ರಿಯಿಸದ AHF ರೋಗಿಗಳಿಗೆ ತಾತ್ಕಾಲಿಕ ಯಾಂತ್ರಿಕ ರಕ್ತಪರಿಚಲನೆಯ ಬೆಂಬಲವನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಹೃದಯ ಸ್ನಾಯುವಿನ ಕಾರ್ಯವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಸಾಧ್ಯವಾದಾಗ, ಹೃದಯದ ಕಾರ್ಯದಲ್ಲಿ ಗಮನಾರ್ಹ ಸುಧಾರಣೆ ಅಥವಾ ಹೃದಯ ಕಸಿಯೊಂದಿಗೆ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ಅಸ್ವಸ್ಥತೆಗಳ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ತಿದ್ದುಪಡಿಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಲೆವಿಟ್ರೋನಿಕ್ಸ್ ಸಾಧನಗಳು- ರಕ್ತ ಕಣಗಳಿಗೆ ಕನಿಷ್ಠ ಆಘಾತದೊಂದಿಗೆ (ಹಲವಾರು ದಿನಗಳಿಂದ ಹಲವಾರು ತಿಂಗಳುಗಳವರೆಗೆ) ಹಿಮೋಡೈನಮಿಕ್ ಬೆಂಬಲವನ್ನು ಒದಗಿಸುವ ಸಾಧನಗಳನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಆಮ್ಲಜನಕೀಕರಣವಿಲ್ಲದೆ.
ಇಂಟ್ರಾ-ಮಹಾಪಧಮನಿಯ ಬಲೂನ್ ಕೌಂಟರ್ಪಲ್ಸೇಶನ್ (IACP)
ಕೆಳಗಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ ಅಥವಾ ತೀವ್ರವಾದ ಎಲ್ವಿ ಕೊರತೆಯ ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯ ಪ್ರಮಾಣಿತ ಅಂಶ:
- ದ್ರವದ ಆಡಳಿತಕ್ಕೆ ತ್ವರಿತ ಪ್ರತಿಕ್ರಿಯೆಯ ಕೊರತೆ, ವಾಸೋಡಿಲೇಟರ್ಗಳು ಮತ್ತು ಐನೋಟ್ರೋಪಿಕ್ ಬೆಂಬಲದೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ;
- ಹೆಮೊಡೈನಮಿಕ್ಸ್ ಅನ್ನು ಸ್ಥಿರಗೊಳಿಸಲು ಇಂಟರ್ವೆಂಟ್ರಿಕ್ಯುಲರ್ ಸೆಪ್ಟಮ್ನ ತೀವ್ರವಾದ ಮಿಟ್ರಲ್ ರಿಗರ್ಗಿಟೇಶನ್ ಅಥವಾ ಛಿದ್ರ, ಅಗತ್ಯ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸಕ ಕ್ರಮಗಳನ್ನು ನಿರ್ವಹಿಸಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ;
- ತೀವ್ರವಾದ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇಷ್ಕೆಮಿಯಾ (ಸಿಎಜಿ ಮತ್ತು ರಿವಾಸ್ಕುಲರೈಸೇಶನ್ಗೆ ಸಿದ್ಧತೆಯಾಗಿ).
VACP ಗಮನಾರ್ಹವಾಗಿ ಹಿಮೋಡೈನಾಮಿಕ್ಸ್ ಅನ್ನು ಸುಧಾರಿಸಬಹುದು, ಆದರೆ AHF ನ ಕಾರಣವನ್ನು ತೊಡೆದುಹಾಕಲು ಸಾಧ್ಯವಾದಾಗ ಇದನ್ನು ಮಾಡಬೇಕು - ಮಯೋಕಾರ್ಡಿಯಲ್ ರಿವಾಸ್ಕುಲರೈಸೇಶನ್, ಹೃದಯ ಕವಾಟದ ಬದಲಿ ಅಥವಾ ಹೃದಯ ಕಸಿ, ಅಥವಾ ಅದರ ಅಭಿವ್ಯಕ್ತಿಗಳು ಸ್ವಯಂಪ್ರೇರಿತವಾಗಿ ಹಿಮ್ಮೆಟ್ಟಿಸಬಹುದು - AMI ನಂತರ ಮಯೋಕಾರ್ಡಿಯಲ್ ಬೆರಗುಗೊಳಿಸುತ್ತದೆ, ತೆರೆದ ಹೃದಯ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ, ಮಯೋಕಾರ್ಡಿಟಿಸ್.
ಮಹಾಪಧಮನಿಯ ಛೇದನ, ತೀವ್ರ ಮಹಾಪಧಮನಿಯ ಕೊರತೆ, ತೀವ್ರವಾದ ಬಾಹ್ಯ ಅಪಧಮನಿಯ ಕಾಯಿಲೆ, ಹೃದಯ ವೈಫಲ್ಯದ ಮಾರಕ ಕಾರಣಗಳು ಮತ್ತು ಬಹು ಅಂಗಗಳ ವೈಫಲ್ಯದಲ್ಲಿ VACP ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ.
ಎಕ್ಸ್ಟ್ರಾಕಾರ್ಪೋರಿಯಲ್ ಮೆಂಬರೇನ್ ಆಕ್ಸಿಜನೇಷನ್ (ECMO)
ECMO - ಕಾರ್ಡಿಯೋಪಲ್ಮನರಿ ಕೊರತೆಯಲ್ಲಿ ಹೃದಯ ಮತ್ತು / ಅಥವಾ ಶ್ವಾಸಕೋಶದ (ಸಂಪೂರ್ಣ ಅಥವಾ ಭಾಗಶಃ) ಕಾರ್ಯವನ್ನು ತಾತ್ಕಾಲಿಕವಾಗಿ (ಹಲವಾರು ದಿನಗಳಿಂದ ಹಲವಾರು ತಿಂಗಳುಗಳವರೆಗೆ) ಬೆಂಬಲಿಸಲು ಯಾಂತ್ರಿಕ ಸಾಧನಗಳ ಬಳಕೆ, ಇದು ಅಂಗಗಳ ಕಾರ್ಯಚಟುವಟಿಕೆಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಅಥವಾ ಅದರ ಬದಲಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ವಯಸ್ಕರಲ್ಲಿ ಹೃದಯ ವೈಫಲ್ಯದಲ್ಲಿ ECMO ಗೆ ಸೂಚನೆ - ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ:
- ಸಾಕಷ್ಟು ವೊಲೆಮಿಯಾ ಹೊರತಾಗಿಯೂ ಹೈಪೊಟೆನ್ಷನ್ ಮತ್ತು ಕಡಿಮೆ ಹೃದಯದ ಔಟ್ಪುಟ್ ಆಗಿ ಪ್ರಕಟವಾಗುವ ಸಾಕಷ್ಟು ಅಂಗಾಂಶದ ಪರ್ಫ್ಯೂಷನ್
- ವಾಲ್ಯೂಮ್, ಐನೋಟ್ರೋಪ್ಸ್ ಮತ್ತು ವಾಸೊಕಾನ್ಸ್ಟ್ರಿಕ್ಟರ್ಗಳು ಮತ್ತು ಅಗತ್ಯವಿದ್ದರೆ ಇಂಟ್ರಾ-ಮಹಾಪಧಮನಿಯ ಬಲೂನ್ ಪಂಪ್ನ ಆಡಳಿತದ ಹೊರತಾಗಿಯೂ ಆಘಾತವು ಮುಂದುವರಿಯುತ್ತದೆ
VAD ಸಹಾಯಕ ಸಾಧನಗಳ ಅಳವಡಿಕೆ:
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಈ ಸಾಧನಗಳ ಬಳಕೆಯನ್ನು ಎರಡು ಅಂಶಗಳಲ್ಲಿ ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಮೊದಲನೆಯದು ಹೃದಯ ಕಸಿಗೆ "ಸೇತುವೆ" (ಕಸಿಗೆ ಸೇತುವೆ), ಅಂದರೆ. ರೋಗಿಯು ದಾನಿ ಹೃದಯಕ್ಕಾಗಿ ಕಾಯುತ್ತಿರುವಾಗ ಸಾಧನವನ್ನು ತಾತ್ಕಾಲಿಕವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಎರಡನೆಯದು ಚೇತರಿಕೆಗೆ "ಸೇತುವೆ", ಯಾವಾಗ, ಕೃತಕ ಹೃದಯದ ಕುಹರದ ಬಳಕೆಗೆ ಧನ್ಯವಾದಗಳು, ಹೃದಯ ಸ್ನಾಯುವಿನ ಕಾರ್ಯವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲಾಗುತ್ತದೆ.
5) ಅಲ್ಟ್ರಾಫಿಲ್ಟ್ರೇಶನ್
ವೆನೋವೆನಸ್ ಪ್ರತ್ಯೇಕವಾದ ಅಲ್ಟ್ರಾಫಿಲ್ಟ್ರೇಶನ್ ಅನ್ನು ಕೆಲವೊಮ್ಮೆ HF ರೋಗಿಗಳಲ್ಲಿ ದ್ರವವನ್ನು ತೆಗೆದುಹಾಕಲು ಬಳಸಲಾಗುತ್ತದೆ, ಆದಾಗ್ಯೂ ಇದನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಮೂತ್ರವರ್ಧಕ ಪ್ರತಿರೋಧಕ್ಕೆ ಮೀಸಲು ಚಿಕಿತ್ಸೆಯಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ.
ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳು:
ತುರ್ತು ಕಾರ್ಡಿಯಾಲಜಿಯ ಆಧಾರವು ತುರ್ತು ಹೃದಯ ಪರಿಸ್ಥಿತಿಗಳ ಸಕ್ರಿಯ ತಡೆಗಟ್ಟುವಿಕೆ ಆಗಿರಬೇಕು.
ತುರ್ತು ಹೃದಯ ಪರಿಸ್ಥಿತಿಗಳ ತಡೆಗಟ್ಟುವಿಕೆಯ ಮೂರು ಕ್ಷೇತ್ರಗಳನ್ನು ಪ್ರತ್ಯೇಕಿಸಬಹುದು:
- ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಗಳ ಪ್ರಾಥಮಿಕ ತಡೆಗಟ್ಟುವಿಕೆ;
ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಗಳಲ್ಲಿ ದ್ವಿತೀಯಕ ತಡೆಗಟ್ಟುವಿಕೆ;
- ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಗಳ ಕೋರ್ಸ್ ಉಲ್ಬಣಗೊಳ್ಳುವ ಸಂದರ್ಭದಲ್ಲಿ ತುರ್ತು ತಡೆಗಟ್ಟುವಿಕೆ.
ತುರ್ತು ತಡೆಗಟ್ಟುವಿಕೆ- ತುರ್ತು ಹೃದ್ರೋಗ ಸ್ಥಿತಿ ಅಥವಾ ಅದರ ತೊಡಕುಗಳ ಸಂಭವವನ್ನು ತಡೆಗಟ್ಟಲು ತುರ್ತು ಕ್ರಮಗಳ ಒಂದು ಸೆಟ್.
ತುರ್ತು ತಡೆಗಟ್ಟುವಿಕೆ ಒಳಗೊಂಡಿದೆ:
1) ತುರ್ತು ಹೃದಯ ಸ್ಥಿತಿಯ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಯಲು ತಕ್ಷಣದ ಕ್ರಮಗಳು ಅದರ ಸಂಭವದ ಅಪಾಯದಲ್ಲಿ ತೀಕ್ಷ್ಣವಾದ ಹೆಚ್ಚಳದೊಂದಿಗೆ (ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಯ ಕೋರ್ಸ್ ಹದಗೆಟ್ಟಾಗ, ರಕ್ತಹೀನತೆ, ಹೈಪೋಕ್ಸಿಯಾ; ಅನಿವಾರ್ಯ ಹೆಚ್ಚಿನ ದೈಹಿಕ, ಭಾವನಾತ್ಮಕ ಅಥವಾ ಹಿಮೋಡೈನಮಿಕ್ ಹೊರೆ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ, ಇತ್ಯಾದಿ. .);
2) ವೈದ್ಯರು ಈ ಹಿಂದೆ ಅಭಿವೃದ್ಧಿಪಡಿಸಿದ ವೈಯಕ್ತಿಕ ಕಾರ್ಯಕ್ರಮದ ಚೌಕಟ್ಟಿನೊಳಗೆ ತುರ್ತು ಸಂದರ್ಭದಲ್ಲಿ ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಗಳ ರೋಗಿಗಳು ಬಳಸುವ ಸ್ವ-ಸಹಾಯ ಕ್ರಮಗಳ ಒಂದು ಸೆಟ್;
3) ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಮತ್ತು ಕನಿಷ್ಠ ಸಾಕಷ್ಟು ತುರ್ತು ವೈದ್ಯಕೀಯ ಆರೈಕೆ;
4) ತುರ್ತು ಹೃದಯ ಪರಿಸ್ಥಿತಿಗಳ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಗಟ್ಟಲು ಹೆಚ್ಚುವರಿ ಕ್ರಮಗಳು.
ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಗಳ ರೋಗಿಗಳಿಗೆ ವೈಯಕ್ತಿಕ ಸ್ವ-ಸಹಾಯ ಕಾರ್ಯಕ್ರಮಗಳ ಹಾಜರಾದ ವೈದ್ಯರ ಅಭಿವೃದ್ಧಿಯು ಗಮನಾರ್ಹ ಪ್ರಯೋಜನಗಳನ್ನು ತರುತ್ತದೆ.
ತುರ್ತು ಹೃದಯ ಆರೈಕೆಯ ಆಧಾರವು ಪ್ರಾಥಮಿಕ ಸಂಸ್ಥೆ ಮತ್ತು ಚಿಕಿತ್ಸೆ ಮತ್ತು ರೋಗನಿರ್ಣಯ ಪ್ರಕ್ರಿಯೆಯ ಸಾಧನವಾಗಿದೆ, ಮತ್ತು ಮುಖ್ಯವಾಗಿ, ಕ್ಲಿನಿಕಲ್ ಚಿಂತನೆ, ಪ್ರಾಯೋಗಿಕ ಅನುಭವ ಮತ್ತು ಸಮರ್ಪಣೆ ಹೊಂದಿರುವ ತಜ್ಞರು.
ಪ್ರೋಟೋಕಾಲ್ನಲ್ಲಿ ವಿವರಿಸಿದ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯ ಸೂಚಕಗಳು
AHF ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವದ ಮಾನದಂಡಗಳು:
AHF ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವದ ಮೌಲ್ಯಮಾಪನ:
1. ರೋಗಲಕ್ಷಣದ ಸುಧಾರಣೆಯನ್ನು ಸಾಧಿಸುವುದು;
2. ದೀರ್ಘಾವಧಿಯಲ್ಲಿ AHF ನಂತರ ರೋಗಿಗಳ ಬದುಕುಳಿಯುವಿಕೆ;
3. ಜೀವಿತಾವಧಿಯಲ್ಲಿ ಹೆಚ್ಚಳ.
ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಲಾಗುವ ಔಷಧಗಳು (ಸಕ್ರಿಯ ವಸ್ತುಗಳು).
| ಅಡೆನೊಸಿನ್ |
| ಆಲ್ಟೆಪ್ಲೇಸ್ (ಆಲ್ಟೆಪ್ಲೇಸ್) |
| ಅಮಿಯೊಡಾರೊನ್ (ಅಮಿಯೊಡಾರೊನ್) |
| ಅಮ್ರಿನೋನ್ (ಅಮ್ರಿನೋನ್) |
| ಅಟ್ರೋಪಿನ್ (ಅಟ್ರೋಪಿನ್) |
| ಚುಚ್ಚುಮದ್ದುಗಾಗಿ ವಾಸೊಪ್ರೆಸ್ಸಿನ್ (ವಾಸೊಪ್ರೆಸ್ಸಿನ್ ಇಂಜೆಕ್ಷನ್) |
| ಹೆಪಾರಿನ್ ಸೋಡಿಯಂ (ಹೆಪಾರಿನ್ ಸೋಡಿಯಂ) |
| ಡಾಲ್ಟೆಪರಿನ್ (ಡಾಲ್ಟೆಪರಿನ್) |
| ಡಿಗೋಕ್ಸಿನ್ (ಡಿಗೋಕ್ಸಿನ್) |
| ಡೊಬುಟಮೈನ್ (ಡೊಬುಟಮೈನ್) |
| ಡೋಪಮೈನ್ (ಡೋಪಮೈನ್) |
| ಐಸೊಪ್ರೊಟೆರೆನಾಲ್ |
| ಐಸೊಸಾರ್ಬೈಡ್ ಡೈನಿಟ್ರೇಟ್ (ಐಸೊಸಾರ್ಬೈಡ್ ಡೈನಿಟ್ರೇಟ್) |
| ಕ್ಯಾಪ್ಟೊಪ್ರಿಲ್ (ಕ್ಯಾಪ್ಟೊಪ್ರಿಲ್) |
| ಲೆವೊಸಿಮೆಂಡನ್ (ಲೆವೊಸಿಮೆಂಡನ್) |
| ಲಿಡೋಕೇಯ್ನ್ (ಲಿಡೋಕೇಯ್ನ್) |
| ಮೆಟೊಪ್ರೊರೊಲ್ (ಮೆಟೊಪ್ರೊರೊಲ್) |
| ಮಿಲ್ರಿನೋನ್ (ಮಿಲ್ರಿನೋನ್) |
| ಮಾರ್ಫಿನ್ (ಮಾರ್ಫಿನ್) |
| ಸೋಡಿಯಂ ನೈಟ್ರೋಪ್ರಸ್ಸೈಡ್ (ಸೋಡಿಯಂ ನೈಟ್ರೋಪ್ರಸ್ಸೈಡ್) |
| ನಿಕಾರ್ಡಿಪೈನ್ (ನಿಕಾರ್ಡಿಪೈನ್) |
| ನೈಟ್ರೊಗ್ಲಿಸರಿನ್ (ನೈಟ್ರೊಗ್ಲಿಸರಿನ್) |
| ನೊರ್ಪೈನ್ಫ್ರಿನ್ (ನೊರ್ಪೈನ್ಫ್ರಿನ್) |
| ಪ್ರೊಪ್ರಾನೊಲೊಲ್ (ಪ್ರೊಪ್ರಾನೊಲೊಲ್) |
| ಸಾಲ್ಬುಟಮಾಲ್ (ಸಾಲ್ಬುಟಮಾಲ್) |
| ಸ್ಟ್ರೆಪ್ಟೋಕಿನೇಸ್ (ಸ್ಟ್ರೆಪ್ಟೋಕಿನೇಸ್) |
| Tenecteplase (Tenecteplase) |
| ಥಿಯೋಫಿಲಿನ್ (ಥಿಯೋಫಿಲಿನ್) |
| ಟೊರಾಸೆಮೈಡ್ (ಟೊರಾಸೆಮೈಡ್) |
| ಯುರೊಕಿನೇಸ್ (ಯುರೊಕಿನೇಸ್) |
| ಫೆಂಟೊಲಮೈನ್ (ಫೆಂಟೊಲಮೈನ್) |
| ಫ್ಯೂರೋಸಮೈಡ್ (ಫ್ಯೂರೋಸೆಮೈಡ್) |
| ಎನೋಕ್ಸಪರಿನ್ ಸೋಡಿಯಂ (ಎನೋಕ್ಸಪರಿನ್ ಸೋಡಿಯಂ) |
| ಎಪಿನೆಫ್ರಿನ್ (ಎಪಿನೆಫ್ರಿನ್) |
| ಎಸ್ಮೋಲೋಲ್ (ಎಸ್ಮೋಲೋಲ್) |
ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಲಾಗುವ ಎಟಿಸಿ ಪ್ರಕಾರ ಔಷಧಿಗಳ ಗುಂಪುಗಳು
| (C03C) ಲೂಪ್ ಮೂತ್ರವರ್ಧಕಗಳು |
| (C07) ಬೀಟಾ ಬ್ಲಾಕರ್ಗಳು |
| (C09) ರೆನಿನ್-ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ವ್ಯವಸ್ಥೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವ ಔಷಧಿಗಳು |
| (J01) ವ್ಯವಸ್ಥಿತ ಬಳಕೆಗಾಗಿ ಆಂಟಿಮೈಕ್ರೊಬಿಯಲ್ಗಳು |
- ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಕಾರಕ (ಎಡ ಕುಹರದ ರೂಪ)
- ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಕಾರಕ (ಬಲ ಕುಹರದ ವೈವಿಧ್ಯ)
- ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಪ್ರಾಥಮಿಕ ಮತ್ತು ದ್ವಿತೀಯಕ ಕಾರಣಗಳು
- ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ: ಕಾರಣಗಳು ಮತ್ತು ವರ್ಗೀಕರಣ
ಹೃದಯದಲ್ಲಿ ರಕ್ತಪರಿಚಲನಾ ಅಸ್ವಸ್ಥತೆಗಳ ಕಾರಣದಿಂದಾಗಿ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ, ಇದು ಸಂಭವಿಸುವ ಕಾರಣಗಳು ಸಾಕಷ್ಟು ವಿಸ್ತಾರವಾಗಿವೆ. ವೈದ್ಯಕೀಯ ದೃಷ್ಟಿಕೋನದಿಂದ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವನ್ನು ರೋಗವೆಂದು ಪರಿಗಣಿಸಲಾಗುವುದಿಲ್ಲ - ಇದು ಹಿಂದಿನ ಕಾಯಿಲೆಗಳ ಪರಿಣಾಮವಾಗಿದೆ.
ಇಡೀ ಜೀವಿಯ ಸಮತೋಲಿತ ಕಾರ್ಯನಿರ್ವಹಣೆಗೆ ಅಗತ್ಯವಾದ ರಕ್ತದ ಪ್ರಮಾಣವನ್ನು ಪಂಪ್ ಮಾಡಲು ಹೃದಯವು ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ. ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯ ಪ್ರತಿಯೊಂದು ಕಾಯಿಲೆಯು ಈ ರೋಗಲಕ್ಷಣವನ್ನು ಉಂಟುಮಾಡಬಹುದು ಎಂದು ಗಮನಿಸಬೇಕು. ಆಗಾಗ್ಗೆ ನರಗಳ ಒತ್ತಡದಿಂದಾಗಿ ತೀವ್ರವಾದ ಕೊರತೆಯು ಸಂಭವಿಸಬಹುದು, ಇದು ನಿರಂತರ ಒತ್ತಡದ ಸಂದರ್ಭಗಳು ಅಥವಾ ಖಿನ್ನತೆಯ ಪರಿಣಾಮವಾಗಿರಬಹುದು. 82% ಅಧಿಕ ತೂಕದ ಜನರು ಹೃದಯ ವೈಫಲ್ಯದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ.
ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಕಾರಕ (ಎಡ ಕುಹರದ ರೂಪ)
ಈ ವಿಧವು ಬಲ ಕುಹರದ ರೂಪಕ್ಕಿಂತ ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ. ವಿವಿಧ ಅಂಶಗಳ ಪ್ರಭಾವದಿಂದಾಗಿ, ಎಡ ಕುಹರದ ಸಂಕೋಚನವು ಕಡಿಮೆಯಾಗುತ್ತದೆ ಮತ್ತು ಬಲ ಕುಹರದ ಕಾರ್ಯವನ್ನು ಸಂರಕ್ಷಿಸಬಹುದು.
 ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಶ್ವಾಸಕೋಶದ ನಾಳಗಳು ಕ್ರಮವಾಗಿ ರಕ್ತದಿಂದ ಉಕ್ಕಿ ಹರಿಯುತ್ತವೆ, ಅಪಧಮನಿಗಳಲ್ಲಿ (ಶ್ವಾಸಕೋಶದ ಪರಿಚಲನೆ) ಒತ್ತಡದಲ್ಲಿ ಹೆಚ್ಚಳ ಕಂಡುಬರುತ್ತದೆ, ಇದು ನಾಳಗಳ ಗೋಡೆಗಳ ಮೂಲಕ ಪ್ಲಾಸ್ಮಾ ಸೋರಿಕೆಯ ಪ್ರಕ್ರಿಯೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳಿಂದಾಗಿ, ಅನಿಲ ವಿನಿಮಯವು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ, ರಕ್ತ, ಅಂಗಾಂಶಗಳಲ್ಲಿ ಆಮ್ಲಜನಕದ ಸಮತೋಲನ ಮತ್ತು ಪರಿಣಾಮವಾಗಿ, ಉಸಿರಾಟದ ವೈಫಲ್ಯ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಅಂತೆಯೇ, ಅಂತಹ ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ವಸ್ತುಗಳು:
ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಶ್ವಾಸಕೋಶದ ನಾಳಗಳು ಕ್ರಮವಾಗಿ ರಕ್ತದಿಂದ ಉಕ್ಕಿ ಹರಿಯುತ್ತವೆ, ಅಪಧಮನಿಗಳಲ್ಲಿ (ಶ್ವಾಸಕೋಶದ ಪರಿಚಲನೆ) ಒತ್ತಡದಲ್ಲಿ ಹೆಚ್ಚಳ ಕಂಡುಬರುತ್ತದೆ, ಇದು ನಾಳಗಳ ಗೋಡೆಗಳ ಮೂಲಕ ಪ್ಲಾಸ್ಮಾ ಸೋರಿಕೆಯ ಪ್ರಕ್ರಿಯೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳಿಂದಾಗಿ, ಅನಿಲ ವಿನಿಮಯವು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ, ರಕ್ತ, ಅಂಗಾಂಶಗಳಲ್ಲಿ ಆಮ್ಲಜನಕದ ಸಮತೋಲನ ಮತ್ತು ಪರಿಣಾಮವಾಗಿ, ಉಸಿರಾಟದ ವೈಫಲ್ಯ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಅಂತೆಯೇ, ಅಂತಹ ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ವಸ್ತುಗಳು:
- ಅಡ್ರಿನಾಲಿನ್;
- ನೊರ್ಪೈನ್ಫ್ರಿನ್;
- ಜೈವಿಕವಾಗಿ ಸಕ್ರಿಯವಾಗಿರುವ ವಸ್ತುಗಳು.
ಈ ಎಲ್ಲಾ ಪ್ರಕ್ರಿಯೆಗಳು ನಾಳಗಳು ಪ್ರವೇಶಸಾಧ್ಯವಾಗುತ್ತವೆ, ಬಾಹ್ಯ ಪ್ರತಿರೋಧವು ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ಇದು ಪಲ್ಮನರಿ ಎಡಿಮಾಗೆ ನೇರ ಮಾರ್ಗವಾಗಿದೆ.
ಸೂಚ್ಯಂಕಕ್ಕೆ ಹಿಂತಿರುಗಿ
ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಕಾರಕ (ಬಲ ಕುಹರದ ವೈವಿಧ್ಯ)
 ದ್ರವದ ಹೆಚ್ಚುವರಿ ಹರಿವು ಇದ್ದಾಗ ಬಲ ಕುಹರದ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಬೆಳೆಯಬಹುದು, ಅಂದರೆ, ಕುಹರವು ಸರಳವಾಗಿ ಓವರ್ಲೋಡ್ ಆಗಿರುತ್ತದೆ. ಇದಕ್ಕೆ ಕಾರಣಗಳು ಥ್ರಂಬೋಬಾಂಬಲಿಸಮ್, ಎಂಬಾಲಿಸಮ್, ರಕ್ತದ ತ್ವರಿತ ವರ್ಗಾವಣೆ, ರಕ್ತವನ್ನು ಬದಲಿಸುವ ದ್ರವಗಳು. ವಿಶೇಷವಾಗಿ ಕ್ಯಾತಿಟರ್ ಅನ್ನು ಸಬ್ಕ್ಲಾವಿಯನ್ ಅಥವಾ ಜುಗುಲಾರ್ ಸಿರೆಗೆ ಸೇರಿಸುವ ಸಂದರ್ಭಗಳಲ್ಲಿ.
ದ್ರವದ ಹೆಚ್ಚುವರಿ ಹರಿವು ಇದ್ದಾಗ ಬಲ ಕುಹರದ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಬೆಳೆಯಬಹುದು, ಅಂದರೆ, ಕುಹರವು ಸರಳವಾಗಿ ಓವರ್ಲೋಡ್ ಆಗಿರುತ್ತದೆ. ಇದಕ್ಕೆ ಕಾರಣಗಳು ಥ್ರಂಬೋಬಾಂಬಲಿಸಮ್, ಎಂಬಾಲಿಸಮ್, ರಕ್ತದ ತ್ವರಿತ ವರ್ಗಾವಣೆ, ರಕ್ತವನ್ನು ಬದಲಿಸುವ ದ್ರವಗಳು. ವಿಶೇಷವಾಗಿ ಕ್ಯಾತಿಟರ್ ಅನ್ನು ಸಬ್ಕ್ಲಾವಿಯನ್ ಅಥವಾ ಜುಗುಲಾರ್ ಸಿರೆಗೆ ಸೇರಿಸುವ ಸಂದರ್ಭಗಳಲ್ಲಿ.
ಥ್ರಂಬೋಎಂಬೊಲಿಕ್ ರೂಪವು ಕಾಲುಗಳ ರಕ್ತನಾಳಗಳಲ್ಲಿ (ಉಬ್ಬಿರುವ ರಕ್ತನಾಳಗಳು), ಹೃತ್ಕರ್ಣದ ಕಂಪನದ ದಾಳಿಗಳು, ಧೂಮಪಾನ, ಒಂದು ಸ್ಥಾನದಲ್ಲಿ ದೀರ್ಘಕಾಲ ನಿಲ್ಲುವುದು, ಹೆಚ್ಚಿದ ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆಯೊಂದಿಗೆ ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆಯೊಂದಿಗೆ ಸಂಭವಿಸಬಹುದು. ಈ ಎಲ್ಲಾ ಪ್ರಕ್ರಿಯೆಗಳು ರಕ್ತದ ಸ್ನಿಗ್ಧತೆಯ ಹೆಚ್ಚಳ ಮತ್ತು ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆಯ ರಚನೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ, ಇದು ಸಾಮಾನ್ಯ ರಕ್ತದ ಹರಿವನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ ಮತ್ತು ಬಲ ಕುಹರದ ಓವರ್ಲೋಡ್ಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ.
ಸೂಚ್ಯಂಕಕ್ಕೆ ಹಿಂತಿರುಗಿ
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಪ್ರಾಥಮಿಕ ಮತ್ತು ದ್ವಿತೀಯಕ ಕಾರಣಗಳು
ರೋಗದ ಬೆಳವಣಿಗೆಯ ಮುಖ್ಯ ಮತ್ತು ಮುಖ್ಯ ಕಾರಣವೆಂದರೆ ಮಯೋಕಾರ್ಡಿಯಂನ ದುರ್ಬಲಗೊಂಡ ಸಂಕೋಚನ ಕ್ರಿಯೆ. ಸಂಭವಿಸುವ ಕಾರಣಗಳನ್ನು ಎರಡು ಗುಂಪುಗಳಾಗಿ ವಿಂಗಡಿಸಬಹುದು: ಅವು ಪ್ರಾಥಮಿಕ ಅಥವಾ ದ್ವಿತೀಯಕವಾಗಿರಬಹುದು. ಆದರೆ ಅಂತಹ ವರ್ಗೀಕರಣವನ್ನು ಷರತ್ತುಬದ್ಧ ಎಂದು ಕರೆಯಬಹುದು. ಬಹುತೇಕ ಯಾವಾಗಲೂ, ಮಿಶ್ರ ರೀತಿಯ ಕಾರಣಗಳಿಂದಾಗಿ ತೀವ್ರವಾದ ಕೊರತೆಯು ರೂಪುಗೊಳ್ಳುತ್ತದೆ.
ರೋಗದ ಬೆಳವಣಿಗೆಯ ಪ್ರಾಥಮಿಕ ಕಾರಣಗಳು: ತೀವ್ರವಾದ ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳು, ಅವುಗಳಿಂದ ವಿಷಪೂರಿತವಾದಾಗ ವಿಷಕಾರಿ ವಿಷಗಳ ದೇಹಕ್ಕೆ ಒಡ್ಡಿಕೊಳ್ಳುವುದು.
 ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳನ್ನು "ತಮ್ಮ ಕಾಲುಗಳ ಮೇಲೆ" ಸಾಗಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ ಎಂದು ವೈದ್ಯರು ನಂಬುತ್ತಾರೆ, ಏಕೆಂದರೆ ಅವರು ಹೃದಯಕ್ಕೆ ತೊಡಕುಗಳನ್ನು ನೀಡುತ್ತಾರೆ. ತೀವ್ರವಾದ ಕೊರತೆಯ ಕೆಲವು ಪ್ರಾಥಮಿಕ ಕಾರಣಗಳು ಇನ್ಫ್ಲುಯೆನ್ಸ, ಸಂಧಿವಾತ, ದಡಾರ, ಬಾಲ್ಯದ ಕಡುಗೆಂಪು ಜ್ವರ, ಹೆಪಟೈಟಿಸ್, ಟೈಫಾಯಿಡ್ ಜ್ವರ, ತೀವ್ರವಾದ ಉಸಿರಾಟದ ವೈರಲ್ ಸೋಂಕುಗಳು, ವಿಶೇಷವಾಗಿ ತೀವ್ರತರವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ ಮತ್ತು ಸೆಪ್ಸಿಸ್ ಸಂಭವಿಸುವಿಕೆಯ ಪರಿಣಾಮಗಳು. ಈ ಎಲ್ಲಾ ಕಾಯಿಲೆಗಳು ತೀವ್ರವಾದ ಉರಿಯೂತದ ರಚನೆಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತವೆ, ಇದು ಜೀವಕೋಶದ ಡಿಸ್ಟ್ರೋಫಿಯ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಆಮ್ಲಜನಕದ ವಿನಿಮಯವು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ ಮತ್ತು ಹೈಪೋಕ್ಸಿಯಾ (ಆಮ್ಲಜನಕದ ಹಸಿವು) ಸಂಭವಿಸುತ್ತದೆ, ಜೀವಕೋಶಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳಲ್ಲಿ ಪೋಷಕಾಂಶಗಳ ಕೊರತೆಯಿದೆ. ತೊಂದರೆಗೊಳಗಾದ ನರಗಳ ನಿಯಂತ್ರಣವು ಹೃದಯ ಸ್ನಾಯುವಿನ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಇದು ಅದರ ಸ್ಥಿತಿ ಅಥವಾ ಡಿಸ್ಟ್ರೋಫಿಯಲ್ಲಿ ಕ್ಷೀಣತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ತೀವ್ರವಾದ ಕೊರತೆಯ ಕಾರಣಗಳು ತೀವ್ರವಾದ ಪಾರ್ಶ್ವವಾಯು, ಅವುಗಳ ಪರಿಣಾಮಗಳು, ಮೂತ್ರಪಿಂಡದ ರೋಗಶಾಸ್ತ್ರ, ಆಲ್ಕೋಹಾಲ್, ನಿಕೋಟಿನ್, ಔಷಧಗಳು ಮತ್ತು ಔಷಧಗಳು (ವಿಶೇಷವಾಗಿ ಮಿತಿಮೀರಿದ ಸೇವನೆಯ ಸಂದರ್ಭದಲ್ಲಿ), ರಕ್ತಹೀನತೆ, ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಆಗಿರಬಹುದು.
ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳನ್ನು "ತಮ್ಮ ಕಾಲುಗಳ ಮೇಲೆ" ಸಾಗಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ ಎಂದು ವೈದ್ಯರು ನಂಬುತ್ತಾರೆ, ಏಕೆಂದರೆ ಅವರು ಹೃದಯಕ್ಕೆ ತೊಡಕುಗಳನ್ನು ನೀಡುತ್ತಾರೆ. ತೀವ್ರವಾದ ಕೊರತೆಯ ಕೆಲವು ಪ್ರಾಥಮಿಕ ಕಾರಣಗಳು ಇನ್ಫ್ಲುಯೆನ್ಸ, ಸಂಧಿವಾತ, ದಡಾರ, ಬಾಲ್ಯದ ಕಡುಗೆಂಪು ಜ್ವರ, ಹೆಪಟೈಟಿಸ್, ಟೈಫಾಯಿಡ್ ಜ್ವರ, ತೀವ್ರವಾದ ಉಸಿರಾಟದ ವೈರಲ್ ಸೋಂಕುಗಳು, ವಿಶೇಷವಾಗಿ ತೀವ್ರತರವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ ಮತ್ತು ಸೆಪ್ಸಿಸ್ ಸಂಭವಿಸುವಿಕೆಯ ಪರಿಣಾಮಗಳು. ಈ ಎಲ್ಲಾ ಕಾಯಿಲೆಗಳು ತೀವ್ರವಾದ ಉರಿಯೂತದ ರಚನೆಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತವೆ, ಇದು ಜೀವಕೋಶದ ಡಿಸ್ಟ್ರೋಫಿಯ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಆಮ್ಲಜನಕದ ವಿನಿಮಯವು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ ಮತ್ತು ಹೈಪೋಕ್ಸಿಯಾ (ಆಮ್ಲಜನಕದ ಹಸಿವು) ಸಂಭವಿಸುತ್ತದೆ, ಜೀವಕೋಶಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳಲ್ಲಿ ಪೋಷಕಾಂಶಗಳ ಕೊರತೆಯಿದೆ. ತೊಂದರೆಗೊಳಗಾದ ನರಗಳ ನಿಯಂತ್ರಣವು ಹೃದಯ ಸ್ನಾಯುವಿನ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಇದು ಅದರ ಸ್ಥಿತಿ ಅಥವಾ ಡಿಸ್ಟ್ರೋಫಿಯಲ್ಲಿ ಕ್ಷೀಣತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ತೀವ್ರವಾದ ಕೊರತೆಯ ಕಾರಣಗಳು ತೀವ್ರವಾದ ಪಾರ್ಶ್ವವಾಯು, ಅವುಗಳ ಪರಿಣಾಮಗಳು, ಮೂತ್ರಪಿಂಡದ ರೋಗಶಾಸ್ತ್ರ, ಆಲ್ಕೋಹಾಲ್, ನಿಕೋಟಿನ್, ಔಷಧಗಳು ಮತ್ತು ಔಷಧಗಳು (ವಿಶೇಷವಾಗಿ ಮಿತಿಮೀರಿದ ಸೇವನೆಯ ಸಂದರ್ಭದಲ್ಲಿ), ರಕ್ತಹೀನತೆ, ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಆಗಿರಬಹುದು.
ದ್ವಿತೀಯಕವು ಮಯೋಕಾರ್ಡಿಯಂ ಮೇಲೆ ನೇರ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ. ಅಂದರೆ, ಅತಿಯಾದ ಕೆಲಸ ಮತ್ತು ಆಮ್ಲಜನಕದ ಹಸಿವಿನಿಂದ ಇದು ಸಂಭವಿಸುತ್ತದೆ. ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟು, ಟಾಕಿಕಾರ್ಡಿಯಾ, ಆರ್ಹೆತ್ಮಿಯಾ (ಲಯದಲ್ಲಿನ ಅಸಮತೋಲನಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಪ್ಯಾರೊಕ್ಸಿಸ್ಮಲ್ ಕಾಯಿಲೆಗಳು), ಪರಿಧಮನಿಯ ನಾಳಗಳಿಗೆ ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಹಾನಿಯ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಇಂತಹ ಅಸ್ವಸ್ಥತೆಗಳು ಸಂಭವಿಸಬಹುದು. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣವು ಹರ್ಪಿಸ್ ವೈರಸ್, ಸೈಟೊಮೆಗಾಲೊವೈರಸ್ ಆಗಿರಬಹುದು, ಇದು ಪರಿಧಮನಿಯ ನಾಳಗಳನ್ನು ಹಾನಿಗೊಳಿಸುತ್ತದೆ.
ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಅಧಿಕ ರಕ್ತದೊತ್ತಡವನ್ನು ಹೊಂದಿದ್ದರೆ, ಹೃದಯ ಸ್ನಾಯು ಹೆಚ್ಚಿದ ನಾಳೀಯ ಪ್ರತಿರೋಧದೊಂದಿಗೆ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ. ಮಯೋಕಾರ್ಡಿಯಂ ಗಾತ್ರದಲ್ಲಿ ಹೆಚ್ಚಾಗುತ್ತದೆ - ಅದರ ದಪ್ಪವು 3 ಸೆಂ.ಮೀ.ಗೆ ತಲುಪುತ್ತದೆ, ಆದರೂ ಸಾಮಾನ್ಯವಾಗಿ ಇದು 14 ಮಿಮೀ ಗಿಂತ ಹೆಚ್ಚು ಇರಬಾರದು. ಹೃದಯದ ದ್ರವ್ಯರಾಶಿಯು 0.5 ಕೆಜಿಗೆ ಹೆಚ್ಚಾಗುತ್ತದೆ (ಸಾಮಾನ್ಯ 385 ಗ್ರಾಂ). ವಿಸ್ತರಿಸಿದ ಹೃದಯ ಸ್ನಾಯುವಿಗೆ ಅಗತ್ಯವಾದ ಪ್ರಮಾಣದ ರಕ್ತವನ್ನು ಪೂರೈಸಲು ನಾಳಗಳಿಗೆ ತುಂಬಾ ಕಷ್ಟ. ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆ ಮತ್ತು ಸಂಕೋಚನದ ಸಾಮರ್ಥ್ಯದ ಉಲ್ಲಂಘನೆ ಇದೆ ಎಂಬ ಅಂಶದಿಂದಾಗಿ, ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ದಾಳಿಯೊಂದಿಗೆ, ಹೃದಯ ವೈಫಲ್ಯ ಸಂಭವಿಸುತ್ತದೆ.
ಸೂಚ್ಯಂಕಕ್ಕೆ ಹಿಂತಿರುಗಿ
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ: ಕಾರಣಗಳು ಮತ್ತು ವರ್ಗೀಕರಣ
 ರೋಗದ ಕಾರಣಗಳನ್ನು ಈ ಕೆಳಗಿನ ಗುಂಪುಗಳಾಗಿ ವಿಂಗಡಿಸಬಹುದು:
ರೋಗದ ಕಾರಣಗಳನ್ನು ಈ ಕೆಳಗಿನ ಗುಂಪುಗಳಾಗಿ ವಿಂಗಡಿಸಬಹುದು:
- ಮಯೋಕಾರ್ಡಿಯಲ್ ಹಾನಿ ಸಂಭವಿಸುವ ಮೇಲೆ;
- ಅದರ ಮೇಲೆ ಹೃದಯವು ಓವರ್ಲೋಡ್ ಆಗಿದೆ;
- ಲಯಗಳ ಅಡಚಣೆಯನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ;
- ಹೃದಯವು ರಕ್ತದಿಂದ ಉಕ್ಕಿ ಹರಿಯುವಂತೆ ಮಾಡುತ್ತದೆ.
ಕಾರಣಗಳು ವಿನಾಶಕಾರಿ ಮತ್ತು ಮಯೋಕಾರ್ಡಿಯಲ್ ಹಾನಿ ಸಂಭವಿಸಿದಾಗ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯ ಸಂಭವಿಸಬಹುದು. ಮಯೋಕಾರ್ಡಿಟಿಸ್ (ಸ್ನಾಯುವಿನ ಸಾಂಕ್ರಾಮಿಕ ಉರಿಯೂತ), ಕಾರ್ಡಿಯೊಮಿಯೋಪತಿ (ಉರಿಯೂತವಲ್ಲದ ಪ್ರಕ್ರಿಯೆಗಳು ಮತ್ತು ಗೆಡ್ಡೆಗಳಿಂದ ಉಂಟಾಗುವ ಮಯೋಕಾರ್ಡಿಯಲ್ ಹಾನಿ), ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ (ಪರಿಧಮನಿಯ ಥ್ರಂಬೋಸಿಸ್), ಆಂಜಿನಾ ಪೆಕ್ಟೋರಿಸ್ (ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಯ ಒಂದು ರೂಪ) ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಇದು ಸಂಭವಿಸಬಹುದು. ಕಾರ್ಡಿಯೋಸ್ಕ್ಲೆರೋಸಿಸ್ (ಅವುಗಳಲ್ಲಿನ ಗಾಯದ ಅಂಗಾಂಶದ ಬೆಳವಣಿಗೆಯಿಂದಾಗಿ ಕವಾಟಗಳು ಮತ್ತು ಸ್ನಾಯುಗಳಿಗೆ ಹಾನಿ). ಶ್ವಾಸನಾಳದ ಆಸ್ತಮಾದಿಂದ ಉಂಟಾಗುವ ಅಲರ್ಜಿಕ್ ಅಂಗಾಂಶ ಹಾನಿ, ಲೈಲ್ಸ್ ಸಿಂಡ್ರೋಮ್ ಹೃದಯ ಸ್ನಾಯುವಿನ ವಿನಾಶಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ವ್ಯವಸ್ಥಿತ ಸಂಯೋಜಕ ಅಂಗಾಂಶ ರೋಗಗಳಲ್ಲಿ (ಲೂಪಸ್ ಅಥವಾ ಸಂಧಿವಾತದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ), ತೀವ್ರವಾದ ರಕ್ತಪರಿಚಲನಾ ವೈಫಲ್ಯವು ಬೆಳೆಯಬಹುದು.
ಹೃದಯದ ಮಿತಿಮೀರಿದ ಕಾರಣದಿಂದಾಗಿ ಇದು ಸಂಭವಿಸಬಹುದು. ಅಂತಹ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಹೃದಯವು ದೊಡ್ಡ ಪ್ರಮಾಣದ ರಕ್ತವನ್ನು ಪಂಪ್ ಮಾಡುತ್ತದೆ ಅಥವಾ ರಕ್ತನಾಳಗಳ ದೊಡ್ಡ ಪ್ರತಿರೋಧದೊಂದಿಗೆ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ. ಮಹಾಪಧಮನಿಯ ಅಥವಾ ಶ್ವಾಸಕೋಶದ ಕಾಂಡದ ಸ್ಟೆನೋಸಿಸ್ (ಹೃದಯದಿಂದ ರಕ್ತದ ಹರಿವಿನ ನಿರ್ಗಮನಕ್ಕೆ ತಡೆಗೋಡೆ ರಚಿಸಲಾಗಿದೆ), ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ (ಅಪಧಮನಿಗಳಲ್ಲಿ ಹೆಚ್ಚಿದ ಒತ್ತಡ), ಶ್ವಾಸಕೋಶದ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ (ನಾಟಕೀಯವಾಗಿ ಹೆಚ್ಚಿದ ಇಂಟ್ರಾವಾಸ್ಕುಲರ್ ಒತ್ತಡ) ಪರಿಣಾಮವಾಗಿ ಓವರ್ಲೋಡ್ ಸಮಯದಲ್ಲಿ ತೀವ್ರವಾದ ಕೊರತೆ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಪಲ್ಮನರಿ ಅಪಧಮನಿಗಳ ರಕ್ತದ ಹರಿವಿನಲ್ಲಿ), ಕವಾಟದ ಉಪಕರಣದಲ್ಲಿನ ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳು ( ಜನ್ಮಜಾತ ಮತ್ತು ಸ್ವಾಧೀನಪಡಿಸಿಕೊಂಡಿರುವ ದೋಷಗಳೊಂದಿಗೆ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ).
 ದುರ್ಬಲ ಹೃದಯ ಬಡಿತವನ್ನು ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣವೆಂದು ಪರಿಗಣಿಸಬಹುದು. ಎಲೆಕ್ಟ್ರೋಲೈಟ್ ಸಮತೋಲನ, ಯೂರಿಯಾ ಮತ್ತು ಕ್ರಿಯೇಟಿನೈನ್ ಮಟ್ಟಗಳು ತೊಂದರೆಗೊಳಗಾದರೆ ಹೃದಯ ಬಡಿತದ ವೈಫಲ್ಯ ಸಂಭವಿಸುತ್ತದೆ, ಆದ್ದರಿಂದ ಸಂಕೋಚನಗಳು ಸರಳವಾಗಿ ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗುತ್ತವೆ. ಲಯಗಳ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವೆಂದರೆ ಹೃತ್ಕರ್ಣದ ಕಂಪನ, ಟಾಕಿಕಾರ್ಡಿಯಾ, ಬ್ರಾಡಿಯರ್ರಿಥ್ಮಿಯಾ.
ದುರ್ಬಲ ಹೃದಯ ಬಡಿತವನ್ನು ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣವೆಂದು ಪರಿಗಣಿಸಬಹುದು. ಎಲೆಕ್ಟ್ರೋಲೈಟ್ ಸಮತೋಲನ, ಯೂರಿಯಾ ಮತ್ತು ಕ್ರಿಯೇಟಿನೈನ್ ಮಟ್ಟಗಳು ತೊಂದರೆಗೊಳಗಾದರೆ ಹೃದಯ ಬಡಿತದ ವೈಫಲ್ಯ ಸಂಭವಿಸುತ್ತದೆ, ಆದ್ದರಿಂದ ಸಂಕೋಚನಗಳು ಸರಳವಾಗಿ ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗುತ್ತವೆ. ಲಯಗಳ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವೆಂದರೆ ಹೃತ್ಕರ್ಣದ ಕಂಪನ, ಟಾಕಿಕಾರ್ಡಿಯಾ, ಬ್ರಾಡಿಯರ್ರಿಥ್ಮಿಯಾ.
ಹೃದಯವನ್ನು ರಕ್ತದಿಂದ ತುಂಬುವ ಬದಲಾದ ಪ್ರಕ್ರಿಯೆಯ ಪರಿಣಾಮವಾಗಿ ತೀವ್ರವಾದ ವೈಫಲ್ಯ ಸಂಭವಿಸಬಹುದು. ಎಟಿಯಾಲಜಿ ಹೃದಯದ ಗೋಡೆಗಳ ಬಾಹ್ಯ ಸಂಕೋಚನದಲ್ಲಿ ಅಥವಾ ಅವುಗಳ ಬಿಗಿತದಿಂದಾಗಿ ಇರುತ್ತದೆ. ಅಂತಹ ಅಡೆತಡೆಗಳು ಹೃದಯವನ್ನು ಸಾಕಷ್ಟು ಪ್ರಮಾಣದ ರಕ್ತದೊಂದಿಗೆ ತುಂಬಲು ಅನುಮತಿಸುವುದಿಲ್ಲ, ಇದು ಸಾಮಾನ್ಯವಾಗಿ ರಕ್ತ ಪಂಪ್ ಮತ್ತು ಪರಿಚಲನೆಯಲ್ಲಿ ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅಂತಹ ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳೊಂದಿಗೆ ತೀವ್ರವಾದ ವೈಫಲ್ಯದ ಕಾರಣಗಳು ಪೆರಿಕಾರ್ಡಿಟಿಸ್ (ಹೃದಯದ ಬಾಹ್ಯ ರಕ್ಷಣಾತ್ಮಕ ಶೆಲ್ನ ಉರಿಯೂತ - ಪೆರಿಕಾರ್ಡಿಯಮ್), ಕಾರ್ಡಿಯಾಕ್ ಟ್ಯಾಂಪೊನೇಡ್ (ಹೃದಯ ಹೈಪೋಡೈನಾಮಿಕ್ಸ್ನಲ್ಲಿ ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳು). ಹೃದಯಾಘಾತವು ಹೃತ್ಕರ್ಣದ ಕವಾಟಗಳ ಸ್ಟೆನೋಸಿಸ್ (ಆಟ್ರಿಯೊವೆಂಟ್ರಿಕ್ಯುಲರ್ ರಂಧ್ರದ ಕಿರಿದಾಗುವಿಕೆ), ಅಮಿಲೋಯ್ಡೋಸಿಸ್, ಫೈಬ್ರೊಲಾಸ್ಟೊಸಿಸ್ (ಹೃದಯದ ಗೋಡೆಗಳ ಹೆಚ್ಚಿದ ಬಿಗಿತ) ನಿಂದ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ.
ಬಾಲ್ಯದಲ್ಲಿ (3 ವರ್ಷಗಳವರೆಗೆ), ತೀವ್ರವಾದ ಕೊರತೆಯ ಕಾರಣಗಳು ಹೀಗಿರಬಹುದು: ಜನ್ಮಜಾತ ಹೃದಯ ಕಾಯಿಲೆ, ಮಯೋಕಾರ್ಡಿಟಿಸ್, ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳ ನಂತರದ ತೊಡಕುಗಳು. ಹದಿಹರೆಯದವರಲ್ಲಿ, ಮಾದಕ ದ್ರವ್ಯ ಮತ್ತು ಧೂಮಪಾನದ ಬಳಕೆಯಿಂದಾಗಿ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತದೆ.
ಸ್ಥಾಯಿ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಮಾತ್ರ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡುವುದು ಅವಶ್ಯಕ, ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ ನೀವು ಸ್ವಯಂ-ಔಷಧಿ ಮಾಡಬಾರದು, ರೋಗವು ಉಸಿರಾಟದ ಪ್ರದೇಶದಲ್ಲಿ ದ್ರವದ ಶೇಖರಣೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ, ರಕ್ತದ ಹರಿವನ್ನು ನಿಧಾನಗೊಳಿಸುತ್ತದೆ, ಇದು ಮೆದುಳಿನ ಹೈಪೋಕ್ಸಿಯಾ, ಮೂತ್ರಪಿಂಡದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅನೇಕ ಸಂದರ್ಭಗಳಲ್ಲಿ, ನಿರ್ಲಕ್ಷಿಸಿದರೆ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಸಾವಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ (ICD ಕೋಡ್ 150) ಹೃದಯ ಬಡಿತದ ದಕ್ಷತೆಯ ಇಳಿಕೆಯಾಗಿದೆ. ರೋಗಶಾಸ್ತ್ರದ ಬೆಳವಣಿಗೆಯ ಕಾರ್ಯವಿಧಾನವನ್ನು ಈ ಕೆಳಗಿನಂತೆ ಸಂಕ್ಷಿಪ್ತವಾಗಿ ವಿವರಿಸಬಹುದು: ಶ್ವಾಸಕೋಶ ಮತ್ತು ಹೃದಯದಲ್ಲಿ, ರಕ್ತ ಪರಿಚಲನೆ ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ, ಇದರಿಂದ ಮಯೋಕಾರ್ಡಿಯಂ ಓವರ್ಲೋಡ್ ಆಗುತ್ತದೆ, ಇದು ರಕ್ತವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಪಂಪ್ ಮಾಡಲು ಅಸಮರ್ಥತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. AHF ನ ರೋಗಕಾರಕತೆಯು ವೈವಿಧ್ಯಮಯವಾಗಿದೆ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ವರ್ಗೀಕರಣವು ಹಿಂದಿನ ದೀರ್ಘಕಾಲದ ಕೋರ್ಸ್ ಅನ್ನು ಸೂಚಿಸುತ್ತದೆ (CHF ಈಗಾಗಲೇ ಪ್ರಸ್ತುತ ಹೃದಯ ರೋಗಶಾಸ್ತ್ರದ ಪರಿಣಾಮವಾಗಿರಬಹುದು), ಅಥವಾ ತೀವ್ರವಾಗಿರುತ್ತದೆ. ಹೆಚ್ಚಾಗಿ, ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ನಂತರ ರೋಗವು ಒಂದು ತೊಡಕು. ಈ ರೋಗಲಕ್ಷಣವು ವಯಸ್ಸಾದವರಲ್ಲಿ ಮತ್ತು ಚಿಕ್ಕ ವಯಸ್ಸಿನಲ್ಲಿ ಎರಡನ್ನೂ ಹಿಂದಿಕ್ಕಬಹುದು.
ಮಹಿಳೆಯರು ಮತ್ತು ಪುರುಷರಲ್ಲಿ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣಗಳನ್ನು ಪ್ರಾಥಮಿಕ ಮತ್ತು ದ್ವಿತೀಯಕಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ, ಆದರೆ ಹೆಚ್ಚಾಗಿ ಹೃದ್ರೋಗ ತಜ್ಞರು ಮಿಶ್ರ ರೀತಿಯ ಅಸ್ವಸ್ಥತೆಗಳನ್ನು ಎದುರಿಸುತ್ತಾರೆ.
ವಯಸ್ಕರು ಮತ್ತು ಮಕ್ಕಳಲ್ಲಿ ರೋಗಶಾಸ್ತ್ರದ ಪ್ರಾಥಮಿಕ ಕಾರಣಗಳು ಒಳಗೊಂಡಿರಬಹುದು:
- ತೀವ್ರವಾದ ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳು: ಹೆಪಟೈಟಿಸ್, ಇನ್ಫ್ಲುಯೆನ್ಸ, ಮಕ್ಕಳಲ್ಲಿ ಕಡುಗೆಂಪು ಜ್ವರ, ದಡಾರ, ಟೈಫಾಯಿಡ್ ಜ್ವರ, ಸಂಧಿವಾತ.
- ಟಾಕ್ಸಿನ್ ವಿಷ, ಉದಾಹರಣೆಗೆ, ಕಾರ್ಬನ್ ಮಾನಾಕ್ಸೈಡ್, ಕ್ಲೋರಿನ್, ಕಾರ್ಬನ್ ಮಾನಾಕ್ಸೈಡ್, ಮೀಥೈಲ್ ಆಲ್ಕೋಹಾಲ್.
- ಮಕ್ಕಳು ಮತ್ತು ವಯಸ್ಕರಲ್ಲಿ ಆಹಾರ ವಿಷ.
ಈ ರೋಗಶಾಸ್ತ್ರದಿಂದ, ಹೃದಯ ಸ್ನಾಯುಗಳ ಜೀವಕೋಶಗಳು ಉರಿಯುತ್ತವೆ ಅಥವಾ ಅವುಗಳ ಡಿಸ್ಟ್ರೋಫಿ ಸಂಭವಿಸುತ್ತದೆ. ಪೌಷ್ಠಿಕಾಂಶ ಮತ್ತು ಅಗತ್ಯ ಪದಾರ್ಥಗಳನ್ನು ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಸರಬರಾಜು ಮಾಡಲಾಗುತ್ತದೆ, ನರಗಳ ನಿಯಂತ್ರಣವು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ ಮತ್ತು ಹೃದಯ ಸ್ನಾಯುವಿನ ಸ್ಥಿತಿಯು ಹದಗೆಡುತ್ತದೆ.
ರೋಗದ ದ್ವಿತೀಯಕ ಕಾರಣಗಳು ಮಯೋಕಾರ್ಡಿಯಂನಲ್ಲಿ ನೇರ ಪರಿಣಾಮವನ್ನು ಬೀರುವುದಿಲ್ಲ, ಆದರೆ ಸಾಮಾನ್ಯ ಆಯಾಸ ಮತ್ತು ಆಮ್ಲಜನಕದ ಕೊರತೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ. ಈ ವಿಚಲನಗಳು ಸೇರಿವೆ:
- ಪ್ಯಾರೊಕ್ಸಿಸ್ಮಲ್ ಆರ್ಹೆತ್ಮಿಯಾಸ್.
- ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟು.
- ಪರಿಧಮನಿಯ ನಾಳಗಳಿಗೆ ತೀವ್ರವಾದ ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಹಾನಿ.
ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ, ಹೃದಯವು ತೂಕದಲ್ಲಿ ಹೆಚ್ಚಾಗುತ್ತದೆ, ನಾಳಗಳು ಅದನ್ನು ಕಳಪೆಯಾಗಿ ಪೂರೈಸುತ್ತವೆ, ಸಂಕೋಚನವು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ, ಇದು ರೋಗದ ತೀವ್ರ ಸ್ವರೂಪಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಎಥೆರೋಸ್ಕ್ಲೆರೋಟಿಕ್ ಪ್ಲೇಕ್ಗಳು ಆಮ್ಲಜನಕದ ಕೊರತೆಗೆ ಪೂರ್ವಾಪೇಕ್ಷಿತಗಳನ್ನು ಸೃಷ್ಟಿಸುತ್ತವೆ, ಹೃದಯಕ್ಕೆ ಸಾಕಷ್ಟು ರಕ್ತದ ಹರಿವನ್ನು ತಡೆಯುತ್ತದೆ. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಒಂದು ವಿದ್ಯಮಾನವಾಗಿದೆ, ಇದರಲ್ಲಿ ಹೃದಯ ಸ್ನಾಯುವಿನ ಕೋಶಗಳು ಸಾಮಾನ್ಯವಾಗಿ ರಕ್ತ ಪರಿಚಲನೆ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಭಾಗವಹಿಸುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತವೆ, ಇದು ಹೈಪೋಕ್ಸಿಯಾವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ.
ಜನ್ಮಜಾತ ಹೃದಯ ವೈಪರೀತ್ಯಗಳು, ಮಯೋಕಾರ್ಡಿಟಿಸ್ ಮತ್ತು ತೀವ್ರವಾದ ಸೋಂಕುಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಮೂರು ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಮಕ್ಕಳಲ್ಲಿ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ನಂತರ, ತೀವ್ರವಾದ ವಿಷದ ಹೃದಯದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದರಿಂದ ಮಗುವಿನಲ್ಲಿ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಸಿಂಡ್ರೋಮ್ ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತದೆ. ಅಪಾಯವೆಂದರೆ ಮಕ್ಕಳಲ್ಲಿ, ರೋಗಲಕ್ಷಣಗಳು ಸ್ವಲ್ಪ ಸಮಯದ ನಂತರ ಮಾತ್ರ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ.
ರೋಗವನ್ನು ಹೇಗೆ ಗುರುತಿಸುವುದು
ಹೃದಯದ ಯಾವ ಭಾಗವನ್ನು ಓವರ್ಲೋಡ್ ಮಾಡಲಾಗಿದೆ ಎಂಬುದರ ಆಧಾರದ ಮೇಲೆ, ರೋಗವನ್ನು ಬಲ ಕುಹರದ ಮತ್ತು ಎಡ ಕುಹರದ ಪ್ರಭೇದಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ. ಎರಡೂ ವಿಧದ ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಚಿಹ್ನೆಗಳು ಪರಸ್ಪರ ಭಿನ್ನವಾಗಿರುತ್ತವೆ.
ಎಡ ಕುಹರದ ರೋಗಶಾಸ್ತ್ರದ ಅಭಿವ್ಯಕ್ತಿಗಳು ಈ ಕೆಳಗಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಸಂಭವಿಸುತ್ತವೆ:
- ಎಡ ಕುಹರದ ಇನ್ಫಾರ್ಕ್ಷನ್.
- ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟು.
- ಹೃದಯ ಬಡಿತದ ಲಯದ ಉಲ್ಲಂಘನೆ.
- ಮಹಾಪಧಮನಿಯ ಕವಾಟಗಳ ಕಳಪೆ ಕಾರ್ಯಕ್ಷಮತೆ.
ರೋಗದ ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ರೂಪವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಹೃದಯ ಆಸ್ತಮಾ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಈ ಕಾಯಿಲೆಯೊಂದಿಗೆ, ಉಸಿರಾಟದ ತೊಂದರೆಗೆ ಸಂಬಂಧಿಸಿದ ರೋಗಗ್ರಸ್ತವಾಗುವಿಕೆಗಳು (ಹೆಚ್ಚು ಬಾರಿ ರಾತ್ರಿಯಲ್ಲಿ) ಸಂಭವಿಸುತ್ತವೆ. ಈ ರೀತಿಯ ರೋಗಶಾಸ್ತ್ರದ ಲಕ್ಷಣಗಳು ಸೇರಿವೆ:

- ಉಸಿರಾಟದ ತೊಂದರೆ
- ಸುಳ್ಳು ಸ್ಥಾನವನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಅಸಮರ್ಥತೆ;
- ಗಾಳಿಯ ಕೊರತೆ, ಆಳವಾದ ಉಸಿರನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಅವಾಸ್ತವಿಕತೆ;
- ಪಲ್ಲರ್;
- ಬಹುತೇಕ ನೀಲಿ ತುಟಿಗಳು;
- ಫೋಮ್ ರೂಪದಲ್ಲಿ ಕಫದೊಂದಿಗೆ ಕೆಮ್ಮು;
- ಉಬ್ಬಸ ಉಸಿರಾಟ;
- ಅಪಧಮನಿಗಳಲ್ಲಿ ಕಡಿಮೆ ಒತ್ತಡ;
- ಎದೆಯ ಹಿಂದೆ ನೋವು, ಇದು ನಿವಾರಿಸಲು ಕಷ್ಟ;
- ಸಾಮಾನ್ಯ ರಕ್ತಪರಿಚಲನಾ ಅಸ್ವಸ್ಥತೆಗಳನ್ನು ಹೆಚ್ಚಿಸುವುದು.
ನೀವು ರೋಗಿಗೆ ಸಕಾಲಿಕ ವೈದ್ಯಕೀಯ ಆರೈಕೆಯನ್ನು ಒದಗಿಸದಿದ್ದರೆ, ಈ ಸ್ಥಿತಿಯು ಪಲ್ಮನರಿ ಎಡಿಮಾವನ್ನು ಉಂಟುಮಾಡಬಹುದು, ಅದರ ಚಿಹ್ನೆಗಳನ್ನು ಬಬ್ಲಿಂಗ್ ಉಸಿರು ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ನಂತರ ಉಸಿರಾಟದ ಲಯವು ಸಂಪೂರ್ಣವಾಗಿ ನಿಲ್ಲುವವರೆಗೆ ಬದಲಾಗುತ್ತದೆ. ಎಡ ಕುಹರದ ಅಂಗವೈಕಲ್ಯದ ಅತ್ಯಂತ ತೀವ್ರವಾದ ಚಿಹ್ನೆಯು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ ಮತ್ತು ಕುಸಿತವಾಗಿದೆ. ಮಯೋಕಾರ್ಡಿಯಂನ ಅರ್ಧದಷ್ಟು ಭಾಗವು ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಸಂಕೋಚನವನ್ನು ನಿಲ್ಲಿಸಿದರೆ ಅದು ಸಂಭವಿಸುತ್ತದೆ. ಈ ಸ್ಥಿತಿಯು ಜೀವಕ್ಕೆ ಅಪಾಯಕಾರಿ.
ಕೆಳಗಿನ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ರೋಗಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ:
- ಬಲ ಕುಹರದ ಇನ್ಫಾರ್ಕ್ಷನ್.
- ಪೆರಿಕಾರ್ಡಿಟಿಸ್ (ಹೃದಯದ ಬಲಭಾಗದ ಸಂಕೋಚನದ ಸಮಯದಲ್ಲಿ).
- ಶ್ವಾಸನಾಳದ ಆಸ್ತಮಾದಲ್ಲಿ ಕಷ್ಟಕರವಾದ ಅನಿಯಂತ್ರಿತ ರೋಗಗ್ರಸ್ತವಾಗುವಿಕೆ.
- ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿಯ ಥ್ರಂಬೋಂಬಾಲಿಸಮ್.
ಬಲ ಕುಹರದ ಪ್ರಕಾರದ ಸಮಯದಲ್ಲಿ, ಈ ಕೆಳಗಿನ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ:
- ಬಲ ಹೈಪೋಕಾಂಡ್ರಿಯಂ ಅಡಿಯಲ್ಲಿ ತೀವ್ರವಾದ ನೋವು ಸಂವೇದನೆಗಳು (ಯಕೃತ್ತಿನಲ್ಲಿ ಹೆಚ್ಚುವರಿ ರಕ್ತದ ಪ್ರಮಾಣವಿದೆ ಎಂಬ ಅಂಶದಿಂದ).
- ಕುತ್ತಿಗೆಯಲ್ಲಿ ಊದಿಕೊಂಡ ಸಿರೆಗಳು (ಮಕ್ಕಳಲ್ಲಿ ಗೋಚರಿಸುತ್ತವೆ).
- ಬಲ ಕುಹರದ ಗಮನಾರ್ಹ ಓವರ್ಲೋಡ್ (ಇದನ್ನು ECG ಯಲ್ಲಿ ಕಾಣಬಹುದು).

ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಆಸ್ಪತ್ರೆಯ ವ್ಯವಸ್ಥೆಯಲ್ಲಿ ಮಾತ್ರ ರೋಗಿಗೆ ಸಹಾಯ ಮಾಡಲು ಸಾಧ್ಯವಿರುವ ಸ್ಥಿತಿಯಾಗಿದೆ.
ಸಾವಿನ ಮೊದಲು ರೋಗಲಕ್ಷಣಗಳು
ರೋಗಶಾಸ್ತ್ರದ ತೀವ್ರ ಸ್ವರೂಪದ ರೋಗಿಯ ಸಾವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಅಪಘಾತ ಎಂದು ವಿವರಿಸಲಾಗುತ್ತದೆ, ಆಸ್ಪತ್ರೆಯ ಗೋಡೆಗಳ ಹೊರಗೆ ಸಂಭವಿಸುತ್ತದೆ ಮತ್ತು ಅತಿಯಾದ ಪರಿಶ್ರಮದಿಂದ (ದೈಹಿಕ ಮತ್ತು ನರಗಳೆರಡೂ) ಸಂಭವಿಸಬಹುದು. ಅರ್ಧದಷ್ಟು ರೋಗಿಗಳು, ಸಾವಿನ ಕ್ಷಣದ ಸ್ವಲ್ಪ ಸಮಯದ ಮೊದಲು, ಹೃದಯದಲ್ಲಿ ಸುಡುವ ಒತ್ತುವ ನೋವು ಮತ್ತು ಭಯದ ಭಾವನೆಯ ಬಗ್ಗೆ ಸಾವಿನ ಸಮೀಪ ದೂರುಗಳನ್ನು ವ್ಯಕ್ತಪಡಿಸಿದರು.
ಕಾಲು ಭಾಗದಷ್ಟು ರೋಗಿಗಳಲ್ಲಿ, ಸಾವು ಸ್ಥಿರ ಸ್ಥಿತಿಯ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ತಕ್ಷಣವೇ ಬರುತ್ತದೆ, ಉಳಿದವುಗಳಲ್ಲಿ, ಸಾವಿಗೆ ಒಂದೆರಡು ವಾರಗಳ ಮೊದಲು, ಸನ್ನಿಹಿತವಾದ ದುರಂತದ ಆರಂಭಿಕ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ, ಅವುಗಳೆಂದರೆ:
- ಹೆಚ್ಚು ಆಗಾಗ್ಗೆ ಹೃದಯ ನೋವು.
- ಸಾಮಾನ್ಯ ದೌರ್ಬಲ್ಯ.
- ಡಿಸ್ಪ್ನಿಯಾ.
- ಹೆಚ್ಚಿದ ಆಯಾಸ.
- ದೈಹಿಕ ಒತ್ತಡವನ್ನು ನಿಭಾಯಿಸಲು ಅಸಮರ್ಥತೆ.
- ಆರ್ಹೆತ್ಮಿಯಾ.
ದೌರ್ಬಲ್ಯ ಮತ್ತು ಮೂರ್ಛೆ ಸ್ಥಿತಿಯು ಹೃದಯದ ಕುಹರದ ಕಂಪನ ಮತ್ತು ಅದರ ಸಂಪೂರ್ಣ ನಿಲುಗಡೆಗೆ (ಅಸಿಸ್ಟೋಲ್) ಬದಲಾಗುತ್ತದೆ. ಒಂದೆರಡು ಸೆಕೆಂಡುಗಳ ನಂತರ, ಮೆದುಳಿನ ರಕ್ತ ಪರಿಚಲನೆ ನಿಂತುಹೋಗುತ್ತದೆ ಮತ್ತು ರೋಗಿಯು ಮೂರ್ಛೆ ಹೋಗುತ್ತಾನೆ. ತಕ್ಷಣವೇ ಮೊದಲು, ಅನೈಚ್ಛಿಕ ಸ್ನಾಯುವಿನ ಸಂಕೋಚನಗಳು, ಗದ್ದಲದ ಉಸಿರಾಟಗಳು, ಪಲ್ಲರ್ ಮತ್ತು ಚರ್ಮದ ಬೂದು ಛಾಯೆಯಂತಹ ರೋಗಲಕ್ಷಣಗಳು ಸಂಭವಿಸುತ್ತವೆ.
ಇನ್ನೊಂದು 2 ನಿಮಿಷಗಳ ನಂತರ, ವಿದ್ಯಾರ್ಥಿಗಳು ತಮ್ಮ ಗರಿಷ್ಟ ಗಾತ್ರಕ್ಕೆ ವಿಸ್ತರಿಸುತ್ತಾರೆ ಮತ್ತು ದೃಶ್ಯ ಪ್ರತಿವರ್ತನಗಳು ಕಣ್ಮರೆಯಾಗುತ್ತವೆ. 3 ನಿಮಿಷಗಳ ನಂತರ, ಉಸಿರಾಟವು ಸಂಪೂರ್ಣವಾಗಿ ನಿಲ್ಲುತ್ತದೆ, ಮೆದುಳಿನಲ್ಲಿ ಸರಿಪಡಿಸಲಾಗದ ಪ್ರಕ್ರಿಯೆಗಳು ಸಂಭವಿಸುತ್ತವೆ.
ರೋಗನಿರ್ಣಯ
ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸಲು, ರೋಗದ ಕಾರಣವನ್ನು ಸ್ಥಾಪಿಸುವುದು ಅವಶ್ಯಕ. ಪರೀಕ್ಷೆಯಲ್ಲಿ, ವೈದ್ಯರು ರೋಗಿಯ ದೇಹದ ವಿಶಿಷ್ಟ ಸ್ಥಾನ, ತುಟಿಗಳ ನೀಲಿ ಛಾಯೆ, ಕುತ್ತಿಗೆಯ ಮೇಲೆ ಸಿರೆಗಳ ಉಬ್ಬುಗಳನ್ನು ನೋಡುತ್ತಾರೆ. ಹೃದಯವನ್ನು ಕೇಳುವುದು ಲಯದ ಅಡಚಣೆಯ ಪರಿಕಲ್ಪನೆಯನ್ನು ನೀಡುತ್ತದೆ, ಪ್ರತಿ ನಿಮಿಷಕ್ಕೆ 120 ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚಿನ ಬಡಿತಗಳವರೆಗೆ ಟಾಕಿಕಾರ್ಡಿಯಾದ ಉಪಸ್ಥಿತಿ. ಹೃದ್ರೋಗ ತಜ್ಞರು ರಕ್ತದೊತ್ತಡವನ್ನು ಅಳೆಯುತ್ತಾರೆ, ಇದು ಅಧಿಕ ರಕ್ತದೊತ್ತಡವನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಅಲ್ಲದೆ, ಬದಲಾದ ಉಸಿರಾಟದ ಉಪಸ್ಥಿತಿಗಾಗಿ ವೈದ್ಯರು ಶ್ವಾಸಕೋಶವನ್ನು ಕೇಳುತ್ತಾರೆ, ಯಕೃತ್ತನ್ನು ಸ್ಪರ್ಶಿಸುತ್ತಾರೆ.
ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಾಮ್ ಅನ್ನು ಆಂಬ್ಯುಲೆನ್ಸ್ನಲ್ಲಿ ತಂಡವು ತಕ್ಷಣವೇ ತಯಾರಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಅರ್ಥೈಸಿಕೊಳ್ಳುತ್ತದೆ. ರೋಗಿಯು ವೈದ್ಯಕೀಯ ಸೌಲಭ್ಯಕ್ಕೆ ಬಂದ ನಂತರ, ಈ ಕೆಳಗಿನ ಅಲ್ಗಾರಿದಮ್ ಪ್ರಕಾರ ರೋಗನಿರ್ಣಯವನ್ನು ಕೈಗೊಳ್ಳಲಾಗುತ್ತದೆ:
- ಅಲ್ಟ್ರಾಸೌಂಡ್ ಪರೀಕ್ಷೆ. ಅದರ ಸಹಾಯದಿಂದ, ರೋಗನಿರ್ಣಯವನ್ನು ಮಾತ್ರ ಸ್ಥಾಪಿಸಲಾಗಿಲ್ಲ, ಆದರೆ ಸಂಭವನೀಯ ಸರಿದೂಗಿಸುವ ರಕ್ತಪರಿಚಲನಾ ವ್ಯವಸ್ಥೆಗಳನ್ನು ಸಹ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
- ರಕ್ತ ಪರೀಕ್ಷೆಗಳ ಪ್ರಕಾರ, ಹೆಪಾಟಿಕ್ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ರಕ್ತಕೊರತೆಯ ಚಿಹ್ನೆಗಳು ಬಹಿರಂಗಗೊಳ್ಳುತ್ತವೆ, ಆಮ್ಲಜನಕದ ಹಸಿವು ಎಷ್ಟು ಉಚ್ಚರಿಸಲಾಗುತ್ತದೆ ಎಂಬುದನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಹೃದಯ ಸ್ನಾಯುವಿನ ನಾಶದ ಉತ್ಪನ್ನಗಳನ್ನು ಗಮನಿಸಬಹುದು.
- ರೇಡಿಯಾಗ್ರಫಿಗೆ ಧನ್ಯವಾದಗಳು, ಹೃದಯದ ಗಡಿಗಳ ವಿಸ್ತರಣೆಯ ಮಟ್ಟವನ್ನು ನೀವು ನೋಡಬಹುದು, ಶ್ವಾಸಕೋಶದ ಅಂಗಾಂಶಗಳಲ್ಲಿ ಎಷ್ಟು ಹೆಚ್ಚು ದ್ರವವಿದೆ.
ಈ ಎಲ್ಲಾ ಫಲಿತಾಂಶಗಳ ಆಧಾರದ ಮೇಲೆ, ಚಿಕಿತ್ಸೆಯ ಅತ್ಯಂತ ಪರಿಣಾಮಕಾರಿ ಮಾರ್ಗವನ್ನು ನಿರ್ಧರಿಸಲು ಸಾಧ್ಯವಿದೆ: ವೈದ್ಯಕೀಯ ಅಥವಾ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ. ರೋಗದ ರೋಗನಿರ್ಣಯವು ವಿಶೇಷವಾಗಿ ಕಷ್ಟಕರವಲ್ಲ, ಆದರೆ ತುರ್ತು ಆರೈಕೆ ಈಗಾಗಲೇ ರೋಗಿಗೆ ಒದಗಿಸಲು ಹೆಚ್ಚು ಕಷ್ಟಕರವಾಗಿದೆ. ಬದಲಾಯಿಸಲಾಗದ ಪರಿಣಾಮಗಳನ್ನು ತಪ್ಪಿಸಲು, ರೋಗದ ಸಣ್ಣದೊಂದು ರೋಗಲಕ್ಷಣಗಳಲ್ಲಿ, ಹೃದ್ರೋಗಶಾಸ್ತ್ರಜ್ಞರಿಗೆ ತಕ್ಷಣದ ಮನವಿ ಅಗತ್ಯ. ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ರಕ್ತಕೊರತೆಯ ಚಿಕಿತ್ಸೆ, ರಕ್ತದೊತ್ತಡದ ನಿಯಂತ್ರಣ, ಸಕ್ಕರೆ ಮತ್ತು ಕೊಲೆಸ್ಟರಾಲ್ ಮಟ್ಟವನ್ನು ವೈದ್ಯರು ಸೂಚಿಸುತ್ತಾರೆ. ಪೂರ್ವಭಾವಿ ಆನುವಂಶಿಕತೆ ಹೊಂದಿರುವ ಮಕ್ಕಳಿಗೆ ನಿಯಮಿತವಾಗಿ ಇಸಿಜಿ ಅಧ್ಯಯನಕ್ಕೆ ಒಳಗಾಗಲು ಮರೆಯದಿರಿ. ಅವರ ಚಿಕಿತ್ಸೆಯು ಸಕಾಲಿಕ ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳೊಂದಿಗೆ ಪ್ರಾರಂಭವಾಗಬೇಕು.
ಚಿಕಿತ್ಸೆ
 ವೈದ್ಯರ ಆಗಮನದ ಮೊದಲು ಪ್ರಥಮ ಚಿಕಿತ್ಸೆಯು ಈ ಕೆಳಗಿನ ಕ್ರಮಗಳನ್ನು ಒಳಗೊಂಡಿದೆ:
ವೈದ್ಯರ ಆಗಮನದ ಮೊದಲು ಪ್ರಥಮ ಚಿಕಿತ್ಸೆಯು ಈ ಕೆಳಗಿನ ಕ್ರಮಗಳನ್ನು ಒಳಗೊಂಡಿದೆ:
- ಬಲಿಪಶುವಿಗೆ ಅರೆ ಕುಳಿತುಕೊಳ್ಳುವ ಭಂಗಿಯನ್ನು ನೀಡುವುದು ಅವಶ್ಯಕ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮೇಲಿನ ಮತ್ತು ಕೆಳಗಿನ ಎರಡೂ ಅಂಗಗಳು ಕಡಿಮೆ ಸ್ಥಿತಿಯಲ್ಲಿರಬೇಕು. ಇದು ಹೃದಯದಿಂದ ರಕ್ತದ ಹೊರಹರಿವನ್ನು ಖಚಿತಪಡಿಸುತ್ತದೆ ಮತ್ತು ಉಸಿರಾಟವನ್ನು ಸುಲಭಗೊಳಿಸುತ್ತದೆ.
- ಕೋಣೆಯಲ್ಲಿ ದಾಳಿ ಸಂಭವಿಸಿದಲ್ಲಿ, ಗಾಳಿಯು ಮುಕ್ತವಾಗಿ ಕೋಣೆಗೆ ಪ್ರವೇಶಿಸಲು ಸಾಧ್ಯವಿರುವ ಎಲ್ಲವನ್ನೂ ತೆರೆಯುವುದು ಅವಶ್ಯಕ. ಉಸಿರಾಟಕ್ಕೆ ಅಡ್ಡಿಪಡಿಸುವ ಬಟ್ಟೆಗಳನ್ನು ತೆಗೆದುಹಾಕಿ, ಬಿಚ್ಚಿ.
- ಒತ್ತಡವನ್ನು ನಿಯಂತ್ರಿಸಿ, ನೀವು ಒಬ್ಬ ವ್ಯಕ್ತಿಗೆ ನಾಲಿಗೆ ಅಡಿಯಲ್ಲಿ ನೈಟ್ರೊಗ್ಲಿಸರಿನ್ ಟ್ಯಾಬ್ಲೆಟ್ ಅನ್ನು ನೀಡಬಹುದು. 5-10 ನಿಮಿಷಗಳ ವಿರಾಮದೊಂದಿಗೆ ಮೂರು ಬಾರಿ ಈ ಕ್ರಿಯೆಯನ್ನು ಪುನರಾವರ್ತಿಸಿ.
- ಇಂತಹ ಕ್ರಮಗಳು ಪಲ್ಮನರಿ ಎಡಿಮಾವನ್ನು ತಡೆಯಬಹುದು. ತೋಳುಗಳ ಮೇಲೆ (ಭುಜಗಳ ಪ್ರದೇಶದಲ್ಲಿ) ಮತ್ತು ಕಾಲುಗಳ ಮೇಲೆ (ಸೊಂಟದ ಪ್ರದೇಶದಲ್ಲಿ), ಟೂರ್ನಿಕೆಟ್ಗಳನ್ನು ಅನ್ವಯಿಸಲಾಗುತ್ತದೆ, ಮಧ್ಯಮ ಹಿಸುಕಿ. ರೋಗಿಗೆ ಮದ್ಯದ ಉಸಿರನ್ನು ನೀಡಿ, ಅದರಲ್ಲಿ ಹತ್ತಿ ಉಣ್ಣೆಯ ತುಂಡನ್ನು ಮೊದಲು ತೇವಗೊಳಿಸಬೇಕು, ಅದನ್ನು ಮೂಗಿನ ಹೊಳ್ಳೆಗಳಿಗೆ ತರಲಾಗುತ್ತದೆ.
- ಯಾವುದೇ ನಾಡಿ ಇಲ್ಲದಿದ್ದರೆ ಮತ್ತು ಉಸಿರಾಟವು ಹೋದರೆ, ನೀವು ಹೃದಯ ಸ್ನಾಯು ಮತ್ತು ಶ್ವಾಸಕೋಶದ ಕೃತಕ ವಾತಾಯನವನ್ನು ಮಸಾಜ್ ಮಾಡಬೇಕು.
ತುರ್ತು ಪೂರ್ವ-ಆಸ್ಪತ್ರೆ ಕ್ರಮಗಳನ್ನು ಕೈಗೊಳ್ಳುವ ಹಂತದ ನಂತರ, ರೋಗಿಯನ್ನು ತುರ್ತಾಗಿ ಆಸ್ಪತ್ರೆಗೆ ಕರೆದೊಯ್ಯಲಾಗುತ್ತದೆ. ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಚಿಕಿತ್ಸೆ ಮುಂದುವರಿದಿದೆ. ಪ್ರಥಮ ಚಿಕಿತ್ಸೆ ನೀಡಿದ ನಂತರ, ರೋಗಿಯು ಪೂರ್ಣ ಆರೋಗ್ಯಕ್ಕೆ ಮರಳಿದರೆ, ನಂತರ ಅವನು ಆಸ್ಪತ್ರೆಯ ಗೋಡೆಗಳೊಳಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿರಾಕರಿಸಬಹುದು. ಆದರೆ 6 ಗಂಟೆಗಳ ನಂತರ, ಆಂಬ್ಯುಲೆನ್ಸ್ ತಂಡವು ರೋಗಿಯ ಸ್ಥಿತಿಯನ್ನು ಪರೀಕ್ಷಿಸಲು ಅಥವಾ ಸ್ಥಳೀಯ ಪಾಲಿಕ್ಲಿನಿಕ್ಗೆ ಕರೆ ಮಾಡಲು ಹೊರಡಬೇಕು.
ರೋಗದ ದೀರ್ಘಕಾಲದ ರೂಪ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಯಲ್ಲಿ ದಾಳಿ ಸಂಭವಿಸಿದಲ್ಲಿ, ಹಿಂದೆ ಸೂಚಿಸಲಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ಪರಿಶೀಲಿಸಲು ಮತ್ತು ಸರಿಹೊಂದಿಸಲು ಇದು ಒಂದು ಕಾರಣವಾಗಿದೆ.
ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ನಡೆಸಲಾಗುವ ಮುಖ್ಯ ಚಟುವಟಿಕೆಗಳು ಔಷಧಿಗಳ ಬಳಕೆ:
| ಅರ್ಥ | ಕ್ರಿಯೆ |
|---|---|
| ಧನಾತ್ಮಕ ಐನೋಟ್ರೋಪಿಕ್ ಏಜೆಂಟ್ಗಳು (ನೊರ್ಪೈನ್ಫ್ರಿನ್, ಡೋಪಮೈನ್, ಡೊಬುಟಮೈನ್, ಫಾಸ್ಫೋಡಿಸ್ಟರೇಸ್ III ಪ್ರತಿರೋಧಕಗಳು, ಡಿಗೊಕ್ಸಿನ್) | ಹೃದಯ ಸ್ನಾಯುಗಳಲ್ಲಿ ಆಮ್ಲಜನಕದ ಅಗತ್ಯವನ್ನು ಹೆಚ್ಚಿಸುವುದರಿಂದ ಅವುಗಳನ್ನು ತಾತ್ಕಾಲಿಕ ಆಧಾರದ ಮೇಲೆ ಬಳಸಲಾಗುತ್ತದೆ. ಮಯೋಕಾರ್ಡಿಯಲ್ ಸಂಕೋಚನವನ್ನು ಹೆಚ್ಚಿಸಿ. |
| ವಾಸೋಡಿಲೇಟರ್ಗಳು (ನೈಟ್ರೊಗ್ಲಿಸರಿನ್, ಸೋಡಿಯಂ ನೈಟ್ರೊಪ್ರಸ್ಸೈಡ್ ಮತ್ತು ಇತರರು) | ಅವರು ಹೃದಯದ ಮೇಲಿನ ಹೊರೆ ಕಡಿಮೆ ಮಾಡುತ್ತಾರೆ, ರಕ್ತನಾಳಗಳು ಮತ್ತು ಅಪಧಮನಿಗಳನ್ನು ಹಿಗ್ಗಿಸುತ್ತಾರೆ, ಶ್ವಾಸಕೋಶದ ಒತ್ತಡವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತಾರೆ, ಬಾಹ್ಯ ನಾಳೀಯ ಪ್ರತಿರೋಧ ಮತ್ತು ರಕ್ತದೊತ್ತಡವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತಾರೆ. ಕಡಿಮೆ ಒತ್ತಡದಲ್ಲಿ ಬಳಕೆಗೆ ಸ್ವೀಕಾರಾರ್ಹವಲ್ಲ. |
| ಮಾರ್ಫಿನ್ | ಇದು ಮಾದಕ ವಸ್ತುವಾಗಿದೆ. ಇದು ನೋವು ನಿವಾರಕ ಮತ್ತು ನಿದ್ರಾಜನಕ ಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿದೆ. ಪಲ್ಮನರಿ ಎಡಿಮಾವನ್ನು ನಿಲ್ಲಿಸುತ್ತದೆ, ಸ್ಟರ್ನಮ್ನ ಹಿಂದೆ ನೋವನ್ನು ನಿವಾರಿಸುತ್ತದೆ, ಇದು ನೈಟ್ರೋಗ್ಲಿಸರಿನ್ ತೆಗೆದುಕೊಂಡ ನಂತರ ಕಣ್ಮರೆಯಾಗುವುದಿಲ್ಲ. ಇದು ಹಲವಾರು ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿದೆ (ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿ, ಬ್ರಾಡಿಕಾರ್ಡಿಯಾದ ದಾಳಿ, ಉಸಿರಾಟದ ಹದಗೆಡುವಿಕೆ, ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್). |
| ಬೀಟಾ ಬ್ಲಾಕರ್ಗಳು | ಮಯೋಕಾರ್ಡಿಯಲ್ ಸಂಕೋಚನದ ಉಲ್ಲಂಘನೆಗಳಿಗೆ ಸ್ವಾಗತವು ಸ್ವೀಕಾರಾರ್ಹವಲ್ಲ. ಶ್ವಾಸಕೋಶದ ಊತವನ್ನು ನಿಲ್ಲಿಸುತ್ತದೆ. |
ಶಸ್ತ್ರಚಿಕಿತ್ಸಕರಿಂದ ತುರ್ತು ಸಹಾಯವು ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ಪರಿಸ್ಥಿತಿಯನ್ನು ಉಳಿಸಬಹುದು. ನಿಜವಾದ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪವು ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯ ಕಾಯಿಲೆಗಳಲ್ಲಿ ಇರುತ್ತದೆ, ಇದು ಮಯೋಕಾರ್ಡಿಯಲ್ ಕೊರತೆಯ ತೀವ್ರ ದಾಳಿಗೆ ಕಾರಣವಾಯಿತು: ಮಹಾಪಧಮನಿಯ ಅನ್ಯೂರಿಮ್ನ ವಿಭಜನೆ ಮತ್ತು ಛಿದ್ರ, ಕವಾಟದ ದೋಷಗಳು, ತೀವ್ರ ಮಹಾಪಧಮನಿಯ ಪುನರುಜ್ಜೀವನ, ಡಿಕಂಪೆನ್ಸೇಶನ್ ಹಂತದಲ್ಲಿ ದೀರ್ಘಕಾಲದ ಕಾರ್ಡಿಯೊಮಿಯೋಪತಿ ಮತ್ತು ಇತರ ರೋಗಶಾಸ್ತ್ರ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯು ಈ ಕೆಳಗಿನ ಕಾರ್ಯಾಚರಣೆಗಳನ್ನು ಒಳಗೊಂಡಿರಬಹುದು:
- ಮಯೋಕಾರ್ಡಿಯಲ್ ರಿವಾಸ್ಕುಲರೈಸೇಶನ್;
- ಪ್ರಾಸ್ತೆಟಿಕ್ಸ್, ಕವಾಟದ ಚಿಗುರೆಲೆಗಳ ಪುನರ್ನಿರ್ಮಾಣ;
- ಇತರ ಜನ್ಮಜಾತ ಹೃದಯ ದೋಷಗಳ ತಿದ್ದುಪಡಿ;
- ರಕ್ತ ಪರಿಚಲನೆಯ ತಾತ್ಕಾಲಿಕ ನಿರ್ವಹಣೆಯ ವ್ಯವಸ್ಥೆಗೆ ಸಂಪರ್ಕ.
- ಶತಾವರಿ ಅಫಿಷಿನಾಲಿಸ್ ಹೃದಯದಲ್ಲಿ ಚಯಾಪಚಯವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ ಮತ್ತು ಅದರ ಪೋಷಣೆಯನ್ನು ಒದಗಿಸುತ್ತದೆ. ಸಸ್ಯದ ಎಲ್ಲಾ ಅಂಶಗಳು ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ತೊಡಗಿಕೊಂಡಿವೆ. ಅವುಗಳನ್ನು ಪುಡಿಮಾಡಬೇಕು, 3 ಟೀ ಚಮಚ ಕಚ್ಚಾ ವಸ್ತುಗಳನ್ನು ಅಳೆಯಬೇಕು, ಕುದಿಯುವ ನೀರಿನಿಂದ ಸುರಿಯಬೇಕು ಮತ್ತು ಗಾಳಿಯಾಡದ ಧಾರಕದಲ್ಲಿ 2 ಗಂಟೆಗಳ ಕಾಲ ಒತ್ತಾಯಿಸಬೇಕು. ಈ ಉದ್ದೇಶಕ್ಕಾಗಿ ನೀವು ಥರ್ಮೋಸ್ ಅನ್ನು ಬಳಸಬಹುದು. 1 ಟೇಬಲ್ಸ್ಪೂನ್ ಪ್ರಮಾಣದಲ್ಲಿ ಪ್ರತಿ ಎರಡು ಗಂಟೆಗಳ ಕಾಲ ಕಷಾಯವನ್ನು ಕುಡಿಯುವುದು ಅವಶ್ಯಕ.
- ಲೊವೇಜ್ ರೂಟ್ ಎಡಿಮಾ ವಿರುದ್ಧ ಚೆನ್ನಾಗಿ ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಇದು ಉತ್ತಮ ಮೂತ್ರವರ್ಧಕವನ್ನು ಮಾಡುತ್ತದೆ. ಅವರು ಆಲ್ಕೋಹಾಲ್ಗಾಗಿ ಅಂತಹ ಟಿಂಚರ್ ಅನ್ನು ತಯಾರಿಸುತ್ತಾರೆ: 250-300 ಗ್ರಾಂ ಆಲ್ಕೋಹಾಲ್ಗಾಗಿ, 100 ಗ್ರಾಂ ಒಣ ಸಸ್ಯವನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ. ಬಿಗಿಯಾಗಿ ಮುಚ್ಚಿದ ಧಾರಕವನ್ನು 14 ದಿನಗಳವರೆಗೆ ಕತ್ತಲೆಯ ಸ್ಥಳದಲ್ಲಿ ಇರಿಸಿ. ನಂತರ ದಿನಕ್ಕೆ ಮೂರು ಬಾರಿ ಊಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ಒಂದು ಚಮಚವನ್ನು ಕುಡಿಯಿರಿ.
- ನೈಸರ್ಗಿಕ ಹೃದಯ ಗ್ಲೈಕೋಸೈಡ್ಗಳು ಕಣಿವೆಯ ಲಿಲ್ಲಿಯಲ್ಲಿ ಕಂಡುಬರುತ್ತವೆ. ಹೃದಯದ ಕಾರ್ಯಕ್ಷಮತೆಯನ್ನು ಸುಧಾರಿಸಲು ಅವು ಅವಶ್ಯಕ. ಆದರೆ ವೈದ್ಯರ ಪ್ರಿಸ್ಕ್ರಿಪ್ಷನ್ ಇಲ್ಲದೆ ಇಂತಹ ವಸ್ತುಗಳನ್ನು ಬಳಸುವುದು ಅಪಾಯಕಾರಿ. ಕಷಾಯವನ್ನು ಈ ಕೆಳಗಿನಂತೆ ತಯಾರಿಸಲಾಗುತ್ತದೆ: ಹೊಸದಾಗಿ ಆರಿಸಿದ ಹೂವುಗಳ ಟೀಚಮಚದ ಮೇಲೆ ಕುದಿಯುವ ನೀರಿನ ಗಾಜಿನ ತೆಗೆದುಕೊಳ್ಳಿ. ಅರ್ಧ ಘಂಟೆಯವರೆಗೆ ಬ್ರೂ, ತಳಿ ಮತ್ತು ದಿನಕ್ಕೆ ಮೂರು ಬಾರಿ ಒಂದು ಚಮಚ ತೆಗೆದುಕೊಳ್ಳಿ.
- ಉತ್ತಮ ನಿದ್ರಾಜನಕವೆಂದರೆ ಮದರ್ವರ್ಟ್, ಪುದೀನ, ವ್ಯಾಲೇರಿಯನ್, ನಿಂಬೆ ಮುಲಾಮು, ಫೆನ್ನೆಲ್, ಹಾಥಾರ್ನ್ ಆಧಾರದ ಮೇಲೆ ತಯಾರಿಸಲಾದ ದ್ರಾವಣಗಳು ಮತ್ತು ಡಿಕೊಕ್ಷನ್ಗಳು.
ರೋಗದ ಯಾವುದೇ ಅಭಿವ್ಯಕ್ತಿಗಳು ಆಂಬ್ಯುಲೆನ್ಸ್ ಅನ್ನು ಕರೆಯಲು ಪ್ರೋತ್ಸಾಹಕವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸಬೇಕು, ದಾಳಿಯ ಕಾರಣಗಳನ್ನು ಪರೀಕ್ಷಿಸಿ ಮತ್ತು ಮತ್ತಷ್ಟು ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕು. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಮುನ್ನರಿವು ಎಷ್ಟು ಬೇಗನೆ ಸಹಾಯವನ್ನು ನೀಡಲಾಗುತ್ತದೆ, ಹೃದಯ ಸ್ನಾಯುವಿನ ಅಸ್ವಸ್ಥತೆಗಳು ಎಷ್ಟು ತೀವ್ರವಾಗಿರುತ್ತವೆ ಮತ್ತು ತುರ್ತುಸ್ಥಿತಿಯ ಬೆಳವಣಿಗೆಯ ಸ್ಥಿತಿಯ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ. ಅಂಕಿಅಂಶಗಳ ಪ್ರಕಾರ, ಎಲ್ಲಾ ಪ್ರಕರಣಗಳಲ್ಲಿ ಅರ್ಧಕ್ಕಿಂತ ಹೆಚ್ಚು ಸಾವಿನಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ. ವಯಸ್ಸಾದವರಿಗೆ ಮತ್ತು ಮಕ್ಕಳಿಗೆ ಇದು ವಿಶೇಷವಾಗಿ ಸತ್ಯವಾಗಿದೆ. ಇತರ, ಕಡಿಮೆ ಅಪಾಯಕಾರಿ ಅಲ್ಲ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಪರಿಣಾಮಗಳು ಅಂತಹ ರೋಗಶಾಸ್ತ್ರದ ರೂಪದಲ್ಲಿ ಸಂಭವಿಸುತ್ತವೆ: ಬ್ರಾಂಕೋಪ್ನ್ಯುಮೋನಿಯಾ, ಮೂತ್ರಪಿಂಡ ಅಥವಾ ಯಕೃತ್ತಿನ ವೈಫಲ್ಯ, ಪಲ್ಮನರಿ ಎಡಿಮಾ, ಎಂಬಾಲಿಸಮ್, ಸ್ಟ್ರೋಕ್. "ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ" ರೋಗನಿರ್ಣಯವು ನಿಮ್ಮ ಆರೋಗ್ಯದ ಬಗ್ಗೆ ಅತ್ಯಂತ ಜಾಗರೂಕರಾಗಿರಲು ಒಂದು ಕಾರಣವಾಗಿದೆ.
ಲೇಖನ ಪ್ರಕಟಣೆ ದಿನಾಂಕ: 12/18/2016
ಲೇಖನವನ್ನು ಕೊನೆಯದಾಗಿ ನವೀಕರಿಸಲಾಗಿದೆ: 12/18/2018
ಈ ಲೇಖನದಿಂದ ನೀವು ಕಲಿಯುವಿರಿ: ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯ ಎಂದರೇನು, ಅದರ ಪ್ರಕಾರಗಳು ಯಾವುವು, ಸಾಮಾನ್ಯ ಕಾರಣಗಳು. ರೋಗಲಕ್ಷಣಗಳು, ವಿಶೇಷ ಚಿಕಿತ್ಸೆ, ಮನೆಯಲ್ಲಿ ರೋಗಿಗೆ ಹೇಗೆ ಸಹಾಯ ಮಾಡುವುದು.
ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಹಠಾತ್ ಮತ್ತು ಮಾರಣಾಂತಿಕ ರೋಗಶಾಸ್ತ್ರೀಯ ಸ್ಥಿತಿಯಾಗಿದ್ದು, ಇದರಲ್ಲಿ ಹೃದಯವು ರಕ್ತವನ್ನು ಪಂಪ್ ಮಾಡಲು ಸಂಪೂರ್ಣವಾಗಿ ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ. ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ವ್ಯತಿರಿಕ್ತವಾಗಿ, ಇದು "ನಿಧಾನವಾಗಿ" ಮುಂದುವರಿಯಬಹುದು ಮತ್ತು ಹಲವಾರು ವರ್ಷಗಳವರೆಗೆ, ತೀವ್ರ ರೂಪದಲ್ಲಿ, ರೋಗಲಕ್ಷಣಗಳು ಥಟ್ಟನೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ ಮತ್ತು ಹಲವಾರು ನಿಮಿಷಗಳು ಅಥವಾ ಗಂಟೆಗಳವರೆಗೆ ಇರುತ್ತದೆ.
ಈ ರೋಗಲಕ್ಷಣವು ಎಲ್ಲಾ ಹೃದ್ರೋಗಗಳ ಅತ್ಯಂತ ತೀವ್ರವಾದ ತೊಡಕಾಗಿದೆ, ಇದು ಜೀವಕ್ಕೆ ತಕ್ಷಣದ ಬೆದರಿಕೆಯನ್ನು ಹೊಂದಿರುತ್ತದೆ ಮತ್ತು 45-60% ರೋಗಿಗಳ ಸಾವಿನಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ. ಇದನ್ನು ತುರ್ತು ವೈದ್ಯಕೀಯ ಆರೈಕೆಯ ಅಗತ್ಯವಿರುವ ತುರ್ತುಸ್ಥಿತಿ ಎಂದು ವರ್ಗೀಕರಿಸಲಾಗಿದೆ.
ಯಾವುದೇ ರೀತಿಯ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಿಗಳ ಸ್ಥಿತಿಯು ನಿರ್ಣಾಯಕವಾಗಿದೆ - ಅವರು ಸುಳ್ಳು ಅಥವಾ ಕುಳಿತುಕೊಳ್ಳುವ ಸ್ಥಾನದಲ್ಲಿರಲು ಬಲವಂತವಾಗಿ, ವಿಶ್ರಾಂತಿಯಲ್ಲಿ ಉಸಿರುಗಟ್ಟಿಸುತ್ತಾರೆ. ಆದ್ದರಿಂದ, ಜೀವಗಳನ್ನು ಉಳಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿರುವ ತುರ್ತು ಕ್ರಮಗಳ ಕ್ರಮದಲ್ಲಿ ಚಿಕಿತ್ಸೆಯು ಸಂಪ್ರದಾಯವಾದಿಯಾಗಿರಬೇಕು (ಔಷಧಿ, ಸರಿಯಾದ ದೇಹದ ಸ್ಥಾನ, ಆಮ್ಲಜನಕ).
ಚಿಕಿತ್ಸೆಯ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಎರಡು ವಿಶೇಷತೆಗಳ ವೈದ್ಯರು ನಡೆಸುತ್ತಾರೆ: ಹೃದ್ರೋಗಶಾಸ್ತ್ರಜ್ಞ ಅಥವಾ ಚಿಕಿತ್ಸಕ ಪುನರುಜ್ಜೀವನಗೊಳಿಸುವವರ ಕಡ್ಡಾಯ ಭಾಗವಹಿಸುವಿಕೆಯೊಂದಿಗೆ. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಿಗಳನ್ನು ತೀವ್ರ ನಿಗಾ ಘಟಕದಲ್ಲಿ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಿಸಲಾಗುತ್ತದೆ.
ರೋಗಶಾಸ್ತ್ರದ ಮೂಲತತ್ವ, ಅದರ ಪ್ರಕಾರಗಳು
ದೇಹದ ಸುತ್ತ ರಕ್ತವನ್ನು ಪಂಪ್ ಮಾಡಲು ಕುಹರಗಳು ಕಾರಣವಾಗಿವೆ. ಒಟ್ಟು ಎರಡು ಇವೆ:
- ಎಡವು ಹೆಚ್ಚು ಶಕ್ತಿಯುತವಾಗಿದೆ, ಶ್ವಾಸಕೋಶದಿಂದ ರಕ್ತವನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ, ಇಡೀ ದೇಹದ ನಾಳಗಳ ಮೂಲಕ ಚಲನೆಯನ್ನು ಒದಗಿಸುತ್ತದೆ, ಆಮ್ಲಜನಕ-ಸಮೃದ್ಧ ರಕ್ತವನ್ನು ಪೂರೈಸುತ್ತದೆ (ವ್ಯವಸ್ಥಿತ ಪರಿಚಲನೆ - ಅಂಗಗಳು, ಆಂತರಿಕ ಅಂಗಗಳು, ಮೆದುಳು).
- ಬಲವು ಇಡೀ ದೇಹದ ರಕ್ತನಾಳಗಳಿಂದ ರಕ್ತವನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ, ಅದನ್ನು ಸಣ್ಣ ವೃತ್ತದಲ್ಲಿ ಪಂಪ್ ಮಾಡುತ್ತದೆ (ಶ್ವಾಸಕೋಶದ ನಾಳಗಳ ಮೂಲಕ ಮಾತ್ರ), ಅಲ್ಲಿ ಆಮ್ಲಜನಕವನ್ನು ಹೀರಿಕೊಳ್ಳಲಾಗುತ್ತದೆ.

ಹೃದಯದ ಯಾವುದೇ ಕುಹರಗಳು ಅದರ ಪಂಪಿಂಗ್ ಕಾರ್ಯವನ್ನು ನಿರ್ವಹಿಸಲು ವಿಫಲವಾದರೆ, ಅನುಗುಣವಾದ ನಾಳೀಯ ವೃತ್ತದಲ್ಲಿ ತೀವ್ರವಾದ ರಕ್ತಪರಿಚಲನಾ ಅಸ್ವಸ್ಥತೆಯು ಸಂಭವಿಸುತ್ತದೆ.
ಯಾವ ಕುಹರದ ಮೇಲೆ ಹೆಚ್ಚು ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಎಂಬುದರ ಆಧಾರದ ಮೇಲೆ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಹೀಗಿರಬಹುದು:
- ಎಡ ಕುಹರದ - ಶ್ವಾಸಕೋಶದಲ್ಲಿ ರಕ್ತದ ನಿಶ್ಚಲತೆ ಇದೆ, ಮತ್ತು ಎಲ್ಲಾ ಇತರ ಅಂಗಾಂಶಗಳು ಆಮ್ಲಜನಕದ ಹಸಿವನ್ನು ಅನುಭವಿಸುತ್ತವೆ.
- ಬಲ ಕುಹರದ - ಎಲ್ಲಾ ಅಂಗಾಂಶಗಳಲ್ಲಿ ರಕ್ತದ ನಿಶ್ಚಲತೆ, ಶ್ವಾಸಕೋಶಕ್ಕೆ ಸಾಕಷ್ಟು ರಕ್ತದ ಹರಿವು.
- ಸಂಯೋಜಿತ ಅಥವಾ ಬೈವೆಂಟ್ರಿಕ್ಯುಲರ್ - ಎರಡೂ ಕುಹರಗಳು ಪರಿಣಾಮ ಬೀರಿದಾಗ.
70-75% ರಲ್ಲಿ, ಎಡ ಕುಹರದ ಕಾರ್ಯವು ಪ್ರಾಥಮಿಕವಾಗಿ ದುರ್ಬಲಗೊಳ್ಳುತ್ತದೆ, 25-30% ಬಲಭಾಗದಲ್ಲಿ. ಚಿಕಿತ್ಸೆಯು ಕಾರ್ಯನಿರ್ವಹಿಸದಿದ್ದರೆ ಹೃದಯದ ಸಂಯೋಜಿತ ಬೈವೆಂಟ್ರಿಕ್ಯುಲರ್ ಕೊರತೆಯಾಗಬಹುದು. ಇದರ ಸಂಭವವು ಮಯೋಕಾರ್ಡಿಯಂನ ಸಂಪೂರ್ಣ ದಿವಾಳಿತನವನ್ನು ಸೂಚಿಸುತ್ತದೆ ಮತ್ತು 90-95% ರಲ್ಲಿ ಸಾವಿನಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ.
ಕಾರಣಗಳು
ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ಹೃದಯ ವೈಫಲ್ಯದ ಸಾಮಾನ್ಯ ಕಾರಣಗಳು
ಕಾರಣಗಳ ಎರಡು ಗುಂಪುಗಳು:
- ಹೃದಯ (ಹೃದಯ) - ಹೃದಯ ಕಾಯಿಲೆ, ಮಯೋಕಾರ್ಡಿಯಂ (ಹೃದಯ ಸ್ನಾಯು) ರಚನೆ ಮತ್ತು ಕಾರ್ಯದ ನಿರ್ಣಾಯಕ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ - 93-97% ಪ್ರಕರಣಗಳಲ್ಲಿ.
- ಎಕ್ಸ್ಟ್ರಾಕಾರ್ಡಿಯಾಕ್ - ತೀವ್ರವಾದ ಕಾಯಿಲೆಗಳು ಮತ್ತು ಆಂತರಿಕ ಅಂಗಗಳಿಗೆ ಹಾನಿ, ಇದು ಮಯೋಕಾರ್ಡಿಯಂಗೆ ದ್ವಿತೀಯಕ ಹಾನಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
| 1. ಹೃದಯದ ಕಾರಣಗಳು | 2. ಹೃದಯವಲ್ಲದ ಕಾರಣಗಳು |
|---|---|
| ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ (ನೆಕ್ರೋಸಿಸ್) | ಹೆಪಾಟಿಕ್ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಕೊರತೆ |
| ಮಯೋಕಾರ್ಡಿಟಿಸ್ (ಮಯೋಕಾರ್ಡಿಯಂನ ಉರಿಯೂತ) | ಆಲ್ಕೊಹಾಲ್ ನಿಂದನೆ |
| ತೀವ್ರವಾದ ಕಾರ್ಡಿಯಾಕ್ ಆರ್ಹೆತ್ಮಿಯಾಸ್ (ಕಂಪನ, ಕಂಪನ, ಎಕ್ಸ್ಟ್ರಾಸಿಸ್ಟೋಲ್) | ವಿಷಕಾರಿ ಪದಾರ್ಥಗಳು ಮತ್ತು ಔಷಧಿಗಳೊಂದಿಗೆ ವಿಷ |
| ತೀವ್ರ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಬಿಕ್ಕಟ್ಟು | ಮೆಟಾಸ್ಟೇಸ್ಗಳೊಂದಿಗೆ ಮಾರಣಾಂತಿಕ ಗೆಡ್ಡೆಗಳು |
| ಹೃದಯ ಮತ್ತು ಕವಾಟದ ಉಪಕರಣದ ಜನ್ಮಜಾತ ಮತ್ತು ಸ್ವಾಧೀನಪಡಿಸಿಕೊಂಡ ವಿರೂಪಗಳು | ತೀವ್ರ ಅಥವಾ ದೀರ್ಘಕಾಲದ ರಕ್ತಹೀನತೆ |
| ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯದ ಪ್ರಗತಿ ಮತ್ತು ಸಂಪೂರ್ಣ ವಿಘಟನೆ | ಥೈರಾಯ್ಡ್ ಗ್ರಂಥಿಯ ರೋಗಗಳು (ಥೈರೋಟಾಕ್ಸಿಕೋಸಿಸ್, ಹೈಪೋಥೈರಾಯ್ಡಿಸಮ್), ಮೂತ್ರಜನಕಾಂಗದ ಗ್ರಂಥಿಗಳು (ಅಸಮರ್ಪಕತೆ, ಫಿಯೋಕ್ರೊಮೋಸೈಟೋಮಾ) |
| ಯಾವುದೇ ರೀತಿಯ ಕಾರ್ಡಿಯೊಮಿಯೊಪತಿ | ಸೆಪ್ಸಿಸ್ ಮತ್ತು ತೀವ್ರ ಸೋಂಕುಗಳು |
| ಹೃದಯದ ಗಾಯ (ಗಾಯಗಳು, ಕನ್ಕ್ಯುಶನ್) | ಮೆದುಳಿನ ವಾಲ್ಯೂಮೆಟ್ರಿಕ್ ಸ್ಟ್ರೋಕ್ |
| ಪ್ರಸವಾನಂತರದ ಕಾರ್ಡಿಯೋಪತಿ | ತೀವ್ರ ಕಾರ್ಯಾಚರಣೆಗಳು, ಗಾಯಗಳು, ಸುಟ್ಟಗಾಯಗಳು |
 ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣಗಳಲ್ಲಿ ಕಾರ್ಡಿಯೊಮಿಯೊಪತಿ ಒಂದು.
ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣಗಳಲ್ಲಿ ಕಾರ್ಡಿಯೊಮಿಯೊಪತಿ ಒಂದು. ಬಲ ಕುಹರದ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣಗಳು
ಬಲ ಕುಹರದ ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯವು ಎಡ ಕುಹರದ ವೈಫಲ್ಯದಿಂದ ಬೆಳವಣಿಗೆಯ ಕಾರಣಗಳು ಮತ್ತು ಕಾರ್ಯವಿಧಾನಗಳ ವಿಷಯದಲ್ಲಿ ಭಿನ್ನವಾಗಿದೆ. ಹೆಚ್ಚಾಗಿ ಇವು ಹೀಗಿರಬಹುದು:
- (ದೊಡ್ಡ ಶಾಖೆಗಳು) - ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆಯಿಂದ ಶ್ವಾಸಕೋಶದ ನಾಳಗಳ ತಡೆಗಟ್ಟುವಿಕೆ;
- ಬಲ ಕುಹರದ ಅಥವಾ ಇಂಟರ್ವೆಂಟ್ರಿಕ್ಯುಲರ್ ಸೆಪ್ಟಮ್ನ ಬೃಹತ್ ಇನ್ಫಾರ್ಕ್ಷನ್;
- ಗಾಯದ ಪರಿಣಾಮವಾಗಿ ರಕ್ತದೊಂದಿಗೆ ಪೆರಿಕಾರ್ಡಿಯಂನ ಓವರ್ಫ್ಲೋ (ಟ್ಯಾಂಪೊನೇಡ್);
- ಎದೆಯ ಆಘಾತ, ಶ್ವಾಸಕೋಶದ ಹಾನಿ, ಪ್ಲೆರಲ್ ಕುಳಿಗಳಲ್ಲಿ ಗಾಳಿ ಮತ್ತು ರಕ್ತದ ಶೇಖರಣೆ (ವಾಲ್ವುಲರ್ ನ್ಯೂಮೋಥೊರಾಕ್ಸ್, ಹೆಮೋಥೊರಾಕ್ಸ್);
- pleurisy ಮತ್ತು ಪೆರಿಕಾರ್ಡಿಟಿಸ್ (ಪೆರಿಕಾರ್ಡಿಯಮ್ ಮತ್ತು pleura ಉರಿಯೂತ, ದ್ರವದ ದೊಡ್ಡ ಪ್ರಮಾಣದ ಶೇಖರಣೆ ಜೊತೆಗೂಡಿ);
- ಬೃಹತ್ ಏಕಪಕ್ಷೀಯ ಅಥವಾ ದ್ವಿಪಕ್ಷೀಯ ನ್ಯುಮೋನಿಯಾ (ನ್ಯುಮೋನಿಯಾ);
- ಶ್ವಾಸನಾಳದ ಆಸ್ತಮಾ ಮತ್ತು ಸ್ಥಿತಿ ಆಸ್ತಮಾದ ತೀವ್ರ ಕೋರ್ಸ್.
ಸೈದ್ಧಾಂತಿಕವಾಗಿ, ಹೃದಯದ ಬಲ ಮತ್ತು ಎಡ ಕುಹರಗಳ ತೀವ್ರ ವೈಫಲ್ಯದ ಸಾಮಾನ್ಯ ಕಾರಣವೆಂದರೆ ಹೃದಯ ಮತ್ತು ಹೃದಯೇತರ ಅಂಶಗಳಲ್ಲಿ ಯಾವುದಾದರೂ ಆಗಿರಬಹುದು. ಆದರೆ ಪ್ರಾಯೋಗಿಕವಾಗಿ, ಎಲ್ಲಾ ಹೃದಯ ಕಾಯಿಲೆಗಳು ಮತ್ತು ಇತರ ರೋಗಶಾಸ್ತ್ರೀಯ ಪರಿಸ್ಥಿತಿಗಳು ಎಡ ಕುಹರದ ಮಯೋಕಾರ್ಡಿಯಂನ ಪ್ರಧಾನ ಲೆಸಿಯಾನ್ನೊಂದಿಗೆ ಸಂಭವಿಸುತ್ತವೆ ಎಂದು ಅಂತಹ ಮಾದರಿಯನ್ನು ಗಮನಿಸಬಹುದು. ಆದ್ದರಿಂದ, ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ಹೃದಯ ವೈಫಲ್ಯದಿಂದ ಅವು ಜಟಿಲವಾಗಿವೆ.
ಶ್ವಾಸಕೋಶದ ಅಂಗಾಂಶದ ತೀವ್ರವಾದ ರೋಗಶಾಸ್ತ್ರದ ಕಾರಣದಿಂದಾಗಿ ಬಲ ಕುಹರವು ಮುಖ್ಯವಾಗಿ (90-95% ರಲ್ಲಿ) ದಿವಾಳಿಯಾಗುತ್ತದೆ. ಅದರ ಕ್ಷಿಪ್ರ ಪುನರ್ರಚನೆಯ ಪರಿಣಾಮವಾಗಿ, ಮಯೋಕಾರ್ಡಿಯಂ ರಕ್ತವನ್ನು ಹೊರಹಾಕುವ ಸಮಯದಲ್ಲಿ ಶ್ವಾಸಕೋಶದ ನಾಳಗಳಿಂದ ಹೆಚ್ಚಿದ ಪ್ರತಿರೋಧವನ್ನು ಜಯಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ.
ಹೃದಯ ವೈಫಲ್ಯದ ಡಿಗ್ರಿ
ತೀವ್ರತರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ವಿಭಜನೆಯನ್ನು ರೋಗಲಕ್ಷಣಗಳ ತೀವ್ರತೆಯಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಹೆಚ್ಚು ತೀವ್ರವಾದ ಅಭಿವ್ಯಕ್ತಿಗಳು, ಹೆಚ್ಚಿನ ಪದವಿ.
ರೋಗಲಕ್ಷಣಗಳು
80-90% ಪ್ರಕರಣಗಳಲ್ಲಿ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರವು ಯಾವಾಗಲೂ ತ್ವರಿತವಾಗಿ ಮತ್ತು ಇದ್ದಕ್ಕಿದ್ದಂತೆ (ನಿಮಿಷಗಳಲ್ಲಿ) ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ ಮತ್ತು ಹಲವಾರು ಗಂಟೆಗಳವರೆಗೆ ಇರುತ್ತದೆ. ಉಳಿದ 10-20% ಪ್ರಕರಣಗಳಲ್ಲಿ, ಅಭಿವ್ಯಕ್ತಿಗಳು ಕ್ರಮೇಣ ಹೆಚ್ಚಾಗುತ್ತವೆ. ರೋಗಲಕ್ಷಣಗಳು ಅವಲಂಬಿಸಿರುತ್ತದೆ:
- ಸಂಭವಿಸುವ ಕಾರಣಗಳು;
- ರಕ್ತಪರಿಚಲನಾ ಅಸ್ವಸ್ಥತೆಗಳ ಪದವಿ;
- ಪೀಡಿತ ಕುಹರದ ಸ್ಥಳೀಕರಣ (ಬಲ ಅಥವಾ ಎಡ).

ಎಡ ಕುಹರದ ವೈಫಲ್ಯ
ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ಹೃದಯ ವೈಫಲ್ಯದ ಮುಖ್ಯ ಲಕ್ಷಣಗಳು ಮತ್ತು ಅಭಿವ್ಯಕ್ತಿಗಳು, ಗಮನಾರ್ಹ ಅಂಶಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು, ಕೋಷ್ಟಕದಲ್ಲಿ ವಿವರಿಸಲಾಗಿದೆ:
| ತೀವ್ರತೆ | ತೀವ್ರತೆಯನ್ನು ನಿರೂಪಿಸುವ ಲಕ್ಷಣಗಳು |
|---|---|
| ಹೃದಯದ ಆಸ್ತಮಾ | ಹಠಾತ್ ಉಸಿರಾಟದ ತೊಂದರೆ, ಉಸಿರುಗಟ್ಟುವಿಕೆ, ಉಸಿರಾಟದ ತೊಂದರೆ |
| ಆತಂಕ, ಆತಂಕ, ಭಯದ ಭಾವನೆ | |
| ತ್ವರಿತ ಉಸಿರಾಟ (22-25 / ನಿಮಿಷಕ್ಕಿಂತ ಹೆಚ್ಚು), ಆಳವಿಲ್ಲದ | |
| ಬಲವಂತದ ಕುಳಿತುಕೊಳ್ಳುವ ಸ್ಥಾನ, ಮಲಗಲು ಅಸಮರ್ಥತೆ | |
| ಬೆರಳುಗಳು, ಕಾಲ್ಬೆರಳುಗಳು, ಮೂಗಿನ ತುದಿ ಮತ್ತು ಕಿವಿಗಳ ನೀಲಿ ಬಣ್ಣ | |
| ತೆಳು ಚರ್ಮ ಮತ್ತು ಮುಖ, ಒದ್ದೆಯಾದ ತಣ್ಣನೆಯ ಬೆವರು | |
| ಕಡಿಮೆ ರಕ್ತದೊತ್ತಡ (100/60 mmHg ವರೆಗೆ) | |
| ಪಲ್ಮನರಿ ಎಡಿಮಾ | ತೀವ್ರ ಉಸಿರಾಟದ ತೊಂದರೆ ಮತ್ತು ಉಸಿರುಗಟ್ಟುವಿಕೆ, ತ್ವರಿತ ಉಸಿರಾಟ (25/ನಿಮಿಷಕ್ಕಿಂತ ಹೆಚ್ಚು) |
| ದೂರದಲ್ಲಿ ಕೇಳಿಬರುವ ಉಬ್ಬಸ | |
| ಸಾಂದರ್ಭಿಕ ನೊರೆ ಕಫದೊಂದಿಗೆ ಒಣ ಕೆಮ್ಮು | |
| ಮಲಗಿರುವಾಗ ಉಸಿರಾಡಲು ಸಂಪೂರ್ಣ ಅಸಮರ್ಥತೆ | |
| ದುರ್ಬಲ ಆಗಾಗ್ಗೆ ನಾಡಿ (110 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಬೀಟ್ಸ್), ಹೃದಯದ ಟೋನ್ಗಳ ಕಿವುಡುತನ | |
| ಶ್ವಾಸಕೋಶದ ಆಸ್ಕಲ್ಟೇಶನ್ನಲ್ಲಿ ಬಹು ಆರ್ದ್ರತೆಗಳು | |
| ಹೃದಯದ ಆಸ್ತಮಾದ ಇತರ ರೋಗಲಕ್ಷಣಗಳು | |
| ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ | ಗೊಂದಲ (ಆಲಸ್ಯ) ಅಥವಾ ಕೊರತೆ |
| 90/60 mm Hg ಗಿಂತ ಕಡಿಮೆ ರಕ್ತದೊತ್ತಡ ಕಡಿಮೆಯಾಗಿದೆ. | |
| ಮಾರ್ಬಲ್ಡ್ ನೀಲಿ ಛಾಯೆಯೊಂದಿಗೆ ಚರ್ಮದ ತೀವ್ರವಾದ ಪಲ್ಲರ್ | |
| ಮೂತ್ರದ ಕೊರತೆ | |
| ಪಲ್ಮನರಿ ಎಡಿಮಾ ಮತ್ತು ಕಾರ್ಡಿಯಾಕ್ ಆಸ್ತಮಾದ ಎಲ್ಲಾ ಇತರ ಲಕ್ಷಣಗಳು |
 ಎಡ ಕುಹರದ ವೈಫಲ್ಯದ ಲಕ್ಷಣಗಳು
ಎಡ ಕುಹರದ ವೈಫಲ್ಯದ ಲಕ್ಷಣಗಳು ರೋಗಲಕ್ಷಣಗಳ ಬೆಳವಣಿಗೆ:
- ಎಡ ಕುಹರದ ವಿಧದ ಹೃದಯ ವೈಫಲ್ಯವು ಸಣ್ಣ ವೃತ್ತದಲ್ಲಿ ರಕ್ತದ ನಿಶ್ಚಲತೆ ಮತ್ತು ಶ್ವಾಸಕೋಶದ ಹಾನಿ (ಉಸಿರಾಟದ ತೊಂದರೆ) ರೋಗಲಕ್ಷಣಗಳೊಂದಿಗೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ.
- ನಾಳಗಳಲ್ಲಿನ ಒತ್ತಡವು ಹೆಚ್ಚಾದಂತೆ, ರಕ್ತವು ಶ್ವಾಸಕೋಶದ ಅಂಗಾಂಶವನ್ನು ಸ್ಯಾಚುರೇಟ್ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಅದು ಊದಿಕೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಉಸಿರಾಟವು ಅಸಾಧ್ಯವಾಗುತ್ತದೆ.
- ಈ ಬದಲಾವಣೆಗಳನ್ನು ನಿರ್ಮೂಲನೆ ಮಾಡದಿದ್ದರೆ, ಅವರು ಆಮ್ಲಜನಕದೊಂದಿಗೆ ರಕ್ತದ ಸವಕಳಿಗೆ ಕಾರಣವಾಗುತ್ತಾರೆ, ಇದು ಹೃದಯದ ಸ್ಥಿತಿಯನ್ನು ಇನ್ನಷ್ಟು ಉಲ್ಬಣಗೊಳಿಸುತ್ತದೆ.
- ಕೊನೆಯ ಹಂತವು ಮೆದುಳು ಮತ್ತು ಎಲ್ಲಾ ಆಂತರಿಕ ಅಂಗಗಳ ಅಡ್ಡಿ, ಮಯೋಕಾರ್ಡಿಯಂನ ಸಂಕೋಚನ ಚಟುವಟಿಕೆಯ ನಿಲುಗಡೆ, ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ನಿರ್ಣಾಯಕ ಇಳಿಕೆ. ಇದೆಲ್ಲವೂ ಸಾವಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಬಲ ಕುಹರದ ವೈಫಲ್ಯ
ಹೃದಯದ ಬಲ ಕುಹರವು ದಿವಾಳಿಯಾಗದಿದ್ದರೆ, ದೇಹದ ದೊಡ್ಡ ರಕ್ತನಾಳಗಳಲ್ಲಿ ರಕ್ತದ ನಿಶ್ಚಲತೆಯ ಲಕ್ಷಣಗಳು ಕಂಡುಬರುತ್ತವೆ - ಮೇಲಿನ ಮತ್ತು ಕೆಳಗಿನ ವೆನಾ ಕ್ಯಾವಾ. ಈ ಸ್ಥಿತಿಯನ್ನು ತೀವ್ರವಾದ ಕಾರ್ ಪಲ್ಮೊನೇಲ್ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಅದರ ಅಭಿವ್ಯಕ್ತಿಗಳು:

ಕಡ್ಡಾಯ ರೋಗನಿರ್ಣಯ ವಿಧಾನಗಳು
ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಚಿಹ್ನೆಗಳನ್ನು ಹೊಂದಿರುವ ಎಲ್ಲಾ ರೋಗಿಗಳಿಗೆ ಹೆಚ್ಚುವರಿ ರೋಗನಿರ್ಣಯದ ಅಗತ್ಯವಿರುತ್ತದೆ:
- ಇಸಿಜಿ (ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಫಿ);
- ಎದೆಯ ಕ್ಷ - ಕಿರಣ;
- ನಾಡಿ ಆಕ್ಸಿಮೆಟ್ರಿ (ರಕ್ತದಲ್ಲಿನ ಆಮ್ಲಜನಕದ ಒತ್ತಡದ ಮಾಪನ);
- ಸಾಮಾನ್ಯ ರಕ್ತ ವಿಶ್ಲೇಷಣೆ;
- ECHO-ಕಾರ್ಡಿಯೋಗ್ರಫಿ (ಹೃದಯದ ಅಲ್ಟ್ರಾಸೌಂಡ್);
- ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಕಾರಣವನ್ನು ಸ್ಪಷ್ಟಪಡಿಸುವ ಇತರ ವಿಧಾನಗಳು: ಟ್ರೋಪೋನಿನ್ಗಳಿಗೆ ರಕ್ತ ಪರೀಕ್ಷೆ, ಕೋಗುಲೋಗ್ರಾಮ್, ಜೀವರಾಸಾಯನಿಕ ಅಧ್ಯಯನ.
 ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗನಿರ್ಣಯದ ವಿಧಾನಗಳು
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗನಿರ್ಣಯದ ವಿಧಾನಗಳು ಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳು ಮತ್ತು ಹಂತಗಳು
ತೀವ್ರವಾದ ಹೃದಯಾಘಾತವು ತೀವ್ರವಾದ ಸ್ಥಿತಿಯಾಗಿರುವುದರಿಂದ, ಅದನ್ನು ತೊಡೆದುಹಾಕಲು ಚಿಕಿತ್ಸಕ ಕ್ರಮಗಳು ತುರ್ತು ಆಗಿರಬೇಕು. ರಸ್ತೆ ಅಕ್ಷರಶಃ ಪ್ರತಿ ನಿಮಿಷ. ಈ ಸಮಸ್ಯೆಯನ್ನು ಅನುಮಾನಿಸಿದ ತಕ್ಷಣ, ಸಹಾಯವನ್ನು ಪ್ರಾರಂಭಿಸಬೇಕು.
ಮನೆಯಲ್ಲಿ ಪ್ರಥಮ ಚಿಕಿತ್ಸಾ ಕ್ರಮಗಳು
- 103 ಗೆ ಕರೆ ಮಾಡುವ ಮೂಲಕ ಆಂಬ್ಯುಲೆನ್ಸ್ಗೆ ಕರೆ ಮಾಡಿ!
- ಅಪೇಕ್ಷಿತ ದೇಹದ ಸ್ಥಾನದೊಂದಿಗೆ ರೋಗಿಯನ್ನು ಒದಗಿಸಿ: ಅರ್ಧ-ಕುಳಿತುಕೊಳ್ಳುವುದು, ಕಾಲುಗಳು ಮತ್ತು ತೋಳುಗಳನ್ನು ಕೆಳಕ್ಕೆ ಇಳಿಸಿ, ಹಿಂಭಾಗ ಮತ್ತು ತಲೆಯ ಅಡಿಯಲ್ಲಿ ಬೆಂಬಲವಿರುವುದು ಕಡ್ಡಾಯವಾಗಿದೆ. ಕಡಿಮೆಯಾದ ಅಂಗಗಳು ರಕ್ತವನ್ನು ಉಳಿಸಿಕೊಳ್ಳುತ್ತವೆ, ಇದು ಹೃದಯದ ಮೇಲಿನ ಹೊರೆ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ದೇಹದ ಅರೆ ಕುಳಿತುಕೊಳ್ಳುವ ಸ್ಥಾನವು ಉಸಿರಾಟದ ತೊಂದರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
- ರೋಗಿಗೆ ತಾಜಾ ಗಾಳಿಯ ಉಚಿತ ಪ್ರವೇಶಕ್ಕಾಗಿ ಪರಿಸ್ಥಿತಿಗಳನ್ನು ರಚಿಸಿ - ಬಟ್ಟೆ ಮತ್ತು ಇತರ ವಸ್ತುಗಳಿಂದ ಎದೆ ಮತ್ತು ಕುತ್ತಿಗೆಯನ್ನು ಮುಕ್ತಗೊಳಿಸಿ, ಕೋಣೆಯಲ್ಲಿ ಕಿಟಕಿ, ಕಿಟಕಿ ಅಥವಾ ಬಾಗಿಲು ತೆರೆಯಿರಿ.
- ಪಲ್ಮನರಿ ಎಡಿಮಾದ ಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಂಡರೆ, ಕೆಳ ಮತ್ತು ಮೇಲಿನ ಅಂಗಗಳ ಮೇಲೆ (ಭುಜಗಳು ಮತ್ತು ಸೊಂಟದ ಮಟ್ಟದಲ್ಲಿ) ಮಧ್ಯಮ ಸಂಕುಚಿತ ಟೂರ್ನಿಕೆಟ್ಗಳನ್ನು ಅನ್ವಯಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ;
- ರೋಗಿಯು ಇನ್ಹೇಲ್ ಮಾಡಿದ ಗಾಳಿಯೊಂದಿಗೆ ಈಥೈಲ್ ಆಲ್ಕೋಹಾಲ್ ಅಥವಾ ಬಲವಾದ ಆಲ್ಕೊಹಾಲ್ಯುಕ್ತ ಪಾನೀಯವನ್ನು (ವೋಡ್ಕಾ) ಉಸಿರಾಡಲು ಬಿಡಿ. ಅವರೊಂದಿಗೆ ಹತ್ತಿ ಪ್ಯಾಡ್ ಅನ್ನು ನೆನೆಸಿ ಮತ್ತು ಮೂಗಿನ ಬಳಿ ಇರಿಸಿ. ಆಲ್ಕೋಹಾಲ್ ಉತ್ತಮ ಡಿಫೊಮರ್ ಆಗಿದೆ ಮತ್ತು ಪಲ್ಮನರಿ ಎಡಿಮಾದ ಪ್ರಗತಿಯನ್ನು ತಡೆಯುತ್ತದೆ.
- ನಾಡಿ, ಉಸಿರಾಟದ ದರ ಮತ್ತು ಒತ್ತಡವನ್ನು ನಿರ್ಧರಿಸಿ. ಅವರು ಇಲ್ಲದಿದ್ದರೆ, ಇದು ಕ್ಲಿನಿಕಲ್ ಸಾವನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಪುನರುಜ್ಜೀವನವನ್ನು ಪ್ರಾರಂಭಿಸಿ: ಸ್ಟರ್ನಮ್ನ ಕೆಳಭಾಗದ ಮೂರನೇ (ಹೃದಯ ಮಸಾಜ್) ಸುಮಾರು 100 ಆರ್ / ನಿಮಿಷದ ಒತ್ತಡ, ಕೃತಕ ಉಸಿರಾಟ. ಅವುಗಳನ್ನು ನಿರ್ವಹಿಸುವ ಮೊದಲು, ರೋಗಿಯನ್ನು ಗಟ್ಟಿಯಾದ ಮೇಲ್ಮೈಯಲ್ಲಿ ಬೆನ್ನಿನ ಮೇಲೆ ಇರಿಸಿ, ಅವನ ತಲೆಯನ್ನು ಹಿಂದಕ್ಕೆ ತಿರುಗಿಸಿ, ಲೋಳೆಯ ಮತ್ತು ವಿದೇಶಿ ವಸ್ತುಗಳ ಮೌಖಿಕ ಕುಹರವನ್ನು ತೆರವುಗೊಳಿಸಿ (ಪ್ರೊಸ್ಥೆಸಿಸ್, ವಾಂತಿ, ಇತ್ಯಾದಿ).
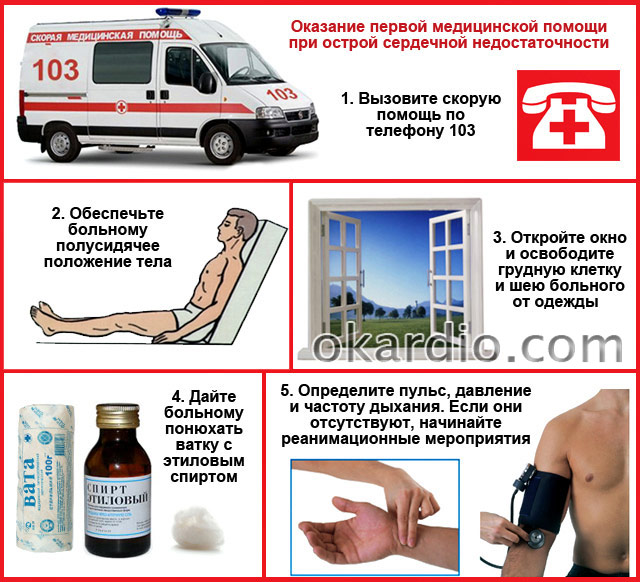

ವೈದ್ಯಕೀಯ ಚಿಕಿತ್ಸೆ
ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವನ್ನು ಸಂಕೀರ್ಣ ಔಷಧ ಚಿಕಿತ್ಸೆಯ ಮೂಲಕ ಮಾತ್ರ ಗುಣಪಡಿಸಬಹುದು. ಇದು ಒಳಗೊಂಡಿದೆ:
1. ನೋವು ನಿವಾರಣೆ ಮತ್ತು ಭಯ ಪರಿಹಾರ
ಇದಕ್ಕಾಗಿ, ಔಷಧಿಗಳನ್ನು ಇಂಟ್ರಾಮಸ್ಕುಲರ್ ಆಗಿ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ:
- ಡಿಫೆನ್ಹೈಡ್ರಾಮೈನ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಅನಲ್ಜಿನ್ ಅಥವಾ ಕೆಟಾನೋವ್;
- ನಾರ್ಕೋಟಿಕ್ ನೋವು ನಿವಾರಕಗಳು - ಮಾರ್ಫಿನ್ (ಮೇಲಾಗಿ), ಪ್ರೊಮೆಡಾಲ್, ಓಮ್ನೋಪಾನ್ (ಮಾರ್ಫಿನ್ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ).

2. ಹೃದಯ ಚಟುವಟಿಕೆಯ ಪ್ರಚೋದನೆ
- ಡೋಪಮೈನ್ - ಹೃದಯ ಸಂಕೋಚನಗಳ ಶಕ್ತಿ ಮತ್ತು ಆವರ್ತನವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ (ಹೃದಯವನ್ನು ವೇಗಗೊಳಿಸುತ್ತದೆ), ರಕ್ತದೊತ್ತಡವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಪಲ್ಮನರಿ ಎಡಿಮಾದ ಸಂಯೋಜನೆಯಲ್ಲಿ ಕಡಿಮೆ ಒತ್ತಡದಲ್ಲಿ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ, ಸಾಮಾನ್ಯ ಅಥವಾ ಎತ್ತರದ ಒತ್ತಡದಲ್ಲಿ ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ಇಂಟ್ರಾವೆನಸ್ ಡ್ರಾಪ್ಪರ್ ಆಗಿ ಇದನ್ನು ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ.
- ಮೆಜಾಟನ್, ನೊರ್ಪೈನ್ಫ್ರಿನ್ - ಮುಖ್ಯವಾಗಿ ರಕ್ತದೊತ್ತಡವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಸಂಕೋಚನಗಳ ಆವರ್ತನದ ಮೇಲೆ ಕನಿಷ್ಠ ಪರಿಣಾಮದೊಂದಿಗೆ ಮಯೋಕಾರ್ಡಿಯಂ ಅನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತಕ್ಕೆ ಅತ್ಯಂತ ಸೂಕ್ತವಾದ ಇಂಟ್ರಾವೆನಸ್ ಚುಚ್ಚುಮದ್ದು ಅಥವಾ ಡ್ರಾಪ್ಪರ್ಗಳು.
- (ಡಿಗೋಕ್ಸಿನ್, ಸ್ಟ್ರೋಫಾಂಟಿನ್) - ಹೃದಯ ಸಂಕೋಚನಗಳ ಬಲವನ್ನು ಹೆಚ್ಚಿಸಿ, ಅವುಗಳ ಆವರ್ತನವನ್ನು ನಿಧಾನಗೊಳಿಸುತ್ತದೆ. ರಕ್ತದೊತ್ತಡದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಬೇಡಿ. ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನಲ್ಲಿ ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ.

3. ಹೃದಯಕ್ಕೆ ರಕ್ತದ ಸಿರೆಯ ವಾಪಸಾತಿಯಲ್ಲಿ ಇಳಿಕೆ, ಕುಹರಗಳನ್ನು ಇಳಿಸುವುದು
- ನೈಟ್ರೇಟ್ - ಸಿದ್ಧತೆಗಳು ನೈಟ್ರೋಗ್ಲಿಸರಿನ್, ಐಸೋಕೆಟ್, ನೈಟ್ರೋ-ಮೈಕ್. ಇದನ್ನು ಪ್ರತಿ 5-10 ನಿಮಿಷಗಳಿಗೊಮ್ಮೆ ನಾಲಿಗೆ ಅಡಿಯಲ್ಲಿ ಮಾತ್ರೆಗಳ ರೂಪದಲ್ಲಿ ರೋಗಿಗೆ ನೀಡಬಹುದು ಅಥವಾ ಒತ್ತಡದ ನಿಯಂತ್ರಣದಲ್ಲಿ ಅಭಿದಮನಿ ಮೂಲಕ (ಡ್ರಾಪರ್ ಹಾಕಿ) ನೀಡಬಹುದು.
- ಬೀಟಾ ಬ್ಲಾಕರ್ಸ್ (ಔಷಧಗಳು ಮೆಟೊಪ್ರೊರೊಲ್, ಅನಾಪ್ರಿಲಿನ್) - ನಾಲಿಗೆ ಅಡಿಯಲ್ಲಿ ಟ್ಯಾಬ್ಲೆಟ್.
- ಮೂತ್ರವರ್ಧಕಗಳು (ಔಷಧಗಳು ಫ್ಯೂರೋಸೆಮೈಡ್, ಲಸಿಕ್ಸ್, ಟ್ರೈಫಾಸ್). ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಅಭಿದಮನಿ ಮೂಲಕ ನಿರ್ವಹಿಸುವುದು ಉತ್ತಮ.

4. ಇತರ ಚಟುವಟಿಕೆಗಳು ಮತ್ತು ಔಷಧಗಳು
- ಎಥೆನಾಲ್ ಆವಿಗಳೊಂದಿಗೆ ತೇವಾಂಶವುಳ್ಳ ಆಮ್ಲಜನಕದ ನಿರಂತರ ಇನ್ಹಲೇಷನ್ಗಳು.
- ಗ್ಲುಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ ಹಾರ್ಮೋನುಗಳ ಅಭಿದಮನಿ ಆಡಳಿತ (ಔಷಧಿಗಳು ಪ್ರೆಡ್ನಿಸೋಲೋನ್, ಡೆಕ್ಸಮೆಥಾಸೊನ್, ಹೈಡ್ರೋಕಾರ್ಟಿಸೋನ್).
- ಶ್ವಾಸನಾಳವನ್ನು ಹಿಗ್ಗಿಸುವ ಔಷಧಗಳು - ಯೂಫಿಲಿನ್.
- ಪ್ರಮುಖ ಕಾಯಿಲೆಗಳ ಚಿಕಿತ್ಸೆಗಾಗಿ ನಿರ್ದಿಷ್ಟ ಔಷಧಗಳು (ಪಲ್ಮನರಿ ಎಂಬಾಲಿಸಮ್, ಹೃದಯ ಸ್ನಾಯುವಿನ ಊತಕ ಸಾವು, ಆರ್ಹೆತ್ಮಿಯಾ) - ಹೆಪ್ಪುರೋಧಕಗಳು (ಹೆಪಾರಿನ್), (ಅಮಿಯೊಡಾರೊನ್, ಅರಿಟ್ಮಿಲ್, ವೆರಪಾಮಿಲ್, ಲಿಡೋಕೇಯ್ನ್).

ಹೃದಯಾಘಾತದ ಕಾರಣವು ಗಾಯಗಳು, ಹೃದಯ ಮತ್ತು ಎದೆಗೆ ಗಾಯಗಳು, ಉರಿಯೂತದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಪ್ಲೆರಾ ಅಥವಾ ಪೆರಿಕಾರ್ಡಿಯಂನಲ್ಲಿ ದ್ರವದ ರೋಗಶಾಸ್ತ್ರೀಯ ಶೇಖರಣೆಯಿಂದ ಉಂಟಾದರೆ, ರೋಗಿಗಳಿಗೆ ತುರ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ - ಎಫ್ಯೂಷನ್ ಅನ್ನು ಪಂಪ್ ಮಾಡಲು ಸೂಕ್ತವಾದ ಕುಹರದೊಳಗೆ ಪಂಕ್ಚರ್ ಅಥವಾ ಒಳಚರಂಡಿ. (ರಕ್ತ, ಕೀವು).
ಫಲಿತಾಂಶ ಮತ್ತು ಮುನ್ಸೂಚನೆ
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯವು ನಿರಾಶಾದಾಯಕ ಸಾಮಾನ್ಯ ಅಂಕಿಅಂಶಗಳಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ - ಸುಮಾರು 50-60% ರೋಗಿಗಳು ಸಾಯುತ್ತಾರೆ. ಫಲಿತಾಂಶವು ಈ ತೊಡಕಿನ ಕಾರಣ, ತೀವ್ರತೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಸಮಯೋಚಿತತೆಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಸರಿಯಾದ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ, ಮುನ್ನರಿವು ಈ ಕೆಳಗಿನಂತಿರುತ್ತದೆ:
- ಕಾರಣ ಅಥವಾ ಬೃಹತ್ ಪಲ್ಮನರಿ ಎಂಬಾಲಿಸಮ್ ವೇಳೆ - ಮರಣವು 90% ಮೀರಿದೆ.
- 90% ರಲ್ಲಿ ಆರಂಭಿಕ ರೋಗಲಕ್ಷಣಗಳು ಔಷಧ ಚಿಕಿತ್ಸೆಯ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಯಶಸ್ವಿಯಾಗಿ ಪರಿಹರಿಸಲ್ಪಡುತ್ತವೆ.
- ರೂಪದಲ್ಲಿ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಅಭಿವ್ಯಕ್ತಿಗಳ ಚಿಕಿತ್ಸೆಯ ಯಶಸ್ಸು - 60-70%.
- ಪಲ್ಮನರಿ ಎಡಿಮಾದ ಹಂತವು 50% ನಲ್ಲಿ ಪರಿಹರಿಸಲ್ಪಡುತ್ತದೆ.
- 80-90% ರಲ್ಲಿ ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತವು ಸಾವಿನಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ.
ದುಃಖದ ಅಂಕಿಅಂಶಗಳ ಹೊರತಾಗಿಯೂ, ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ ಬಿಟ್ಟುಕೊಡಬೇಡಿ.ಜೀವನವು ಒಂದು ಮತ್ತು ಅದಕ್ಕಾಗಿ ನೀವು ಹೋರಾಡಬೇಕು. ಇದಲ್ಲದೆ, ಪ್ರಯತ್ನಗಳಿಗೆ ಪ್ರತಿಫಲವಿದೆ!
ಪ್ರತಿ ವರ್ಷ, ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯ ರೋಗಗಳು ಪ್ರಪಂಚದಾದ್ಯಂತ 17 ದಶಲಕ್ಷಕ್ಕೂ ಹೆಚ್ಚು ಜನರ ಸಾವಿಗೆ ಕಾರಣವಾಗುತ್ತವೆ. 10% ಪ್ರಕರಣಗಳಲ್ಲಿ ಮಾತ್ರ ಅಂತಹ ರೋಗಶಾಸ್ತ್ರವು ಜನ್ಮಜಾತವಾಗಿದೆ. ಹೆಚ್ಚಿನ ನೋವಿನ ಪರಿಸ್ಥಿತಿಗಳು ಒತ್ತಡದ ಹಿನ್ನೆಲೆ ಮತ್ತು ಆಧುನಿಕ ವ್ಯಕ್ತಿಯ ತಪ್ಪು ಜೀವನ ವಿಧಾನದ ವಿರುದ್ಧ ಸಂಭವಿಸುತ್ತವೆ. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯ ಏನೆಂದು ಲೇಖನದಲ್ಲಿ ನಾವು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುತ್ತೇವೆ.
ಸಾವಿಗೆ ಮುಂಚಿನ ಲಕ್ಷಣಗಳು ಮತ್ತು ರೋಗಶಾಸ್ತ್ರದಿಂದ ಉಂಟಾಗುವ ತೊಡಕುಗಳು, ರೋಗನಿರ್ಣಯ ಮತ್ತು ರೋಗದ ಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳು, ರೋಗದ ಪ್ರಕಾರಗಳು ಮತ್ತು ರೂಪಗಳು - ಈ ಎಲ್ಲಾ ಸಮಸ್ಯೆಗಳ ಕುರಿತಾದ ಮಾಹಿತಿಯು ನಮ್ಮ ವಿಮರ್ಶೆಯ ವಸ್ತುಗಳಲ್ಲಿ ಪ್ರತಿಫಲಿಸುತ್ತದೆ. ಹೆಚ್ಚುವರಿಯಾಗಿ, ನಮ್ಮಲ್ಲಿ ಯಾರಿಗಾದರೂ ಉಪಯುಕ್ತವಾದ ನಡವಳಿಕೆಯ ನಿಯಮಗಳನ್ನು ಲೇಖನವು ಉಲ್ಲೇಖಿಸುತ್ತದೆ. ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ನಿರ್ಣಾಯಕ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಸರಿಯಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಸಾಮರ್ಥ್ಯವು ಮಾನವ ಜೀವನದ ಸಂರಕ್ಷಣೆಯನ್ನು ಖಾತ್ರಿಗೊಳಿಸುತ್ತದೆ. ಇದಕ್ಕೆ ಅನುಗುಣವಾಗಿ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಪ್ರಥಮ ಚಿಕಿತ್ಸೆ ಏನೆಂದು ಪ್ರತಿಯೊಬ್ಬರೂ ತಿಳಿದಿರಬೇಕು.
ಹೃದಯ ವೈಫಲ್ಯದ ಪರಿಕಲ್ಪನೆ
ಹೃದಯ ವೈಫಲ್ಯ (HF) ಒಂದು ರೋಗಶಾಸ್ತ್ರವಾಗಿದ್ದು, ಇದರಲ್ಲಿ ಹೃದಯವು ದೇಹದ ಅಂಗಾಂಶಗಳಿಗೆ ಅಗತ್ಯ ಪ್ರಮಾಣದ ರಕ್ತವನ್ನು ಪೂರೈಸುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತದೆ. ಇದು ಹೃದಯ ಸ್ನಾಯುವಿನ (ಮಯೋಕಾರ್ಡಿಯಂ) ಸಂಕೋಚನದ ದುರ್ಬಲ ಸಾಮರ್ಥ್ಯದ ಪರಿಣಾಮವಾಗಿದೆ. HF ನಿಯಮದಂತೆ, ಹೃದಯಾಘಾತ, ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ ಸೇರಿದಂತೆ ತೀವ್ರವಾದ ವೈದ್ಯಕೀಯ ಅಭಿವ್ಯಕ್ತಿಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಪುರುಷರು ಮತ್ತು ಮಹಿಳೆಯರು ಇಬ್ಬರೂ ರೋಗಕ್ಕೆ ಒಳಗಾಗುತ್ತಾರೆ, ಆದರೆ ನಂತರದವರು ಈ ಕಾಯಿಲೆಯಿಂದ ಹೆಚ್ಚಾಗಿ ಬಳಲುತ್ತಿದ್ದಾರೆ. ರೋಗಶಾಸ್ತ್ರದಿಂದ ಮರಣವು ಸಾಕಷ್ಟು ಹೆಚ್ಚಾಗಿದೆ. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದಂತಹ ಕಾಯಿಲೆಯಿಂದ ಉಂಟಾಗುವ ಯಾವುದೇ ಅಭಿವ್ಯಕ್ತಿಗಳು ಮಾನವ ಜೀವಕ್ಕೆ ಅಪಾಯವಾಗಿದೆ. ವೈದ್ಯಕೀಯದಲ್ಲಿ ಹಠಾತ್ ಸಾವು ಎಂದು ಕರೆಯಲ್ಪಡುವ ಸಾವಿನ ಮೊದಲು ರೋಗಲಕ್ಷಣಗಳು ಬಹಳ ವೈವಿಧ್ಯಮಯವಾಗಿವೆ. ಅವರು ರೋಗದ ಯಾವ ರೂಪವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಹೃದಯ ವೈಫಲ್ಯದ ಮೂಲದ ಸ್ವರೂಪದ ಪ್ರಕಾರ, ಇವೆ:
- ಮಯೋಕಾರ್ಡಿಯಲ್ ಹೃದಯ ವೈಫಲ್ಯವು ರೋಗಶಾಸ್ತ್ರವಾಗಿದ್ದು, ಶಕ್ತಿಯ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆಯಿಂದಾಗಿ ಹೃದಯ ಸ್ನಾಯುವಿನ ನೇರ ಹಾನಿಯ ಪರಿಣಾಮವಾಗಿದೆ. ಈ ರೀತಿಯ ಹೃದಯ ವೈಫಲ್ಯವು ದುರ್ಬಲ ಸಂಕೋಚನ ಮತ್ತು ಹೃದಯದ ವಿಶ್ರಾಂತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
- ಓವರ್ಲೋಡ್ ಹೃದಯ ವೈಫಲ್ಯವು ಹೃದಯದ ಮೇಲೆ ದೊಡ್ಡ ಹೊರೆಯ ಪರಿಣಾಮವಾಗಿ ಬೆಳವಣಿಗೆಯಾಗುವ ರೋಗಶಾಸ್ತ್ರವಾಗಿದೆ. ಈ ಪ್ರಕಾರವು ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ಹೃದಯ ದೋಷಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ.
- ಸಂಯೋಜಿತ ಹೃದಯ ವೈಫಲ್ಯವು ಮೇಲಿನ ಎರಡು ಕಾರಣಗಳನ್ನು ಸಂಯೋಜಿಸುವ ರೋಗಶಾಸ್ತ್ರದ ಒಂದು ರೂಪವಾಗಿದೆ.
ಹೃದಯ ವೈಫಲ್ಯದ ವರ್ಗಗಳು
ಇಲ್ಲಿಯವರೆಗೆ, ರೋಗವನ್ನು ವಿಧಗಳು ಅಥವಾ ರೂಪಗಳಾಗಿ ವಿಂಗಡಿಸುವ ವಿವಿಧ ಮಾನದಂಡಗಳಿವೆ. ಮೆಡಿಸಿನ್ ಹಲವಾರು ವರ್ಗೀಕರಣ ವ್ಯವಸ್ಥೆಗಳನ್ನು ತಿಳಿದಿದೆ (ರಷ್ಯನ್, ಯುರೋಪಿಯನ್, ಅಮೇರಿಕನ್), ಆದರೆ ಯುಎಸ್ ಹೃದ್ರೋಗಶಾಸ್ತ್ರಜ್ಞರು ಪ್ರಸ್ತಾಪಿಸಿದ ವ್ಯವಸ್ಥೆಯು ಅತ್ಯಂತ ಜನಪ್ರಿಯವಾಗಿದೆ. ಈ ತಂತ್ರಕ್ಕೆ ಅನುಗುಣವಾಗಿ, ರೋಗದ ನಾಲ್ಕು ವರ್ಗಗಳನ್ನು ಪ್ರತ್ಯೇಕಿಸಲಾಗಿದೆ:
- ವರ್ಗ 1, ಇದರಲ್ಲಿ ರೋಗಿಯು ಸಕ್ರಿಯ ಚಲನೆಯೊಂದಿಗೆ ಉಸಿರಾಟದ ತೊಂದರೆಯನ್ನು ಹೊಂದಿರುತ್ತಾನೆ, ಉದಾಹರಣೆಗೆ, ಮೂರನೇ ಮಹಡಿಗಿಂತ ಮೇಲಿರುವ ಮಟ್ಟಕ್ಕೆ ಮೆಟ್ಟಿಲುಗಳನ್ನು ಹತ್ತುವುದು.
- ವರ್ಗ 2, ಇದರಲ್ಲಿ ಉಸಿರಾಟದ ತೊಂದರೆ ಸ್ವಲ್ಪ ಹೊರೆಯೊಂದಿಗೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ - ಮೊದಲ ಅಥವಾ ಎರಡನೇ ಮಹಡಿಗೆ ಏರುವಾಗ. ಅದೇ ಸಮಯದಲ್ಲಿ, ವ್ಯಕ್ತಿಯ ದೈಹಿಕ ಚಟುವಟಿಕೆಯಲ್ಲಿ ಇಳಿಕೆ ಕಂಡುಬರುತ್ತದೆ.
- ಗ್ರೇಡ್ 3, ಇದರಲ್ಲಿ ಹೃದಯ ವೈಫಲ್ಯವು ಸಣ್ಣ ಪರಿಶ್ರಮದಿಂದ ಗಮನಾರ್ಹವಾಗಿದೆ, ಉದಾಹರಣೆಗೆ, ನಡೆಯುವಾಗ, ಆದರೆ ಉಳಿದ ಸಮಯದಲ್ಲಿ, ರೋಗಶಾಸ್ತ್ರದ ಲಕ್ಷಣಗಳು ಕಣ್ಮರೆಯಾಗುತ್ತವೆ.
- ವರ್ಗ 4, ಇದರಲ್ಲಿ ರೋಗದ ಲಕ್ಷಣಗಳು ವಿಶ್ರಾಂತಿಯಲ್ಲಿಯೂ ಕಂಡುಬರುತ್ತವೆ ಮತ್ತು ಸ್ವಲ್ಪ ದೈಹಿಕ ಚಟುವಟಿಕೆಯು ಹೃದಯದ ಕೆಲಸದಲ್ಲಿ ಮತ್ತು ಒಟ್ಟಾರೆಯಾಗಿ ಸಂಪೂರ್ಣ ನಾಳೀಯ ವ್ಯವಸ್ಥೆಯಲ್ಲಿ ಗಂಭೀರ ಅಡಚಣೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
CH ವರ್ಗೀಕರಣ
ರೋಗಶಾಸ್ತ್ರವನ್ನು ಹಲವಾರು ಮಾನದಂಡಗಳ ಪ್ರಕಾರ ವರ್ಗೀಕರಿಸಬಹುದು. ರೋಗದ ಕೋರ್ಸ್ನ ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರಣವನ್ನು ಅವಲಂಬಿಸಿ, ತೀವ್ರವಾದ ಮತ್ತು ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯವು ಔಷಧಕ್ಕೆ ತಿಳಿದಿದೆ.
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ (AHF) ಒಂದು ಅಸ್ವಸ್ಥತೆಯಾಗಿದ್ದು, ಇದರಲ್ಲಿ ರೋಗಶಾಸ್ತ್ರದ ಲಕ್ಷಣಗಳು ತ್ವರಿತವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ (ಕೆಲವು ಗಂಟೆಗಳಲ್ಲಿ). ನಿಯಮದಂತೆ, ನಾಳೀಯ ವ್ಯವಸ್ಥೆಯ ಇತರ ಕಾಯಿಲೆಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯ ಸಂಭವಿಸುತ್ತದೆ.
ಹೃದಯಾಘಾತ, ಮಯೋಕಾರ್ಡಿಟಿಸ್ ಮತ್ತು ಇತರ ಕಾಯಿಲೆಗಳು ನೋವಿನ ಪರಿಸ್ಥಿತಿಗಳಿಗೆ ಪ್ರಚೋದಕವಾಗಬಹುದು, ಏಕೆಂದರೆ ಈ ರೋಗಶಾಸ್ತ್ರದೊಂದಿಗೆ, ಸ್ಥಳೀಯ ರಕ್ತಪರಿಚಲನಾ ಅಸ್ವಸ್ಥತೆಗಳಿಂದ ಹೃದಯ ಸ್ನಾಯುವಿನ ಜೀವಕೋಶಗಳು ಸಾಯುತ್ತವೆ. ಎಡ ಕುಹರದ ಗೋಡೆಗಳ ಛಿದ್ರ, ತೀವ್ರವಾದ ಕವಾಟದ ಕೊರತೆ (ಮಹಾಪಧಮನಿಯ ಮತ್ತು ಮಿಟ್ರಲ್) ನಿಂದ AHF ಸಹ ಉಂಟಾಗುತ್ತದೆ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಹಿಂದಿನ ಅಸ್ವಸ್ಥತೆಗಳಿಲ್ಲದೆ ರೋಗಶಾಸ್ತ್ರವು ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ.

AHF ಒಂದು ಬದಲಿಗೆ ಕಪಟ ಕಾಯಿಲೆಯಾಗಿದೆ, ಏಕೆಂದರೆ ಇದು ಇತರ ದೇಹದ ವ್ಯವಸ್ಥೆಗಳಲ್ಲಿ ನೋವಿನ ಪರಿಸ್ಥಿತಿಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ತೊಡಕುಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಹೃದಯದ ಮೇಲೆ ಮಾತ್ರವಲ್ಲದೆ ಉಸಿರಾಟದ ಅಂಗಗಳ ಮೇಲೂ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ, ಇದು ಶ್ವಾಸಕೋಶದ ಎಡಿಮಾ, ಕಾರ್ಡಿಯಾಕ್ ಆಸ್ತಮಾ ಮತ್ತು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ.
ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯವು ಒಂದು ಅಸ್ವಸ್ಥತೆಯಾಗಿದ್ದು, ಇದರಲ್ಲಿ ರೋಗಶಾಸ್ತ್ರವು ವಾರಗಳು, ತಿಂಗಳುಗಳು ಅಥವಾ ವರ್ಷಗಳಲ್ಲಿ ಕ್ರಮೇಣ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಹೃದ್ರೋಗ, ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಅಥವಾ ದೀರ್ಘಕಾಲದ ರಕ್ತಹೀನತೆಯ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ.
ಹೆಮೊಡೈನಾಮಿಕ್ಸ್ ಪ್ರಕಾರದ ಪ್ರಕಾರ AHF ವಿಧಗಳು
ರೋಗಶಾಸ್ತ್ರದ ಸ್ಥಳದ ವಿಶಿಷ್ಟವಾದ ಹಿಮೋಡೈನಮಿಕ್ಸ್ ಪ್ರಕಾರವನ್ನು ಅವಲಂಬಿಸಿ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಕೆಳಗಿನ ರೂಪಗಳಿವೆ:
- ದಟ್ಟಣೆಯ ಹಿಮೋಡೈನಾಮಿಕ್ಸ್ನೊಂದಿಗೆ AHF.
- ಹೈಪೋಕಿನೆಟಿಕ್ ಪ್ರಕಾರದ ಹೆಮೊಡೈನಾಮಿಕ್ಸ್ನೊಂದಿಗೆ AHF.
ಹೆಮೊಡೈನಾಮಿಕ್ಸ್ ಎನ್ನುವುದು ನಾಳಗಳ ಮೂಲಕ ರಕ್ತದ ಹರಿವು, ಇದು ರಕ್ತಪರಿಚಲನಾ ವ್ಯವಸ್ಥೆಯ ವಿವಿಧ ಪ್ರದೇಶಗಳಲ್ಲಿನ ಅತ್ಯುತ್ತಮ ಒತ್ತಡದ ಕಾರಣದಿಂದಾಗಿರುತ್ತದೆ. ರಕ್ತವು ಹೆಚ್ಚಿನ ಒತ್ತಡದ ಪ್ರದೇಶದಿಂದ ಕಡಿಮೆ ಒತ್ತಡದ ಪ್ರದೇಶಕ್ಕೆ ಚಲಿಸುತ್ತದೆ ಎಂದು ತಿಳಿದಿದೆ.
ಒತ್ತಡವು ನೇರವಾಗಿ ರಕ್ತದ ಸ್ನಿಗ್ಧತೆಯ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ, ಹಾಗೆಯೇ ರಕ್ತದ ಹರಿವಿಗೆ ಹಡಗಿನ ಗೋಡೆಗಳ ಪ್ರತಿರೋಧದ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ. ಕಂಜೆಸ್ಟಿವ್ ಹಿಮೋಡೈನಾಮಿಕ್ಸ್ ಹೊಂದಿರುವ AHF ಬಲ ಅಥವಾ ಹೃದಯವನ್ನು ಒಳಗೊಂಡಿರಬಹುದು. ಅಂತೆಯೇ, ಇವೆ:
- ತೀವ್ರವಾದ ಬಲ ಕುಹರದ ವೈಫಲ್ಯ, ಇದರಲ್ಲಿ ಸಿರೆಯ ದಟ್ಟಣೆಯು ರಕ್ತದ ಹರಿವಿನ ದೊಡ್ಡ ವೃತ್ತದಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ, ಅಂದರೆ, ಬಹುತೇಕ ಎಲ್ಲಾ ಅಂಗಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
- ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ವೈಫಲ್ಯ, ಇದರಲ್ಲಿ ಸಿರೆಯ ನಿಶ್ಚಲತೆಯು ರಕ್ತದ ಹರಿವಿನ ಸಣ್ಣ ವೃತ್ತದಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರವು ಶ್ವಾಸಕೋಶದಲ್ಲಿ ಅನಿಲ ವಿನಿಮಯದ ಉಲ್ಲಂಘನೆಯನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ ಮತ್ತು ಪಲ್ಮನರಿ ಎಡಿಮಾ ಅಥವಾ ಕಾರ್ಡಿಯಾಕ್ ಆಸ್ತಮಾದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಹೀಗಾಗಿ, ಅಂತಹ ಅಸ್ವಸ್ಥತೆಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ತೀವ್ರವಾದ ಶ್ವಾಸಕೋಶದ ಹೃದಯ ವೈಫಲ್ಯ ಸಂಭವಿಸುತ್ತದೆ.
ಹೈಪೋಕಿನೆಟಿಕ್ ಪ್ರಕಾರದ ಹೆಮೊಡೈನಾಮಿಕ್ಸ್ನೊಂದಿಗೆ AHF
ಹೈಪೋಕಿನೆಟಿಕ್ ಪ್ರಕಾರದ ಹಿಮೋಡೈನಾಮಿಕ್ಸ್ನೊಂದಿಗೆ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದಿಂದ ಉಂಟಾಗುವ ರೋಗಶಾಸ್ತ್ರವಾಗಿದೆ - ಮಯೋಕಾರ್ಡಿಯಂನ ಸಂಕೋಚನದ ಸಾಮರ್ಥ್ಯದಲ್ಲಿ ತೀಕ್ಷ್ಣವಾದ ಇಳಿಕೆ, ಇದು ದೇಹದ ಎಲ್ಲಾ ಅಂಗಾಂಶಗಳಿಗೆ ರಕ್ತ ಪೂರೈಕೆಯ ಅಡ್ಡಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಪ್ರತ್ಯೇಕಿಸಿ:
- ಆರ್ಹೆತ್ಮಿಕ್ ಆಘಾತ, ಇದು ಅಸಹಜ ಹೃದಯದ ಲಯದ ಪರಿಣಾಮವಾಗಿದೆ.
- ರಿಫ್ಲೆಕ್ಸ್ ಆಘಾತವು ನೋವಿನ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿದೆ.
- ನಿಜವಾದ ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತವು ಎಡ ಕುಹರದ ಅಂಗಾಂಶವು ಹಾನಿಗೊಳಗಾದಾಗ ಸಂಭವಿಸುವ ರೋಗಶಾಸ್ತ್ರೀಯ ಸ್ಥಿತಿಯಾಗಿದೆ ಮತ್ತು ಪೀಡಿತ ಪ್ರದೇಶವು ಕನಿಷ್ಠ 50% ಆಗಿದೆ. ನಿಯಮದಂತೆ, 60 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ವ್ಯಕ್ತಿಗಳು ಉಲ್ಲಂಘನೆಗೆ ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತಾರೆ; ಎರಡನೇ ಹೃದಯಾಘಾತವನ್ನು ಹೊಂದಿರುವ ಜನರು; ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳು.
ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತವು ನೋವಿನಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ ಎಂಬುದನ್ನು ಗಮನಿಸುವುದು ಮುಖ್ಯ, ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ತೀಕ್ಷ್ಣವಾದ ಇಳಿಕೆ ಕನಿಷ್ಠ ಮೌಲ್ಯಗಳಿಗೆ (0 ವರೆಗೆ), ಥ್ರೆಡ್ ತರಹದ ನಾಡಿ ಮತ್ತು ಚರ್ಮದ ಪಲ್ಲರ್. ರೋಗಶಾಸ್ತ್ರವು ನಂತರ ಪಲ್ಮನರಿ ಎಡಿಮಾ ಆಗಿ ಬದಲಾಗಬಹುದು ಅಥವಾ ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯದಲ್ಲಿ ಕೊನೆಗೊಳ್ಳಬಹುದು.
AHF ಸಂಭವಿಸುವಿಕೆಗೆ ಕಾರಣವಾಗುವ ಅಂಶಗಳು
ರೋಗಿಯಲ್ಲಿ ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ಬೆಳವಣಿಗೆಯು ಮೊದಲೇ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ವ್ಯವಸ್ಥೆಗಳಿಂದ ಮುಂಚಿತವಾಗಿರಬಹುದು. ಈ ರಾಜ್ಯಗಳು ಸೇರಿವೆ:
- ಹೃದಯ ಸ್ನಾಯುವಿನ ಹಾನಿಯಿಂದ ಉಂಟಾಗುವ ಹೃದಯ ಕಾಯಿಲೆ, ಮಯೋಕಾರ್ಡಿಯಂನ ಸಂಕೋಚನದ ಸಾಮರ್ಥ್ಯದಲ್ಲಿ ತೀಕ್ಷ್ಣವಾದ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ;
- ದೀರ್ಘಕಾಲದ ಹೃದಯ ವೈಫಲ್ಯ, ಇದರಲ್ಲಿ ಅಂಗಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳಿಗೆ ಸಾಮಾನ್ಯ ರಕ್ತ ಪೂರೈಕೆಯು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ;
- ಹೃದಯ ಕವಾಟಗಳು ಮತ್ತು ಕೋಣೆಗಳ ಸಮಗ್ರತೆಗೆ ಹಾನಿ;
- ಪೆರಿಕಾರ್ಡಿಯಲ್ ಚೀಲದಲ್ಲಿ ದ್ರವದ ಶೇಖರಣೆ, ಇದು ಹೃದಯದ ಕುಹರದ ಮೇಲೆ ಬೀರುವ ಒತ್ತಡದಿಂದಾಗಿ ಹೃದಯ ಸಂಕೋಚನಗಳ ಸರಿಯಾದ ಲಯದ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ (ಈ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಕಾರ್ಡಿಯಾಕ್ ಟ್ಯಾಂಪೊನೇಡ್ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ);
- ಹೃದಯದ ಗೋಡೆಗಳ ದಪ್ಪವಾಗುವುದು - ಮಯೋಕಾರ್ಡಿಯಲ್ ಹೈಪರ್ಟ್ರೋಫಿ;
- ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟು - ರೂಢಿಯಿಂದ ರಕ್ತದೊತ್ತಡದ ಉಚ್ಚಾರಣೆ ವಿಚಲನ.
ಹೃದಯವಲ್ಲದ ಕಾರಣಗಳು
ಹೃದಯದ ಸಮಸ್ಯೆಗಳ ಜೊತೆಗೆ, ರಕ್ತದ ಶ್ವಾಸಕೋಶದ ಪರಿಚಲನೆಯಲ್ಲಿ ಹೆಚ್ಚಿದ ಒತ್ತಡಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ರೋಗಶಾಸ್ತ್ರವು ನೋವಿನ ಪರಿಸ್ಥಿತಿಗಳ ಸಂಭವದಲ್ಲಿ ತೊಡಗಬಹುದು. "ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯ" ರೋಗನಿರ್ಣಯಕ್ಕೆ ಕಾರಣವಾಗುವ ರೋಗಗಳು:
- ಪಾರ್ಶ್ವವಾಯು - ಮೆದುಳಿನ ರಕ್ತ ಪರಿಚಲನೆಯ ಉಲ್ಲಂಘನೆ, ಇದು ಅದರ ಅಂಗಾಂಶಗಳಿಗೆ ಹಾನಿ ಮತ್ತು ಮೆದುಳಿನ ಕಾರ್ಯಗಳ ಸಾಮಾನ್ಯ ಅಸ್ವಸ್ಥತೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ;

- ಪಲ್ಮನರಿ ಅಪಧಮನಿಯ ಥ್ರಂಬೋಎಂಬೊಲಿಸಮ್ (ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿಯ ಅಡಚಣೆಯಿಂದಾಗಿ ಈ ರೋಗವು ಸಂಭವಿಸುತ್ತದೆ, ಜೊತೆಗೆ ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ (ಥ್ರಂಬಿ) ಯೊಂದಿಗಿನ ಅದರ ಪ್ರಕ್ರಿಯೆಗಳು, ಹೆಚ್ಚಾಗಿ ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ ಸೊಂಟದ ದೊಡ್ಡ ರಕ್ತನಾಳಗಳಲ್ಲಿ ಮತ್ತು ಕೆಳ ತುದಿಗಳಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ);
- ಶ್ವಾಸಕೋಶದ ರೋಗಗಳು - ಶ್ವಾಸನಾಳದ ಉರಿಯೂತ (ಬ್ರಾಂಕೈಟಿಸ್), ಶ್ವಾಸಕೋಶದ ಅಂಗಾಂಶದ ಉರಿಯೂತ (ನ್ಯುಮೋನಿಯಾ);
- ಹೃದಯದ ಸಂಕೋಚನಗಳ ಲಯದ ಉಲ್ಲಂಘನೆ (ವೇಗವರ್ಧನೆ ಅಥವಾ ಕ್ಷೀಣತೆ) - ಟಾಕಿಯಾರಿಥ್ಮಿಯಾ, ಬ್ರಾಡಿಯಾರಿಥ್ಮಿಯಾ;
- ವಿವಿಧ ರೋಗಕಾರಕಗಳಿಂದ ಉಂಟಾಗುವ ಸೋಂಕುಗಳು.
HF ನ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುವ ಅಂಶಗಳೂ ಇವೆ, ಆದರೆ ಯಾವುದೇ ದೇಹದ ವ್ಯವಸ್ಥೆಗಳ ರೋಗಗಳ ಅಭಿವ್ಯಕ್ತಿಯಾಗಿಲ್ಲ. ಇವುಗಳ ಸಹಿತ:
- ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪ;
- ಆಘಾತ ಮತ್ತು ಮಿದುಳಿನ ಹಾನಿ;
- ಹೃದಯ ಸ್ನಾಯುವಿನ ಮೇಲೆ ವಿಷಕಾರಿ ದಾಳಿಗಳು - ಆಲ್ಕೋಹಾಲ್, ಆಕ್ರಮಣಕಾರಿ ಔಷಧ ಮಾನ್ಯತೆ;
- ಇದರ ಬಳಕೆಯು ಕೆಲವು ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ;
- ವಿದ್ಯುತ್ ಗಾಯ - ವಿದ್ಯುತ್ ಪ್ರವಾಹದ ದೇಹದ ಮೇಲೆ ಪರಿಣಾಮ;
- ಮಾನಸಿಕ-ಭಾವನಾತ್ಮಕ ಅಥವಾ ದೈಹಿಕ ಒತ್ತಡ.
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗನಿರ್ಣಯ
ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗನಿರ್ಣಯವು ಪ್ರಾಥಮಿಕವಾಗಿ ರೋಗಶಾಸ್ತ್ರದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾದ ಕಾರಣಗಳನ್ನು ಸ್ಥಾಪಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿದೆ. ವೈದ್ಯಕೀಯ ಉಪಕರಣಗಳನ್ನು ಬಳಸಿಕೊಂಡು ಪ್ರಯೋಗಾಲಯ ಪರೀಕ್ಷೆಗಳು ಮತ್ತು ಕುಶಲತೆಯನ್ನು ನಡೆಸುವ ಮೊದಲು, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದಂತಹ ರೋಗಶಾಸ್ತ್ರದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುವ ಕೆಲವು ಅಂಶಗಳ ಉಪಸ್ಥಿತಿ ಅಥವಾ ಅನುಪಸ್ಥಿತಿಯನ್ನು ರೋಗಿಯೊಂದಿಗೆ ಸಂಭಾಷಣೆಯ ಮೂಲಕ ವೈದ್ಯರು ನಿರ್ಧರಿಸುತ್ತಾರೆ. 24 ಗಂಟೆಗಳ ಒಳಗೆ ಸಂಭವಿಸುವ ಸಾವಿನ ಮೊದಲು (ಹಠಾತ್) ರೋಗಲಕ್ಷಣಗಳು ಸ್ವಲ್ಪಮಟ್ಟಿಗೆ ಪ್ರಕಟವಾಗಬಹುದು, ಮತ್ತು ತಜ್ಞರ ಕಾರ್ಯವು ಸಮಯವನ್ನು ವ್ಯರ್ಥ ಮಾಡುವುದು ಅಲ್ಲ, ಆದರೆ, ರೋಗಿಯ ಎಲ್ಲಾ ದೂರುಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು, ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಸರಿಯಾದ ರೋಗನಿರ್ಣಯವನ್ನು ಸ್ಥಾಪಿಸಿ.
AHF ರೋಗನಿರ್ಣಯದಲ್ಲಿ ಬಳಸಲಾಗುವ ಮುಖ್ಯ ಸಂಶೋಧನಾ ವಿಧಾನಗಳು ಸೇರಿವೆ:
- ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಾಮ್;
- ಎಕೋಕಾರ್ಡಿಯೋಗ್ರಾಮ್;

- ಎದೆಯ ಕ್ಷ - ಕಿರಣ;
- ಸಾಮಾನ್ಯ ಮತ್ತು ಸುಧಾರಿತ ರಕ್ತ ಪರೀಕ್ಷೆಗಳು;
- ಕೆಲವೊಮ್ಮೆ, AHF ರೋಗನಿರ್ಣಯಕ್ಕಾಗಿ, ಕಾರ್ಡಿಯೋವೈಸರ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ - ಕಾರ್ಯಾಚರಣೆಯ ತತ್ವವು ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಾಫ್ನಿಂದ ಭಿನ್ನವಾಗಿರದ ಸಾಧನ.
ರೋಗನಿರ್ಣಯದ ಮಾನದಂಡಗಳು
ಹೃದಯಾಘಾತದ ತೀವ್ರವಾದ ಕೋರ್ಸ್ನ ಮುಖ್ಯ ಮತ್ತು ಹೆಚ್ಚು ಸ್ಪಷ್ಟವಾದ ರೋಗಲಕ್ಷಣವನ್ನು ಸೈನಸ್ ಟಾಕಿಕಾರ್ಡಿಯಾ ಎಂದು ಕರೆಯಬಹುದು - ಸುಪ್ರಾವೆಂಟ್ರಿಕ್ಯುಲರ್ ಟ್ಯಾಕಿಯಾರ್ರಿತ್ಮಿಯಾ, ಇದು ವೇಗವರ್ಧಿತ ಸೈನಸ್ ಲಯದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ - ವಯಸ್ಕರಲ್ಲಿ ಹೃದಯ ಬಡಿತವು ನಿಮಿಷಕ್ಕೆ 100 ಮೀರಿದೆ. ಹೃದಯದ ಚಟುವಟಿಕೆಯ ಚಿತ್ರಾತ್ಮಕ ಪ್ರಾತಿನಿಧ್ಯವು ಎಡ ಅಥವಾ ಬಲಕ್ಕೆ ಅಂಗದ ವಿಸ್ತೃತ ಗಡಿಗಳನ್ನು ವಿವರಿಸುತ್ತದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಕ್ಸಿಫಾಯಿಡ್ ಪ್ರಕ್ರಿಯೆಯ ಮೇಲ್ಭಾಗದಲ್ಲಿ ಅಥವಾ ಮೇಲ್ಭಾಗದಲ್ಲಿ ಮೂರನೇ ಟೋನ್ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ.
ತೀವ್ರವಾದ ದಟ್ಟಣೆ ಹಲವಾರು ಚಿಹ್ನೆಗಳಿಂದ ವ್ಯಕ್ತವಾಗುತ್ತದೆ:
- ಕುತ್ತಿಗೆ ಮತ್ತು ಯಕೃತ್ತಿನ ಸಿರೆಗಳು ಉಬ್ಬುತ್ತವೆ ಮತ್ತು ಉಬ್ಬುತ್ತವೆ;
- ಹೆಚ್ಚಿನ ಸಿರೆಯ ಒತ್ತಡ;

- ಯಕೃತ್ತಿನ ಹಿಗ್ಗುವಿಕೆ, ಒಳಚರ್ಮದ ಹಳದಿ;
- ಅಂಗಗಳ ಊತ;
- ಬೆರಳುಗಳ ಸೈನೋಸಿಸ್, ಮುಖ (ಕಿವಿಗಳು, ಗಲ್ಲದ, ಮೂಗಿನ ತುದಿ);
- ರೋಗಿಯು ಬಲಭಾಗದಲ್ಲಿರುವ ಹೈಪೋಕಾಂಡ್ರಿಯಂನಲ್ಲಿ ತೀವ್ರವಾದ ನೋವನ್ನು ಅನುಭವಿಸುತ್ತಾನೆ;
- ಹೃದಯದ ಇಸಿಜಿ ಬಲ ಕುಹರದ ಮತ್ತು ಹೃತ್ಕರ್ಣದ ತೀಕ್ಷ್ಣವಾದ ಓವರ್ಲೋಡ್ ಅನ್ನು ಸೆರೆಹಿಡಿಯುತ್ತದೆ, ಇದು ಎತ್ತರದ ಮೊನಚಾದ ಹಲ್ಲುಗಳಿಂದ ವ್ಯಕ್ತವಾಗುತ್ತದೆ.
ಎಕ್ಸ್-ರೇ ಪರೀಕ್ಷೆ ಮತ್ತು ಎಲೆಕ್ಟ್ರೋಕಾರ್ಡಿಯೋಗ್ರಾಮ್ ಮೂಲಕ ಬಲ ಕುಹರದ ವೈಫಲ್ಯದ ಚಿಹ್ನೆಗಳನ್ನು ಸ್ಪಷ್ಟವಾಗಿ ಗುರುತಿಸಲಾಗುತ್ತದೆ. ಈ ರೀತಿಯ ಹೃದಯ ರೋಗಶಾಸ್ತ್ರದ ಅಂತಿಮ ಹಂತವು ದೇಹದ ಬಳಲಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ರಕ್ತದಲ್ಲಿನ ಪ್ರೋಟೀನ್ ಮಟ್ಟದಲ್ಲಿನ ಇಳಿಕೆ ಮತ್ತು ಮಾನವ ದೇಹದಲ್ಲಿ ಉಪ್ಪು ಸಮತೋಲನದ ಉಲ್ಲಂಘನೆ.
ಎಡ ಕುಹರದ ವೈಫಲ್ಯ ಮತ್ತು ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದ ಚಿಹ್ನೆಗಳು
ಪ್ರತಿಯಾಗಿ, ಹೆಮೊಡೈನಮಿಕ್ಸ್ನೊಂದಿಗೆ ತೀವ್ರವಾದ ಎಡ ಕುಹರದ ವೈಫಲ್ಯದ ಉಪಸ್ಥಿತಿಯು ಈ ಕೆಳಗಿನ ಹಲವಾರು ಚಿಹ್ನೆಗಳಿಂದ ಸಾಕ್ಷಿಯಾಗಿದೆ:

ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದ ಹಲವಾರು ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳಿವೆ, ಅವುಗಳೆಂದರೆ:
- ರೋಗಿಯ ರಕ್ತದೊತ್ತಡವು 90-80 ಎಂಎಂ ಎಚ್ಜಿ ಮೌಲ್ಯಗಳಿಗೆ ಇಳಿಯುತ್ತದೆ. ಕಲೆ. ಮತ್ತು ಇನ್ನೂ ಕಡಿಮೆ. ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ, ಆಘಾತದ ಸಂಕೇತವು ದರದಲ್ಲಿ 30 ಎಂಎಂ ಎಚ್ಜಿ ಇಳಿಕೆಯಾಗಿದೆ. ಕಲೆ. ದೈನಂದಿನ ವೈಯಕ್ತಿಕ ಮಟ್ಟದಿಂದ.
- ನಾಡಿ ಒತ್ತಡದಲ್ಲಿ ಇಳಿಕೆ - 25-20 mm Hg ಗಿಂತ ಕಡಿಮೆ. ಕಲೆ.
- ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದ ಅನುಮಾನವು ಚರ್ಮದ ಪಲ್ಲರ್ ಮತ್ತು ಅದರ ಶೀತವನ್ನು ಉಂಟುಮಾಡಬೇಕು. ಈ ಅಭಿವ್ಯಕ್ತಿಗಳು ದೇಹದ ಅಂಗಾಂಶಗಳಲ್ಲಿ ರಕ್ತದ ಮೈಕ್ರೊ ಸರ್ಕ್ಯುಲೇಷನ್ ಉಲ್ಲಂಘನೆಯನ್ನು ಸೂಚಿಸುತ್ತವೆ.
ರೋಗಶಾಸ್ತ್ರದ ಮೇಲಿನ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಯೊಂದಿಗೆ, ತಜ್ಞರ ಆಗಮನದ ಮೊದಲು ಹಲವಾರು ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ತೀವ್ರ ಹೃದಯಾಘಾತಕ್ಕೆ ಪ್ರಥಮ ಚಿಕಿತ್ಸೆ (ಸ್ಟ್ರೋಕ್, ಹೃದಯಾಘಾತ, ಇತ್ಯಾದಿ) ಗುರಿಯನ್ನು ಹೊಂದಿರಬೇಕು:
- ತಾಜಾ ಗಾಳಿಗೆ ಪ್ರವೇಶವನ್ನು ಆಯೋಜಿಸಿ;
- ರೋಗಿಯ ಸಮತಲ ಸ್ಥಾನವನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ (ಅವನು ಎಡ ಕುಹರದ ವೈಫಲ್ಯದ ಚಿಹ್ನೆಗಳನ್ನು ಹೊಂದಿಲ್ಲದಿದ್ದರೆ);
- ನೋವು ನಿವಾರಕ ಕ್ರಿಯೆಗಳನ್ನು ಮಾಡಿ.
ತೀವ್ರ ಹೃದಯ ವೈಫಲ್ಯದ ಚಿಕಿತ್ಸೆ
ಹೃದಯ ವೈಫಲ್ಯದ ಚಿಕಿತ್ಸೆಯು ಪ್ರಾಥಮಿಕವಾಗಿ ಗುರಿಯನ್ನು ಹೊಂದಿರುವ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ:
- ಹೃದಯ ಸ್ನಾಯುವಿನ ಓವರ್ಲೋಡ್ ಅನ್ನು ನಿವಾರಿಸಿ - ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಹೃದಯ ಬಡಿತವನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಔಷಧಿಗಳ ಬಳಕೆಯಿಂದ ಈ ಅಳತೆಯನ್ನು ಸಾಧಿಸಲಾಗುತ್ತದೆ;
- ರೋಗಶಾಸ್ತ್ರದ ರೋಗಲಕ್ಷಣಗಳನ್ನು ನಿಲ್ಲಿಸಿ (ಚಿಕಿತ್ಸಕ ಕ್ರಮಗಳು ನೋವಿನ ಅಭಿವ್ಯಕ್ತಿಗಳ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ).
ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ಪರಿಣಾಮವಾಗಿ AHF ಅಭಿವೃದ್ಧಿಗೊಂಡಿದ್ದರೆ, ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಪರಿಧಮನಿಯ ಹರಿವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಅವಶ್ಯಕ. ನಿಯಮದಂತೆ, ಹೃದಯಾಘಾತವು ಹೃದಯವನ್ನು ಪೋಷಿಸುವ ಅಪಧಮನಿಯ ಥ್ರಂಬೋಸಿಸ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಥ್ರಂಬಸ್ನ ನಿರ್ಮೂಲನೆಯು ರಕ್ತನಾಳದ ಪೇಟೆನ್ಸಿಯನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಪುನಃಸ್ಥಾಪಿಸಲು ಮತ್ತು ರೋಗಿಯ ಸ್ಥಿತಿಯನ್ನು ಸ್ಥಿರಗೊಳಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಈ ಸಂದರ್ಭದಲ್ಲಿ ಅತ್ಯಂತ ಜನಪ್ರಿಯ ತಂತ್ರವೆಂದರೆ ಥ್ರಂಬೋಲಿಸಿಸ್, ಆದರೆ ಹೃದಯಾಘಾತದ ಪ್ರಾರಂಭದಿಂದ ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಕಾರ್ಯವಿಧಾನವನ್ನು ಕೈಗೊಳ್ಳಬೇಕು, ಆದರೆ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ ಇನ್ನೂ "ತಾಜಾ" ಆಗಿರುತ್ತದೆ. ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಪ್ರಥಮ ಚಿಕಿತ್ಸೆಯು ಔಷಧಿಗಳ (ಥ್ರಂಬೋಲಿಟಿಕ್ಸ್) ಬಳಕೆಯನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ, ಅದರ ಕ್ರಿಯೆಯು ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆಯನ್ನು ಕರಗಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿದೆ. ಔಷಧಿಗಳನ್ನು ಅಭಿದಮನಿ ಮೂಲಕ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ, ದೇಹಕ್ಕೆ ಅವುಗಳ ಪ್ರವೇಶದ ದರವನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ನಿಯಂತ್ರಿಸಲಾಗುತ್ತದೆ.
ದಟ್ಟಣೆಯ ಹಿಮೋಡೈನಾಮಿಕ್ಸ್ನೊಂದಿಗೆ ತೀವ್ರವಾದ ವೈಫಲ್ಯದ (ಬಲ ಕುಹರದ) ಚಿಕಿತ್ಸೆಯು ಅದಕ್ಕೆ ಕಾರಣವಾದ ಕಾರಣಗಳ ನಿರ್ಮೂಲನೆಯನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ - ಸ್ಥಿತಿ ಅಸ್ತಮಾ, ಶ್ವಾಸಕೋಶದ ಅಪಧಮನಿಯಲ್ಲಿ ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ, ಇತ್ಯಾದಿ. ಮೇಲಿನ ಕ್ರಮಗಳ ಜೊತೆಯಲ್ಲಿ, ಕ್ಯಾತಿಟರ್ ಮೂಲಕ ಆಮ್ಲಜನಕವನ್ನು ಉಸಿರಾಡಲಾಗುತ್ತದೆ.
ಇದು ನಾರ್ಕೋಟಿಕ್ ನೋವು ನಿವಾರಕಗಳಿಂದ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ, ಉದಾಹರಣೆಗೆ, "ಮಾರ್ಫಿನ್", ಇದು ಉಸಿರಾಟದ ಸ್ನಾಯುಗಳ ಕೆಲಸವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಹೃದಯದ ಮೇಲೆ ಭಾರವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಎಡ ಕುಹರದ ವೈಫಲ್ಯದ ರೋಗಲಕ್ಷಣಗಳ ನಿರ್ಮೂಲನೆ
ಪಲ್ಮನರಿ ಪರಿಚಲನೆಯಲ್ಲಿ ರಕ್ತದ ನಿಶ್ಚಲತೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಪಲ್ಮನರಿ ಎಡಿಮಾದಂತಹ ಗಂಭೀರ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅಂತಹ ಉಲ್ಲಂಘನೆಗಳೊಂದಿಗೆ, ರೋಗಿಗಳಿಗೆ "ನೈಟ್ರೋಗ್ಲಿಸರಿನ್" ಪರಿಚಯವನ್ನು ಅಭಿದಮನಿ ಮೂಲಕ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ರಕ್ತ ಕಟ್ಟಿದ ಹಿಮೋಡೈನಮಿಕ್ಸ್ನೊಂದಿಗೆ ತೀವ್ರವಾದ ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತದೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟರೆ, "ಡೊಬುಟಮೈನ್" ಅಥವಾ "ನೊರ್ಪೈನ್ಫ್ರಿನ್" ನ ಆಡಳಿತವನ್ನು ಅಭಿದಮನಿ ಮೂಲಕ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಈ ಔಷಧಿಗಳನ್ನು ಸಂಯೋಜನೆಯಲ್ಲಿ ಸಂಯೋಜಿಸುವುದು ಅಸಾಮಾನ್ಯವೇನಲ್ಲ.
ಫೋಮ್ನ ನಾಶವನ್ನು ಖಾತ್ರಿಪಡಿಸುವ ವಿಧಾನಗಳ ಸಹಾಯದಿಂದ ಫೋಮಿಂಗ್ ಅನ್ನು ನಿಲ್ಲಿಸಲಾಗುತ್ತದೆ.
ಹಿಮೋಡೈನಮಿಕ್ಸ್ ಅನ್ನು ಸ್ಥಿರಗೊಳಿಸಿದರೆ, ಆದರೆ ಶ್ವಾಸಕೋಶದ ಎಡಿಮಾದ ಚಿಹ್ನೆಗಳು ಮುಂದುವರಿದರೆ, ರೋಗಿಗೆ ಗ್ಲುಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಪ್ರಥಮ ಚಿಕಿತ್ಸೆಯು ಮೆಂಬರೇನ್ ಪ್ರವೇಶಸಾಧ್ಯತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತಕ್ಕೆ ಚಿಕಿತ್ಸೆಯು ಹೃದಯದ ಉತ್ಪಾದನೆಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ರಕ್ತ ಕಟ್ಟಿ ಹೃದಯ ಸ್ಥಂಭನದ ಅಭಿವ್ಯಕ್ತಿಗಳ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಇದು ಪ್ಲಾಸ್ಮಾ ಬದಲಿಗಳ ಪರಿಚಯವನ್ನು ಒಳಗೊಂಡಿದೆ. ಈ ವಿಧಾನವನ್ನು ಹೃದಯ ಬಡಿತ, ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಉಸಿರಾಟದ ನಿಯಂತ್ರಣದಲ್ಲಿ ಮಾತ್ರ ನಡೆಸಲಾಗುತ್ತದೆ. ತೀವ್ರವಾದ ಹೃದ್ರೋಗದ ಪ್ರಾರಂಭವಾಗುವ ಮೊದಲು ದ್ರವದ ದೊಡ್ಡ ನಷ್ಟವಾಗಿದ್ದರೆ, ಸೋಡಿಯಂ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
ರೋಗಶಾಸ್ತ್ರದ ರೋಗಲಕ್ಷಣಗಳ ನಿರ್ಮೂಲನೆಯು ಪ್ರಾಥಮಿಕವಾಗಿ ಔಷಧಿಗಳ ಬಳಕೆಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ, ಆದಾಗ್ಯೂ, ತೆಗೆದುಕೊಂಡ ಕ್ರಮಗಳು ಅಪೇಕ್ಷಿತ ಪರಿಣಾಮಕ್ಕೆ ಕಾರಣವಾಗದಿದ್ದರೆ, ನೀವು ಸರಿಯಾದ ಮಾರ್ಗವನ್ನು ಬಳಸಬಹುದು - ಟೂರ್ನಿಕೆಟ್ಗಳನ್ನು ಅನ್ವಯಿಸುವ ಮೂಲಕ ಹಿಮೋಡೈನಮಿಕ್ ಇಳಿಸುವಿಕೆಯನ್ನು ನಿರ್ವಹಿಸಲು ಅಂಗಗಳ ಸಿರೆಗಳು.
ಸಂಪ್ರದಾಯವಾದಿ ಔಷಧವು ಶಕ್ತಿಯಿಲ್ಲದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಆಶ್ರಯಿಸಿ. ಈ ರೀತಿಯಾಗಿ, ಅಪಧಮನಿಗಳ ತಡೆಗಟ್ಟುವಿಕೆ, ಹೃದಯ ಕವಾಟಗಳ ಬದಲಾವಣೆಗೆ ಸಂಬಂಧಿಸಿದ ಸಮಸ್ಯೆಗಳನ್ನು ತೆಗೆದುಹಾಕಲಾಗುತ್ತದೆ. ಪೇಸ್ಮೇಕರ್ ಅಥವಾ ಡಿಫಿಬ್ರಿಲೇಟರ್ ಅನ್ನು ಸ್ಥಾಪಿಸುವುದು ಹೃದಯ ಬಡಿತವನ್ನು ಸ್ಥಿರಗೊಳಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ತಡೆಗಟ್ಟುವಿಕೆ
ರೋಗಶಾಸ್ತ್ರದ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಗಟ್ಟಲು ಉತ್ತಮ ಮಾರ್ಗವೆಂದರೆ ಸರಳ ನಿಯಮಗಳನ್ನು ಅನುಸರಿಸುವುದು, ಅವುಗಳೆಂದರೆ, ಆರೋಗ್ಯಕರ ಜೀವನಶೈಲಿಯನ್ನು ಮುನ್ನಡೆಸುವುದು, ಧೂಮಪಾನವನ್ನು ತ್ಯಜಿಸುವುದು ಮತ್ತು ಅತಿಯಾದ ಮದ್ಯಪಾನವನ್ನು ನಿಲ್ಲಿಸುವುದು ಮತ್ತು ನಿಯತಕಾಲಿಕವಾಗಿ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಗಳನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು. ಆದಾಗ್ಯೂ, ರೋಗವು ಸ್ವತಃ ಅನುಭವಿಸಿದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ದೈನಂದಿನ ಜೀವನದಲ್ಲಿ ಒಂದು ನಿರ್ದಿಷ್ಟ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಅನುಸರಿಸಬೇಕು.

ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಿಗಳು ತಮ್ಮ ತೂಕವನ್ನು ನಿಕಟವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು. ಹೆಚ್ಚುವರಿ ಪೌಂಡ್ಗಳು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳ ಮತ್ತು ನಾಳಗಳ ಮೇಲೆ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಪ್ಲೇಕ್ಗಳ ರಚನೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ ಮತ್ತು ಇದು ಅಧಿಕ ರಕ್ತದೊತ್ತಡವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ. ಸಾಮಾನ್ಯ ದೈಹಿಕ ಸ್ಥಿತಿಯನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಒಂದು ಪ್ರಮುಖ ಸ್ಥಿತಿಯು ಪೌಷ್ಟಿಕಾಂಶದಲ್ಲಿ ವಿಶೇಷ ಆಹಾರದ ಆಚರಣೆಯಾಗಿದೆ. ದೇಹಕ್ಕೆ ಉಪ್ಪು ಸೇವನೆಯನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ನಿಯಂತ್ರಿಸುವುದು ಅವಶ್ಯಕ, ಅದರಲ್ಲಿ ಹೆಚ್ಚಿನವು ಆರೋಗ್ಯದ ಮೇಲೆ ಕೆಟ್ಟ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ - ಇದು ದ್ರವದ ಧಾರಣವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ, ಎಡಿಮಾ ರೂಪುಗೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಹೃದಯದ ಮೇಲೆ ಹೊರೆ ಹೆಚ್ಚಾಗುತ್ತದೆ.
ದೈಹಿಕ ವ್ಯಾಯಾಮಗಳನ್ನು ನಿರ್ವಹಿಸಲು, ಸ್ನಾಯುಗಳು ಮತ್ತು ಕೀಲುಗಳಿಗೆ ಹೊರೆ ನೀಡಲು ಇದು ಉಪಯುಕ್ತವಾಗಿದೆ, ಆದಾಗ್ಯೂ, ಕ್ರೀಡೆಗಳು ದೇಹದ ಓವರ್ಲೋಡ್ಗೆ ಕಾರಣವಾಗಬಾರದು. ವ್ಯಾಯಾಮದ ಒಂದು ಸೆಟ್ ಅನ್ನು ವೈದ್ಯರೊಂದಿಗೆ ಒಪ್ಪಿಕೊಳ್ಳಬೇಕು. ಆಗಾಗ್ಗೆ ತಾಜಾ ಗಾಳಿಯಲ್ಲಿ ಇರುವುದು ಮುಖ್ಯ, ಸಾಕಷ್ಟು ನಿದ್ರೆ ಪಡೆಯಿರಿ, ಒತ್ತಡ ಮತ್ತು ಮಾನಸಿಕ ಒತ್ತಡವನ್ನು ತಪ್ಪಿಸಿ.
ಮೇಲಿನ ಎಲ್ಲವನ್ನೂ ಸಂಕ್ಷಿಪ್ತವಾಗಿ ಹೇಳುವುದಾದರೆ, ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವು ಸಾಮಾನ್ಯವಾಗಿ ಸಾವಿಗೆ ಕಾರಣವಾಗುವ ರೋಗಶಾಸ್ತ್ರವಾಗಿದೆ ಎಂದು ಗಮನಿಸಬಹುದು. ರೋಗವು ನಿಯಮದಂತೆ, ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯ ಇತರ ನೋವಿನ ಪರಿಸ್ಥಿತಿಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ ಮತ್ತು ಸ್ಟ್ರೋಕ್, ಕಾರ್ಡಿಯೋಜೆನಿಕ್ ಆಘಾತ, ಪಲ್ಮನರಿ ಎಡಿಮಾ, ಇತ್ಯಾದಿ ಸೇರಿದಂತೆ ವಿವಿಧ ತೊಡಕುಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯವನ್ನು ಗುರುತಿಸುವ ಚಿಹ್ನೆಗಳು ಇವೆ. ರೋಗಲಕ್ಷಣಗಳು ಸಾವಿನ ಮೊದಲು ಸೂಕ್ಷ್ಮವಾಗಿರಬಹುದು, ಆದ್ದರಿಂದ ತಜ್ಞರಿಗೆ ಪ್ರಮುಖ ಕಾರ್ಯವೆಂದರೆ ರೋಗಿಯ ಎಲ್ಲಾ ದೂರುಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ತಕ್ಷಣದ ಸ್ಕ್ರೀನಿಂಗ್ ನಡೆಸುವುದು.
