Voodihaige küsib aeg-ajalt juua. Kehatemperatuuri tõus ja langus
Meie ajal pole kombeks surmast kõva häälega rääkida. See on väga valus teema ja see ei sobi nõrganärvilistele. Kuid on aegu, kus teadmisest on palju kasu, eriti kui kodus on vähihaige või voodihaige inimene. See aitab ju vaimselt valmistuda vältimatuks lõpuks ja märgata õigel ajal toimuvaid muutusi. Arutleme koos patsiendi surmanähtude üle ja pöörame tähelepanu nende põhijoontele.
Enamasti liigitatakse peatse surma tunnused esmasteks ja sekundaarseteks. Mõned arenevad teiste tagajärjel. On loogiline, et kui inimene hakkas rohkem magama, siis ta sööb vähem jne. Me kaalume neid kõiki. Kuid juhtumid võivad olla erinevad ja erandid reeglitest on vastuvõetavad. Sama, mis tavaliste keskmise ellujäämise variandid isegi sümbioosi korral kohutavad märgid muutused patsiendi seisundis. See on omamoodi ime, mis juhtub vähemalt kord sajandis.
Millised on surma märgid?
Une- ja ärkveloleku mustrite muutmine
arutades, esialgsed märgid surma lähenedes nõustuvad arstid, et patsiendil on järjest vähem aega ärkvel olla. Ta on sagedamini sukeldunud pealiskaudsesse unne ja tundub, et ta uinub. See säästab väärtuslikku energiat ja tunnete vähem valu. Viimane taandub tagaplaanile, muutudes justkui taustaks. Loomulikult kannatab emotsionaalne pool kõvasti. Tunnete väljendamise vähesus, eraldatus iseendas, soov rohkem vaikida kui rääkida, jätavad suhetesse teistega jälje. Puudub soov küsida ja vastata mingeid küsimusi, tunda huvi igapäevaelu ja ümbritsevate inimeste vastu.
Selle tulemusena muutuvad patsiendid kaugelearenenud juhtudel apaatseks ja irduvad. Nad magavad peaaegu 20 tundi päevas, kui puudub äge valu ja tugev häirivad tegurid. Kahjuks ähvardab selline tasakaalustamatus stagnatsiooniprotsesside, vaimsete probleemidega ja kiirendab surma.
paistetus
Turse ilmub alajäsemetele
Väga usaldusväärsed märgid surm on turse ja täppide olemasolu jalgadel, kätel. Tegemist on neerude talitlushäirega ja vereringe. Esimesel juhul, onkoloogia korral, ei ole neerudel aega toksiinidega toime tulla ja nad mürgitavad keha. Samal ajal nad rikuvad metaboolsed protsessid, veri jaotub veresoontes ebaühtlaselt, moodustades täppidega alasid. Ega asjata öeldakse, et kui sellised märgid tekivad, siis me räägime jäsemete täieliku düsfunktsiooniga.
Kuulmis-, nägemis-, tajuprobleemid
Esimesed surmamärgid on muutused kuulmises, nägemises ja normaalne tunneümberringi toimumas. Sellised muutused võivad olla tugeva valu, onkoloogiliste kahjustuste, vere stagnatsiooni või kudede surma taustal. Sageli võib enne surma täheldada pupillidega nähtust. Silma rõhk langeb ja on näha, kuidas pupill sellele vajutades deformeerub nagu kassil.
Kuulmine on kõik suhteline. Ta saab taastuda viimased päevad elu või isegi eskaleeruda, kuid see on juba suurem piin.
Vähenenud toiduvajadus

Söögiisu ja tundlikkuse halvenemine – peatse surma tunnused
Kui vähihaige on kodus, märkavad kõik lähedased surma märke. Ta keeldub järk-järgult toidust. Esiteks vähendatakse annust taldrikult veerand taldrikule ja seejärel kaob järk-järgult neelamisrefleks. Toitumine on vajalik süstla või toru kaudu. Pooltel juhtudel on glükoosi- ja vitamiiniteraapiaga süsteem ühendatud. Kuid sellise toetuse tõhusus on väga madal. Keha püüab ära kasutada oma rasvavarusid ja minimeerida jäätmeid. Sellest tulenevalt halveneb patsiendi üldine seisund, ilmneb unisus ja õhupuudus.
Urineerimishäired ja probleemid loomulike vajadustega
Arvatakse, et ka probleemid tualetis käimisega annavad märku lähenevast surmast. Ükskõik kui naeruväärne see ka ei tunduks, kuid tegelikult on selles täiesti loogiline ahel. Kui roojamist ei tehta iga kahe päeva tagant või sellise regulaarsusega, millega inimene on harjunud, siis väljaheide koguneda soolestikku. Isegi kivid võivad tekkida. Selle tulemusena imenduvad neist toksiinid, mis mürgitavad tõsiselt keha ja vähendavad selle jõudlust.
Urineerimisega umbes sama lugu. Neerud on raskem töötada. Nad eritavad üha vähem vedelikku ja selle tulemusena väljub uriin küllastunud. Sellel on kõrge hapete kontsentratsioon ja täheldatakse isegi verd. Leevenduseks võib paigaldada kateetri, kuid see pole üldisel taustal imerohi. ebameeldivad tagajärjed voodihaige jaoks.
Probleemid termoregulatsiooniga

Nõrkus on märk peatsest surmast
Loomulikud märgid enne patsiendi surma on termoregulatsiooni ja agoonia rikkumine. Jäsemed hakkavad väga külmetama. Eriti kui patsiendil on halvatus, siis võib isegi rääkida haiguse kulgemisest. Vereringe ring väheneb. Keha võitleb elu eest ja püüab säilitada põhiorganite töövõimet, jättes sellega jäsemed ilma. Nad võivad muutuda kahvatuks ja isegi tsüanootiliseks muutuda venoossete laikudega.
Keha nõrkus
märgid peatset surma igaüks võib olenevalt olukorrast olla erinev. Kuid sagedamini on see umbes suur nõrkus, kaalulangus ja üldine väsimus. Tekib isoleerituse periood, mis süveneb sisemised protsessid mürgistus ja nekroos. Patsient ei saa loomulike vajaduste jaoks isegi kätt tõsta ega pardil seista. Urineerimis- ja roojamisprotsess võib toimuda spontaanselt ja isegi alateadlikult.
Pilvine meel
Paljud näevad eelseisva surma märke patsiendi normaalse reaktsiooni kadumises maailm. Ta võib muutuda agressiivseks, närviliseks või vastupidi – väga passiivseks. Mälu kaob ja sellel alusel võivad tekkida hirmuhood. Patsient ei saa kohe aru, mis toimub ja kes on läheduses. Ajus surevad mõtlemise eest vastutavad piirkonnad. Ja seal võib olla ilmne ebapiisavus.
Predagoonia
See on kõigi organismi elutähtsate süsteemide kaitsereaktsioon. Sageli väljendub see stuupori või kooma tekkes. Regressioon mängib võtmerolli närvisüsteem mis kutsub tulevikus:
- vähenenud ainevahetus
- kopsude ebapiisav ventilatsioon hingamispuudulikkuse või vahelduva kiire hingamise ja peatamisega
- tõsine koekahjustus
Agoonia

Agoonia on iseloomulik inimese elu viimastele minutitele
Agoniat nimetatakse tavaliselt patsiendi seisundi selgeks paranemiseks kehas toimuvate hävitavate protsesside taustal. Tegelikult on see viimane pingutus, et säilitada eksistentsi jätkumiseks vajalikud funktsioonid. Võib märkida:
- paranenud kuulmine ja nägemine
- hingamisrütmi reguleerimine
- südamelöökide normaliseerumine
- patsiendi teadvuse taastumine
- lihaste aktiivsus krampide tüübi järgi
- vähenenud valutundlikkus
Agoonia võib kesta mõnest minutist kuni tunnini. Tavaliselt näib ta ennustavat kliiniline surm kui aju on veel elus ja hapniku voolamine kudedesse lakkab.
Need on tüüpilised surmanähud voodihaigetel. Kuid ärge keskenduge neile liiga palju. Lõppude lõpuks võib asjal olla ka teine pool. Juhtub, et üks või kaks neist tunnustest on lihtsalt haiguse tagajärg, kuid õige hoolduse korral on need üsna pöörduvad. Isegi lootusetult voodihaigel patsiendil ei pruugi kõiki neid märke enne surma esineda. Ja see ei ole näitaja. Seega on raske rääkida kohustuslikest, nagu ka surmaotsustest.
Sellest artiklist saate teada:
Miks vanur keeldub söömast?
Millised on vanemas eas mittesöömise tagajärjed?
Millise arsti poole pöörduda, et selgitada välja toidust keeldumise põhjus
Kuidas aidata vanematel inimestel söögiisu parandada
Kuidas toita voodipatsienti, kui ta keeldub söömast
Tervel inimesel, olenemata vanusest, on normaalne isu. Erinevatel põhjustel, mitte alati patoloogiline võib viia selle vähenemiseni. See võib olla ka ajutine isu vähenemine, mis ei nõua erilist tähelepanu, kuid kahjuks on see väga sageli sümptom tõsisest ja mõnikord ohtlik haigus. Seega, kui eakas keeldub söömast, ei tohiks kohe kõike tema vanusele omistada. seda tõsine sündmus mure pärast.
Miks vanur keeldub söömast?


Söögiisu vähenemine või täielik puudumine eakatel inimestel võib olla põhjustatud järgmistest põhjustest:
seedetrakti patoloogia (GIT);
endokriinsed haigused;
onkoloogia;
seniilne dementsus, vaimsed häired;
ägedad nakkushaigused;
emotsionaalse või psühholoogilise trauma tagajärjed;
ravimite kõrvaltoimed;
halvad harjumused (suitsetamine, alkoholi kuritarvitamine);
hingamisteede haigused ägedas vormis;
vale toitumine.
Kõik teavad, et lisaks rasvadele, valkudele ja süsivesikutele, mis aitavad elundeid ehitada ja neid energiaga varustada, saab organism toiduga kaasa ka mikroelemente ja vitamiine, mida ta vajab normaalseks eluks. Täielik söömisest keeldumine alatoitumus võib põhjustada tõsiseid tagajärgi.
Täheldatakse, et kui voodihaige ei söö pikka aega, väheneb tema paranemise võimalus hüppeliselt.
Väga kaotusseisund või järsk langus Söögiisu on reeglina paljude haiguste, sealhulgas järgmiste haiguste sümptom:
-
pankreatiit;
Kopsupõletik;
Onkoloogia.
Stomatiit;
Kui leiab kinnitust, et see või teine haigus on muutunud söögiisu halvenemise põhjuseks, peate viivitamatult konsulteerima arstiga ja alustama ravi tema järelevalve all.
Eakate alatoitluse tagajärjed


Esimese asjana hakkab silma, kui eakas keeldub söömast, on kaalulangus ja kurnatus. Sellistel juhtudel toidavad arstid voodihaiget kunstlikult toitainesegudega. See ei saa aga probleemi põhimõtteliselt lahendada. Vanainimese kehakaal, kuigi mitte nii kiiresti, siiski väheneb.
Kaalulangus vaeguse või täielik puudumine toit toob omakorda kaasa ainevahetuse aeglustumise edasi raku tase ja düstroofsed muutused elundites. Füüsiline aktiivsus kurnab kiiresti eaka keha, kellel on pidevalt energiapuudus. Sellest ei piisa isegi soojendamiseks enda keha. Lõpuks kaob isu täielikult ja vanamees lõpetab joomise.
Alatoitluse ja kaalulanguse korral ei tule kõhunääre koormusega toime ega suuda toota piisav insuliini, mis põhjustab hüperglükeemiat.
Pealegi, luu struktuurid hakkavad nahale rohkem survet avaldama, mis põhjustab vereringe rikkumist ja suurendab lamatiste tekke kiirust.
Sel juhul peab eakas inimene, et kaal uuesti tõusta ja normaliseeruda, sööma rangelt järgides spetsiaalseid dieete, mis võimaldavad organismil järk-järgult tõsta ainete omastamisvõimet. seda Pikad protseduurid nõuab patsiendilt palju pingutusi. Ja igal patsiendil ei ole olenevalt tema seisundi tõsidusest piisavalt aega ja kehavõimet täielikuks taastumiseks.
Millise arsti poole peaks pöörduma, kui eakas keeldub söömast


Eakatele patsientidele osutatavat arstiabi saab tõhusaks pidada alles siis, kui probleemi põhjus on kõrvaldatud. Allpool on lühike nimekiri haigused, mis põhjustavad eakatel isukaotust, samuti nimekiri spetsialistidest, kellega tuleks igal konkreetsel juhul ühendust võtta.
Seedetrakti haigused (näiteks düsbakterioos, peptiline haavand, gastriit, kõhunäärme või sapipõie põletik, soolesulgus ja teised). Sellisel juhul peaksite pöörduma üldarsti, gastroenteroloogi või hepatoloogi poole. Vaja võib minna ka kirurgilist abi.
Kell diabeet, haigused kilpnääre ja muud kehad endokriinsüsteem peate abi otsima endokrinoloogilt. Spetsialist määrab vajaliku ravi ja koostab individuaalse dieedi.
Kell onkoloogilised patoloogiad, reeglina kasutatakse kirurgilist sekkumist koos kiiritus- ja keemiaraviga. Patsient peab olema onkoloogi järelevalve all.
Ägedatel juhtudel sooleinfektsioonid nagu salmonelloos, düsenteeria, toidumürgitus Stafülokokid kasutavad tavaliselt antibiootikume. Ravi võib määrata nakkushaiguste spetsialist.
Ravi depressiooni, psüühikahäirete, samuti söögiisu vähenemise tõttu halvad harjumused kaasatud vastavalt psühholoogid, psühhiaatrid ja narkoloogid.
Kuidas parandada eaka inimese söögiisu


Eakad inimesed keelduvad sageli söömast. Ja selle põhjuseks võib olla tavaline usaldamatus. Kui vana mees püüab toita mitte väga lähedalt või isegi täielikult võõras Tõenäoliselt ta ei söö.
Sel juhul tuleb jälgida, et eakat toidaks mõni sugulane või sõber, keda ta usaldab. Oluline on luua patsiendiga kontakt, püüda talle selgitada, mis juhtub, kui ta jätkab joomisest ja söömisest keeldumist.
Kui vanameest ei õnnestu veenda, kutsuge arst, et ta kirjutaks välja närvihäireid neutraliseerivad psühhotroopsed ravimid.
Kui põhjus, miks eakas keeldub söömast, on psüühikahäire, siis pärast selliste ravimite võtmist taastub patsientide isu kiiresti.
Kui põhjuseks ei ole närvivapustus, vaid selle põhjuseks on kõrge vanus, on vaja süstida 4-8 ühikut insuliini. See ravim stimuleerib söögiisu.
Kui pärast seda vanamees sööma ei hakka, määratakse tema elu säilitamiseks intravenoosselt 20–40 milliliitrit glükoosi.
Pidage meeles, et patsienti ei saa sunniviisiliselt toita. Igal juhul peate leidma põhjuse, miks eakas keeldub söömast.
Kui eaka inimese söögiisu ei ole siiski võimalik kahe-kolme päeva jooksul taastada, tuleb manustada lahuseid parenteraalne toitumine: "Aminoven", "Glutargin", "Infezol", "Nutriflex".
Söögiisu suurendamise meetodeid tuntakse ja kasutatakse edukalt õendusabikeskustes ja mõnes intensiivravi osakonnad. Esimene on suurendada portsjonit iga päev ühe kuni kahe lusika võrra. Teine on sissejuhatus janu ergutavate toitude, näiteks hapukurgi, menüüsse. Päevas tarbitava vee koguse suurendamine kutsub esile söögiisu. Teist meetodit saab kasutada juhul, kui patsiendil pole erilisi toitumispiiranguid ja ta joob samal ajal vähe.
Mõned patsiendid, kes unistavad oma lemmikroast, stimuleerivad ise isu suurenemist, seega proovige vanurilt sagedamini küsida, mida ta süüa tahaks. Ärge toidake voodihaiget patsienti sunniviisiliselt, kui ta magab palju. Tõenäoliselt näitab see, et keha üritab jõudu taastada.
Sageli pärast tõsist mürgistust, samuti dehüdratsiooni korral ei ole patsientidel isu, kuid on tugev janu. Nad joovad vett ja ei söö midagi. Sellistel juhtudel ei tohiks te piirata inimest joomisega. Keha püüab end parandada. vee tasakaal. Kui janu väheneb, soovib patsient ise süüa.
Kuidas toita eakat voodipatsienti, kui ta keeldub söömast


Haiglas lamav patsient on pideva järelevalve all spetsialistide poolt, kes kontrollivad vere valkude taset ja suudavad õigeaegselt võtta meetmeid, et korraldada täiendavat toitumist valgusegudega ja varustada keha õige koguse veega. Kui aga eakas keeldub kodus olles söömast ja (või) joomast, tuleb koheselt arstiga nõu pidada.
Kui voodihaige joob rohkem kui viis liitrit vett päevas, võib ta oma keha kahjustada. Selline janu on seotud mingisuguse patoloogiaga ja seda tuleb kontrollida. Tavaliseks veekuluks loetakse üks kuni kolm liitrit päevas. Aga kui samal ajal eakal inimesel ei ole isu, on seegi põhjus arsti poole pöörduda. 
Kui patsient üldse ei söö ega joo, on võimalik toita teda ilma ebamugavusi tekitamata:
Sondi toitumine.
Vanainimesele sisestatakse nina kaudu toitmissond selliselt, et sond satub makku ja eakas hakkab segudena vajalikku toitu saama. See on kõige levinum viis, mis võib olla peamine.
Gastrostoomia.
Gastrostoomia on mao seinas olev avaus, millel on toitmissond, mis suhtleb väliskeskkonnaga. Paigaldatakse siis, kui sondi ei ole võimalik saada näiteks ninakäikude, hingetoru või söögitoru vigastuste või haiguste tõttu. Toitetorus on väike suurus. Asetage see perioodiks mitu kuud kuni üks aasta. Gastrostoomi kaudu saab eakat toita nii toitesegudega kui ka suppide ja vedelate teraviljadega.
parenteraalne toitumine.
Seda meetodit kasutatakse juhul, kui vanurit ei ole võimalik suu või sondi kaudu toita. Näiteks millal kirurgilised sekkumised mõjutades seedeelundkond(mao, soolestiku osa eemaldamine). Parenteraalne on patsiendi toitmine vedelate rasvade, aminohapete, vitamiinide ja elutähtsate mikroelementide segudega. Kompositsiooni manustatakse intravenoosselt. Rasvaemboolia vältimiseks juhitakse see kehasse tilguti kaudu. Sel juhul tuleks vajalike kalorite arvutus teha rangelt individuaalselt.

Seega, kui eakas keeldub täielikult või osaliselt toidust, tuleb talle anda arstiabi. Praegu välja töötatud ja rakendatud erinevaid viise patsiendi toitmine, kui ta üldse ei söö, ei joo või ei saa põhihaiguse tõttu tarbida nõutav summa kaloreid.
Meie pansionaatides oleme valmis pakkuma ainult parimat:
Magnetoteraapia
Meditatsioon
Eakate ööpäevaringne hooldus professionaalsete õdede poolt (kõik töötajad on Vene Föderatsiooni kodanikud).
5 toidukorda päevas täisväärtuslik ja dieet.
1-2-3-kohaline paigutus (lamavatele spetsiaalsetele mugavatele vooditele).
Igapäevane vaba aeg (mängud, raamatud, ristsõnad, jalutuskäigud).
Psühholoogide individuaaltöö: kunstiteraapia, muusikatunnid, modellindus.
Iganädalane läbivaatus spetsialiseerunud arstide poolt.
Mugav ja ohutud tingimused(mugav maamajad, kaunis loodus, puhas õhk).
Inimese elutee lõpeb tema surmaga. Selleks tuleb valmis olla, eriti kui peres on voodihaige. Märgid enne surma on iga inimese jaoks erinevad. Vaatluspraktika näitab aga, et numbrit on siiski võimalik eristada tavalised sümptomid mis ennustavad surma lähenemist. Mis on need märgid ja milleks tuleks valmistuda?
kes ennustavad surma lähenemist. Millised on need märgid ja milleks peaksite olema valmis?
Kuidas surev inimene end tunneb?
Voodihaige enne surma kogeb reeglina vaimset ängi. Terves vaimus on arusaam sellest, mida tuleb kogeda. Keha kogeb teatud füüsilised muutused, sellest ei saa mööda vaadata. Teisalt muutub ka emotsionaalne taust: meeleolu, vaimne ja psühholoogiline tasakaal.
Mõnel kaob huvi elu vastu, teised sulguvad täielikult endasse ja teised võivad langeda psühhoosiseisundisse. Varem või hiljem seisund halveneb, inimene tunneb, et on kaotamas oma eneseväärikust, mõtleb sagedamini kiirele ja kergele surmale, palub eutanaasiat. Neid muutusi on raske jälgida ilma ükskõiksuseta. Kuid peate sellega leppima või proovima olukorda ravimitega leevendada.
Surma lähenedes magab patsient üha rohkem, näidates üles apaatsust ümbritseva maailma suhtes. Viimastel hetkedel võib olukord järsult paraneda, asi jõuab selleni, et valetamine pikka aega patsient tahab voodist tõusta. See faas asendub järgneva keha lõdvestumisega koos kõigi kehasüsteemide aktiivsuse pöördumatu langusega ja selle elutähtsate funktsioonide nõrgenemisega.
Lamav patsient: 10 märki, et surm on lähedal
Elutsükli lõpus tunneb eakas või voodihaige end üha enam jõuetuse tõttu nõrgana ja väsinuna. Selle tulemusena on ta üha enam uneseisundis. See võib olla sügav või unine, mille kaudu kostub hääli ja tajutakse ümbritsevat reaalsust.
Surev inimene võib näha, kuulda, tunda ja tajuda asju, mida tegelikkuses ei eksisteeri, helisid. Selleks, et patsienti mitte häirida, ei tohiks te eitada. Võimalik on ka orientatsiooni kaotus ja segadus. Patsient sukeldub üha enam endasse ja kaotab huvi teda ümbritseva reaalsuse vastu.
Uriin tumeneb neerupuudulikkuse tõttu Pruun värv punaka varjundiga. Selle tulemusena ilmub turse. Patsiendi hingamine kiireneb, muutub katkendlikuks ja ebastabiilseks.
Kahvatu naha alla tekivad vereringe rikkumise tagajärjel tumedad “kõndivad” venoossed laigud, mis muudavad asukohta. Tavaliselt ilmuvad need kõigepealt jalgadele. Viimastel hetkedel külmetavad surija jäsemed seetõttu, et neist ülevoolav veri suunatakse ümber olulisematesse kehaosadesse.

Elu toetavate süsteemide rike
Eristama esmased märgid ilmumine esialgne etapp kehas surev inimene, ja sekundaarsed, annavad tunnistust pöördumatute protsesside arengust. Sümptomid võivad olla väline ilming või olla peidetud.
Seedetrakti häired
Kuidas voodihaige sellesse suhtub? Surmaeelsed märgid, mis on seotud isukaotuse ning tarbitud toidu laadi ja mahu muutumisega, ilmnevad väljaheitega seotud probleemidest. Kõige sagedamini tekib selle taustal kõhukinnisus.Patsiendil muutub soolte tühjendamine ilma lahtisti või klistiirita üha raskemaks.
Patsiendid veedavad oma elu viimased päevad toidust ja veest täielikult keeldudes. Te ei tohiks selle pärast liiga palju muretseda. Arvatakse, et dehüdratsioon organismis suurendab endorfiinide ja anesteetikumide sünteesi, mis teatud määral parandavad üldist heaolu.
Funktsionaalsed häired
Kuidas muutub patsientide seisund ja kuidas voodihaige sellele reageerib?Sfinkterite nõrgenemisega kaasnevad surmaeelsed nähud inimese viimastel elutundidel väljenduvad fekaali- ja kusepidamatusega. Sellistel juhtudel tuleb olla valmis teda tagama hügieenitingimused kasutades imavat aluspesu, mähkmeid või mähkmeid.
Isegi söögiisu korral on olukordi, kus patsient kaotab võime toitu alla neelata ning peagi ka vett ja sülge. See võib viia aspiratsioonini.
Kui väga kurnatud silmamunad tugevasti vajuda, ei suuda patsient silmalaugusid täielikult sulgeda. See mõjub ümbritsevatele masendavalt. Kui silmad on pidevalt avatud, tuleb sidekesta niisutada spetsiaalsed salvid või soolalahust.
Häiritud hingamine ja termoregulatsioon
Millised on nende muutuste sümptomid, kui patsient on voodihaige? Märgid enne surma nõrgestatud inimesel teadvuseta avalduvad terminaalse tahhüpnoega - sagedase taustal hingamisteede liigutused kuulda surmapõrinat. See on tingitud limaskesta sekretsiooni liikumisest suurtes bronhides, hingetorus ja neelus. Selline olukord on sureva inimese jaoks üsna tavaline ega põhjusta talle kannatusi. Kui patsient on võimalik külili panna, on vilistav hingamine vähem väljendunud.
Termoregulatsiooni eest vastutava ajupiirkonna surma algus väljendub patsiendi kehatemperatuuri hüpetes kriitilises vahemikus. Ta võib tunda kuumahoogusid ja äkilist külma. Jäsemed külmuvad, seejärel muudab nahk värvi.
Tee surmani
Enamik patsiente sureb vaikselt: kaotab järk-järgult teadvuse, unes, langeb koomasse. Mõnikord öeldakse selliste olukordade kohta, et patsient suri "tavalisel teel". On üldtunnustatud, et sel juhul tekivad pöördumatud neuroloogilised protsessid ilma oluliste kõrvalekalleteta.
Teine pilt on täheldatud agonaalses deliiriumis. Patsiendi liikumine surmani toimub sel juhul mööda "rasket teed". Märgid enne surma sellele teele asunud voodihaigel: psühhoosid koos liigse erutusega, ärevus, desorientatsioon ruumis ja ajas segaduse taustal. Kui samal ajal on ärkveloleku ja une tsüklite selge ümberpööramine, siis patsiendi perekonnale ja lähedastele võib see seisund olla äärmiselt raske.
Rahutusega deliirium muutub keeruliseks ärevuse, hirmutundega, sageli muutub vajaduseks kuhugi minna, joosta. Mõnikord on see kõne ärevus, mis väljendub alateadlikus sõnade voolus. Selles seisundis patsient saab teha ainult lihtsaid toiminguid, mõistmata täielikult, mida ta teeb, kuidas ja miks. Oskus loogiliselt arutleda on tema jaoks võimatu. Need nähtused on pöörduvad, kui selliste muutuste põhjus on õigeaegselt tuvastatud ja meditsiinilise sekkumisega peatatud.

Valu
Millised sümptomid ja nähud lamaval patsiendil enne surma viitavad füüsilistele kannatustele?
Reeglina suureneb kontrollimatu valu sureva inimese elu viimastel tundidel harva. Siiski on see siiski võimalik. Teadvuseta patsient ei saa teile sellest teada anda. Sellest hoolimata arvatakse, et valu toob sellistel juhtudel kaasa piinavaid kannatusi. Selle märgiks on tavaliselt pinges otsaesine ja sellele tekivad sügavad kortsud.
Kui teadvuseta patsiendi uurimisel eeldatakse valu tekkimist, määrab arst tavaliselt opioidid. Peaksite olema ettevaatlik, kuna need võivad koguneda ja aja jooksul teravdada niigi keerulist olukorda liigse erutuse ja krampide tekke tõttu.
Abi andmine
Voodihaige võib enne surma kogeda märkimisväärseid kannatusi.Võib saavutada füsioloogilise valu sümptomite leevendamise ravimteraapia. Patsiendi vaimsed kannatused ja psühholoogiline ebamugavustunne muutuvad reeglina probleemiks sureva inimese sugulastele ja lähedastele pereliikmetele.
Kogenud arst hindamisjärgus üldine seisund patsienti saab ära tunda esialgsed sümptomid kognitiivsete protsesside pöördumatud patoloogilised muutused. See on ennekõike: tähelepanu hajutamine, reaalsuse tajumine ja mõistmine, mõtlemise adekvaatsus otsuste tegemisel. Samuti võite märgata teadvuse afektiivse funktsiooni rikkumisi: emotsionaalne ja sensoorne taju, ellusuhtumine, indiviidi suhe ühiskonnaga.
Kannatuste leevendamise meetodite valik, võimaluste hindamise protsess ja võimalikud tulemused Patsiendi juuresolekul võib mõnel juhul see iseenesest olla kasulik terapeutiline aine. Selline lähenemine annab patsiendile võimaluse mõista, et ta tunneb talle kaasa, kuid teda tajutakse võimeka inimesena, kellel on hääle- ja valikuõigus. võimalikud viisid olukorra lahendamine.
Mõnel juhul on päev või kaks enne eeldatavat surma mõistlik lõpetada teatud ravimite võtmine: diureetikumid, antibiootikumid, vitamiinid, lahtistid, hormonaalsed ja hüpertensiivsed ravimid. Need ainult suurendavad kannatusi, tekitavad patsiendil ebamugavust. Valuvaigistid, krambivastased ja antiemeetikumid, rahustid tuleks jätta.
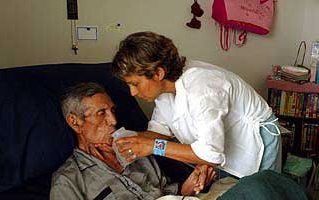
Suhtlemine sureva inimesega
Kuidas käituda lähedased, kelle peres on voodihaige?
Läheneva surma märgid võivad olla ilmsed või tingimuslikud. Kui negatiivseks prognoosiks on vähimadki eeldused, tuleks ette valmistuda halvimaks. Kuulatakse, küsitakse, püütakse mõista mitteverbaalne keel patsient, on võimalik kindlaks teha hetk, mil muutub tema emotsionaalne ja füsioloogiline seisund osutavad surma peatsele lähenemisele.
Sureja saab sellest teada - see pole nii oluline. Kui ta teadvustab ja tajub, siis see leevendab olukorda. Vale lubadusi ja tühje lootusi tema paranemise kohta ei tohiks anda. Tuleb selgeks teha, et tema viimane tahe täitub.
Patsient ei tohiks jääda aktiivsetest asjadest eraldatuks. Halb on, kui on tunne, et tema eest varjatakse midagi. Kui inimene tahab rääkida oma elu viimastest hetkedest, siis parem teha seda rahulikult, kui teemat vaikida või rumalaid mõtteid kurta. Sureja tahab aru saada, et ta pole üksi, tema eest hoolitsetakse, kannatused teda ei puuduta.
Samal ajal peavad sugulased ja sõbrad olema valmis üles näitama kannatlikkust ja osutama kõikvõimalikku abi. Samuti on oluline kuulata, lasta neil rääkida ja öelda lohutussõnu.
ravimite hindamine
Kas on vaja rääkida kogu tõde omastele, kelle peres on enne surma voodihaige? Märgid sellisest seisundist?
On olukordi, kus parandamatult haige patsiendi perekond, olles tema seisundist teadmatuses, kulutab sõna otseses mõttes viimased säästud lootuses olukorda muuta. Kuid isegi kõige veatu ja kõige optimistlikum raviplaan võib ebaõnnestuda. Juhtub, et patsient ei tõuse kunagi jalule, ei naase aktiivsesse ellu. Kõik jõupingutused on asjatud, kulutused on asjatud.
Patsiendi lähedased ja sõbrad lahkuvad kiire paranemise lootuses abi osutamiseks töölt ja kaotavad sissetulekuallika. Püüdes kannatusi leevendada, viivad nad pere raskesse olukorda. finantsseisundit. Tekivad suhteprobleemid, rahapuuduse tõttu lahendamata konfliktid, legaalsed probleemid- kõik see ainult halvendab olukorda.
Peatse surma lähenemise sümptomite tundmine, pöördumatute märkide nägemine füsioloogilised muutused, kogenud arst peab teavitama patsiendi perekonda. Olles teadlikud, mõistes tulemuse paratamatust, saavad nad keskenduda talle psühholoogilise ja vaimse toe pakkumisele.

Palliatiivne ravi
Vajad abi lähedastele, kelle pere on enne surma voodihaige, millised patsiendi sümptomid ja nähud viitavad sellele, et teda tuleks ravida?
Patsiendi palliatiivne ravi ei ole suunatud tema eluea pikendamisele ega lühendamisele. Oma heakskiitmispõhimõtetes on surma mõiste kui iga inimese elutsükli loomulik ja korrapärane protsess. Patsientide jaoks aga ravimatu haigus, eriti selle progresseeruvas staadiumis, kui kõik ravivõimalused on ammendatud, tõstatatakse küsimus meditsiini- ja sotsiaalabist.
Esiteks peate seda taotlema, kui patsient ei saa enam käituda aktiivne pilt elus või perekonnas puuduvad selle tagamiseks tingimused. Sel juhul pööratakse tähelepanu patsiendi kannatuste leevendamisele. Selles etapis pole oluline mitte ainult meditsiiniline komponent, vaid ka sotsiaalne kohanemine, psühholoogiline tasakaal, meelerahu patsient ja tema perekond.
Surev patsient ei vaja ainult tähelepanu, hoolt ja normaalset elutingimused. Samuti on tema jaoks oluline psühholoogiline mahalaadimine, leevendada kogemusi, mis on seotud ühelt poolt iseteeninduse suutmatusega, teisalt aga teadvustamisega, et peatne surm on käes. õed ja palliatiivsete kliinikute arstid tunnevad selliste kannatuste leevendamise kunsti peensusi ja suudavad osutada olulist abi parandamatult haigetele inimestele.
Surma ennustajad teadlaste sõnul
Mida oodata lähedastel, kelle peres on voodipatsient?
Inimese läheneva surma sümptomid, "söödud" vähkkasvaja, mille on dokumenteerinud palliatiivravi kliinikute töötajad. Vaatluste kohaselt ei ilmnenud kõigil patsientidel ilmseid muutusi füsioloogilises seisundis. Neist kolmandikul olid sümptomid või nende äratundmine oli tingimuslik.
Kuid enamikul lõplikult haigetel patsientidel võis kolm päeva enne surma täheldada verbaalsele stimulatsioonile reageerimise märgatavat vähenemist. Nad ei reageerinud lihtsatele žestidele ega tundnud ära nendega suhtlevate töötajate näoilmeid. Sellistel patsientidel jäeti "naeratusjoon" välja, täheldati ebatavalist hääle kõla (murisevat seost).
Mõnedel patsientidel esines lisaks emakakaela lihaste hüperekstensioon (selgroolülide suurenenud lõdvestus ja liikuvus), täheldati mittereaktiivseid pupillid, patsiendid ei saanud oma silmalaugusid tihedalt sulgeda. Selgesõnalisest funktsionaalsed häired diagnoositi verejooks seedetrakti(ülemistes osades).
Teadlaste hinnangul võib suure tõenäosusega viidata poole või enama neist märkidest halb prognoos patsiendi ja tema äkksurma eest.

Rahvapärased ended ja uskumused
Vanasti pöörasid meie esivanemad tähelepanu sureva inimese käitumisele enne surma. Sümptomid (märgid) voodihaigetel võivad tagada mitte ainult surma, vaid ka tema perekonna tulevase õitsengu. Seega, kui surija viimastel hetkedel süüa (piima, mett, võid) küsis ja lähedased andsid, võib see mõjutada pere tulevikku. Usuti, et lahkunu võib rikkuse ja edu endaga kaasa võtta.
Oli vaja valmistuda peatseks surmaks, kui patsient ilma ilmsed põhjused värises palju. Usuti, et tema silmadesse vaatas surm. Samuti märk hoolikas hoolitsus elust oli külm ja terav nina. Usuti, et just tema surm hoidis kandidaati viimastel päevadel enne tema surma.
Esivanemad olid veendunud, et kui inimene, kellel surmav haigus valguse eest ära keerata ja enamus aeg lebab näoga seina poole, ta on teise maailma lävel. Kui ta tundis järsku kergendust ja palus end vasakule küljele üle viia, on see kindel märk peatsest surmast. Selline inimene sureb ilma piinadeta, kui toas aknad ja uksed avatakse.

Voodihaige: kuidas ära tunda läheneva surma märke?
Sureva patsiendi kodu lähedased peaksid olema teadlikud sellest, mida nad võivad tema elu viimastel päevadel, tundidel, minutitel kohata. Surmahetke ja seda, kuidas kõik juhtub, on võimatu täpselt ennustada. Kõik ülalkirjeldatud sümptomid ja märk enne voodihaige surma ei pruugi ilmneda.
Surma etapid, nagu ka elu tekkeprotsessid, on individuaalsed. Ükskõik kui raske lähedastel ka poleks, tuleb meeles pidada, et sureval inimesel on veel raskem.Lähedased inimesed peavad olema kannatlikud ja andma surijale maksimumi võimalikud tingimused, moraalne toetus ning tähelepanu ja hoolitsus Surm on elutsükli vältimatu tulemus ja seda ei saa muuta.
Kui olete suremas või hooldate surevat inimest, võib teil tekkida küsimusi selle kohta, kuidas suremise protsess füüsiliselt ja emotsionaalselt kulgeb. Järgnev teave aitab teil vastata mõnele küsimusele.
Märgid lähenevast surmast
Surmaprotsess on sama mitmekesine (individuaalne) kui sünniprotsess. Võimatu ennustada täpne aeg surm ja kuidas inimene sureb. Kuid inimesed, kes on surma äärel, kogevad palju sarnased sümptomid olenemata haiguse tüübist.
Surma lähenedes võib inimene kogeda mõningaid füüsilisi ja emotsionaalsed muutused, nagu näiteks:
Liigne uimasus ja nõrkus, samal ajal vähenevad ärkveloleku perioodid, energia hääbub.
Hingamine muutub, kiire hingamise perioodid asenduvad hingamisseiskustega.
Kuulmine ja nägemine muutuvad, näiteks inimene kuuleb ja näeb asju, mida teised ei märka.
Söögiisu halveneb, inimene joob ja sööb tavapärasest vähem.
Muutused kuse- ja seedetrakti süsteemid. Teie uriin võib muutuda tumepruuniks või tumepunaseks ning teil võib olla ka halb (kõva) väljaheide.
Kehatemperatuur kõigub väga kõrgest väga madalani.
Emotsionaalsed muutused, inimene ei ole huvitatud välismaailm ja üksikud üksikasjad Igapäevane elu nagu kellaaeg ja kuupäev.
Sõltuvalt haigusest võib sureval inimesel esineda muid sümptomeid. Rääkige oma arstiga, mida oodata. Võite võtta ühendust ka lõplikult haigete abiprogrammiga, kus nad vastavad kõigile teie küsimustele suremise protsessi kohta. Mida rohkem teie ja teie lähedased teate, seda rohkem olete selleks hetkeks valmis.
Liigne unisus ja nõrkus, mis on seotud läheneva surmaga
Surma lähenedes magab inimene rohkem ja ärgata on aina raskem. Ärkveloleku perioodid muutuvad järjest lühemaks.
Kui surm läheneb, märkavad inimesed, kes sinust hoolivad, et sa ei reageeri ja oled väga sügav uni. Seda seisundit nimetatakse koomaks. Kui olete koomas, seotakse teid voodi külge ja kõik teie füsioloogilised vajadused(vannis, pööramine, söömine ja urineerimine) peab kontrollima keegi teine.
Üldine nõrkus on surma lähenemisel väga levinud nähtus. On normaalne, et inimene vajab abi kõndimisel, vannis käimisel ja tualetis käimisel. Aja jooksul võite vajada abi voodis ümberminekuks. meditsiiniseadmed nagu ratastoolid, jalutuskäru või haiglavoodi võib sel perioodil suureks abiks olla. Seda varustust saab rentida haiglast või ravimatult haigete keskusest.
Surma lähenedes muutuvad hingamiselundid
Surmaperioodide lähenemisega kiire hingamine võib vahele jääda rahutuse perioodidega.
Teie hingeõhk võib muutuda märjaks ja seiskuda. Seda nimetatakse "surmakõristiks". Muutused hingamises toimuvad tavaliselt siis, kui oled nõrk ja normaalne tühjenemine teie hingamisteedest ja kopsudest ei saa välja minna.
Kuigi mürarikas hingamine võib olla signaaliks teie lähedastele, ei tunne te suure tõenäosusega valu ja märkate ummikuid. Kuna vedelik on sügaval kopsudes, on seda sealt raske eemaldada. Teie arst võib teile välja kirjutada suukaudsed tabletid(atropiinid) või plaastrid (skopolamiin) ummistuse leevendamiseks.
Su lähedased võivad sind teisele poole pöörata, nii et eritis tuleb suust välja. Samuti võivad nad neid eritisi pühkida niiske lapiga või spetsiaalsete tampoonidega (saate küsida abikeskusest parandamatult haigete jaoks või osta apteekidest).
Teie arst võib teie õhupuuduse leevendamiseks määrata hapnikuravi. Hapnikravi parandab enesetunnet, kuid ei pikenda eluiga.
Nägemise ja kuulmise muutused surma lähenedes
Nägemiskahjustus on väga levinud viimastel nädalatel elu. Võite märgata, et teil on nägemisega probleeme. Võite näha või kuulda asju, mida keegi teine ei märka (hallutsinatsioonid). Visuaalsed hallutsinatsioonid on tavalised enne surma.
Kui hoolitsete sureva inimese eest, kellel on hallutsinatsioonid, peate teda rõõmustama. Tunnista, mida inimene näeb. Hallutsinatsioonide eitamine võib surevat inimest häirida. Rääkige inimesega, isegi kui ta on koomas. On teada, et surevad inimesed kuulevad isegi sügavas koomas olles. Koomast välja tulnud inimesed ütlesid, et nad kuulevad koomas olles kogu aeg.
hallutsinatsioonid
Hallutsinatsioonid on millegi tajumine, mida tegelikult pole. Hallutsinatsioonid võivad hõlmata kõiki meeli: kuulmist, nägemist, haistmist, maitset või puudutust.
Kõige tavalisemad hallutsinatsioonid on nägemis- ja kuulmishallutsinatsioonid. Näiteks võib inimene kuulda hääli või näha objekte, mida teine inimene ei näe.
Muud tüüpi hallutsinatsioonid hõlmavad maitsmis-, haistmis- ja puutehallutsinatsioone.
Hallutsinatsioonide ravi sõltub nende põhjusest.
MuudatusedsöögiisuKoosläheneminesurmast
Surma lähenedes sööte ja joote tõenäoliselt vähem. Selle põhjuseks on üldine nõrkustunne ja aeglasem ainevahetus.
Kuna toitumine on ühiskonnas nii tähtis, on teie perel ja sõpradel raske jälgida, kuidas te midagi ei söö. Kuid metaboolsed muutused tähendavad, et te ei vaja enam sama palju toitu ja vedelikku kui varem.
Kui olete aktiivne ja suuteline neelama, võite süüa väikseid eineid ja vedelikke. Kui neelamine on teile probleemiks, saab janu ära hoida, kui niisutate suud niiske lapiga või spetsiaalse tampooniga (saadaval apteegis), mis on vette kastetud.
Muutused kuseteede ja seedetrakti süsteemis surma lähenedes
Sageli lõpetavad neerud surma lähenedes järk-järgult uriini tootmise. Selle tulemusena muutub teie uriin tumepruuniks või tumepunaseks. See on tingitud neerude suutmatusest uriini korralikult filtreerida. Selle tulemusena muutub uriin väga kontsentreerituks. Samuti väheneb selle arv.
Söögiisu vähenedes tekivad mõned muutused ka soolestikus. Väljaheide muutub raskemaks ja raskemini läbitavaks (kõhukinnisus), kuna inimene võtab vähem vedelikku ja muutub nõrgemaks.
Rääkige oma arstile, kui teil on roojamine harvem kui üks kord kolme päeva jooksul või kui roojamine on ebamugav. Kõhukinnisuse vältimiseks võib soovitada väljaheite pehmendajaid. Käärsoole puhastamiseks võite kasutada ka klistiiri.
Kui muutute üha nõrgemaks, on loomulik, et teil on raske kontrollida põis ja soolestikku. Teie põie võidakse panna kuseteede kateeter vahendina uriini pikaajaliseks äravooluks. Ka ravimatult haige programm võib pakkuda tualettpaber või aluspesu (seda saab ka apteegist osta).
Kehatemperatuuri muutused surma lähenedes
Surma lähenedes hakkab kehatemperatuuri reguleerimise eest vastutav ajuosa talitlushäireid tegema. Teil võib olla kõrge temperatuur ja minuti pärast on teil külm. Teie käed ja jalad võivad puudutamisel tunduda väga külmad ning muutuda isegi kahvatuks ja laiguliseks. Nahavärvi muutusi nimetatakse laigulisteks nahakahjustusteks ja need on väga levinud viimastel elupäevadel või tundidel.
Teie hooldaja saab teie temperatuuri reguleerida, pühkides nahka niiske, kergelt sooja pesulapiga või andes teile selliseid ravimeid nagu:
Atsetaminofeen (tülenool)
Ibuprofeen (Advil)
Naprokseen (Alev).
Paljud neist ravimitest on saadaval vormis rektaalne suposiit kui teil on neelamisraskusi.
Emotsionaalsed muutused surma lähenedes
Nii nagu teie keha valmistub surmaks füüsiliselt, peate selleks valmistuma ka emotsionaalselt ja vaimselt.
Surma lähenedes võite kaotada huvi teid ümbritseva maailma ja igapäevaelu teatud üksikasjade, näiteks kuupäeva või kellaaja vastu. Saate endasse sulguda ja inimestega vähem suhelda. Võib-olla soovite suhelda vaid mõne inimesega. See sisekaemus võib olla viis hüvasti jätta kõigega, mida teadsite.
Surmaeelsetel päevadel võite siseneda ainulaadse teadlikkuse ja suhtlemise seisundisse, mida teie lähedased võivad valesti tõlgendada. Võib öelda, et sul on vaja kuhugi minna – “koju” või “mine kuhugi”. Selliste vestluste tähendus on teadmata, kuid mõned inimesed arvavad, et sellised vestlused aitavad surmaks valmistuda.
Sündmused teie lähiminevikust võivad seguneda kaugete sündmustega. Sa võid meenutada väga vanu sündmusi väga üksikasjalikult, kuid mitte mäletada, mis juhtus tund aega tagasi.
Võite mõelda inimestele, kes on juba surnud. Võite öelda, et olete kuulnud või näinud kedagi, kes on juba surnud. Teie lähedased kuulevad teid surnuga rääkimas.
Kui hoolitsete sureva inimese eest, võib see teid häirida või ehmatada. kummaline käitumine. Võib-olla soovite oma kallima reaalsusesse tagasi tuua. Kui selline suhtlemine teid häirib, pidage nõu oma arstiga, et paremini mõista, mis toimub. Sinu lähedane inimene võib langeda psühhoosiseisundisse ja seda võib olla hirmutav vaadata. Psühhoos esineb paljudel inimestel enne surma. Sellel võib olla üks põhjus või see võib olla mitme teguri tagajärg. Põhjused võivad hõlmata järgmist:
Ravimid, nagu morfiin, rahustid ja valuvaigistid, või liiga paljude ravimite võtmine, mis koos ei tööta hästi.
seotud metaboolsed muutused kõrge temperatuur või dehüdratsioon.
Metastaasid.
Sügav depressioon.
Sümptomid võivad hõlmata järgmist:
Taaselustamine.
hallutsinatsioonid.
Teadvuseta seisund, mis asendub elavnemisega.
Mõnikord saab deliirium tremensi ära hoida alternatiivmeditsiini, näiteks lõõgastus- ja hingamistehnikate ning muude rahustite vajadust vähendavate meetoditega.
Valu
Palliatiivne ravi võib aidata teil leevendada teie seisundiga seotud füüsilisi sümptomeid, nagu iiveldus või hingamisraskused. Valu ja muude sümptomite kontrollimine on teie ravi ja elukvaliteedi parandamise oluline osa.
Kui sageli inimene valu tunneb, sõltub tema seisundist. Mõne surmava haigusega, nagu luuvähk või kõhunäärmevähk, võib kaasneda tugev füüsiline valu.
Inimene võib valu ja muid füüsilisi sümptomeid niivõrd karta, et võib arsti abiga kaaluda enesetappu. Kuid surmavaluga saab tõhusalt toime tulla. Peaksite oma arstile ja lähedastele rääkima igast valust. On palju ravimeid ja alternatiivseid meetodeid (näiteks massaaž), mis aitavad teil surmavaluga toime tulla. Küsi kindlasti abi. Paluge oma lähedasel oma valust arstile teada anda, kui te ise seda teha ei saa.
Võib-olla soovite, et teie pere ei näeks teid kannatamas. Kuid kui te ei suuda seda taluda, on väga oluline neile oma valust rääkida, et nad pöörduksid kohe arsti poole.
Vaimsus
Vaimsus tähendab inimese teadlikkust oma elu eesmärgist ja mõttest. See tähistab ka inimese suhet kõrgemate jõudude või energiaga, mis annab elule mõtte.
Mõned inimesed ei mõtle sageli vaimsusele. Teiste jaoks on see osa igapäevaelust. Kui lähenete oma elu lõpule, võite seista silmitsi oma vaimsete küsimuste ja muredega. Religiooniga seostamine aitab sageli mõnel inimesel enne surma lohutust saavutada. Teised inimesed leiavad lohutust loodusest, sotsiaaltööst, lähedastega suhete tugevdamisest või uute suhete loomisest. Mõelge asjadele, mis võivad teile rahu ja tuge pakkuda. Millised küsimused sind puudutavad? Otsige tuge sõpradelt, perekonnalt, asjakohastelt programmidelt ja vaimsetelt teejuhtidelt.
Sureva sugulase eest hoolitsemine
Arsti abiga enesetapp viitab arstiabi andmisele inimesele, kes soovib vabatahtlikult surra. Tavaliselt tehakse seda surmava ravimiannuse määramisega. Kuigi arst kaudsel viisil osaleb inimese surmas, ta ei ole selle otsene põhjus. Oregon on praegu ainus osariik, mis legaliseerib arsti abiga enesetapu. Surmahaigusega inimene võib arsti abiga kaaluda enesetappu. Tegurid, mis võivad sellist otsust põhjustada, on tugev valu, depressioon ja hirm teistest inimestest sõltuvuse ees. Surev inimene võib pidada end oma lähedaste jaoks koormaks ega mõista, et lähedased tahavad talle armastuse ja kaastunde väljenduseks abi osutada. Sageli kaalub surmava haigusega inimene arsti abiga enesetappu, kui tema füüsiline või emotsionaalsed sümptomid ei saa tõhus ravi. Surmaga seotud sümptomeid (nagu valu, depressioon või iiveldus) saab kontrollida. Rääkige oma sümptomitest oma arsti ja perekonnaga, eriti kui need sümptomid häirivad teid nii palju, et mõtlete surmale.Arsti abiga enesetapp
Valu ja sümptomite kontroll eluea lõpus
Elu lõpus saab valu ja muid sümptomeid tõhusalt hallata. Rääkige oma arsti ja lähedastega oma sümptomitest. Perekond on oluline lüli teie ja teie arsti vahel. Kui te ise ei saa arstiga suhelda, saab seda teie eest teha teie lähedane. Alati on midagi, mida saate teha oma valu ja sümptomite leevendamiseks, et tunneksite end mugavalt.
füüsiline valu
Saadaval on palju valuvaigisteid. Teie arst valib valu leevendamiseks kõige lihtsama ja mittetraumaatilisema ravimi. Tavaliselt rakendatakse kõigepealt suukaudsed preparaadid sest neid on lihtsam võtta ja need on odavamad. Kui valu ei ole äge, saab valuvaigisteid osta ilma arsti retseptita. Need on ravimid nagu atsetaminofeen ja mittesteroidsed põletikuvastased ravimid (MSPVA-d), nagu aspiriin või ibuprofeen. Oluline on olla oma valu ees ja võtta ravimeid ajakava järgi. Ravimite ebaregulaarne kasutamine on sageli ebaefektiivse ravi põhjuseks.
Mõnikord ei saa valu ohjeldada käsimüügiravimitega. Sel juhul rohkem tõhusad vormid ravi. Arst võib välja kirjutada valuvaigisteid, nagu kodeiin, morfiin või fentanüül. Neid ravimeid võib kombineerida teiste ravimitega, näiteks antidepressantidega, et aidata teil valust lahti saada.
Kui te ei saa tablette võtta, on muid raviviise. Kui teil on neelamisraskusi, võite kasutada vedelaid ravimeid. Samuti võivad ravimid olla järgmistes vormides:
Rektaalsed ravimküünlad. Suposiite võib võtta, kui teil on neelamisraskused või iiveldus.
Tilgad keele alla. Nagu ka nitroglütseriini tabletid või südamevalu pihustid, vedelad vormid mõned ained, nagu morfiin või fentanüül, võivad imenduda veresooned keele alla. Neid ravimeid manustatakse väga väikestes kogustes – tavaliselt vaid paar tilka – ja on tõhus viis valu leevendamine neelamisprobleemidega inimestele.
Nahale kinnitatud plaastrid (transdermaalsed plaastrid). Need plaastrid võimaldavad valuvaigistitel, nagu fentanüül, läbida naha. Plaastrite eeliseks on see, et saate koheselt vajaliku annuse ravimit. Need plaastrid kontrollivad valu paremini kui pillid. Lisaks tuleb iga 48-72 tunni järel paigaldada uus plaaster, tablette võtta mitu korda päevas.
Intravenoossed süstid (tilgutajad). Kui teil on väga tugev valu, mida ei ole võimalik suu kaudu, rektaalselt või transdermaalselt kontrollida, võib arst teile määrata ravi nõelaga, mis torgatakse teie käe või rindkere veeni. Ravimeid võib manustada ühe süstina mitu korda päevas või pidevalt väikestes kogustes. See, et olete tilgutiga ühendatud, ei tähenda, et teie tegevust piiratakse. Mõned inimesed kannavad väikesi kaasaskantavaid pumpasid, mis annavad neile kogu päeva jooksul väikeseid annuseid ravimeid.
Süstid seljaaju närvide piirkonda (epiduraalsed) või lülisamba koe alla (intratekaalsed). Ägeda valu korral süstitakse lülisamba tugevaid valuvaigisteid nagu morfiin või fentanüül.
Paljud inimesed, kes kannatavad tugeva valu käes, kardavad, et nad muutuvad valuvaigistitest sõltuvusse. Paraku haigetel inimestel tekib sõltuvus harva. Kui teie seisund paraneb, võite ravimi võtmise aeglaselt lõpetada, et sõltuvus ei tekiks.
Valu leevendamiseks ja selle taluvuse säilitamiseks võib kasutada valuvaigisteid. Kuid mõnikord põhjustavad valuvaigistid uimasust. Võite võtta ainult väikese koguse ravimit ja taluda seda vastavalt veidi valu aktiivseks jääda. Teisest küljest võib-olla nõrkus pole teie jaoks oluline suure tähtsusega ja teid ei häiri teatud ravimitest põhjustatud unisus.
Peamine on võtta ravimeid kindla ajakava järgi, mitte ainult siis, kui vajadus tekib. Kuid isegi kui te võtate ravimeid regulaarselt, võite mõnikord tunda äge valu. Seda nimetatakse "valu puhkemiseks". Rääkige oma arstiga, millised ravimid peaksid olema käepärast, et aidata haiguspuhanguid hallata. Ja rääkige alati oma arstile, kui te lõpetate ravimi võtmise. Järsk katkestamine võib põhjustada tõsiseid tagajärgi kõrvalmõjud ja tugev valu. Rääkige oma arstiga, kuidas ravida valu ilma ravimiteta. Alternatiivsed meditsiinilised ravimeetodid võivad aidata mõnel inimesel lõõgastuda ja valu leevendada. Võite kombineerida traditsioonilist ravi alternatiivsed meetodid, nagu näiteks:
Nõelravi
aroomiteraapia
Biotagasiside
Kiropraktika
Osutavad pildid
Tervendav puudutus
Homöopaatia
Hüdroteraapia
Lisateabe saamiseks detailne info, vt jaotist Krooniline valu
emotsionaalne stress
Perioodil, mil õpid oma haigusega toime tulema, on lühiajaline emotsionaalne stress normaalne. Mitte-depressioon, mis kestab üle 2 nädala, ei ole enam normaalne ja sellest tuleb teatada oma arstile. Depressiooni saab ravida, isegi kui teil on raske haigus. Antidepressandid koos psühholoogilise nõustamisega aitavad teil emotsionaalse stressiga toime tulla.
Rääkige oma emotsionaalsest stressist oma arsti ja perega. Kuigi lein on loomulik osa suremise protsess ei tähenda, et peate taluma tõsist emotsionaalset valu. Emotsionaalsed kannatused võivad süveneda füüsiline valu. Samuti võivad nad halvasti peegeldada teie suhteid lähedastega ja takistada teil nendega korralikult hüvasti jätmast.
Muud sümptomid
Surma lähenedes võib teil esineda ka muid sümptomeid. Rääkige oma arstiga võimalikest sümptomitest. Selliseid sümptomeid nagu iiveldus, väsimus, kõhukinnisus või õhupuudus saab ravida ravimitega, spetsiaalsed dieedid ja hapnikuravi. Laske sõbral või pereliikmel kirjeldada kõiki teie sümptomeid arstile või lõplikult haigele töötajale. Kasulik on pidada päevikut ja kirjutada sinna kõik oma sümptomid.
